Медицинский эксперт статьи
Новые публикации
Жировая дистрофия печени
, медицинский редактор
Последняя редакция: 17.10.2021
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
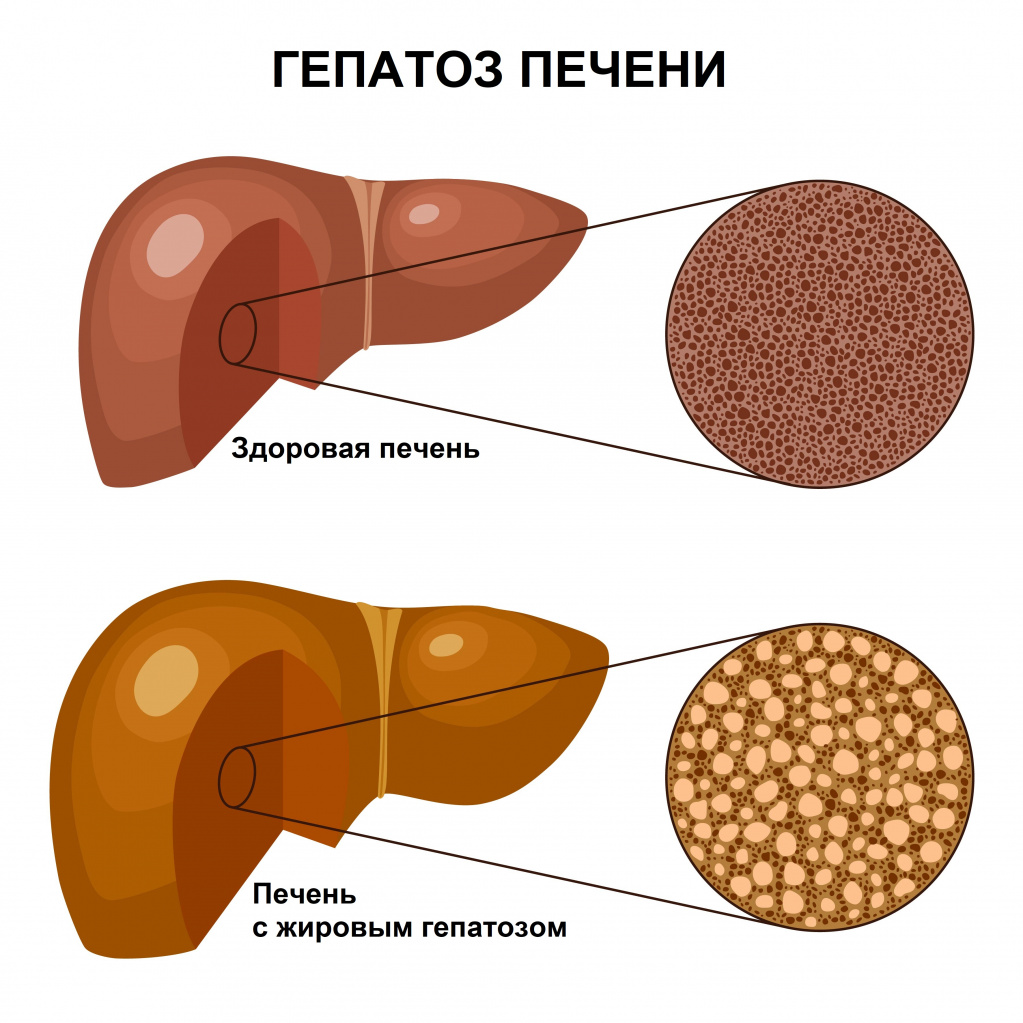
Стеатоз печени – синонимы: жировой гепатоз, жировая дистрофия печени, жировая инфильтрация, липодистрофия – это болезнь печени, которая характеризуется очаговым или рассредоточенным отложением жира в печеночных клетках. Считается распространенной патологией, часто не вызывающей никаких симптомов. В некоторых случаях проявляется воспалительным процессом с дальнейшим развитием цирроза и признаков печеночной недостаточности.

Код по МКБ-10
K76.0 Жировая дегенерация печени, не классифицированная в других рубриках
Причины жировой дистрофии печени
Небольшое количество жировых клеток присутствует в ткани печени у всех здоровых людей. Их доля составляет примерно 5%. О жировой дистрофии говорят в том случае, если такой процент составляет более 10. При запущенной патологии количество жира может составлять 50 и более процентов.
Из-за чего такое происходит? Причин может быть много, и вот некоторые из них.
- Длительная интоксикация печени:
- вследствие излишнего приема спиртных напитков (так называемый алкогольный стеатоз);
- вследствие продолжительного приема лекарств, например, гормональных препаратов, химиопрепаратов, антибиотиков, противотуберкулезных средств.
- Нарушенные процессы обмена:
- гиперфункция коры надпочечников;
- заболевания щитовидки;
- сахарный диабет;
- ожирение.
- Неправильное питание:
- излишнее увлечение жирной и сладкой пищей, что является большой нагрузкой на печень;
- хроническая форма воспалительного процесса в поджелудочной железе или кишечнике;
- нерегулярное питание, длительные строгие диеты, недостаточное поступление с пищей протеинов, витаминных и минеральных веществ;
- редкий и малый прием пищи;
- регулярное переедание.
- Недостаточное поступление кислорода в ткани организма, что может наблюдаться при патологиях дыхательных путей или сердечнососудистых заболеваниях.
Патогенез развития заболевания может протекать по-разному. Так, этиологических причин заболевания может быть две.
Во-первых, жиры могут накапливаться в печени при повышенном их поступлении в организм:
- из-за избытка жиров в пище;
- из-за избытка углеводов в пище (углеводы стимулируют формирование жирных кислот);
- из-за увеличения расхода запасов глюкозы в печени, что заставляет организм изымать жировые запасы из депо и откладывать их в тканях печени;
- вследствие недоокисления жиров, которое может наблюдаться при нарушениях метаболизма, малокровии;
- вследствие повышенной выработки соматотропина, что случается при заболеваниях гипофиза, при черепно-мозговых травмах, либо у больных сахарным диабетом.
Во-вторых, в некоторых случаях жир не покидает печень:
- при дефиците транспортных протеинов, которые способствуют удалению лишнего жира (у хронических алкоголиков, при недостатке в организме белка);
- при наследственной предрасположенности к недостаточному синтезу белков;
- при хроническом поражении токсическими веществами (у алкоголиков, наркоманов, при наличии злокачественных заболеваний).

Симптомы жировой дистрофии печени
Проблема состоит в том, что заболевание достаточно долго никак себя не проявляет. Например, на начальных этапах, когда жир лишь начинает накапливаться в ткани печени, внешних признаков жировой дистрофии не наблюдается.
На втором этапе развития патологии жировые «точки» становятся больше, они склонны к слиянию, что приводит к некрозу гепатоцитов. Только с этого момента начинают проявляться первые признаки заболевания:
- чувство слабости;
- иногда – приступы тошноты;
- ощущение тяжести в области проекции печени;
- повышенное газообразование;
- появление отвращения к жирным продуктам;
- тяжесть в животе;
- болезненность в правом подреберье без видимых причин.
На третьем этапе, который считается предвестником цирроза, начинается процесс разрушения печеночной ткани. Взамен неё разрастается соединительная ткань, что приводит к ухудшению функции печени и нарушению вывода желчи. В этом периоде могут наблюдаться такие симптомы:
- пожелтение глазных склер;
- пожелтение кожных покровов;
- приступы не только тошноты, но и рвоты;
- появление кожной сыпи.
Помимо этого, наблюдается общее снижение иммунитета, что может спровоцировать присоединение инфекционных и простудных заболеваний.
Острая жировая дистрофия печени беременных
Острая жировая дистрофия печени у беременных – это одно из наиболее тяжких осложнений, которые могут возникнуть в процессе вынашивания. К счастью, такая болезнь возникает очень редко.
К развитию заболевания могут привести следующие состояния беременной:
- состояние неукротимой рвоты;
- гепатоз с холестазом;
- гестоз с печеночно-почечным синдромом;
- острая форма жирового гепатоза.
Первые симптомы патологии возникают ещё в период от 30 до 38 недели вынашивания, в редких случаях – раньше. Вначале появляется чувство слабости, вялости, с повторяющимися тошнотой и рвотой, болью в животе. Через некоторое время присоединяется изжога, область пищевода становится болезненной, особенно при глотании – это объясняется формированием язв на поверхности пищеводной трубки.
На следующем этапе появляется желтуха, рвотные массы приобретают коричневый цвет. Часто наблюдается скопление жидкости в брюшной полости, анемия.
Врач в данной ситуации должен вовремя сориентироваться и отличить начало развития острой жировой дистрофии от инфекционных заболеваний пищеварительной системы. Точная диагностика во многом определяет дальнейший исход болезни, ведь на кону стоит не только здоровье, но и жизнь будущей матери и её ребенка.

Где болит?
Формы
При прогрессировании заболевания в печени происходят различные структурные изменения тканей. Это позволяет условно разделить патологию на несколько форм течения:
- Очаговая диссеминированная дистрофия печени – это патология, при которой точки жира расположены понемногу на разных участках печеночного органа. Обычно такая форма не отличается какими-либо симптомами.
- Выраженная диссеминированная жировая дистрофия печени – это форма болезни, когда вкраплений жира достаточно много и они расположены повсеместно по всему органу. Могут появляться первые признаки заболевания.
- Зональная дистрофия – это форма дистрофии, при которой точки жира можно обнаружить в определенных долях (зонах) печени.
- Диффузная жировая дистрофия печени – патология, когда происходит равномерное заполнение жиром всей печеночной доли. Симптоматика при такой форме уже достаточно выражена.
- Алкогольная жировая дистрофия печени может протекать в редкой особенной форме, именуемой синдромом Циве. Такая форма отличается следующими признаками:
- симптомы появляются резко и выражены ярко;
- анализ крови указывает на повышение билирубина (желтого желчного вещества, образующегося из эритроцитов);
- повышается уровень холестерина в крови;
- повышается количество триглицеридов (жирообразных продуктов, повреждающих мелкие капилляры);
- заметно падает количество гемоглобина (вследствие массового разрушения эритроцитов из-за нарастающего дефицита токоферола, который формируется и скапливается в гепатоцитах).
Также, в зависимости от формы, разливают острую и хроническую дистрофии.
- При хронической жировой дистрофии печени в цитоплазме печеночных клеток скапливаются мельчайшие капельки жира, которые постепенно сочетаются в капли покрупнее, либо в большую вакуоль, заполняющую полностью цитоплазму и смещающую ядро к клеточному краю. При поражении большей части печеночной ткани устанавливают диагноз «жировой гепатоз». Такое состояние характеризуется тем, что печеночные клетки, заполненные большим количеством жира, лопаются с образованием жировых кист.
- Острая жировая дистрофия печени отличается резким развитием, быстро нарастающими симптомами, часто переходящими в цирроз или прочие сложные печеночные патологии. Такое заболевание обычно бывает следствием тяжелого гепатита, глубокой интоксикации организма (например, отравление грибами или хлороформом), алкоголизма. Симптомы острой формы всегда резко выражены: увеличение размеров печени, большие колебания температуры в ту или иную сторону, судорожные и бредовые состояния, кровоточивость. Состояние пациентов обычно тяжелое и требует немедленной специализированной медицинской помощи.

Диагностика жировой дистрофии печени
- Сбор жалоб, опрос больного относительно симптомов заболевания.
- Опрос пациента о его образе жизни, о наличии вредных привычек, о других сопутствующих заболеваниях.
- Осмотр больного, ощупывание живота и области печени, простукивание зоны расположения печени и селезенки.
Проведение лабораторных исследований:
- общий анализ крови (эритроцитопения, гемоглобинемия, тромбоцитопения, анемия, лейкоцитоз);
- биохимия крови (оценка функциональной способности поджелудочной железы, желчного пузыря);
- анализ последствий алкоголизма (уровень иммуноглобулинов, измерение среднего эритроцитарного объема, уровень трансферрина и пр.);
- оценка содержания маркеров по вирусным печеночным патологиям;
- общее исследование мочи;
- анализ кала.
Проведение инструментальных диагностических процедур:
- УЗИ-сканирование органов брюшной полости, оценка внешних границ и общего состояния печеночного органа;
- метод эзофагогастродуоденоскопии – эндоскопический осмотр состояния пищеварительной системы;
- пункция печени для биопсии и дальнейшего гистологического исследования (изъятие образца печеночной ткани для анализа);
- метод компьютерной томографии – получение послойных рентгеновских снимков печени;
- метод магнитно-резонансной томографии;
- метод эластографии – ультразвуковой анализ для оценки глубины печеночного фиброза;
- метод ретроградной холангиографии – процедура получения рентгеновских снимков после введения контрастного вещества в систему желчевыведения (обычно назначается при холестазе).
Дополнительные консультации специалистов узкого медицинского профиля – это может быть гастроэнтеролог, нарколог, хирург и др.

Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение жировой дистрофии печени
Специальной схемы лечения как таковой при жировой дистрофии печени нет. Терапевтические мероприятия предусматривают исключение провоцирующих факторов и стабилизацию обменных процессов, восстановление тканей печени и устранение токсического воздействия на гепатоциты. В сочетании с медикаментозным лечением пациенту объясняют необходимость ведения здорового образа жизни и правильного питания.
Лечение заболевания при помощи лекарств проводится такими препаратами, как мембраностабилизаторы и антиоксиданты. Препараты при жировой дистрофии печени можно разделить на несколько групп:
- Средства, состоящие из эссенциальных фосфолипидов, например, лекарства на основе фосфатидиэтанолхолина, который способен создавать защиту для клеток печени. К таким медпрепаратам относятся Эссенциале, Хепабос, Эссливер и пр.
- Средства, которые относятся к сульфоаминокислотам (Гептрал, Дибикор и пр.);
- Средства на основе растительных компонентов (Карсил, Лив 52, экстракт артишока и пр.).
Гептрал назначают в виде инъекций, в количестве от 400 до 800 мг в сутки на протяжении 14-20 дней. Далее переходят на 2-4 таблетки в сутки.
Эссенциале принимают по 600 мг трижды в сутки. Курс приема должен составлять не меньше 2-3-х месяцев. Через 20-30 дней лечения дозировку несколько уменьшают, до 300 мг трижды в сутки.
Альфа-липоевую кислоту (Альфа-липон) вводят внутривенно в количестве до 900 мг в сутки, на протяжении месяца. Через 2 недели от начала лечения инфузии можно заменить на пероральный прием по 600 мг/сутки.
Средство на основе артишока – Хофитол – оказывает желчегонное и гепатопротекторное действие, нормализует метаболизм. Хофитол назначают по 3 таблетки трижды в сутки до приема пищи. Длительность терапии – до 1 месяца.
Препарат Лив 52 принимают по 1-2 ч. л. два раза в сутки, либо в таблетированной форме – по 2-3 таблетки до 4-х раз в сутки за полчаса до приема пищи.
Помимо лекарственных средств, для снижения интоксикации печени назначают витаминные средства, такие как витамин E, аскорбиновую кислоту, ниацин и витамин B2.
Из средств народной медицины с успехом могут применяться:
- порошок и палочки корицы – способствуют уменьшению количества глюкозы и холестерина в крови, препятствуют скоплению жира в печени;
- куркума – прекрасный антиоксидант, усиливает выработку желчи, понижает уровень глюкозы в крови;
- расторопша – устраняет спазмы в желчном пузыре, выводит токсические вещества, восстанавливает гепатоциты. Можно принимать и аптечные препараты с расторопшей – это масло растения, либо готовый препарат Гепабене (назначают по 1 капсуле трижды в день);
- щавель – помогает выведению желчи, стабилизирует её выработку. Сокращает содержание жира в печени.
Питание при жировой дистрофии печени
Одним из факторов развития жировой дистрофии печени является малоподвижный образ жизни в сочетании с перееданием. Поэтому очень важно следить за своим питанием и поддерживать нормальный вес. Если пациент страдает ожирением, то ему рекомендуется соблюдать диету (но не строгую) с потерей веса примерно 0,5 кг в неделю. Приветствуются умеренные физические нагрузки: занятия на велотренажере, плавание, ходьба пешком.
Диета при жировой дистрофии печени не просто важна – она играет ведущую роль в эффективности лечения пациентов. В медицинских учреждениях обычно назначают диетический стол №5, с употреблением белковой пищи до 120 г в сутки, ограничением животного жира, а также достаточным количеством полезных для печени продуктов – творога, злаков (овсянка, гречка, пшено, дикий рис). Приветствуется растительная пища – фрукты и овощи, зелень, все виды капусты.
Вместо мясных продуктов рекомендуется употреблять рыбу и продукты моря. Желательно избегать обжаренной пищи – готовьте блюда на пару, отваривайте или запекайте, с минимальным количеством сливочного масла (лучше заменить растительным).
Нельзя забывать и о питьевом режиме: при отсутствии противопоказаний следует пить не менее 2 л воды в сутки, преимущественно в первой половине дня.
Необходимо ограничить или исключить жирную молочную продукцию: цельное молоко, сметану, сыры. Разрешены к употреблению низкожирный кефир, ряженка, йогурт.
Спиртные напитки придется исключить полностью! Кроме алкоголя, под запрет попадают газированные напитки.
Также рекомендуется отказаться от сладостей, белой выпечки, магазинных и жирных соусов, маргарина, колбасных изделий, жирного мяса и сала. Старайтесь употреблять в пищу только натуральные свежие продукты, с минимальным количеством сахара.
Дополнительно о лечении
Профилактика
Профилактика заболевания относительно проста и включает в себя такие основные пункты, как исключение или ограничение приема спиртных напитков и полноценное правильное питание. Пациентам, относящимся к группе риска по заболеваниям печени, рекомендуется пройти вакцинацию от гепатита.
Регулярно следует проходить профилактические осмотры, особенно если присутствуют подозрительные симптомы, такие как слабость, дискомфорт в правом подреберье, тошнота и снижение аппетита. Если же человек заметил у себя признаки желтухи, то следует немедленно посетить врача. Для жировой дистрофии печени очень важно вовремя провести диагностику и лечение.
Особенно внимательно следует относиться к здоровью печени людям, находящимся в зоне риска:
- лицам, употребляющим алкоголь;
- пациентам, переболевшим вирусными инфекционными заболеваниями печени;
- больным, имеющим хронические заболевания, которые требуют постоянного приема каких-либо медикаментов;
- людям, работающим на вредных предприятиях;
- лицам, имеющим наследственную предрасположенность к болезням печени;
- людям, которые придерживаются строгих диет с ограничением белков или сидящих на «голодных» диетах;
- при наличии в организме гельминтов.
Нельзя игнорировать симптомы заболеваний печени – даже если с органом все в порядке, лучше лишний раз в этом убедиться и проконсультироваться с врачом.
Прогноз
Течение болезни во многом зависимо от её происхождения. Если отсутствует воспалительный процесс и гепатоциты не повреждены, то патология в большинстве случаев не усугубляется. Однако если есть признаки гепатита, то рано или поздно дистрофия перерастает в цирроз печени. Такое осложнение чаще всего встречается в пожилом возрасте, при выраженном нарушении обменных процессов, при явном ожирении, сахарном диабете.
При вовремя назначенном лечении и выполнении всех рекомендаций доктора жировая дистрофия печени может быть обратима. Со временем больной сможет вернуться к обычному образу жизни. Но в запущенных ситуациях или при игнорировании предписаний врача (продолжение употребления спиртных напитков, наличие погрешностей в питании, постоянная интоксикация организма) продолжительность жизни может существенно сократиться. С прогрессированием заболевания развивается цирроз печени, человек становится инвалидом.

Cтеатоз печени является одним из наиболее распространенных заболеваний в гепатологической практике. Согласно медицинской статистике, каждый пятый житель развитых стран интересуется, что такое стеатоз печени и как осуществлять его лечение. У данного заболевания существует множество синонимов: жировая инфильтрация печени, жировой гепатоз, жировая дистрофия, липидоз.
Но вернемся к характеристикам и симптомам патологии. Стеатоз – это заболевание, обусловленное нарушением фосфолипидного обмена, при котором происходит как внутриклеточное, так и внеклеточное отложение жировых капель в паренхиме печени.
В норме печень человека содержит 5-7% жира. Если этот процент достигает цифры 10 и выше (в самых тяжелых случаях этот процент поднимается до 50 – то есть половину паренхимы печени составляет жир), это является весомым основанием диагностировать жировую инфильтрацию. В этой статье мы обсудим стеатоз печени, симптомы и лечение этого заболевания.
Симптомы
Для того чтобы понять, что такое стеатоз печени, необходимо знать не только патогенез, но и симптомы болезни. Стеатоз печени и поджелудочной железы чаще встречается у женщин. Обычно заболевание развивается бессимптомно на протяжении довольно длительного периода, поэтому чаще всего проявляется у людей старше 40 лет. Симптомы заболевания во многом напоминают проявления гепатита:
- увеличение печени – ее края, выступающие на 3-4 сантиметра из-под реберной дуги,прощупываются при пальпации;
- пониженная работоспособность, быстрая утомляемость, раздражительность, апатия, ухудшение сна, рассеянность;
- тянущие боли в правом подреберье, которые объясняются увеличением печени растягивающей фиброзную капсулу;
- нестабильный стул, рвота;
- легкая иктеричность склер глаз (кожа обычно сохраняет свой нормальный цвет);
- неприятный запах кожи, а также зловонное дыхание;
- высыпания, зуд кожных покровов.
Этиология
Мы уже получили общее предстиавление о том, что такое диффузный стеатоз печени, и теперь самое время перейти к деталям. Причиной нарушения фосфолипидного обмена и вытекающего отсюда повышения уровня свободных жирных кислот в паренхиме печени обычно является неправильный образ жизни и питания в частности. Современный образ жизни большинства клерков предрасполагает к тому, чтобы много времени проводить сидя (как перед монитором, так и за рулем), неправильно питаться (благо, в супермаркетах большой выбор всяких вредных вкусностей), а также периодически принимать алкоголь.
Можно сказать, что стеатоз – болезнь ленивых людей.
Ожирение в изрядной степени способствует накоплению липидов в тканях печени. Добавим сюда плохую экологию, и получим портрет типичного пациента с ожирением печени: не слишком молодого, не слишком стройного и предрасположенного к алкоголю. Список предрасполагающих факторов выглядит примерно следующим образом:
наркотическая зависимость (производные морфина, метамфетамин, любые сильнодействующие психотропные вещества).
- злоупотребление алкоголем;
- фармакологические препараты, обладающие побочным гепатотоксичным действием (противовоспалительные, гормональные, обезболивающие, антибиотики и антидепрессанты);
- врожденное нарушение обмена веществ (синдром мальабсорбции);
- нарушение усвоения белка и витаминов вследствие перенесенных операций (например, резекции тонкого кишечника);
- хронические заболевания ЖКТ, при которых ухудшается всасывание питательных веществ (чаще всего — колит, панкреатит);
- недостаточное количество белка в рационе (белок способствует нормальному усвоению жиров);
- хронические очаги инфекции в организме, выраженный дисбактериоз кишечника, сопровождающийся общей интоксикацией организма;
- сахарный диабет;
- общее ожирение;
Особое внимание следует обратить на неполноценное питание, сопряженное с недостаточным количеством белка в рационе.
На первый взгляд, вопрос не такой острый, как, например, злоупотребление алкоголем или наркотиками. Однако именно поэтому вопросам питания часто уделяется недостаточно внимания, что провоцирует жировую дистрофию печени. Вегетарианцы (и особенно веганы — наиболее радикальные представители движения) лишают себя животного белка, который помогает нормальному усвоению жира. Недостаток животной белковой пищи еще кое-как можно компенсировать творогом, молоком и сыром, однако веганы не приемлют даже такое питание, поэтому хронически недополучают аминокислоты. При этом в качестве компенсации нередко увлекаются сладкими блюдами, что также плохо отражается на состоянии печени.
Алкоголь занимает особую нишу среди факторов, способствующих развитию болезни. Большинство случаев жирового перерождения печени является именно следствием злоупотребления производными этанола. Алкогольный стеатоз печени часто заканчивается циррозом – необратимыми изменениями тканей печени.
Именно поэтому даже возникла специальная аббревиатура НАЖБП – стеатоз печени, не обусловленный употреблением спиртных напитков (дословно: Не-алкогольная Жировая Болезнь Печени).
Патогенез

Развитие жировой инфильтрации может носить как диффузный, так и очаговый характер. Диффузный стеатоз печени характеризуется равномерным отложением жиров в паренхиме печени. Нетрудно догадаться, что для очаговой формы характерны очаговые отложения жира.
Стеатоз в Международной Классификации Болезней
Единого кода по классификации МКБ-10 стеатоз печени не имеет. Цифровые значения кода меняются, поскольку стеатоз печени, симптомы которого варьируются в зависимости от форм заболевания, может давать разную клинику. Допускаются следующие варианты кода:
- К 73.0 – хронический гепатит;
- К 73.9 – хронический криптогенный гепатит (неясной этиологии);
- К 76.0 – жировая дистрофия печени, не упомянутая в иных рубриках;
- Изменения в печени по типу цирроза.
Как видно из списка, к стеатозу ближе всего код 76.0, однако он не всегда в полной мере отображает характер патологических изменений, происходящих в паренхиме печени, поскольку жировая инфильтрация может сочетаться как с прорастанием соединительной ткани, так и с воспалительными и некротическими явлениями.
Диагностика
Ввиду отсутствия яркой симптоматики зачастую накапливаемый жир в гепатоцитах (клетках печени) выявляется случайно (например, при плановом обследовании человека или в ходе диагностики по поводу иного заболевания). При обращении пациента к специалисту с жалобами на диспепсические расстройства и хроническую усталость врач первым делом изучает анамнестические сведения, сопутствующие болезни, а также особенности появления клинических признаков стеатогепатоза.
Он акцентирует внимание на алкоголизме, наличии заболеваний обмена веществ и эндокринной патологии. В ходе физикального осмотра проводится оценка кожных покровов, слизистых и пальпация (прощупывание) живота.
С целью дальнейшего обследования назначаются лабораторные анализы и инструментальные методы.
Лабораторная диагностика

Речь идет об аланинаминотрансферазе и аспартатаминотрансферазе. Кроме того, исследуется уровень щелочной фосфатазы, билирубина и белка. Изменения при стеатозе касаются протромбинового индекса, который постепенно снижается, а также холестерина и липопротеинов, увеличивающие свое содержание в крови.
Перечисленные показатели относятся к непрямым маркерам болезни. Что касается более точных, то они предоставляют информацию о количественном составе фиброзных волокон.
С диагностической целью разработано несколько биомаркеров. Фибротест включает:
- гаптоглобин;
- альфа-2 макроглобулин;
- гамма-глутамилтранспептидазу;
- общий объем билирубина;
- аполипопротеин А1.
В отличие от вышеописанного маркера, Актитест дополнительно включает АЛТ. Точность методики на начальной стадии фиброза составляет около 70%, в то время как при выраженных изменениях в печени она достигает 96%.
Фиброметр представляет информацию о количественном составе тромбоцитов, гамма-ГТ, трансаминаз, мочевины, а также протромбина и альфа-2 макроглобулина. Точность методики – приблизительно 87%.
В комплекс лабораторных исследований может быть включено определение уровня железы, поиск маркеров на вирусные гепатиты, а также антител (антинуклеарных и к гладкой мускулатуре).
Инструментальные методы
В диагностический комплекс также входят инструментальные методы, необходимые для визуализации и обследования печени:
- УЗИ – относится к доступным и информативным способам осмотра внутренних органов. Оно позволяет оценить объем, структуру, границы и кровоток, а также обнаружить дополнительные образования. В то же время УЗИ не дает возможности исследовать плотность и эластичность ткани, из-за чего требуется более точное диагностика;
фибросканирование – считается прямым методом, в процессе которого генерируются низкочастотные импульсы, что позволяет прицельно исследовать структуру печени. Диагностика проводится однократно в 3-6 месяцев (при 1-2 степени стеатоза), а также каждые 4-8 недель – при выраженных изменениях;
- биопсия – относится к инвазивным исследованиям, поэтому не может часто повторяться. Под анестезией врач осуществляет забор материала (кусочек ткани печени), после чего отправляет его на гистологический анализ. Качество диагностики зависит от квалификации специалиста и участка органа, который был изъят. При неравномерном изменении структуры печени материал может быть забран из менее пораженной области, что приведет к неправильному определению стадии стеатоза.
Для первой степени болезни характерно скопление жира в гепатоцитах без изменения их структуры. Уже при второй – наблюдается дистрофия и формирование множественных кистозных образований, вокруг которых происходит уплотнение клеток. Третья степень проявляется участками соединительной ткани, полностью нарушающими структуру печени, что приводит к ее дисфункции.
Лечение стеатоза
Лечить заболевание необходимо после постановки диагноза и с учетом сопутствующей патологии у пациента. На сегодняшний день нет определенных схем терапии при стеатозе. Лечебный процесс зачастую включает несколько направлений:
- диетическое питание согласно столу №5;
- коррекцию веса. Учитывая наличие ожирения у пациентов со стеатозом печени, требуется постепенное похудение путем соблюдения рекомендаций диетолога. Полный отказ от пищи или самостоятельное ее ограничение может привести к резкому ухудшению общего состояния пациента;
- коррекция гипергликемии, -липидемии и –холестеринемии с помощью диеты и лекарственных средств;
- отказ от алкоголя;
- отмена гепатотоксичных медикаментов.
Среди эффективных препаратов стоит выделить:
- Урсосан – основан на урсодезоксихолевой кислоте, которая является компонентом желчи. Он оказывает защитное действие на гепатоциты, снижает продукцию холестерина и уменьшает его всасывание в кишечнике. Также лекарство препятствует застою, нормализуя желчеотток. Оно усиливает активность ферментов поджелудочной железы и несколько снижает глюкозу в крови;
- Гептрал – имеет аминокислоты. Он обладает антидепрессивным, дезинтоксикационным и гепатопротекторным действием;
- Фосфоглив – лекарство с эссенциальными фосфолипидами, которые встраиваются в клеточную мембрану и предупреждают разрушение гепатоцитов;
- Гепа-мерц – защитное и дезинтоксикационное средство, в состав которого входят аминокислоты (аспартат, орнитин);
- Метформин – антидиабетический медикамент, который улучшает усвоение глюкозы. Он относится к группе бигуанидов. Прием лекарства сопровождается снижением тиреотропного гормона, холестерина, что необходимо для предупреждения поражения сосудов. Его основное действие заключается в блокировке синтеза глюкозы в печени и увеличении чувствительности инсулиновых рецепторов;
- Аторвастатин – назначается для снижения холестерина.
 Диета и рецепты блюд при ожирении печени
Диета и рецепты блюд при ожирении печени
Учитывая патогенез развития болезни, а именно отложение жира в гепатоцитах на фоне нарушения метаболизма, соблюдение диетического питания пациенту крайне необходимо.
Ежедневное меню следует оговаривать с врачом, так как превышение калорийности пищи или злоупотребление вредными продуктами может стать причиной прогрессирования заболевания.
Основа диеты – это увеличение количества белковой еды, а также уменьшение липидов и углеводов. Каждая неделя должна включать:
- нежирные молочные изделия;
- растительную продукцию (смородину, фрукты);
- отруби;
- треску, хек;
- курятину, телятину;
- несвежую сдобу;
- овощи;
- супы-пюре;
- каши (овсянку, гречку, пшеничную, рисовую);
- растительное масло;
- зеленый чай.
Суточный питьевой объем должен составлять 2 литра (ягодные компоты, кисели, негазированная минералка).

- какао;
- сладости;
- газировку;
- грибы;
- лук, чеснок;
- перченые приправы, горчицу, мойонез;
- жирные сорта мясной и рыбной продукции;
- горох, фасоль;
- бобовые;
- мороженое.
Задача диеты – нормализовать функциональность печени и синтез гликогена. Питание должно быть малыми порциями до шести раз в сутки. Это позволит отрегулировать пассаж желчи и предупредить холестаз. Блюда следует готовить путем отваривания, тушения или запекания. Лимит жиров на день составляет 70 г. Ужин не должен быть позднее 19.00. Суточная калорийность пищи – максимум 2400 ккал.
Диета назначается минимум на три месяца. При заболевании пациенты часто жалуются на плохой аппетит, поэтому рацион питания должен быть не только полезным, но и вкусным. Ниже представлены рецепты блюд при жировом гепатозе печени, в которых учтены все рекомендации диетологов.
Плов
Рецепт плова, который пациент раньше использовал, теперь запрещен. Чтобы облегчить работу печени и всего желудочно-кишечного тракта, необходимо соблюдать определенные требования по его приготовлению.
В рецепт блюда входит 700 г риса, полкило курятины, 4 моркови и небольшая луковица. Заранее следует подготовить мясо путем отваривания, однократно сменив при этом воду. Как только оно станет мягким, его нужно нарезать и соединить вместе с измельченными овощами. К ним добавляем воду и тушим на небольшом огне.
После испарения жидкости необходимо засыпать готовый рис, немного посолить и продолжить тушение 3-5 минут. Крупу следует приготовить заранее. Ее нужно промыть, залить водой, уровень которой должен быть на 3 см выше рисовой массы, после чего варить до размягчения.
Суп с куриными фрикадельками

Перловку и овощи требуется отварить в разных емкостях. Теперь добавляем кашу и мясные шарики к вареной картошке и морковке. Снова солим и снимаем с огня через 15 минут. Чтобы уменьшить калорийность блюда можно обойтись без сметаны.
Диетологи рекомендуют обратить внимание на супы-пюре. Они не нагружают пищеварительную систему и быстро готовятся.
Запеканки
Иногда можно побаловать себя запеканкой. Вот парочка рецептов:
- для приготовления понадобится тыква, вермишель, яйцо, полстакана нежирного молока и маленький кусочек сливочного масла. Вначале следует перетереть тыкву и отобрать 230 г. Теперь ее необходимо посолить, добавить ложку сахара и тушить до размягчения. Лапшу (200 г) варим отдельно, немного не доводя до готовности. В нее заливаем молоко, растопленное масло и оставляем на полчаса. Пришло время все смешать, добавить взбитое яйцо и отправить в форме для запекания в духовку на четверть часа;
- в рецепт входит по 80 г курятины и вермишели, белок и кусочек сливочного масла. Вначале займемся мясом. Его нужно отварить и измельчить блендером. Лапша варится до полуготовности и остужается. Теперь перетираем масло с белком и смешиваем с куриным фаршем. Всю массу добавляем к вермишели и запекаем до готовности;
- рис 230 г, творог 180 г, три яблока и столько же яиц, 480 мл молока и изюм. Технологический процесс начинается с отваривания риса до готовности. Теперь перетираем творог через сито, яйца взбиваем с 25 г сахара, а яблоки без кожуры режем на кубики. Холодный рис смешиваем с остальными ингредиентами, выкладываем в форму и запекаем четверть часа при температуре 200 градусов.
Чем опасен жировой гепатоз печени?
Без лечения стеатоз печени грозит развитием тяжелых осложнений. Они представлены:
- фиброзом. По мере отмирания клетки постепенно замещаются соединительными волокнами, что сопровождается рубцеванием органа. На этом фоне функционирование печени стремительно ухудшается;
- расстройством продукции и движения желчи по выделительным протокам, вследствие чего развивается холестаз и нарушается процесс пищеварения;
- стеатогепатитом, который характеризуется воспалением ткани печени на фоне ее жирового перерождения.
Отдельно следует выделить цирроз, который опасен своими проявлениями. На фоне белковой недостаточности наблюдается дефицит факторов свертывания, что чревато массивными кровотечениями. Кроме того, варикозным изменениям подвергаются пищеводные вены. Они становятся извитыми, а их стенки истончаются. Пациента начинают беспокоить выраженные отеки конечностей. Жидкость накапливается не только в тканях, но и полостях (плевральной, брюшной), что сопровождается характерной для плеврита и асцита симптоматикой.
При условии правильного лечения и соблюдения всех врачебных рекомендаций удается замедлить прогрессирование болезни и значительно улучшить общее состояние человека.
Жировой гепатоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Жировой гепатоз (жировая дистрофия печени, стеатоз) — заболевание, при котором в клетках печени накапливается жир. При этом воспалительные явления отсутствуют или выражены слабо. Накопление жира может быть реакцией печени на различные токсические воздействия, например, употребление алкоголя, прием некоторых лекарственных препаратов, нередко этот процесс связан с метаболическим синдромом.
В зависимости от этиологии повреждения выделяют две группы заболеваний: неалкогольную жировую болезнь печени (НАЖБП) и алкогольную болезнь печени (АБП). Каждое из этих заболеваний может ограничиться гепатозом, а может прогрессировать до гепатита (воспалительного заболевания печени) или даже цирроза (замещения ткани печени соединительной тканью). Все это – стадии одного процесса.
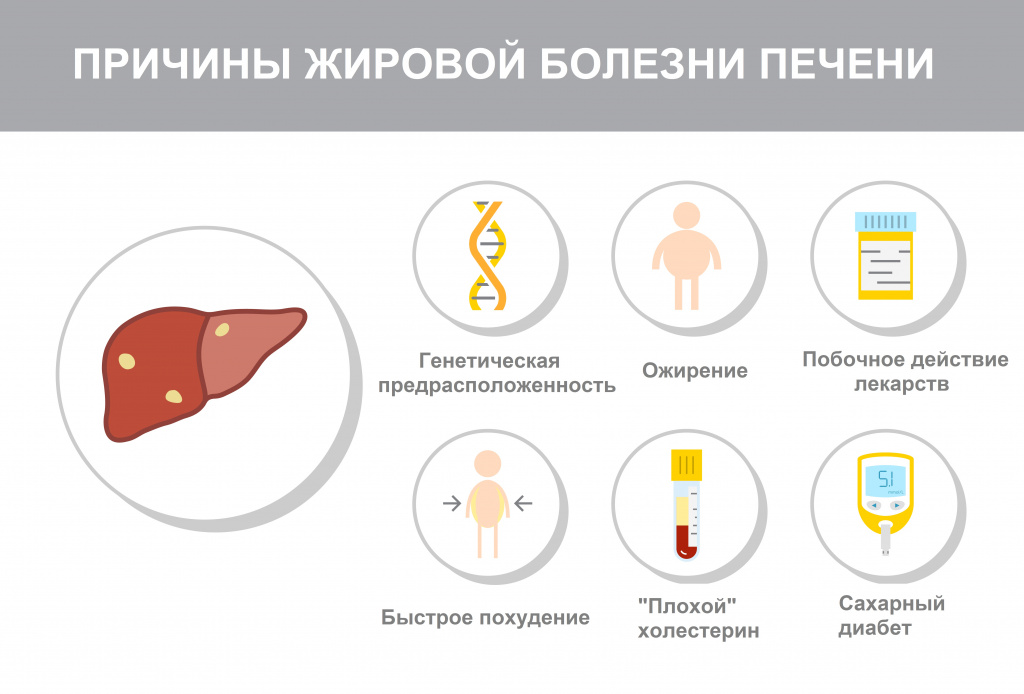
Причины появления гепатоза
Главная причина развития и прогрессирования НАЖБП — нездоровый образ жизни: высококалорийное питание, избыточное потребление насыщенных жиров (продуктов животного происхождения – жирных сортов мяса, молочных продуктов высокой жирности), рафинированных углеводов (сахара, хлебобулочных и кондитерских изделий) в сочетании с недостаточной физической активностью.
В большинстве случаев гепатоз в рамках НАЖБП развивается у людей с метаболическим синдромом.
Метаболический синдром – это комплекс метаболических, гормональных и клинических нарушений, являющихся факторами риска развития сердечно-сосудистых заболеваний, в основе которых лежит инсулинорезистентность и компенсаторная гиперинсулинемия.
Инсулин – это гормон, вырабатываемый поджелудочной железой и обеспечивающий поступление глюкозы из крови в клетки. При инсулинорезистентности снижается чувствительность клеток к инсулину – возникает голодание клеток на фоне достаточного количества глюкозы в крови. Для поддержания нормального транспорта глюкозы требуется повышенная концентрация инсулина в крови, что и становится спусковым механизмом всех составляющих метаболического синдрома:
- абдоминального ожирения – избыточного отложения жира в области живота и в верхней части туловища (превышение окружности талии более 80 см у женщин, более 94 см у мужчин);
- дислипидемии – повышения уровня «вредного» холестерина – липопротеинов низкой плотности (ЛПНП) более 3,0 ммоль/л, снижения «полезного» холестерина – липопротеинов высокой плотности (ЛПВП) менее 1,1 ммоль/л у женщин и менее 0,9 ммоль/л у мужчин, повышения триглицеридов более 1,7 ммоль/л;
- раннего развития атеросклероза – отложения холестерина во внутренней оболочке артерий с образованием атеросклеротических бляшек, которые сужают просвет сосуда и нарушают кровоснабжение органов; в результате чего может развиться инфаркт миокарда, острое нарушение мозгового кровообращения (ишемический инсульт);
- артериальной гипертонии – повышения артериального давления свыше 130/85 мм рт. ст., что является фактором риска кровоизлияния в мозг (геморрагического инсульта);
- нарушения толерантности к глюкозе (глюкоза в крови из вены натощак 6,1-7,0 ммоль/л) или развития сахарного диабета 2-го типа (глюкоза в крови из вены натощак более 7,0 ммоль/л).
На фоне «засахаривания» крови страдает сосудистая стенка, что приводит к повреждению сердца, мозга, почек.
Причина гепатоза в рамках АБП — употребление алкоголя.
Важным критерием, позволяющим отличить АБП от НАЖБП, служит употребление пациентами алкоголя в токсичных для печени дозах, т.е. более 40 г чистого этанола в сутки для мужчин и более 20 г для женщин.
Однако вероятность поражения печени зависит не только от количества потребляемых спиртных напитков, но и от качества алкогольного напитка, типа потребления алкоголя и времени его воздействия, а также от индивидуальной и генетической предрасположенности, особенностей питания, инфицирования вирусами гепатита В и С.
Классификация гепатоза
В зависимости от типа отложения жира:
- очаговый диссеминированный гепатоз (зачастую не имеет клинических проявлений);
- выраженный диссеминированный гепатоз;
- зональный гепатоз (жир накапливается в разных отделах печени);
- диффузный гепатоз (микровезикулярный стеатоз).
Жировой гепатоз может быть первичным (обусловленным эндогенными метаболическими нарушениями — ожирением, сахарным диабетом, гиперлипидемией) и вторичным, когда причиной его возникновения становится внешнее воздействие (прием некоторых лекарственных препаратов, оперативное вмешательство на органах ЖКТ, длительное голодание).
Симптомы гепатоза
Большинство пациентов с гепатозом не предъявляют никаких жалоб. Болезнь нередко диагностируют случайно при обследовании по другому поводу. В случае неалкогольной жировой болезни печени у некоторых пациентов в клинической картине присутствуют различные проявления метаболического синдрома: ожирение, повышение артериального давления, признаки нарушения обмена глюкозы, холестерина.
Часть пациентов с гепатозом, независимо от его этиологии, предъявляет жалобы неспецифического характера — на повышенную утомляемость, ноющую боль или дискомфорт в области правого подреберья без четкой связи с приемом пищи.
Диагностика гепатоза
Нередко врач может заподозрить у пациента наличие гепатоза уже в процессе сбора анамнеза. Специалист оценивает режим питания и физическую активность, уточняет вопрос об употреблении алкоголя, приеме лекарственных препаратов.
При разговоре с пациентом и ознакомлении с медицинской документацией врач может обнаружить проявления метаболического синдрома, что будет говорить в пользу НАЖБП.
Важная роль в оценке состояния печени принадлежит лабораторной диагностике. Исследуют такие показатели биохимического анализа крови, как АсАТ, АлАТ, гамма-глутамилтранспептидаза, щелочная фосфатаза, билирубин общий, билирубин прямой. При гепатозе может определяться их незначительное повышение.
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Для исключения вирусного поражения печени проводят исследование на маркеры вирусных гепатитов – HBsAg, anti-HCV-total и др.
Поскольку метаболический синдром коррелируют с накоплением жира в печени, при его наличии у пациента необходимо оценить риск развития НАЖБП и, наоборот, при НАЖБП следует оценить наличие компонентов метаболического синдрома.
При подозрении на неалкогольную жировую болезнь печени назначают исследование липидного профиля: общего холестерина, холестерина-ЛПНП, холестерина-ЛПВП и триглицеридов. Для НАЖБП в рамках метаболического синдрома характерно в первую очередь увеличение содержания триглицеридов и снижение уровня липопротеинов высокой плотности.
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получен…
Для исключения нарушения толерантности к глюкозе и сахарного диабета определяют уровень глюкозы, гликированного гемоглобина, инсулина, проводят глюкозотолерантный тест с определением глюкозы в венозной крови натощак и после нагрузки через 2 часа.
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Инсулин (Insulin)
Синонимы: Анализ крови на инсулин; Гормон поджелудочной железы; Регулятор углеводного обмена.
Краткая характеристика определяемого вещества Инсулин
Инсулин &ndas…
Среди инструментальных методов исследования при подозрении на заболевание печени в первую очередь используют УЗИ органов брюшной полости, при необходимости дополнительно назначают КТ или МРТ брюшной полости.
Кроме того, применяют усовершенствованную форму ультразвукового исследования — транзиторную эластографию. С ее помощью измеряется жесткость печени, указывающая на наличие фиброзных и рубцовых изменений этого органа.
Современным «золотым стандартом» диагностики гепатоза, воспаления и оценки стадии фиброза является биопсия печени. Этот метод позволяет с высокой степенью достоверности подтвердить наличие АБП или НАЖБП и на основании результатов гистологического исследования составить прогноз дальнейшего течения заболевания, а также исключить другие причины поражения печени.
К каким врачам обращаться
Обследованием и лечением пациентов с заболеваниями печени, в частности с гепатозом, занимаются терапевты, врачи общей практики и гастроэнтерологи.
Лечение гепатоза
Специфического лечения неалкогольной жировой болезни печени не существует. Улучшить же состояние печени помогают снижение веса у лиц, страдающих ожирением, отказ от употребления алкоголя, а также регулярный контроль уровня глюкозы и холестерина.
К каждому пациенту необходимо применять индивидуальный подход, сочетающий рациональное питание и постепенное увеличение аэробной/силовой нагрузки.
У пациентов с НАЖБП и избыточной массой тела / ожирением снижение веса всего на 7–10% приводит к нормализации уровня печеночных ферментов и гистологических показателей.
Диетические рекомендации должны включать ограничение энергетической ценности рациона и исключение консервированных продуктов, животных жиров и сладостей.
Аэробные упражнения и силовые тренировки эффективно снижают содержание жира в печени. Упражнения подбирают индивидуально с учетом предпочтений пациента, чтобы повысить его приверженность к тренировкам.
Обязательным условием лечения гепатоза в рамках АБП является отказ от алкоголя. Может быть рекомендована дезинтоксикационная терапия, витаминотерапия: витамины группы В, аскорбиновая кислота, фолиевая кислота, гепатопротекторы.
Осложнения
Прогрессирование гепатоза зачастую приводит к гепатиту, а в дальнейшем — к циррозу печени. За счет гибели печеночных клеток на фоне их повреждения происходит разрастание соединительной ткани, нарушается внутрипеченочный кровоток, что приводит к последующей гибели все новых и новых клеток.
Профилактика гепатоза
Профилактические мероприятия включают ведение здорового образа жизни с достаточными физическими нагрузками, рациональное питание и отказ от алкоголя.
Прием лекарственных препаратов, биодобавок и витаминных комплексов должен быть согласован с врачом, поскольку некоторые из них могут оказывать негативное влияние на печень.
Крайне важно следить за своим весом. Ориентировочный показатель, позволяющий оценить степень соответствия массы человека и его роста – это индекс массы тела (ИМТ). Он рассчитывается по формуле: масса тела в килограммах, деленная на рост в метрах в квадрате. Значения от 18,5 до 25 считаются нормальными, от 25 до 30 соответствуют избыточной массе тела, более 30 говорят об ожирении.
Пациентам с сахарным диабетом необходимо четко следовать инструкциям врача, чтобы контролировать заболевание, принимать лекарства в соответствии с указаниями и внимательно следите за уровнем сахара в крови.
Источники:
- Клинические рекомендации по диагностике и лечению неалкогольной жировой болезни печени Российского общества по изучению печени и Российской гастроэнтерологической ассоциации. Гепатология, журнал. № 2, 2016. С. 24-42.
- Тулгаа Л., Цэрэндаш Б., Игнатъева Л.П. Жировой гепатоз — как один из актуальных вопросов гепатологии. Сибирский медицинский журнал. 2005. С. 17-22.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2916
02 Мая
-
5903
26 Апреля
-
5936
26 Апреля
Похожие статьи
Болезнь Альцгеймера
Болезнь Альцгеймера: причины появления, симптомы, диагностика и способы лечения.
Гангрена
Гангреной называют некроз (омертвение) тканей, который может развиваться в коже, подкожной жировой клетчатке, мышцах, кишечнике, желчном пузыре, легком и т. д.
Кардиомиопатии
Кардиомиопатия: причины появления, симптомы, диагностика и способы лечения.
Пародонтит
Пародонтит – хроническое воспалительное заболевание тканей, окружающих зуб. Постепенно это приводит к потере зубов у взрослого человека и способствует развитию патологических процессов в организме.
Печень – самый крупный и важный орган брюшной полости. Обеспечивает белковый, углеводный и жировой обмен.
Жировая болезнь печени сегодня – очень распространенный недуг. Стереотип о том, что от ожирения печени страдают только люди с избыточным весом и алкоголики, вводит в заблуждение. Это заболевание вызывается не только чрезмерным употреблением алкоголя, но и нездоровым питанием и малоподвижным образом жизни, характерными для значительной части населения.
Средний возраст, в котором обнаруживают жировую дистрофию печени, составляет 50 лет, но в целом частота гепатоза увеличивается с возрастом: от 2,6% детей до 26% лиц в возрасте 40-50 лет.
Что такое жировая болезнь печени?
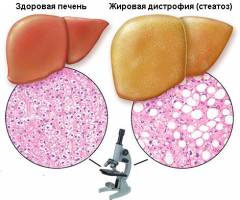
Здоровая печень должна содержать мало жира или вообще его не содержать. При жировой дистрофии или стеатозе печени жировые капли накапливаются в ее клетках – гепатоцитах.
Стеатоз печени развивается медленно, но даже на ранних стадиях может оказывать негативное влияние на сердечно-сосудистую систему. Также печень не способна достаточно эффективно очищать организм от лишнего холестерина и токсинов.
По мере того как количество поврежденных клеток возрастает до критического уровня, печень уже не в состоянии функционировать.
Жирная печень сама по себе не является большой проблемой. Но жировая ткань – это не инертное образование, она выделяет гормоны и способствует воспалению. Так что у некоторых людей — в среднем у 20% — развивается воспаление жировой печени или стеатогепатит, и это уже нехорошо.
У некоторых стеатогепатит прогрессирует и со временем вместо печеночных клеток развивается соединительная ткань и фиброз – путь к циррозу печени и развитию необратимых изменений в этом органе. Ткань печени замещается соединительной тканью и больше не функционирует. Следовательно, печень плохо выполняет свою работу – не производит, не обезвреживает, не очищает и не метаболизирует. Риск рака печени также выше.
Жировая дистрофия печени — серьезный диагноз, требующий наблюдения.
Поэтому очень важно следить за здоровьем печени и своевременно предотвращать причину заболевания, так как печень – единственный орган, способный восстановиться после развития очень тяжелого заболевания.
Печеночное ожирение чаще всего связано с двумя заболеваниями:
- Неалкогольная жировая болезнь печени или НАТАС;
- Алкогольная жировая болезнь печени или АТАС.
Причины возникновения жировой болезни печени
Почти каждому третьему человеку ставят диагноз жировая дистрофия или стеатоз, или жировой гепатоз печени после УЗИ брюшной полости. Больные с этими диагнозами часто не предъявляют жалоб, поэтому жировая дистрофия печени обнаруживается случайно.
Основные причины жировой дистрофии печени известны:
- Злоупотребление алкоголем. Печень расщепляет алкоголь, вырабатывает избыточную энергию, а организм откладывает ее в виде капелек жира.
- Слишком большое количество потребляемых человеком калорий – нездоровое питание, чрезмерное употребление насыщенных жирных кислот, например, сливочного масла и сахара. Особенно плохо так называемое центральное ожирение – в области живота скапливается лишний жир, потому что из кишечника и сальных оболочек в кровь поступает больше жирных кислот. Они попадают в печень и в ней накапливаются капельки жира.
- Один из метаболических синдромов: избыточный вес, диабет 2 типа, высокий уровень холестерина, гипертония или другие симптомы.
- Малоподвижный образ жизни.
- Нарушение функции инсулина. Инсулин — это гормон, способствующий синтезу белков и жиров в печени, он помогает снизить уровень сахара в крови после еды. В отсутствие инсулина неполное окисление промежуточных жиров в организме может привести к развитию сахарного диабета 2 типа.
- Вирусный гепатит В или С. Однако это случается редко.
- Иногда основная причина – регулярный прием лекарств. Около 99% применяемых лекарств метаболизируются непосредственно в печени. Поэтому потенциально любое лекарство может нанести ей вред. Исследования показывают, что антибиотики и нестероидные противовоспалительные препараты, статины, лекарства, используемые для лечения туберкулеза, грибковых заболеваний и психических заболеваний, с большей вероятностью вызывают повреждение печени.
Неалкогольная жировая болезнь печени
Неалкогольная жировая болезнь печени или НАТАС характеризуется избыточным накоплением жира в печени, что чаще всего встречается у пациентов с избыточным весом и диабетом, но также наблюдается у людей с нормальным весом, особенно у тех, кто не питается регулярно или недостаточно и склонны голодать. Худой трезвенник, но с жирной печенью? К сожалению, никто не застрахован от этого диагноза, потому что это болезнь образа жизни!
Алкогольная жировая болезнь печени
Алкоголь – причина жировой дистрофии печени, особенно если он употребляется регулярно. Однако если прием алкоголя прекратить, то жировая болезнь печени обычно исчезает. В этом существенное различие между алкогольной жировой болезнью печени и неалкогольной жировой болезнью печени.
Способность алкоголя воздействовать на печень во многом определяется дозой вещества. Небольшая доза – не более 10 граммов в день красного вина – даже укрепляет печень. Печень не повреждается и более высокой дозой алкоголя, но она не должна превышать 30 граммов в день. Но некоторые люди очень чувствительны к алкоголю, поэтому у них он может вызвать повреждение печени, даже если они употребляют его очень мало, но каждый день.
Быстрее всего жировая дистрофия печени образуется при регулярном употреблении алкоголя:
1) Для мужчин, если ежедневно выпивается 60 г алкоголя, то есть около 1,5 л пива или 0,6 л вина, или 120 г рома.
2) Для женщин, если ежедневно выпивать 20-40 г алкоголя, то есть примерно 0,5-1,0 л пива или 0,2-0,4 л вина.
Диагностика жировой болезни печени
Печень не болит. Пациенты с ожирением печени обычно не испытывают никаких проблем со здоровьем. Имеются только общие расстройства – слабость, повышенная утомляемость, тяжесть или стеснение в правом верхнем подреберье живота, потому что печень становится больше при отложении жира. Потенциальные проблемы легко диагностировать, поэтому рекомендуется периодически проверять и заботиться о своей печени.
Этапы диагностики:
- УЗИ брюшной полости;
- Оценка сопутствующих заболеваний – сахарный диабет, гипертоническая болезнь и другие;
- Анализ крови, обращая особое внимание на ферменты печени – АЛТ, АСТ, ГТФ, следует учитывать и другие показания – глюкозу, холестерин, ЛПНП и ЛПВП.
У пациентов с НАСГ АЛТ часто выше, чем АСТ. Но у больных с АТАС уровень АСТ в крови вдвое превышает уровень АЛТ.
Признаки хронического употребления алкоголя:
- кожные звездочки чаще всего поражают кожу лица;
- массивное расширение сосудов кожи и слизистых оболочек;
- эритема запястья – розовые круглые пятна на коже рук;
- гинекомастия у мужчин – увеличение молочных желез;
- увеличение слюнных желез;
- потливость, тахикардия, тремор рук;
- увеличение объема эритроцитов;
- увеличение ГГТ – фермент, находящийся в печени;
- концентрация АСТ > чем АЛТ.
Лечение
Лечение жировой дистрофии печени основано на устранении ее причин. Если больной употребляет алкоголь, его следует прекратить, а если жировая дистрофия печени обусловлена метаболическим синдромом, то следует контролировать уровень сахара в крови, уровень холестерина и снижать вес.
Основное лечение заключается в уменьшении избыточного жира. Пациентам с НАТАС и ожирением рекомендуется снижение массы тела на 7-10%. Этого можно добиться, сократив потребление калорий, увеличив физическую активность как минимум до двух-трех раз в неделю.
Несколько советов по снижению калорийности пищи:
- количество животных жиров и сахара в рационе должно быть ограничено;
- отказаться от колбас и жирных сортов мяса;
- научиться употреблять несладкий чай или кофе;
- не употреблять молоко и молочные продукты с повышенной или нормальной жирностью;
- ограничить употребление тортов и сладостей;
- не употреблять сладкие напитки;
- не употреблять алкоголь;
- печени понравится средиземноморская диета, основанная на растительных продуктах, рыбе, орехах и оливковом масле.
Если человек не может принять эти меры, то необходим прием лекарств для снижения веса – орлистата или сибутрамина. Если такое лечение не помогает, следует прекратить прием препарата и рассмотреть вопрос об операции по уменьшению жира.
Применение гепатопротекторов – эссенциальные фосфолипиды и силимарин – может способствовать очищению печени и улучшению ее биохимических свойств. Эссенциальные фосфолипиды обладают антиоксидантным и антифибротическим действием. Силимарин – экстракт облепихи. Исследования показали, что силимарин снижает резистентность к инсулину и может привести к снижению и нормализации АСТ и АЛТ.
Профилактика
Здоровая печень любит полноценное питание, и важно, чтобы оно было разнообразным. А именно чтобы клетки печени активно функционировали, им нужны как хорошие ненасыщенные жирные кислоты, так и углеводы для их переработки. Напротив, если человек ест однородную пищу, например, сидит на капустной или рисовой диете, часть клеток печени ленивы. Печень будет «наслаждаться» несколькими чашками кофе в день — доказано, что кофе снижает риск развития фиброза печени.
Чтобы избавиться от жира в печени, не обойтись без регулярных физических нагрузок, желательно с увеличением частоты сердечных сокращений. Подходит как для ходьбы, так и для медленного бега, езды на велосипеде, плавания, гребли, рекомендуются регулярные активные прогулки три-пять раз в неделю не менее получаса.
Даже если вес не уменьшился, жировая масса уменьшится в результате физической активности. Жиры — это триглицериды, которые расщепляются и уходят из печени в мышцы, потому что им нужна энергия для движения. У физически активного человека шансы заболеть стеатогепатитом становятся намного ниже.
Чтобы сохранить здоровье печени, необходимо вести здоровый образ жизни и стараться максимально отказаться и сократить вредные привычки. Своевременная борьба с причинами заболевания – лучшее решение. Профилактика определенно лучше, чем лечение.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача. У любых препаратов есть противопоказания. Необходима консультация специалиста, а также подробное изучение инструкции!
Стеатоз – это патологическое (отклонение от нормы) состояние, при котором в клетках организма накапливаются жиры.
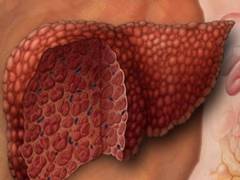
Жировой гепатоз (синонимы – стеатоз печени, жировое перерождение печени, жировая инфильтрация печени, стеатогепатоз, жировая дистрофия, «жирная» печень) – наиболее распространенный обратимый хронический процесс, при котором в гепатоцитах (печеночных клетках) происходит чрезмерное накопление липидов (жиров). Постепенно в печени все большее количество клеток заменяется жировыми, которые формируют жировую ткань. В результате этого печень увеличивается в размере, ее цвет меняется на желтоватый либо темно-красный, погибают клетки, образуются жировые кисты (патологические полости в ткани или органе с содержимым), нарушаются функции органа. Очень часто жировая инфильтрация (скопление в тканях веществ, которые в норме не определяются) печени переходит в фиброз (обратимый процесс замены нормальной ткани на грубую рубцовую локально либо по всему органу), а затем в цирроз (необратимое прогрессирующее заболевание печени, при котором здоровая ткань заменяется рубцовой).
Жировой гепатоз довольно распространенное заболевание. В среднем, им страдают от 10% до 25% населения в разных странах, среди них 75% – 90% – люди, страдающие ожирением и сахарным диабетом. В России каждый четвертый человек страдает жировым гепатозом.
Анатомия печени
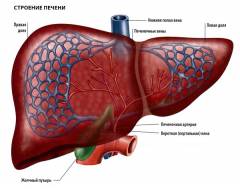
Клетки, из которых состоит печень, называются гепатоцитами. Структурной и функциональной единицей печени является печеночная долька. Она имеет форму призмы и состоит из печеночных клеток (гепатоцитов), сосудов и протоков. В центре печеночной дольки расположена центральная вена, а на периферии желчные протоки, ветви печеночной артерии и печеночной вены. Гепатоциты вырабатывают до одного литра желчи (жидкости, состоящей из желчных кислот, воды, холестерина, неорганических соединений и участвующей в процессе пищеварения) в сутки. Желчные кислоты способствуют расщеплению и всасыванию жиров, стимулированию моторики тонкого кишечника, а также продукции гастроинтестинальных гормонов. По внутрипеченочным мелким капиллярам (каналам) желчь поступает в более крупные желчные протоки, а затем в сегментарные протоки. Сегментарные протоки сливаются в правый (из правой доли печени) и левый (из левой доли печени) желчные протоки, которые объединяются в общий печеночный проток. Этот проток соединяется с протоком желчного пузыря и образует общий желчный проток, из которого желчь попадает непосредственно в просвет двенадцатиперстной кишки.
Питательные вещества и кислород печень получает с кровью из собственной печеночной артерии. Но, в отличие от других органов, в печень поступает также и венозная кровь, насыщенная углекислым газом и лишенная кислорода.
В печени различают две системы вен:
- Портальную. Портальная система вен образуется разветвлениями портальной (воротной) вены. Портальная вена – крупный сосуд, в который попадает кровь из всех непарных органов полости живота (желудок, тонкий кишечник, селезенка), а уже из портальной вены – в печень. В печени происходит очищение этой крови от токсинов, продуктов жизнедеятельности и других веществ, вредных для организма. Кровь не может попасть из органов ЖКТ (желудочно-кишечного тракта) в общий кровоток, не пройдя «фильтрацию» в печени.
- Кавальную. Образуется из совокупности всех вен, которые несут кровь из печени. Эта венозная кровь насыщена углекислым газом и лишена кислорода, вследствие произошедшего газообмена между клетками печени и клетками крови.
Основными функциями печени являются:
- Белковый обмен. Более половины белков (основного строительного материала организма), которые вырабатываются в организме за сутки, синтезируются (образуются) в печени. Также синтезируются основные белки крови – альбумины, факторы свертывания крови (выполняющие роль остановки кровотечения). В печени хранятся запасы аминокислот (основных структурных компонентов белков). В случае недостаточного поступления или потери белка печень начинает вырабатывать (синтезировать) белки из запасов аминокислот.
- Липидный обмен. Печень играет важную роль в обмене жиров. Она отвечает за синтез (выработку) холестерина (структурного жироподобного элемента клеток) и желчных кислот (препятствуют слипанию капелек жира, активируют вещества, расщепляющие жиры на более простые составляющие). Одной из функций также является запас жира. Поддерживает баланс между обменом жиров и углеводов. При избытке сахара (основного источника энергии) печень превращает углеводы в жиры. При недостаточном поступлении глюкозы (сахара) печень синтезирует ее из белков и жиров.
- Углеводный обмен. В печени глюкоза (сахар) превращается в гликоген и депонируется (запасается). В случае недостатка глюкозы гликоген переходит обратно в глюкозу и обеспечивает организм необходимой энергией.
- Пигментный обмен (пигмент – вещество, придающее цвет тканям и коже). При разрушении эритроцитов (красных клеток крови) и гемоглобина (железосодержащего белка – переносчика кислорода) в кровь попадает свободный билирубин (желчный пигмент). Свободный (непрямой) билирубин токсичен для организма. В печени он преобразуется в связанный (прямой) билирубин, который не имеет токсичного воздействия на организм. Затем прямой билирубин выводится из организма, а незначительная его часть снова поступает в кровь.
- Обмен витаминов. Печень участвует в синтезе (выработке) витаминов и всасывании жирорастворимых витаминов (A, D, E, K). При избытке данных витаминов печень откладывает их про запас или выводит из организма. При недостатке – организм получает их из запасов печени.
- Барьерная функция. Является одной из самых важных функции печени. Ее целью является обезвреживание, дезинтоксикация веществ, которые образуются в организме или поступают из окружающей среды.
- Пищеварительная функция. Данная функция заключается в постоянной выработке желчи гепатоцитами (печеночными клетками). Желчь поступает в желчный пузырь и хранится там до необходимости. Во время еды желчь поступает в просвет кишечника, тем самым, способствуя процессу пищеварения. Желчные кислоты способствуют эмульгации (смешиванию с водой) жиров, тем самым, обеспечивая их переваривание и всасывание.
- Ферментативная функция. Все биохимические реакции ускоряются специальными веществами – ферментами. Такие ферменты содержатся в печени. И когда организму срочно нужны какие-либо вещества (например, глюкоза) ферменты печени ускоряют процессы их получения.
- Иммунная функция. Печень участвует в созревании клеток иммунитета (иммунитет – совокупность защитных сил организма), а также во многих аллергических реакциях.
- Экскреторная функция. Вместе с желчью печень выводит продукты обмена, которые далее поступают в кишечник и выводятся из организма.
Интересные факты
- Печень занимает второе место по массе среди всех органов (средняя масса – 1500 г.).
- На 70% состоит из воды.
- За один час через печень проходит около 100 литров крови и соответственно более 2000 литров в сутки.
- Ежедневно печень выполняет более 500 функций.
- Печень могла бы функционировать до 300 лет благодаря своему уникальному свойству – способности к самовосстановлению.
- Более 25% заболеваний печени вызваны употреблением алкоголя.
- В клетках печени в минуту происходит около миллиона химических реакций.
- В настоящее время известно более 50 заболеваний печени.
- Печень не имеет болевых рецепторов (белков, принимающих информацию от раздражителя и передающих ее в анализаторный центр).
- Ежегодно проводится более 11000 трансплантаций (хирургических операций по пересадке) печени.
Формы и стадии гепатоза
Стеатоз может быть:
- Алкогольным – патологические изменения в печени на фоне хронического приема алкоголя.
- Неалкогольным (неалкогольный стеатогепатоз – НАСГ, неалкогольная жировая болезнь – НАЖБ) – жировое перерождение печени, которое возникает при неправильном образе жизни, режиме питания, различных сопутствующих заболеваниях.
В жировом гепатозе различают:
- I стадию – минимальное ожирение. В клетках печени скапливаются капельки жира без повреждения гепатоцитов.
- II стадию – ожирение средней тяжести. В клетках происходят необратимые процессы, приводящие к их разрушению и гибели. Их содержимое попадает в межклеточное пространство. Образуются кисты (патологические полости).
- III стадию – тяжелое ожирение. Предциррозное состояние (цирроз – необратимый хронический процесс замены ткани печени на рубцовую).
По степени поражения структуры печени выделяют:
- Очаговую диссеминированную – скопление небольших участков жира в различных отделах печени с бессимптомным течением.
- Выраженную диссеминированную – скопление жировых капель в большом количестве в различных отделах печени с проявлением симптоматики.
- Зональную – расположение липидов (жиров) в различных отделах печеночных долек (структурных и функциональных единицах печени).
- Диффузную – поражение печени, при котором скопление жира происходит равномерно по всей дольке печени с появлением симптомов.
По этиологии (причине заболевания) стеатоз бывает:
- Первичным – врожденное внутриутробное нарушение обмена веществ.
- Вторичным – нарушение обмена веществ, которое появляется как следствие сопутствующих заболеваний, неправильного питания и образа жизни.
По микроскопической картине гепатоза, то есть патологическим изменениям на клеточном уровне, выделяют:
- Мелкокапельное ожирение – простое ожирение, при котором уже происходят патологические процессы, но без повреждения печеночных клеток.
- Крупнокапельное ожирение – более тяжелое течение болезни, при котором структура гепатоцитов (печеночных клеток) значительно повреждена, что приводит к дальнейшей их гибели (некрозу).
Морфологически (строение и форма клеток) выделяют:
- 0 степень стеатоза – локально в гепатоцитах появляются скопления жира.
- I степень стеатоза – скопления липидов (жиров) увеличиваются в размере и сливаются в очаги с повреждением клеток печени – до 33% пораженных клеток в поле зрения.
- II степень стеатоза – скопления липидов различной величины, которые распределены по всей поверхности печени – 33 – 66% клеток печени (мелкокапельное, крупнокапельное внутриклеточное ожирение).
- III степень стеатоза – скопление жира происходит не только в клетках, но и за их пределами с образованием кисты (патологической полости в ткани), разрушением и гибелью клеток – более 66% пораженных печеночных клеток в поле зрения.
Причины стеатоза печени

Причины стеатогепатоза объединяют в две большие группы:
- причины алкогольного стеатогепатоза;
- причины неалкогольного стеатогепатоза.
Причины алкогольного стеатогепатоза
Прием алкоголя – единственная причина алкогольного стеатоза. Накопление капель жира в печеночных клетках происходит под действием этанола (чистого спирта, содержание которого указано в процентах на алкогольных изделиях) при хроническом алкоголизме или чрезмерном употреблении алкоголя. Большими дозами считаются 30 – 60 граммов этанола в сутки. Под действием спирта печеночные клетки погибают быстрее, чем возобновляются. В этом периоде в печени образуется избыточная рубцовая ткань. Поступление кислорода в клетки значительно уменьшается, в результате чего они сморщиваются и погибают. Снижается образование белка в гепатоцитах, что приводит к их набуханию (из-за накопления воды в клетках) и гепатомегалии (патологического увеличения печени). Повышают риск развития алкогольного стеатоза наследственность, дефицит белка в пище, гепатотропные (свойственные печени) вирусы, сопутствующие заболевания, ожирение и другие.
Причины неалкогольного стеатогепатоза
Помимо злоупотребления алкоголем, к стеатозу могут привести ряд других факторов.
Причины неалкогольного стеатоза
| Факторы | Механизм развития | Заболевания и патологические состояния |
| Факторы, связанные с обменом веществ (метаболизмом) |
Стеатоз развивается при чрезмерном поступлении жиров и углеводов с пищей в организм. Печень не справляется с их метаболизмом, то есть с переработкой жиров и углеводов с образованием необходимых организму веществ и выведением продуктов переработки. К этому может привести недостаточное количество веществ в печени (например, ферментов), участвующих в обмене. В результате свободные жиры откладываются в печени и приводят к ее заболеванию. |
|
| Прием лекарственных средств | Печень играет основную роль в метаболизме лекарственных средств, обеспечивая проявление их фармакологического действия. А также в биотрансформации лекарств (изменении формы, физико-химических свойств лекарств, благодаря чему организму проще их вывести) и их выведении. Многие лекарства обладают гепатотоксическим эффектом, то есть вызывают структурные и функциональные нарушения печени. |
|
| Хирургические вмешательства | Все изменения, происходящие при заболеваниях и операциях на органах ЖКТ (желудочно-кишечный тракта) приводят к нарушению нормальной работы печени в той или иной степени. |
|
| Заболевания органов желудочно-кишечного тракта | Острые и хронические заболевания органов ЖКТ приводят к воспалительным процессам, к нагноению и распространению продуктов распада по организму. |
|
| Токсины | Длительное воздействие токсинов (веществ, отравляющих организм) приводит к повреждению и гибели клеток печени. Ресурсы печени истощаются, вследствие чего она больше неспособна обезвреживать токсические вещества. |
|
| Травмы живота и печени | Травмы могут привести к образованию полостей в печени. |
|
| Паразитарные инвазии (заражение организма) |
Паразиты нарушают структуру печени, являются причиной воспалительных процессов, образования полостей. |
|
| Наследственные заболевания | Пороки развития органов приводят к нарушению их нормального функционирования. Генетически по наследству передаются нарушения обменных процессов, которые проявляются еще при рождении или активируются различными патологическими состояниями. |
|
Существуют факторы, которые позволяют оценить риск развития неалкогольной жировой болезни печени (НАЖБ) и ее перехода в фиброз и цирроз.
Факторами риска являются:
- женский пол;
- возраст старше 45 лет;
- индекс массы тела (ИМТ – отношение веса в килограммах к квадрату роста в метрах) больше 28 кг/м2;
- гипертоническая болезнь (повышенное артериальное давление);
- сахарный диабет (заболевание, причиной которого является недостаток инсулина – гормона поджелудочной железы, отвечающего за снижение уровня сахара в крови);
- этничность – наиболее подвержены заболеванию азиаты, а меньший риск у афроамериканцев;
- отягощенный наследственный анамнез – наличие заболевания у родственников или факторов, передающихся генетически.
Симптомы гепатоза печени
| Стадия стеатогепатоза | Симптом | Механизм развития | Проявление |
| I стадия | Протекает бессимптомно | – | – |
| II стадия | Болевой синдром (совокупность симптомов) |
Печень не имеет болевых рецепторов (белков, принимающих информацию от раздражителя и передающих ее в анализаторный центр). Боль возникает при увеличении печени в размерах и растягивании ее капсулы (оболочки, покрывающей печень). | Дискомфорт, тяжесть в правой подреберной области, появляющиеся независимо от приема пищи. Чувство сдавливания органов, болевые ощущения при прощупывании печени. |
| Слабость | Слабость и недомогание вызваны недостатком энергии из-за нарушения обмена питательных веществ. | Ломота в теле, постоянное чувство усталости. | |
| Тошнота (постоянная или приступообразная) |
Развивается из-за нарушения пищеварения, связанного с недостатком желчеобразующей функции печени. При недостатке желчи нарушается процесс переваривания жиров, в результате чего пища может застаиваться в ЖКТ, что приводит к появлению тошноты. | Дискомфорт, неприятные ощущения в области желудка и пищевода. Отвращение к пище, запахам. Повышенное слюнотечение. | |
| Снижение аппетита | Нарушаются многие функции печени, связанные с обменом веществ, что приводит к неправильной оценке организмом запаса питательных веществ и потребности в них, застаиванию пищи в ЖКТ. Также аппетит снижается при тошноте. | Отсутствие чувства голода, уменьшение количества приемов пиши и ее объема. | |
| Снижение иммунитета (защитных сил организма) |
Печень играет важную роль в поддержании иммунитета. Ее заболевание приводит к нарушению данной функции. | Частые простуды, обострение хронических заболеваний, вирусные инфекции, воспалительные процессы. | |
| III стадия | Желтушность кожных покровов и видимых слизистых оболочек | Повышение в крови билирубина – желтого пигмента, в результате неспособности печени связывать его и выводить из организма. | Кожные покровы, слизистые полости рта, склеры глаз (плотная наружная оболочка) приобретают желтый окрас различной интенсивности. |
| Зуд | При нарушенной функции печени желчные кислоты не выделяются с желчью, а попадают в кровь. Это приводит к раздражению нервных окончаний на коже и появлению зуда. | Выраженное жжение кожных покровов. Интенсивный зуд, чаще появляющийся ночью. | |
| Высыпания на коже | Нарушается дезинтоксикационная функция печени. Под действием токсинов и продуктов жизнедеятельности организма появляется сыпь. Нарушается гемостаз (сложная биосистема, обеспечивающая поддержание крови в жидком состоянии при нормальных условиях, а при нарушении целостности кровеносного сосуда способствующая остановке кровотечения), повышается ломкость сосудов. | Небольшие пятна на кожных покровах по всему телу. Геморрагическая сыпь (мелкие кровоизлияния). |
|
| Проявления дислипидемии (нарушение липидного обмена) |
В результате нарушения жирового обмена, |
|
Диагностика гепатоза
Диагностика заболевания включает:
- сбор анамнеза (информации о жизни пациента, истории заболевания и другие);
- осмотр;
- лабораторные методы обследования (общий анализ крови и биохимический анализ крови);
- инструментальные методы обследования (ультразвуковое обследование, компьютерная томография, магнитно-резонансная томография, биопсия печени, эластография).
Сбор анамнеза
Сбор анамнеза является базовым в диагностике заболевания. Беседа с пациентом является первым этапом обследования. Чем подробнее будет собран анамнез, тем легче врачу будет выявить причину заболевания, подобрать лечение, диету и дать правильные рекомендации по изменению образа жизни.
На приеме врач проанализирует:
- Жалобы пациента – жалобы на боль, дискомфорт, тяжесть в правом подреберье, наличие рвоты, тошноты.
- Анамнез настоящего заболевания – время, когда появились первые симптомы, как они проявились, как развивалось заболевание.
- Анамнез жизни – какие сопутствующие заболевания имеются у пациента, какой образ жизни он ведет, какие перенес хирургические вмешательства, какие лекарства принимал или принимает и в течение какого периода.
- Семейный анамнез – какими заболеваниями страдали ближайшие родственники.
- Анамнез характера питания больного – какие продукты предпочитает пациент, как часто питается, какую диету соблюдает, имеется ли аллергия на продукты, случается ли прием алкоголя (порог – 20 г/день для женщин и 30 г/день для мужчин).
Осмотр
После сбора анамнеза врач переходит к осмотру пациента, во время которого он старается выявить различные признаки заболевания печени.
Во время осмотра пациента:
- Внимательно осматриваются кожные покровы и видимые слизистые оболочки, оценивается желтушность кожных покровов, слизистых оболочек и ее интенсивность, наличие расчесов, сыпи.
- Проводится перкуссия (постукивание) и пальпация (прощупывание) живота для определения размеров и болезненности печени.
- Также определяется алкогольная зависимость – этилизм (хроническое употребление алкоголя). При алкоголизме у пациента будет отечное лицо, тремор (дрожание) рук, неопрятный внешний вид, запах алкоголя.
- Определяется степень ожирения. Для этого используют всевозможные формулы расчета нормальной массы человека, в зависимости от пола, возраста, типа телосложения и определяют по таблицам степень ожирения.
Для определения степени ожирения используются:
- Индекс массы тела (ИМТ). Это объективный фактор, оценивающий соответствие роста и веса человека. Формула расчета очень простая – ИМТ = m / h2, то есть это соотношение веса человека в килограммах и роста в м2. Если индекс равен 25 – 30 кг/м2 – у пациента избыточная масса тела (предожирение), если ИМТ больше 30 – пациент страдает ожирением.
- Расчет идеальной массы тела (ИМТ). В этой формуле учитывается также и пол пациента и определяется его оптимальный вес, которого следует придерживаться. Рассчитывается по формулам – ИМТ = 50 + 2,3 х (0,394 х рост в см – 60) – для мужчин и ИМТ = 45,5 + 2,3 х (0,394 х рост в см – 60) – для женщин.
- Измерение окружности талии сантиметровой лентой. Используется для прогнозирования осложнений и риска заболеваний. Если у женщины объем талии больше 80 сантиметров, а у мужчины больше 94 сантиметров то повышается риск сахарного диабета и гипертонии (повышенного артериального давления) и растет с каждым дополнительным сантиметром.
- Соотношение длины окружности талии к длине окружности бедер. Для женщин норма соотношения длины окружности талии к длине окружности бедер меньше 0,85, для мужчин – меньше 1,0. Исследования показали, что люди обладающие типом фигуры «яблоко» (талия шире бедер) более предрасположены к различным заболеваниям, чем люди с «грушевидным» типом фигуры (бедра шире талии).
Общий анализ крови
Процедура состоит в заборе крови из вены и ее анализе на специальных лабораторных аппаратах.
Для того чтобы получить достоверные результаты, следует соблюдать следующие правила:
- забор крови проводят утром натощак (не раньше 12 часов после приема пищи);
- ужин накануне должен быть легким и ранним, без кофе и крепкого чая;
- за 2 – 3 дня исключаются алкоголь, жирная пища, некоторые лекарственные препараты;
- за сутки исключаются физические нагрузки, посещение сауны;
- анализы сдаются до рентгенологического обследования, массажа.
При общем анализ крови могут выявить:
- Возможную анемию (малокровие). При анемии снижается количество эритроцитов (красных клеток крови) – меньше 4,0 x 1012/л у мужчин и меньше 3,7 x 1012/л у женщин. А также снижается количество гемоглобина (белка – переносчика кислорода) – меньше 130 г/л у мужчин и меньше 120 г/л у женщин.
- Признаки возможного воспаления. В крови увеличивается количество лейкоцитов (белых клеток крови) – больше 9,0 x 109/л, повышается СОЭ (скорость оседания эритроцитов) – больше 10 мм/час у мужчин и больше 15 мм/час у женщин.
Биохимический анализ крови
Процедура забора крови на биохимический анализ идентична процедуре забора крови для общего анализа. Только к ограничениям добавляется отсутствие ужина накануне (более 12 часов голодания), отмена приема гиполипидемических (понижающих уровень липидов в крови) лекарственных препаратов за две недели до анализа.
При биохимическом исследовании крови могут выявить:
- Повышение активности трансаминаз (ферментов в печеночных клетках, ускоряющих течение химических реакций). Повышается уровень аспартатаминотрансферазы (ACT) более 31 ед/л у женщин и более 41 ед/л у мужчин и аланинаминотрансферазы (АЛТ) более 34 ед/л у женщин и более 45 ед/л у мужчин. Увеличение их концентрации в крови говорит о процессе разрушения клеток печени.
- Дислипидемию (нарушение белкового обмена). Повышается концентрация холестерина (жироподобного компонента всех клеток) более 5,2 ммоль/л. Снижается концентрация ЛПВП (липопротеинов – комплексов белков и жиров высокой плотности, «хороший холестерин») менее 1,42 ммоль/л у женщин и менее 1,68 ммоль/л у мужчин. Повышается концентрация ЛПНП (липопротеинов низкой плотности, «плохой холестерин») более 3,9 ммоль/л.
- Нарушение углеводного обмена. Наблюдается гипергликемия (повышение уровня сахара в крови) более 5,5 ммоль/л.
- Печеночно-клеточную недостаточность (снижение функции). Снижается концентрация альбумина (главного белка крови) менее 35 г/л, факторов свертывания крови. Это указывает на неспособность печени производить белки и обеспечивать гемостаз (гемостаз – сложная биосистема, обеспечивающая поддержание крови в жидком состоянии при нормальных условиях, а при нарушении целостности кровеносного сосуда способствующая остановке кровотечения).
Ультразвуковое исследование (УЗИ)
Ультразвуковое исследование (УЗИ) – неинвазивный (без проникновения в тело человека и нарушения целостности кожных покровов, тканей, сосудов) метод исследования. Суть метода заключается в подаче ультразвуковых волн в тело человека. Эти волны отражаются от органов и улавливаются специальным датчиком с последующим отображением картинки на мониторе. Чем плотнее структура органа или среды, тем меньше волн проходят через них и больше отражаются. На экране такие ткани и органы выглядят ярче и светлее. Пациенту справа в области печени наносят специальный гель для облегчения скольжения датчика. Затем получают изображение печени на экране. Врач проводит описание результатов. Это абсолютно безболезненная и безвредная процедура, поэтому противопоказаний к УЗИ нет.
Показаниями к УЗИ печени являются:
- увеличение печени в размере при прощупывании;
- болезненность печени при пальпации (прощупывании);
- изменения в биохимическом анализе крови.
При ультразвуковом исследовании печени могут выявить:
- Гиперэхогенность (повышенное отражение волн от тканей) печени – это говорит об уплотнении тканей органа.
- Увеличение печени в размерах (гепатомегалию) – в результате воспалительных процессов и накопления жировых отложений в печени.
- Жировую инфильтрацию (скопление в тканях веществ, отсутствующих в норме) более 30% печени – все изменения в печени выявляются на УЗИ только при жировом перерождении более 30% площади органа.
- Чередование участков гиперэхогенных (с повышенным отражением волн от тканей) и гипоэхогенных (с пониженным отражением волн от тканей) – плотные участки отражают лучи, менее плотные поглощают их, что указывает на неоднородность поражения печени.
Компьютерная томография (КТ)
Компьютерная томография (КТ) – неинвазивный (без проникновения в тело человека и нарушения целостности кожных покровов, тканей и сосудов) метод обследования. Этот метод основан на прохождении рентгеновских лучей через тело человека из различных точек и под разным углом, что позволяет создать объемное и послойное изображение органов на мониторе.
Для проведения обследования пациент должен снять всю одежду, украшения, съемные зубные протезы и надеть специальный халат. Затем его помещают на кровать со сканирующей системой, имеющей вид круга. Эту систему располагают в области печени, после чего сканирующий датчик совершает вращательные движения, пропуская рентгеновские лучи через тело пациента. Для улучшения качества визуализации врач может сделать КТ с контрастным веществом, которое будет более отчетливо отображать структуры органа на экране.
Компьютерная томография показана:
- при очаговых (локальных) поражениях печени;
- при неудовлетворительных результатах УЗИ (ультразвукового исследования);
- при необходимости в более детальном, послойном изображении;
- при наличии образований, кист (патологических полостей в ткани).
Проведение компьютерной томографии (КТ) противопоказано:
- при психических заболеваниях;
- при неадекватном поведении пациента;
- при массе тела пациента более 150 килограммов;
- при беременности.
При стеатозе печени на компьютерной томографии могут быть выявлены:
- снижение рентгеновской плотности печени вследствие скопления жиров;
- уплотнение сосудов печени по сравнению с ее тканью;
- очаговые скопления жиров.
Магнитно-резонансная томография (МРТ)
Магнитно-резонансная томография также является неинвазивным методом. Суть ее заключается в следующем. При помещении человеческого организма в сильное электромагнитное поле ядра водорода в его тканях начинают излучать особую энергию. Данная энергия улавливается специальными датчиками и отображается на мониторе компьютера.
Для проведения процедуры пациент должен снять всю одежду, украшения, съемные зубные протезы и все, что содержит металл. Его помещают на кровать, которая задвигается в аппарат МРТ. После процедуры на мониторе появляется изображение органа, которое врач может детально изучить во всех положениях, срезах и под различным углом.
Показаниями к магнитно-резонансной томографии являются:
- необходимость в более детальной визуализации структур печени;
- наличие кист, новообразований;
- большая точность в визуализации тканей, по сравнению с компьютерной томографией, более подходящей для изучения костных структур.
Противопоказаниями к магнитно-резонансной томографии являются:
- психические заболевания;
- неадекватность пациента;
- наличие кардиостимулятора (аппарат в сердце, помогающий управлять сердцебиением);
- наличие металлических имплантов (имплантов зубов или костей);
- клаустрофобия (боязнь закрытых, тесных пространств);
- наличие татуировок, содержащих железо в краске;
- вес пациента более 160 килограммов.
При жировой инфильтрации печени МРТ позволяет выявить:
- уплотнение печени;
- увеличение печени в размерах;
- кисты и новообразования, определить их размер и расположение;
- неоднородность структуры печени;
- очаговые или диффузные скопления жира.
Биопсия печени
Биопсия (иссечение участка органа для его дальнейшего изучения под микроскопом) печени – это инвазивный метод обследования, то есть с нарушением целостности кожи, органов, сосудов. Для проведения процедуры пациент располагается на диагностическом столе. Ему проводят ультразвуковое обследование печени для определения участка, с которого возьмут ткань для изучения. После определения врачом необходимого участка для биопсии начинают саму процедуру. Участок кожи в области печени обрабатывается антисептиком (обеззараживающим средством). Обязательно в области прокола проводят обезболивание кожи. Врач объяснит, как нужно будет дышать во время процедуры. Затем в область печени вводят специальную иглу для биопсии под контролем УЗИ (ультразвукового исследования) и иссекают небольшой участок ткани органа. Иссеченный участок (биоптат) направляют в лабораторию для изучения под микроскопом.
После биопсии пациент должен находиться под наблюдением медперсонала в течение четырех часов. Ему категорически запрещается вставать. К области прокола прикладывается холодный компресс. В течение некоторого времени в этом месте будет ощущаться небольшой дискомфорт. Через сутки повторяют УЗИ (ультразвуковое исследование) печени, общий и биохимический анализ крови.
Показаниями к биопсии (иссечению участка органа для его дальнейшего изучения под микроскопом) печени являются:
- Разрушение гепатоцитов (печеночных клеток) по неизвестной причине, выявленное при биохимическом анализе крови у пациентов старше 45 лет.
- Необходимость определения стадии и степени жирового гепатоза печени.
- Дифференциальная диагностика (исключение других заболеваний) стеатоза и других сопутствующих заболеваний печени.
- Необходимость детального изучения структуры клеток.
- Подозрение на фиброз (обратимое замещение нормальной ткани органа на рубцовую) или цирроз (необратимое замещение ткани органа на рубцовую).
- Определение тяжести стеатогепатоза, фиброза, цирроза, когда другие методы менее информативны.
- Проведение хирургических операций по поводу ожирения или удаления желчного пузыря.
- Абсолютные противопоказания к проведению компьютерной томографии и магнитно-резонансной томографии.
Противопоказаниями к биопсии печени являются:
- отказ пациента;
- наличие гнойных процессов в печени, внутрибрюшной полости;
- инфекционные поражения кожи в области проведения биопсии;
- психические заболевания;
- повышенная склонность к кровотечению;
- очаговые поражения печени (опухоль);
- напряженный асцит (скопление большого количества жидкости в брюшной полости).
Биопсия печени позволит определить:
- Степень стеатоза (0, 1, 2, 3) и вид поражения (крупнокапельное ожирение, мелкокапельное ожирение).
- Наличие структурных изменений ткани и их стадии (фиброз, цирроз).
- Наличие других заболеваний печени, которые сопутствуют стеатозу.
- Воспалительные процессы, которые не могут быть выявлены большинством неинвазивных методов.
Эластография
Эластография (эластосонография) – неинвазивный метод исследования печени, который выполняется при помощи специального аппарата – «Фиброскан». Он позволяет оценить степень фиброза (обратимого процесса замещения нормальной ткани органа на рубцовую). Является альтернативой инвазивному методу – биопсии печени.
Принцип его действия похож на принцип действия ультразвукового исследования. Врач надавливает на область исследуемого органа специальным датчиком и оценивает эластичность тканей по изображению до и после сжатия. Измененные по структуре участки ткани по-разному сокращаются (вследствие неодинаковой эластичности) и отображаются на экране различным цветом. Эластичная ткань отображается красным и зеленым, а более жесткая – синим цветом. В норме ткань печени эластичная, но при структурных изменениях (фиброзе, циррозе) ее эластичность значительно уменьшается, ткань становится более плотной, жесткой. Чем менее эластична ткань, тем более выражен фиброз. Процедура является безопасной и безболезненной, поэтому не имеет противопоказаний. Не выполняется у беременных и пациентов с асцитом, вследствие малоинформативности.
Показаниями к эластографии печени являются:
- диагностика фиброза печени;
- установление стадии фиброза.
Эластография позволяет выявить:
- структурные изменения печени в форме фиброза или цирроза;
- степень тяжести фиброза (F0, F1, F2, F3, F4 по специальной шкале METAVIR);
- степень тяжести стеатоза (минимальная, слабовыраженная, умеренная, тяжелая).
Пациенты с жировым гепатозом должны периодически повторять диагностические процедуры. Это позволит оценить эффективность назначенного лечения, лечебной диеты, физической активности. А также предупредит прогрессирование болезни с осложнением в виде в фиброза (обратимого замещения здоровой ткани на рубцовую) и цирроза (необратимого замещения ткани на рубцовую с повреждением структуры и функции органа).
Периодический медицинский контроль
| Показатели | Периодичность |
| Контроль снижения веса, эффективность лечения, соблюдения диеты и физической нагрузки. | Два раза в год. |
| Биохимический анализ (АЛТ, АСТ, холестерин) и общий анализ крови. | Два раза в год. |
| Уровень гликемии (сахара в крови). | Ежедневно для пациентов с сахарным диабетом и каждые 6 месяцев для остальных. |
| УЗИ (ультразвуковое исследование) печени. | Два раза в год. |
| Эластография печени (Фиброскан). | Раз в год. |
| Биопсия печени. | Каждые 3 – 5 лет, в зависимости от результатов. |
| Консультация гепатолога. | Первый год – раз в полгода, затем ежегодно. |
| Консультация диетолога, кардиолога, эндокринолога. | Ежегодно, а при наличии заболеваний сердца, эндокринной системы значительно чаще. |
| Другие методы. | По показаниям врача. |
Лечение гепатоза медикаментами

Цели лечения и основные препараты
| Терапевтическая стратегия | Группа медикаментов | Название | Механизм лечебного действия |
| Защита клеток печени от негативного воздействия многих факторов, а также восстановление структуры и функции гепатоцитов (клеток печени) |
Гепатопротекторы (препараты, защищающие клетки печени от повреждения) |
Эссенциальные Фосфолипиды (фосфолипиды – компоненты клеточной стенки):
|
Фосфолипиды являются структурным элементом стенок клеток. Прием этих препаратов способствует восстановлению и сохранению гепатоцитов, препятствует замещению нормальной ткани печени на рубцовую, то есть появлению фиброза и цирроза. |
Препараты природного (растительного) происхождения:
|
Оказывают антиоксидантное (защиту клеток от повреждающего действия активных форм кислорода) действие. Обладают желчегонным эффектом, препятствуя застою желчи и повышенной нагрузки на печень. Стимулируют выработку белков, способствуя репаративным процессам (функции клеток исправлять и восстанавливать) гепатоцитов. | ||
| Препараты урсодезоксихолевой кислоты (наименее агрессивного, естественного компонента желчи, не обладающего токсичным действием на клетки):
|
Улучшают иммунологические функции печени. Усиливают образование и выведение желчи, препятствуя образованию камней в желчном пузыре. Препятствуют гибели клеток под действием токсичных желчных кислот. Задерживают распространение фиброза (обратимого процесса замены здоровой ткани на рубцовую). Снижают уровень холестерина (компонента клеточных мембран, избыток которого приводит к повышению риска развития сердечно-сосудистых заболеваний). | ||
| Производные аминокислот (аминокислоты – основной структурный компонент белков):
|
Способствуют улучшению местного кровообращения в печени. Восстанавливают поврежденные структуры клеток и участков печени. Задерживают образование соединительной (рубцовой) ткани в печени. Ускоряют обмен белков при заболеваниях печени с парентеральным (внутривенным) питанием. Снижают уровень аммиака (токсичного продукта обмена веществ) в крови. | ||
| БАД (биологически активные добавки):
|
Содержат натуральные компоненты. Способствуют ускорению распада (разложению жиров на более простые вещества) жиров, что защищает печень от жировой инфильтрации (скопления в тканях веществ, отсутствующих в норме). Выводят токсины, устраняют спазмы, обладают противовоспалительным эффектом. | ||
| Повышение чувствительности клеток к инсулину (гормон поджелудочной железы, способствующий усвоению глюкозы) |
Гипогликемические (снижающие концентрацию сахара в крови) средства |
|
Нормализует, снижает массу тела. Снижает концентрацию ЛПНП (липопротеинов низкой плотности – «плохого холестерина», способствующих развитию заболеваний сердечно-сосудистых заболеваний) и жиров в крови. Повышает чувствительность тканей к инсулину, что способствует лучшему усвоению глюкозы. |
|
Нормализует обмен липидов (жиров), снижает концентрацию общего холестерина и ЛПНП (липопротеинов низкой плотности, «плохого холестерина»). | ||
| Снижение уровня липидов (жиров) |
Гиполипидемические (снижающие концентрацию липидов в крови) средства |
Статины:
|
Снижают концентрацию холестерина и липопротеинов (комплексов белков и жиров) в крови. Усиливают захват и распад ЛПНП (липопротеинов низкой плотности – «плохого холестерина»). |
Фибраты:
|
Снижают количество липидов (жиров) в крови, ЛПНП, холестерина. В то же время, увеличивает содержание ЛПВП (липопротеинов высокой плотности – «хорошего холестерина», препятствующих развитию заболеваний сердца и сосудов). Имеют серьезные побочные эффекты, поэтому их реже применяют. | ||
| Снижение массы тела | Другие гиполипидемические средства |
|
Подавляет расщепление и всасывание жиров из ЖКТ, что приводит к снижению массы тела. |
|
Ускоряет наступление чувства насыщения и сохраняет это чувство длительное время, что приводит к уменьшению частоты приема пищи. Увеличивает расход энергии. | ||
| Антиоксидантное действие (защита клеток от разрушения при окислительных процессах, то есть при чрезмерном воздействии на клетки активных форм кислорода) |
Антиоксиданты | К антиоксидантам относятся:
|
Стимулируются процессы регенерации (восстановления), останавливаются процессы разрушения клеток, улучшается микроциркуляция, снижается ломкость сосудов, нормализуется уровень холестерина в крови, стимулируется потребление кислорода клетками, регулируется транспорт и утилизация глюкозы. |
| Антигипоксантное действие (улучшение утилизации кислорода организмом, повышение устойчивости тканей и органов к кислородному голоданию) |
Антигипоксанты | Антигипоксантным действием обладают:
|
Диета при гепатозе

Вместе со снижением веса уменьшается риск развития сахарного диабета, гипертонической (повышенное давление) болезни, сердечно-сосудистых заболеваний.
Диетотерапия должна быть подобрана врачом-диетологом индивидуально для каждого пациента с учетом возраста, веса, пола и сопутствующих заболеваний. Неправильно подобранный режим питания может только навредить. При заболеваниях печени и желчного пузыря следует соблюдать специально разработанную диету – стол №5 по Певзнеру и диету №8 при ожирении. Цель диеты – щадящее питание для печени.
При соблюдении диеты важно помнить, что:
- Питание должно быть сбалансированным и содержать необходимую суточную норму белков (110 – 130 г), жиров (80 г, 30% – растительных) и углеводов (200 – 300 г).
- Следует употреблять достаточное количество воды (1,5 – 2 литра без учета чая, компота, супов).
- Необходимо ограничить употребляемое количество соли (6 – 8 г) и сахара (30 г).
- Количество приемов пищи должно быть до 6 – 7 раз в день (дробное питание), ужин за 3 – 4 часа до сна.
- Пища не должна быть холодной или горячей.
- Полностью исключаются жареные продукты, а предпочтение отдать только отварным, приготовленным на пару, запеченным и тушеным продуктам.
- Исключаются продукты, раздражающие слизистую желудка и повышающие желчеотделение – кислые продукты, соленья, пряности и другие.
- Следует избегать переедания и принимать пищу небольшими порциями.
- Полностью исключается употребление алкоголя.
- Исключаются зеленый чай, кофе, какао, цикорий, каркаде.
Ошибочно думать, что при стеатозе следует полностью исключить из рациона жиры. Следует просто уменьшить количество употребляемых жиров. Жиры с белками защищают печень от жирового перерождения и способствуют скорейшему выздоровлению. При недостатке жиров организм получает их из углеводов, что не лучшим образом сказывается на здоровье. Безжировая диета наносит такой же ущерб организму, как и злоупотребление жирной пищей. Жиры являются частью структуры клеток, необходимы для усвоения организмом жирорастворимых витаминов (A, D, K, E), участвуют в выработке некоторых гормонов, желчных кислот. Основными источниками жиров должны быть растительные масла (оливковое, подсолнечное) и больше половины – пища животного происхождения.
Разрешенные и запрещенные источники жиров при жировом гепатозе
| Жиры | |
К разрешенным продуктам относятся:
|
К запрещенным продуктам относятся:
|
С пищей должно поступать достаточное количество белков растительного и животного происхождения. Белки играют важную роль в нормальном функционировании печени, поэтому их дефицит только усилит жировую инфильтрацию печени.
Разрешенные и запрещенные источники белков при жировом гепатозе
| Белки | |
К разрешенным продуктам относятся:
|
К запрещенным продуктам относятся:
|
Углеводы поддерживают баланс обмена веществ, нормальную работу печени, а клетчатка уменьшает концентрацию холестерина (структурного жироподобного элемента клеток) в крови. Это приводит к снижению риска возникновения заболеваний сердечно-сосудистой системы, опухолей кишечника и желудка. Углеводы бывают простые (легкоусвояемые) и сложные (сложно усвояемые). Простые углеводы (глюкоза, фруктоза) содержатся в сладостях, сахаре, кондитерских изделиях. Они моментально расщепляются, ненадолго утоляют голод и способствуют откладыванию жира про запас. Сложные углеводы (клетчатка, крахмал) перевариваются организмом длительное время, надолго притупляя чувство голода. Они выводят вредные вещества, очищают кишечник, способствуют правильной работе органов пищеварения.
Разрешенные и запрещенные источники углеводов при жировом гепатозе
| Углеводы | |
К разрешенным продуктам относятся:
|
К запрещенным продуктам относятся:
|
Примерное меню на день должно соответствовать требованиям диеты и включать:
- Первый завтрак – овсяная каша на воде с молоком, обезжиренный творог, черный чай.
- Второй завтрак – сухофрукты, яблоко, чернослив.
- Обед – овощной суп с растительными маслами (кукурузным, оливковым), гречневая каша, компот.
- Полдник – хлебцы, несладкое печенье, отвар из шиповника.
- Ужин – картофельное пюре с рыбой, приготовленной на пару, салат из свеклы, нежирный кефир.
Соблюдать диету нужно не только определенный период до выздоровления. Это должно стать стилем жизни и придерживаться ее нужно постоянно. Для достижения лучшего результата и его поддержания диету необходимо совмещать со спортом. Не рекомендуются тяжелые физические нагрузки. Лучше всего подойдут плавание, йога, пилатес, езда на велосипеде.
Лечится ли гепатоз народными средствами?

Целью народных средств лечения является улучшение работы печени, восстановление печеночных клеток (гепатоцитов), выведение шлаков, уменьшение количества жиров в организме, снижение веса. Многие медикаменты имеют в своей основе лекарственные травы. Поэтому эти природные средства могут стать эффективным лечением. Травы можно применять отдельно либо в травяных сборах с комплексным лечебным действием на печень.
Для лечения стеатогепатоза применяют:
- Отруби. Помогают вывести из организма излишки жиров. Отруби нужно настоять в горячей вскипяченной воде до ее полного остывания. После того как вода остыла, следует вынуть отруби и съесть две столовые ложки. Также их можно добавить в каши и супы. Следует применять до трех раз в день.
- Семена расторопши. Расторопша входит в состав многих гепатопротекторов (гепабене, силимар). Обладает антиоксидантным действием (защищает печень от негативного действия окислительных процессов, то есть повреждения гепатоцитов чрезмерным количеством активных форм кислорода). Повышает иммунитет, что помогает организму самому справиться со многими негативными факторами. Для приготовления настойки семена расторопши заливают кипятком (200 мл) на час. После этого процеживают и принимают по 1/3 стакана 3 раза в день за полчаса до приема пищи.
- Цветки бессмертника. Бессмертник обладает желчегонным действием, нормализует метаболизм (обмен веществ) печени. Цветки бессмертника залить 200 мл водой комнатной температуры и нагревать полчаса на водяной бане. После этого настоять 10 минут и добавить теплой кипяченой воды до первоначального объема. Принимать по 1 – 2 столовых ложки 3 – 4 раза в день за 10 минут до приема еды.
- Плоды шиповника. Помогают вывести токсины из организма, обогатить его микроэлементами и витаминами. Около 50 г плодов шиповника настаивают в 500 мл кипятка в течение 12 часов. Принимают трижды в день по 150 мл.
- Зверобой. Укрепляет стенки сосудов, обладает антибактериальным действием. Столовую ложку сушеной травы залить 300 мл кипятка, нагревать на водяной бане 5 минут. Полученный состав процедить и долить кипяченую воду до первоначального объема.
- Листья мяты. Листья мяты обладают желчегонным действием, подходят для профилактики заболеваний печени. Одну столовую ложку сушеных листьев залить 200 мл кипятка. Настоять 20 минут и принимать утром и вечером до еды.
- Цветы календулы. Обладают противовоспалительным, дезинфицирующим, желчегонным действием. Способствуют ускорению обменных процессов в печени. Одну столовую ложку календулы залить 200 мл кипятка и настоять в течение 20 минут. Принимать по 100 мл 3 раза в день.
- Цветы ромашки. Обладает обеззараживающим, заживляющим действием. Цветки ромашки надо настаивать 20 минут, после этого процедить и принимать за 30 минут до еды 2 – 3 раза в день.
- Куркуму. Пряность, которая способствует восстановлению поврежденных клеток печени. Можно добавлять в небольших количествах (1 – 2 щепотки) при приготовлении пищи.
- Кедровые орехи. Укрепляют гепатоциты (клетки печени), предупреждая их разрушение.
Чем опасен стеатоз печени (осложнения, последствия)?
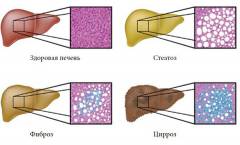
Фиброз – обратимое разрастание плотной соединительной ткани (рубцовой) в печени при повреждении печеночных клеток – гепатоцитов. Таким способом ограничивается воспалительный процесс для предупреждения его дальнейшего распространения. В настоящее время доказано, что фиброз поддается лечению. Но, несмотря на это, фиброз часто переходит в цирроз печени.
Цирроз – это прогрессирующее необратимое заболевание, при котором ткань печени заменяется на рубцовую. При этом значительно сокращается количество функционирующих клеток. На начальных стадиях развития цирроза можно приостановить и даже частично восстановить поврежденные структуры, но при тяжелом течении заболевание приводит к летальному исходу (смерти пациента). Единственным лечением является пересадка печени.
Может ли беременность спровоцировать жировой гепатоз?
Периодически беременность осложняется таким патологическим состоянием как жировой гепатоз печени (холестатический гепатоз беременных). Проявляется гепатоз в начале третьего триместра (с 25 – 26 недели беременности). Диагностируется у 0,1% – 2% беременных женщин. Однозначного ответа о причине возникновения гепатоза во время беременности нет. Однако большинство врачей сходятся во мнении, что пусковым механизмом является высокий уровень половых гормонов – гормонов беременности, что обуславливает проявление генетических дефектов в процессах желчеобразования и желчевыделения. Поэтому патология часто приобретает семейный характер и наследуется по материнской линии. Другими причинами, помимо генетической предрасположенности, могут быть бесконтрольный прием витаминных препаратов, с которыми печень не может справиться полноценно, несбалансированное питание с избыточным количеством жиров и углеводов, что приводит к жировому перерождению печени и развитию острого жирового гепатоза. Поставить правильный диагноз может только врач на основании проведенных лабораторных и инструментальных обследований.
Симптомами проявления жирового гепатоза беременных являются:
- кожный распространенный зуд;
- желтушное окрашивание слизистых оболочек и кожных покровов;
- тошнота, изжога, периодическая рвота, потеря аппетита;
- чувство тяжести и умеренные боли в верхней половине живота справа;
- обесцвечивание кала;
- общая слабость, недомогание, быстрая утомляемость.
Холестатический гепатоз беременных может быть опасным для матери и плода, так как повышается риск кислородного голодания (гипоксии) ребенка и преждевременных родов. Очень часто проводится родоразрешение (искусственное завершение беременности) на 38 неделе или даже раньше, учитывая тяжесть состояния женщины. Жировой гепатоз беременных может привести к сильному послеродовому кровотечению, так как нарушается выработка печенью факторов свертываемости крови, что приводит к неполноценной работе системы гемостаза (сложной биосистемы, обеспечивающей поддержание крови в жидком состоянии при нормальных условиях, а при нарушении целостности кровеносного сосуда способствующей остановке кровотечения).
Могут ли дети болеть гепатозом?
Наследственные гепатозы – поражение печени на фоне генетически-обусловленных обменных нарушений, проявляющееся нарушением внутрипеченочного обмена билирубина (основного компонента желчи). Проявляется с рождения в виде хронической или периодически возникающей желтухи (желтушность кожных покровов и слизистых оболочек). Протекают эти гепатозы обычно доброкачественно, почти не сказываясь на качестве жизни больного, за исключением синдрома Криглера-Найяра, сопровождающегося высоким уровнем билирубина в крови с токсическим повреждением центральной нервной системы, сердца и внутренних органов.
Вторичный гепатоз развивается на фоне сопутствующих заболеваний и неправильного образа жизни. Сахарный диабет I типа (появляется в детском возрасте), ожирение, врожденный гепатит, токсическое действие лекарств, холестатические нарушения (застой желчи), нерациональное питание – основные причины заболевания печени у детей.
Можно ли вылечить жировой гепатоз?

В основном, жировой гепатоз протекает бессимптомно. Диагностируется он случайно на профилактических осмотрах или диагностических процедурах по поводу других заболеваний. Поэтому выявить гепатоз на ранних стадиях удается редко. Со временем ситуация только усугубляется и осложняется фиброзом (обратимой заменой нормальной ткани органа на рубцовую ткань) или циррозом (необратимой хронической заменой ткани на рубцовую). В этом случае вылечить печень очень сложно или невозможно.
Чем отличается гепатоз от стеатоза печени?
Развитию жирового гепатоза (стеатоза) более подвержены пациенты с сахарным диабетом 2 типа (частота заболевания от 70% до 90% пациентов), с ожирением (от 30% до 95% пациентов), с нарушением обмена жиров (от 20% до 92% случаев).
Для диагностики стеатоза используют лабораторные и инструментальные методы. К лабораторным методам относятся общий и биохимический анализ крови. При стеатозе в анализах крови выявляют повышение активности трансаминаз (ферментов в печеночных клетках, ускоряющих течение химических реакций) в 4 – 5 раз, повышение концентрации холестерина (жироподобного структурного элемента клеток), липопротеинов (комплексов белков и жиров) низкой плотности, повышение уровня сахара в крови, билирубина (желчного пигмента), снижение концентрации белков и другие. К инструментальным анализам относятся ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), компьютерная томография (КТ), эластография (Фиброскан) и биопсия печени. При данных обследованиях обнаруживают увеличение печени в размерах (гепатомегалию), локальные или диффузные жировые скопления в клетках печени, кисты (патологические полости в тканях), фиброз (обратимый процесс замены здоровой ткани печени на рубцовую ткань).
Нарушение обменных процессов сказывается не только на печени. Поэтому стеатоз характерен не только для печени (как в случае гепатоза), но и для поджелудочной железы. Причинами стеатоза поджелудочной железы являются те же факторы, что и для печени – это чрезмерный прием алкоголя, ожирение, сахарный диабет, прием некоторых лекарств и многие другие. Поэтому при постановке диагноза «стеатоз» необходимо уточнить о патологии какого органа идет речь.
Можно ли при жировом гепатозе делать тюбаж?
Суть метода – раздражение желчного пузыря желчегонными (препаратами или веществами, стимулирующими выработку желчи) средствами с последующим усиленным выведением желчи. Проводится данная процедура с целью профилактики застоя желчи (холестаза) и образования камней в желчном пузыре. Применяется при заболеваниях печени, желчного пузыря и желчных протоков с явлениями воспаления и нарушения выделения желчи. Абсолютным противопоказанием к тюбажу является калькулезный холецистит (воспаление желчного пузыря из-за наличия камней). Это может привести к попаданию камня из желчного пузыря в желчный проток, в результате чего закупорится просвет протока. Помочь в данном случае может только срочное хирургическое вмешательство.
Провести тюбаж можно с помощью дуоденального зонда либо путем приема желчегонных средств с одновременным прогреванием печени. В первом случае в двенадцатиперстную кишку вводят зонд (полую трубку) и парентерально (внутривенно) либо через трубку вводят желчегонные вещества. Это приводит к усиленному выводу желчи в двенадцатиперстную кишку, откуда ее аспирируют (отсасывают специальным прибором, который называется аспиратором) через зонд. Внутрь принимают такие желчегонные вещества как раствор магния сульфата, раствор натрия хлорида, 40% раствор глюкозы, внутривенно – гистамин, атропин и другие.
Вторым методом является беззондовый тюбаж (слепой тюбаж). Для проведения данной процедуры пациент ложится на правый бок, согнув ноги в коленях, и выпивает желчегонное средство. Под правый бок на уровне печени подкладывается теплая грелка. В качестве желчегонных средств применяется отвар из шиповника, раствор магния сульфата, подогретая минеральная вода и другие. В таком положении пациент находится около 1,5 – 2 часов. Процедуру следует проводить один раз в неделю на протяжении 2 – 3 месяцев.
Какой врач лечит стеатоз печени?

Гепатолог может назначить консультацию с такими врачами как:
- Гастроэнтеролог. Это врач, который занимается лечением органов желудочно-кишечного тракта (ЖКТ). Хронические заболевания ЖКТ, а также хирургические вмешательства на органах ЖКТ и длительное парентеральное (внутривенное) питание приводят к неправильному процессу переработки и всасывания питательных веществ. Это приводит к нарушению обменных процессов и заболеванию печени с избыточным накоплением в ней жировых включений.
- Эндокринолог. Врач, специализирующийся на заболеваниях желез внутренней секреции (щитовидная железа, поджелудочная железа). Эндокринные заболевания (сахарный диабет, заболевания щитовидной железы, метаболический синдром – совокупность обменных, гормональных и клинических нарушений) приводят к ожирению, нарушают функции многих органов. Все эти факторы являются причиной стеатоза. Поэтому лечение данной патологии без устранения либо компенсации первоначальной причины не имеет никакого эффекта.
- Диетолог. Диетолог поможет пациенту скорректировать питание и образ жизни. Так как именно неправильное питание чаще приводит к ожирению со всеми вытекающими последствиями (заболевания сердечно-сосудистой системы, эндокринологические заболевания). Также он определит недостаток либо избыток витаминов, минералов, белков, жиров и углеводов, поступающих с пищей, и подберет диету индивидуально для каждого пациента.
- Акушер-гинеколог. Беременность может осложняться стеатозом печени. Это заболевание может негативно повлиять на плод и мать, даже привести к смертельному исходу. В тяжелых случаях приходят к искусственному завершению беременности. Поэтому гепатолог и акушер-гинеколог подбирают поддерживающее медикаментозное лечение либо проводят родоразрешение (искусственное завершение беременности) при тяжелом течении болезни. Прием контрацептивов (противозачаточных препаратов) меняет гормональный фон женщины, что также является причиной стеатоза. В данной ситуации гинеколог должен подобрать другой метод контрацепции, не оказывающий негативное влияние на печень.
- Кардиолог. Заболевания сердца и печени тесно взаимосвязаны. Нарушение функции печени может быть вызвано сердечной недостаточностью, хроническим кислородным голоданием, нарушением кровообращения. Но также и заболевания печени могут привести к усугублению уже имеющихся патологий сердца. Часто это сопровождается эндокринными заболеваниями.
- Нарколог. Нарколог занимается лечением алкогольной зависимости, являющейся причиной отдельной группы стеатоза – алкогольного стеатогепатоза. При заболеваниях печени употребление алкоголя абсолютно противопоказано, потому что это может привести к циррозу печени (необратимому замещению нормальной ткани печени на рубцовую ткань) и впоследствии к гибели пациента.
Продолжительность жизни при жировом гепатозе

Фиброз протекает более благоприятно, чем цирроз. Различают пять стадии фиброза. Прогрессирование может протекать с различной скоростью. Например, от стадии 0 до стадии 2 может пройти несколько лет, а стадия 3 перейти в 4 за довольно короткий промежуток времени. На прогрессирование фиброза значительно влияют сахарный диабет, ожирение, нарушение липидного обмена, возраст (прогрессирование значительно ускоряется после 50 лет) и другие. При соблюдении диеты, здоровом образе жизни и правильном лечении фиброз может быть вылечен.
Цирроз – это тяжелое необратимое заболевание. Продолжительность жизни при циррозе печени напрямую зависит от тяжести заболевания. При компенсированном циррозе организм приспосабливается к патологии с наименьшими негативными последствиями. Так, сохранившиеся гепатоциты (печеночные клетки) выполняют функции отмерших клеток. При такой стадии продолжительность жизни более семи лет в 50% случаев. В стадии субкомпенсации оставшиеся гепатоциты истощаются и не в состоянии выполнять все необходимые функции. Продолжительность жизни сокращается до пяти лет. При декомпенсированном циррозе состояние пациента крайне тяжелое. Продолжительность жизни до трех лет в 10% – 40% случаев.
Помогает ли гирудотерапия (лечение пиявками) при гепатозе?

Противопоказаниями к гирудотерапии являются:
- беременность;
- гипотензия (низкое артериальное давление);
- анемия (малокровие, проявляющееся низкой концентрацией эритроцитов и гемоглобина);
- гемофилия (врожденное нарушение свертываемости крови);
- индивидуальная непереносимость.
Техника гирудотерапии очень простая. Перед проведением терапии область процедуры обрабатывается спиртом. Затем на кожу в зону биологически активных точек помещаются пиявки. Их укус практически не чувствуется, так как они выделяют специальные обезболивающие вещества. Примерно через 30 – 45 минут насытившиеся пиявки сами отпадают. На ранки накладывается стерильная повязка. Курс лечения составляет 12 сеансов с частотой 1 – 2 раза в неделю.
Положительными эффектами гирудотерапии для печени являются:
- уменьшение воспалительных процессов;
- восстановление клеточной стенки гепатоцитов (печеночных клеток);
- профилактика образования рубцовой ткани;
- повышение иммунитета;
- уменьшение отека;
- кислородное насыщение клеток печени;
- восстановление стенок сосудов печени.
Гирудотерапию должен проводить специалист в оборудованном медицинском кабинете, так как существует риск развития побочных реакций. Специалист должен определить индивидуальные особенности пациента и при необходимости оказать первую медицинскую помощь.
Как влияют паразиты на гепатоз?
К видам паразитов, поражающих печень, относятся:
- Лямблии. Простейшие, попадающие в организм с необработанными продуктами питания, немытыми фруктами и овощами, через загрязненные руки, предметы и воду. Паразиты вызывают нарушение питания тканей печени и воспалительные процессы.
- Аскариды. Круглые черви, заражение которыми проходит через воду, необработанные продукты питания, при антисанитарных условиях. Вызывают микроабсцессы (ограниченные гнойные воспаления ткани), микронекрозы (локальную гибель ткани) и гепатиты (воспалительные заболевания печени).
- Альвеолярный эхинококк. Ленточный паразит, который попадает в организм через продукты, загрязненные зараженными фекалиями. Поражает печеночные клетки и ткани. При альвеолярном эхинококкозе печень увеличена в размере, плотная с опухолевидными узлами, содержащими пузырьки с паразитами.
- Однокамерный эхинококк. Паразитический червь, обитающий в круглой полости, заполненной жидкостью. Данная полость способна значительно увеличиваться в размере, сдавливая ткани, сосуды, желчные протоки.
- Шистосомы. Относятся к плоским червям. Попадают через кожу при контакте с зараженной пресной водой. Вызывают гепатит (воспалительное заболевание печени) и цирроз (необратимое разрастание рубцовой ткани в печени).
- Амебы. Одноклеточные микроорганизмы. Попадают в организм человека с зараженной водой или продуктами питания. Способствуют нарушению питания печеночных клеток, образованию тромбов, отравлению организма продуктами жизнедеятельности. Образуют амебный абсцесс печени – ограниченный гнойно-воспалительный процесс с некрозом (гибелью) тканей.
При диагностировании гепатоза обязательно нужно провести исследования на выявление паразитов, так как часто их наличие долгое время протекает бессимптомно.
Можно ли заниматься спортом при стеатозе печени?

Следует помнить, что при длительных и интенсивных физических нагрузках в организме накапливаются продукты распада, которые в норме выводятся печенью. И если пациент соблюдает строгую низкокалорийную диету, то клетки печени не могут правильно функционировать и восстанавливаться из-за недостатка витаминов, белков, жиров и других элементов. Все это только усугубляет течение гепатостеатоза. Поэтому при занятиях спортом важно помнить о полноценном питании и отдыхе.
Массажная гимнастика, йога способствуют улучшению работы печени. Все упражнения, выполняемые стоя на четвереньках или лежа на правом боку, минимально нагружают печень и способствуют оттоку желчи. Среди упражнений для печени можно выделить «ножницы» (в положении лежа на спине выполняются махи ногами в стиле ножниц), «велосипед» (в положении лежа на спине имитируется езда на велосипеде), приседания, подскоки. Благоприятное действие на печень также оказывает дыхательная гимнастика.
Для достижения лечебного эффекта от физических нагрузок следует соблюдать режим питания, диету, не пренебрегать полноценным отдыхом, а также полностью отказаться от курения и приема алкоголя.



 наркотическая зависимость (производные морфина, метамфетамин, любые сильнодействующие психотропные вещества).
наркотическая зависимость (производные морфина, метамфетамин, любые сильнодействующие психотропные вещества). фибросканирование – считается прямым методом, в процессе которого генерируются низкочастотные импульсы, что позволяет прицельно исследовать структуру печени. Диагностика проводится однократно в 3-6 месяцев (при 1-2 степени стеатоза), а также каждые 4-8 недель – при выраженных изменениях;
фибросканирование – считается прямым методом, в процессе которого генерируются низкочастотные импульсы, что позволяет прицельно исследовать структуру печени. Диагностика проводится однократно в 3-6 месяцев (при 1-2 степени стеатоза), а также каждые 4-8 недель – при выраженных изменениях; Диета и рецепты блюд при ожирении печени
Диета и рецепты блюд при ожирении печени