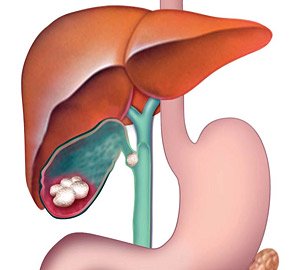
Желчно-каменная болезнь — образование в желчном пузыре камней, различных по размеру и структуре. Желчно-каменной болезнью страдает примерно каждый десятый человек старше 40 лет, женщины страдают в два раза чаще. Реже болеют дети. Иногда предрасположенность к заболеванию передается по наследству. Чаще встречается у коренных жителей Америки и у людей испанского происхождения. К факторам риска относится избыточный вес, a также рацион питания с большим содержанием жиров.
Камни формируются из желчи (жидкости, с помощью которой осуществляется пищеварение). Желчь вырабатывается в печени, а затем скапливается в желчном пузыре. Выработка желчи происходит в основном за счет холестерина, пигментов и различных солей. Изменение химического состава желчи может стать причиной образования камней. Примерно каждый пятый камень состоит только из холестерина и примерно каждый двадцатый — только из пигментов. Обычно в желчном пузыре образуется большое количество камней, некоторые из них могут достигать значительных размеров.
Часто желчно-каменная болезнь развивается без каких-либо объективных причин. Тем не менее, камни, состоящие из холестерина, скорее образуются у людей со значительным избыточным весом.
К образованию пигментных камней может привести слишком интенсивный процесс разрушения красных кровяных телец, что бывает при гемолитической анемии и серповидно-клеточной анемии. Затрудненное опорожнение желчного пузыря, которое может привести к сужению желчных протоков, также повышает риск развития заболевания.
Сипмтомы
Желчно-каменная болезнь часто протекает без симптомов. Тем не менее, симптоматика может развиться, если один или более камней преграждают пузырный проток или общий желчный проток. Камень, частично или полностью преграждающий поток желчи, вызывает приступ, известный под названием желчной колики, которая проявляется следующими симптомами:
- боль в верхней правой части живота, варьирующаяся от умеренной до острой;
- тошнота и рвота.
Приступы обычно оказываются быстро проходящими. Обычно возникают после приема жирной пищи, которая заставляет желчный пузырь сжиматься. Застрявшие в желчных протоках камни преграждают выход желчи. Это может привести к сильному воспалению или инфицированию желчного пузыря и желчных протоков. Закупорка желчных протоков также может быть причиной развития желтухи.
Диагностика
Если на основе имеющихся симптомов врач заподозрил у пациента желчно-каменную болезнь, необходимо сдать анализ крови. Кроме того, пациент должен пройти ультразвуковое обследование. Если установлена закупорка желчного протока, точное местонахождение камня в желчном пузыре может быть обнаружено с помощью специальной процедуры — эндоскопической ретроградной холангио-панкреатографии, в ходе которой с помощью эндоскопа в желчные протоки вводится контрастное вещество, а затем делается рентгеновский снимок.
Лечение
Желчно-каменная болезнь, протекающая без симптомов, не требует специального лечения. Если симптомы не постоянны или же носят мягкую форму, возникновения дальнейших эпизодов дискомфорта можно избежать с помощью диеты с низким содержанием жиров. Тем не менее, если симптомы не проходят или же состояние пациента ухудшается, возможно, необходимо прибегнуть к хирургическим методам лечения (удаление желчного пузыря с помощью традиционных хирургических методов или же щадящей хирургии). Удаление желчного пузыря обычно приводит к полному выздоровлению. Отсутствие желчного пузыря в большинстве случаев никак не отражается на здоровье пациента, желчь продолжает бесперебойно поступать через проток непосредственно в кишечник. Существуют медикаменты, с помощью которых можно добиться рассасывания камней, полностью состоящих из холестерина, но для полного их исчезновения могут потребоваться месяцы или даже годы. Альтернативный метод — лечение достигается с помощью ударного действия ультразвуковой волны, когда камни разбиваются на небольшие части, и в дальнейшем они безболезненно проходят в тонкий кишечник, а затем выводятся из организма с каловыми массами. Использование медикаментов и литотрипсии делает необязательным применение хирургических методов.
Хронический калькулезный холецистит
Хронический калькулезный холецистит (ЖКБ, синоним холелитиаз, желчекаменная болезнь ) — хроническое воспалительное заболевание желчевыводящих путей, сопровождающееся образованием камней (конкрементов) в желчном пузыре и желчных протоках. В более узком значении термин хронический калькулезный холецистит используется при выявлении конкрементов в желчном пузыре, а термин холедохолитиаз — при камнях только в общем желчном протоке.
Распространенность хронического калькулезного холецистита.
Начиная с середины XX века число больных ХКХ увеличивается вдвое каждые 10 лет и составляет около 10% населения большинства развиты стран: в нашей стране от ХКХ страдают около 15 млн. человек; в США — свыше 30 млн.чел. Среди пациентов старше 45 лет желчнокаменная болезнь встречается у каждого третьего. В результате число операций по поводу ХКХ в США в 70-е годы ежегодно составляло более 250 тыс., в 80-е — более 400 тыс., а в 90-е — до 500 тыс. Сейчас в США количество холецистэктомий и операций на жёлчных путях составляет около 1,5 млн. в год и превышает число всех других абдоминальных вмешательств (включая аппендэктомию).
Рис. 1. Патологическая анатомия желчевыводящих путей при ЖКБ — камни в желчном пузыре и обтурация одним из них пузырного протока (схема).
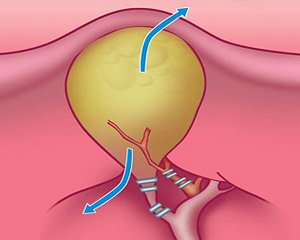
Рис. 2. Этапы лапароскопической холецистэктомии — клипирование пузырного протока и артерии.
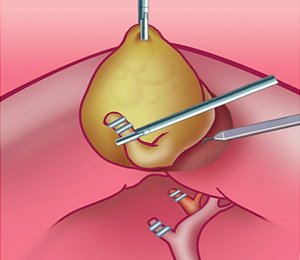
Рис. 3. Этап лапароскопической холецистэктомии — пересечение артерии и протока и выделение желчного пузыря из ложа печени.
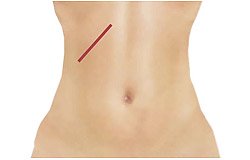
Рис. 4. Вид передней брюшной стенки при открытой холецистэктомии — шов после лапаротомии.
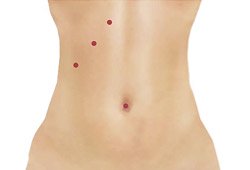
Рис. 5. Вид передней брюшной стенки при лапароскопической холецистэктомии — 4 прокола.
Рис. 6. Схема лапароскопической трансвагинальной холецистэктомии по технологии N.O.T.E.S.
Рис. 7. Вид передней брюшной стенки при лапароскопической холецистэктомии по технологии SILS.
Причины развития хронического калькулезного холецистита.
Среди факторов риска заболеваемости ХКХ авторы отмечают возраст, женский пол, беременность и роды, избыточную массу тела и ожирение, быстрое похудание, полное парентеральное питание, голодание, семейный анамнез (простое доминирование литогенных генов, ферментативные дефекты синтеза солюбилизаторов и экскреции холестерина), прием некоторых лекарственных средств (производные фибратов, контрацептивные стероиды, эстрогены в период постменопаузы, прогестерон, октреотид и его аналоги, цефтриаксон), наличие таких заболеваний, как сахарный диабет, болезнь Крона, цирроз печени, инфекции билиарной системы, дуоденальные и холедохиальные дивертикулы.
С практической точки зрения весьма значительными факторами риска являются так называемые управляемые факторы — ожирение, избыточная масса тела, а также использование низкокалорийных диет или голода для редуцирования веса. Установлено, что ХКХ встречается у 33% лиц с ожирением. В США в течение 10 лет проводили исследование, показавшее, что у женщин с избыточной массой тела (индекс массы тела в пределах 25 — 29,9) повышен риск развития ХКХ, который, наряду с гипертензией, сахарным диабетом и ишемической болезнью сердца возрастает по мере увеличения степени ожирения, при этом ИМТ более 35 повышает вероятность возникновения заболевания в 20 раз, как у женщин (относительный риск 17,0), так и у мужчин (относительный риск 23,4). Ситуация осложняется тем, что использование диет с очень низкой общей калорийностью, а также уменьшение массы тела более чем на 24% от первоначальной, со скоростью 1,5 кг и более за неделю, представляет собой дополнительный фактор риска формирования холелитиаза.
В механизме желчного камнеобразования важное значение придается изменению биохимического состава желчи. Для формирования желчных камней необходимым является одновременное существование и длительное действие таких факторов, как перенасыщение желчи холестерином и формирование ядра кристаллизации, нарушение баланса между пронуклеирующими и антинуклеирующими факторами, снижение эвакуаторной функции желчного пузыря, а также дисфункция энтерогепатической циркуляции желчных кислот. Основой формирования холестериновых камней является печеночная секреция везикул, обогащенных холестерином. Механизмы развития самих везикул и факторы, контролирующие этот процесс, изучены недостаточно и являются предметом активного исследования.
Симптомы и клинические проявления хронического калькулезного холецистита.
Самый частый симптом ХКХ — боль в правом подреберье. Боль относительно постоянная, но интенсивность ее может колебаться, причем слабая боль не говорит о слабом воспалении, и наоборот, сильная боль может бесследно пройти. Боль при желчнокаменной болезни может носить режущий, колющий характер, возможна иррадиация болей в поясницу, правую лопатку, правое предплечье. Иногда боль иррадиирует за грудину, что симулирует приступ стенокардии (холецистокоронарный симптом Боткина). Боль чаще, но абсолютно не обязательно, возникает после приема жирной и острой пищи, которая требует больше желчи для переваривания и вызывает сильное сокращение желчного пузыря. Повышение температуры тела отмечается при любых формах ЖКБ, в том числе до 37’-38’C — в виде коротких подъемов, сопровождающих болевой синдром; до 38’-40’C — в виде резких приступов c ознобами и короткой нормализацией температуры тела.
Диагностика хронического калькулезного холецистита.
Диагностика желчнокаменной болезни основывается на клинической картине и данных инструментального обследования. Для постановки диагноза ХКХ или хронического калькулезного холецистита достаточно выполнить квалифицированное УЗИ верхних отделов брюшной полости, во время которого могут быть выявлены конкременты в желчном пузыре, протоках, определены размеры желчного пузыря, его стенок, состояние печени и поджелудочной железы. В дополнение необходимо провести гастродуоденоскопию для определения состояния слизистой пищевода, желудка и двенадцатиперстной кишки. При наличии осложнений может быть необходимо выполнение ретроградной холангиографии (рентгеноконтрастное исследование) или трансгастрального УЗИ желчных протоков для выявление холедохолитиаза.
Лечение хронического калькулезного холецистита.
Консервативное лечение ХКХ проводится в случае бессимптомного течения, а также в случаях, когда приступы желчной колики, однократно возникнув, не повторяются. Целью консервативной терапии является уменьшение воспалительного процесса, улучшение оттока желчи и моторной функции желчного пузыря и протоков, устранение по возможности обменных нарушений и сопутствующих заболеваний. В случаях длительно существующих камней в желчном пузыре, выраженных воспалительных изменениях в стенке желчного пузыря, обтурации шейки пузыря конкрементом и реактивных изменений соседних органов (хронический панкреатит, дуоденит, холангит, гепатит), консервативное лечение малоэффективно.
В зависимости от фазы патологического процесса при ХКХ (желчная колика, обострение, ремиссия) существенно меняется врачебная тактика, и больные лечатся соответственно в терапевтических или хирургических отделениях стационара, амбулаторно или на курорте. В период ремиссии показаны диетические, медикаментозные, физические и курортологические методы лечения.
При постоянно повторяющихся приступах болей и после купирования желчной колики рекомендуется проведение хирургического лечения ЖКБ во избежание развития самых опасных осложнений — желчного перитонита в результате разрыва желчного пузыря, желчного панкреатита и механической желтухи в результате выхода желчного камня в общий печеночный проток и возникающей в результате обтурации желчевыводящих путей.
На методах народной медицины при лечении ХКХ следует остановиться особо. Некоторые больные применяют народные средства, которые якобы способствуют изгнанию камней из желчного пузыря. К наиболее часто используемым народным средствам при ХКХ относятся настои и отвары различных желчегонных средств — корень одуванчика, корень стальника, листья мяты перечной, листья вахты (трифоли), трава зверобоя, цветки бессмертника, трава льнянки и другие. При этом пациенты уверенно рассказывают, что после приема «лекарства» с калом выделяются камнеподобные, плотноватые образования зеленовато-желтого цвета величиной с лесной орех, и считают, что это желчные камни, выведенные из желчного пузыря. На самом деле это так называемые желчные каловые камни — сгустки желчи, поступившие в кишечник в значительном (больше нормы) количестве вследствие интенсивного действия принимаемого желчегонного вещества. Диаметр отверстия сфинктера Одди, отсекающего общий желчный проток от тонкой кишки, в максимально раскрытом состоянии не превышает 2–3 мм. Поэтому никакие камни, различимые невооруженным глазом, выйди с помощью желчегонных трав в просвет кишечника не могут.
В сущности, лечебный эффект любого народного средства — это эффект сильного желчегонного средства, при котором собственно камни остаются в желчном пузыре больного. Интенсивное применение желчегонных средств приводит к усилению перистальтики мускулатуры желчного пузыря, камни могут продвинуться к выходу и закупорить пузырный проток, вызвав его отек, и спровоцировать приступ острого холецистита, а затем и механическую желтуху с развитием острого панкреатита.
Для выявления хронического калькулезного холецистита, определения степени воспаления в стенке желчного пузыря, а также выбора правильной индивидуальной тактики хирургического лечения, необходимо прислать мне на личный электронный адрес
puchkovkv@mail.ru
puchkovkv@mail.ru
полное описание УЗИ органов брюшной полости, желательно гастроскопию, необходимо указать возраст и основные жалобы. В редких случаях при подозрении на камни в протоках, необходимо выполнить эндоскопическое ультразвуковое исследование протоков и поджелудочной железы. Тогда я смогу дать более точный ответ по вашей ситуации.
Хирургические методы лечения хронического калькулезного холецистита.
В настоящее время используются два основных метода оперативного лечения ХКХ и удаления желчного пузыря — традиционная холецистэктомия и лапароскопическая холецистэктомия.
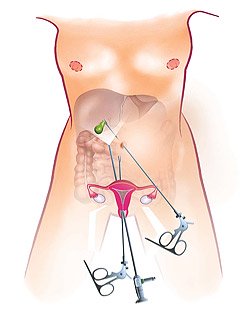
Обе операции проводятся под общим наркозом, по одной и той же принципиальной схеме удаляется весь желчный пузырь с камнями. При традиционной холецистэктомии удаление желчного пузыря у больных ХКХ проводится непосредственно вручную, через разрез на брюшной стенке длиной 15–20 см. При втором — специальными манипуляторами, лапароскопом и другими аппаратами через миниатюрные сантиметровые разрезы на брюшной стенке, транвагинальное или через 1 прокол в околопупочной области.
Следует помнить, что при наличии одиночного крупного или множественных мелких камней в желчном пузыре желчный пузырь всегда удаляется полностью. Операционных технологий, позволяющих удалить камни из желчного пузыря с гарантиями, что они не образуются вновь, до настоящего времени не разработано. Как правило, через 6 месяцев они образуются повторно.
C 1988 года лапароскопические операции на желчном пузыре стали «золотым стандартом» в абдоминальной хирургии, открытые вмешательства (через разрез на брюшной стенке) выполняются только при осложнении желчнокаменной болезни — перфорации пузыря и перитоните.
Рис. 8. Патент. Способ временной фиксации органов брюшной полости и малого таза при лапароскопический операциях.
Пучков К.В., Хубезов Д.А., Пучков Д.К., Родимов С.В. Миниинвазивные лапароскопические методики лечения заболеваний желчного пузыря: учебное пособие для врачей-хирургов // ГБОУ ВПО РязГМУ Минздрава России. — Рязань: РИО РязГМУ, 2015. – 115 с.
Пучков К.В., Пучков Д.К. ХИРУРГИЯ ЖЕЛЧНОКАМЕННОЙ БОЛЕЗНИ: лапароскопия, минилапароскопия, единый порт, трансанальный доступ, симультанные операции.-М.:ИД «МЕДПРАКТИКА-М», 2017, 312 с.
Несомненным достоинством лапароскопической операции является хороший косметический эффект — на коже живота остаются всего 3 — 4 небольших разреза длиной по 5 — 10 мм каждый. Пациенты с первого дня после операции начинают вставать с постели, пить, а на вторые сутки принимать жидкую пищу. Выписка из стационара проводится на 2-й — 3-й день. К работе пациент может приступить через 10 — 14 дней.
Следующим прорывом лапароскопических технологий в лечении желчнокаменной болезни стала разработка трансвагинального доступа.
Трансвагинальная лапароскопическая холецистэктомия по технологии N.O.T.E.S.
В 2007 году во Франции, а с 2008 года и в России, появилась новая уникальная методика удаления желчного пузыря без проколов на передней брюшной стенке, не оставляющая послеоперационных швов и рубцов — это трансвагинальная холецистэктомия по технологии N.O.T.E.S.! Суть этой методики заключается в доступе к больному органу через задний свод влагалища (прокол — 1 см). Через специальное устройство, введенное через задний свод в брюшную полость, проводятся лапароскопические инструменты и оптика, далее выполняется холецистэктомия, как при лапароскопической операции. Затем желчный пузырь извлекается из брюшной полости также через задний свод влагалища, на прокол которого накладывается один шов из синтетического рассасывающегося шовного материала (срок рассасывания 3–4 недели).
Преимущества лапароскопической холецистэктомии по технологии N.O.T.E.S. заключаются в следующем:
- отсутствует боль после операции;
- максимальная двигательная активность;
- госпитализация всего на один день;
- превосходный косметический эффект.
Единственным ограничением в послеоперационном периоде является половой покой в течение одного месяца. Следует ещё раз отметить, что трансвагинальная холецистэктомия не затрагивает женские половые органы (матку, придатки и т. д.) и не влияет на их работу. После этой операции разрезов на брюшной стенке не остается (максимум один невидимый прокол в умбиликальной области). Пациент выписывается из стационара на следующий день и приступает к работе на 7–10 день, занятия спортом возможны уже через две недели.
Не менее интересной и более перспективной методикой лапароскопической холецистэктомии оказалась однопортовая лапароскопическая холецистэктомия через прокол в околопупочной области по технологии SILS (однопортовая хирургия).
Мужчинам, а также женщинам, которые перенесли множество операций на органах малого таза, методика лапароскопического лечения желчнокаменной болезни с помощью трансвагинального доступа по технологии N.O.T.E.S. (NOTES) невозможна, поэтому с 2008 года в США, а с 2009 года и в России, стала использоваться еще одна уникальная методика малоинвазивной холецистэктомии — это удаление желчного пузыря через один прокол в околопупочной области по технологии SILS!
Суть этого метода состоит в выполнении лапароскопической холецистэктомии через специальное устройство (порт) из уникального мягкого пластика, которое вводится через единственный прокол в околопупочной области. Диаметр этого порта 23–24 мм. Через мягкий операционный порт проводят лапароскопические инструменты и лапароскоп диаметром 5 мм. После окончания операции устройство вместе с желчным пузырем извлекается из брюшной полости. На маленькую рану в пупочной области накладывается косметический шов.
Преимущества метода малоинвазивной холецистэктомии через один прокол в околопупочной области по технологии SILS перед многопрокольным (обычным) лапароскопическим доступом:
- уменьшение числа проколов на брюшной стенке;
- снижение болевого синдрома после операции;
- более быстрая реабилитация после операции;
- лучший косметический эффект.
Максимально преимущества метода SILS раскрываются при больших и множественных камнях в желчном пузыре, так как хирург вынужден при обычной лапароскопии расширять прокол в области пупка для извлечения больного органа с конкрементами.
Я обладаю опытом более 6000 операций при хроническом калькулезном холецистите, выполненных лапароскопическим способом. Такие операции я делаю с 1994 года.
Мой личный опыт обобщен в более, чем в 30 научных публикациях в различных профессиональных рецензируемых научных изданиях в России и за рубежом.
Отзывы пациентов
Доброго дня, Константин Викторович,
Огромное спасибо вам,
В 2012 г. вы сделали лапароскопическую операцию по удалению желчного пузыря с большими камнями моему супругу Талгату Турсунову из Алматы. Он чувствует
себя хорошо, слава Богу, кланяется вам, очень благодарны вам. Улетел в
Алматы на следующий же день после операции у вас.
Ещё раз огромное вам спасибо, да хранит вас Бог!
unilux.rh@mail.ru
30.12.2014 11:17:00
Когда мне предложили трансвагинальную операцию я отнеслась к ней немного скептически, однако, после разговора с проф. Пучковым Д. К., я поняла что это очень правильная методика и согласилась. У меня 2-х месячный ребенок и я не могла долго лежать в больнице. После наркоза, проснувшись я не ощущала никакой боли в животе, а через несколько часов уже ходила как будто ничего и не было. Сейчас — на следующий день после операции я чувствую себя отлично и уже собираюсь домой! Еще раз выражаю огромную благодарность проф. Пучкову К. В. И всему медицинского персоналу.
30.12.2014 11:16:00 Могучева Анна Анатольевна
Выражаю благодарность Пучкову Константину Викторовичу, его ассистентке Вере Вячеславовне и всему персоналу ОКБ за проведенную операцию по удалению желчного пузыря. После операции чувствую себя хорошо, ничего не беспокоит. Операцию сделали через один прокол, в результате чего шрамов никаких не осталось и это очень приятно! ЕЩЕ раз выражаю всем огромное спасибо и всех Вам благ!
Могучева Анна Анатольевна
30.12.2014 11:16:00 Чачалина Т. Д.
Выражаю большую благодарность за проведение операции Пучкову К. В. И всему медицинскому персоналу. После операции через 4 часа я уже смогла ходить. Боли в животе не ощущаю, чувствую себя комфортно. Состояние хорошее, спокойное. Операцией очень довольна! Спасибо огромное!
Чачалина Т. Д.
29.09.2014 21:45:00 Виктория Савостьянова
Константин Викторович, здравствуйте!
Спасибо вам за проведенную 6 лет назад операцию -видеолапароскопическую холецистэктомию моей маме Савостьяновой Светлане Геральдовне( г. Санкт-Петербург). Если помните, мы приезжали к вам в Москву из Санкт-Петербурга.Очень вам благодарна за это.
Спасибо еще раз за ваш профессионализм во всех отношениях.
С уважением, Виктория Савостьянова.
vsavostyanova@rambler.ru
26.06.2014 Лариса Дрожжина
Уважаемый Константин Викторович!
Хочу выразить Вам и всему коллективу Швейцарской университетской клиники безмерную благодарность за то, что вернули меня к нормальной жизни — без болей, без тревог и страха, с полной уверенностью, что теперь все будет ХОРОШО!
Так случилось, что лечение в этой клинике я проходила дважды. На протяжении последнего полугодия я обращалась к нескольким гастроэнтерологам . Но легче не становилась: боли где-то в области желудка усиливались, никакие лекарства и диеты не помогали. Наконец, поставили диагноз — желче-каменная болезнь. Предложили попробовать растворить камни с помощью лекарственных препаратов (урсосан). Предупредили, что пить их придется долго, несколько месяцев. В течение почти трех месяцев я ходила в аптеку чаще, чем в магазин за хлебом: препаратов было назначено много, таблетки приходилось пить горстями! Но вместо облегчения начался сильный болевой приступ. От боли темнело в глазах, и я уже готова была и на операцию, и на все, что угодно — лишь бы кто-нибудь помог!
Сыновья с помощью интернета нашли информацию о профессоре Пучкове К.В. как о лучшем специалисте в этой области и сразу же связались с его клиникой. И не смотря на огромною занятость в этот день : были запланированы операции и консультации, он не отказал мне в приеме (за что ему отдельная благодарность!). От одного общения с ним, от его спокойной уверенности сразу уменьшилась паника, и я поняла, что этот человек мне точно поможет.
Спустя короткое время, после всех необходимых обследований, я уже лежала под капельницами в комфортной палате под постоянным контролем со стороны очень внимательных и чутких врачей и медсестер. Как объяснил Константин Викторович, у меня был острый холецистопанкреатит (на фоне желче-каменной болезни воспалилась еще и поджелудочная железа). Оперировать в этот момент было нельзя. Через три дня меня уже выписали домой без болей, для дальнейшей реабилитации.
И вот 18.06.2014, после предварительной консультации у Константина Викторовича, мне было проведено сразу 2 операции за один раз (во время осмотра обнаружилась еще и пупочная грыжа). Почему-то очень боялась наркоза. Но анастезиолог Виноградов Руслан Авельевич рассчитал все так, что я его и не почувствовала! После операции очень быстро пришла в себя, не было никакой тошноты и т.д. В животе всего 4 прокола (грыжа удалена через прокол в пупке, вставлен сетчатый имплантант). Не ожидала, что все пройдет настолько легко! Когда пришел Константин Викторович, я уже читала книжку. ))) На 3-й день меня выписали. Прошло всего 8 дней, восстановление очень идет быстро.
В заключение хочу еще раз поблагодарить за все Константина Викторовича. Кроме того, что у него золотые руки, у него еще и большое сердце, тепла и добра от которого хватает всем без исключения его пациентам. Константин Викторович, желаю и Вам здоровья, сил, новых удач и находок! Процветания Вашей клинике, у вас замечательный профессиональный коллектив, прекрасные условия. Буду рекомендовать вас своим близким с полной уверенностью в благополучном исходе.
Диагноз: Желче-каменная болезнь. Хронический калькулезный холецистит. Невправимая пупочная грыжа.
Проведенная операция: Лапароскопия, холецистэктомия. Умбиликальная аллогерниопластика.
Лариса Дрожжина
lara2364@mail.ru
27.11.2009 Патрова Галина Алексеевна, 52 года
«Уважаемый доктор Пучков К.В., огромное спасибо за проведенную операцию, это счастье, что я попала к Вам.
Вы делаете невероятные, головокружительные операции. Моей дочери, например, через месяц после холецистэктомии, на УЗИ сказали: „Прекрасная операция, сколько лет прошло после нее?“. Вы виртуоз в своем деле.
Но что больше всего меня поразило, что Вы – звезда такой величины, хирург, оперирующий по всей России и за рубежом, оказались простым, интеллигентным, излучающим добро человеком, который видит не только „интересный диагноз“, но и пациента.
Вы, как доктор из старых добрых фильмов. Каждый Ваш больной уверен, что он единственный человек, о котором Вы сейчас думаете и обязательно сотворите чудо, чтобы помочь ему.
При всей Вашей занятости Вы лично отвечаете на телефонные звонки. Для нашей медицины – это нонсенс, за редким исключением.
И команда Вам под стать:
Врач-анестезиолог
Мухин Л.В., с изысканной бородкой, тонким чувством юмора и релаксирующей речью. Наркоз в его исполнении – это крепкий и здоровый сон.
Замечательный гинеколог – Андреева Ю.Е., с заботливыми и нежными руками. В этой милой и обаятельной женщине удивительным образом сочетается отличный менеджер и прекрасный специалист.
Спасибо вам всем! Два дня, проведенных в клинике, показались мне волшебным сном!
Желаю Вам самим
много-много
здоровья и оставайтесь такими, как сейчас, всегда!»
25.11.2009 Тынянова Е.В.
«Был ли этот период в моей жизни? Сейчас легко писать, а тогда… Болезнь, как обычно, пришла внезапно. Желтизна по телу, скорая помощь и диагноз – камни в желчном пузыре. 42 года и даже мысль об этом не посещала, правда, по ночам беспокоила спина. В госклинике – УЗИ, глотать кишку, пройти энтузиазм лечащего врача, который электрошоком пытался сдвинуть камни и
как-бы
вывести их через желчный канал… Боже! Какая же после этого была Нестерпимая боль! Камень от сдвига стал лезвием и ощущения в боли, как скальпелем по живому и так в течение суток, – как сердце только выдержало?! Дальше, как результат, механическая желтуха + острый холецистит,
т.е.
воспалительный процесс. Лечение одно – это капельница, которую не переношу, но надо. Все руки синие от процедур, закололи аж до слез. Благо завотделением разрешил уменьшить дозу, а так даже мысль была уйти и будь, что будет. Желтизна на теле сходила и настал день выписки, что дальше?
В интернете муж увидел сайт Доктора Пучкова, сам Бог подсказал нам дорогу к нему. Созвон в тот же день, назначен день приема. Беседа обнадеживала, операция через 3 недели, так как есть остатки желтизны. Что сказать? Есть вера в его слова и никаких сомнений, что только он и никто другой не решит проблему со здоровьем.
Прошли дни, за неделю до операции сданы анализы (они в норме), а вот рентген в районной поликлинике показал воспаление, темные пятна и рекомендации к отложению операции, как не упасть духом? Созвон и приглашение на прием. Взгляд Доктора на снимок и сразу решение, – откладывать нельзя. Воспален желчный пузырь, печень, поджелудочная железа + загноение и дальше будет только ещё хуже,
т.е.
в этот день операция. Не наше хвалить, но Доктор Пучков – это величайший хирург, кем должна гордиться Россия, проявил поистине чудеса.
По-простому
было так, все воспалено и все это в гное (кошмар). Операция шла в 3 раза больше обычного. Отделение органов, чистка от гноя и все это – через крошечный надрез на животе (фантастиш). Далее удаление желч. пузыря с камнями и в стационар на сон. После такой операции (с загноением) нужно наблюдение. Отдельная палата, внимательный уход, на второй день аппетит, а кормили вкусно и сытно, пошло выздоровление. Лечение было импорт. антибиотиками в течение 5 дней. После такой операции (удаление желчного пузыря) необходима диета. Скажу так, кушаю все и ни в чем себе не отказываю, конечно в пределах разума. Вопрос цены? Все решаемо индивидуально, но если вам не безразлично свое будущее, то не стоит экономить. Пожелаем Доктору Пучкову здоровья, удач во всем и всюду, давать людям счастье, а с ним и радость к жизни!
С уважением, Алена и Сергей»
01.01.2008 Любезнова Юлия Владимировна
«Я хочу выразить огромную благодарность гл. хирургу Мед. центра Управления делами Мэра и Правительства Москвы, профессору Пучкову Константину Викторовичу за проведенную мне лапароскопическую операцию по удалению желчного пузыря (хронический калькулезный холецистит). Константин Викторович — это человек, возвращающий надежду на выздоровление больным (а порой и неизлечимым больным). В моем случае, казалось бы, рядовая операция, а по сути — сложная. Меня беспокоили не только камни в желчном пузыре, но и сбой пищеварительной системы за счет множества спаек в верхнем отделе живота. Мне приходилось постоянно принимать препараты (пробовала гомеопатию, травы), но ничего не помогало. Профессор сумел разделить все эти спайки, освободить кишечник и после операции, я почувствовала себя другим человеком, я смогла по другому питаться. Константин Викторович меня вылечил, помог и дал надежду, что я буду чувствовать себя хорошо и в дальнейшем. Большое спасибо за доброту, заботу, профессиональное умение, внимательность во время операции (что очень важно) и за надежду, которую Вы мне дали. Благодарная Вам пациентка. 10.09.07 г.»
01.01.2008 Анна Александровна Мальцева, г. Москва
«Выражаю глубокую благодарность уважаемому профессору Пучкову Константину Викторовичу за произведённую мне операцию. Вы решили кучу моих проблем со здоровьем. Я буду Вам благодарна до конца своей жизни. Мне была произведена холецистэктомия и экстирпация матки одновременно. Я даже в мыслях не думала, что через 4 дня я уже могла находиться дома после такого объёма вмешательства. Передайте привет Александру Сергеевичу! Большое Вам спасибо. Я чувствую себя прекрасно! 14.10.2007.»
Когда вы пишете письмо, знайте:
оно попадает мне на мою личную
электронную почту .
puchkovkv@mail.ru
+7 495 222-10-87
Телемедицина
На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие. Каждый день я по нескольку часов отвечаю на ваши письма. Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы. Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии.
Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции. И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию. Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи. Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами.
В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш, хирург Константин Пучков

Что это за болезнь?
Так как образование конкрементов протекает длительно без симптомов, необходимо знать, что это за болезнь и чем она может осложниться. Камни могут быть нескольких типов:
- холестериновые;
- пигментные;
- состоящие из карбоната кальция;
- смешанные.
Пигментные конкременты содержат значительное количество билирубина. Обычно образуются при хроническом гемолизе эритроцитов. Страдают люди с серповидно-клеточной анемией, с наследственной патологией, которая называется талассемия. Находятся образования в большинстве случаев в желчных протоках.
По МКБ 10 холелитиаз имеет несколько кодов:
- К 80.0 – камни в пузыре с острым воспалением желчного пузыря;
- К 80.1 – камни в пузыре с хроническим холециститом;
- К 80.2 – конкременты в желчном без холецистита;
- К 80.3 – камни в протоках с холангитом;
- К 80.5 – конкременты в протоках без холангита;
- К 80.8 – другие виды холелитиаза.
Холецистолитиаз
Когда камни образуются в желчном пузыре, патология имеет название холецистолитиаз. Протекает заболевание с острым или хроническим воспалением. При холецистите стенки пузыря раздражаются под действием желчных кислот. В дальнейшем присоединяется вторичное инфицирование (чаще кишечной палочкой).
Холедохолитиаз
Холедохолитиаз является одной из форм холелитиаза. Развивается, когда конкременты проникают из пузыря в протоки. В некоторых случаях конкременты образуются в протоковой системе при первичном воспалении (холангите), кистах или гельминтозах.

Симптомы холелитиаза у взрослых людей
Пациентам следует знать, что холелитиаз – это такое заболевание, при котором в остром периоде развиваются следующие симптомы:
- боли под грудиной (мечевидным отростком) или справа;
- лихорадка;
- желтуха при закупорке протоков.
Болевой синдром носит приступообразный нестерпимый характер, сопровождается тошнотой или рвотой, усиливается на вдохе. Возникает резко при остром холецистолитиазе. Интенсивность боли снижается только после применения сильных анальгетиков.
При хроническом течении холелитиаза пациенты предъявляют жалобы на:
- ноющие боли справа;
- горечь во рту после употребления жирной пищи;
- слабость;
- сонливость;
- тошноту;
- метеоризм;
- диарею или запор;
- изжогу;
- отрыжку.
Иногда пациенты с холелитиазом испытывают только боль без диспепсических расстройств. Неприятные ноющие боли появляются после тряски, физических нагрузок, погрешностей в диете, приема алкоголя, стрессе.
Лечение

Для снижения тонуса сфинктера желчного протока вводят Атропин. При обезвоживании назначают внутривенно капельно солевые растворы. После купирования болевого синдрома показана холецистэктомия.
При желчной колике применяют Но-шпу, Папаверин, Платифиллин, Баралгин. На живот рекомендуют приложить умеренно теплый компресс.
При хроническом течении холелитиаза в период обострения прописывают:
- спазмолититки (Дюспаталин);
- средства, улучшающие текучесть желчи (Урсосан);
- антибактериальные препараты (Ампиокс, Сультасин).
Если камни небольших размеров, применяют медикаментозное их растворение. С этой целью назначают препараты с урсодезоксихолевой кислотой:
- Гринтерол;
- Урсодез;
- Урсолит;
- Урсофальк;
- Урсосан;
- Холудексан.
Курс терапии может длиться от полугода до двух лет. Альтернативой хирургическому вмешательству является ударно-волновая литотрипсия.
Пациентам с холелитиазом назначается диета с исключением продуктов, которые нагружают пищеварительную систему. Запрещено употреблять жареные, острые и жирные блюда, бульоны, маринады и специи. Включают в меню кисломолочные продукты, овощи, нежирные сорта мяса. Все блюда готовят на пару, варят или запекают.

Рекомендация! В межприступный период холелитиаза рекомендуют пить минеральные воды: Ессентуки №4 и 17, Трускавецкую, Нарзан. Показана лечебная физкультура, санаторно-курортное лечение.
Возможные осложнения и прогноз
Холелитиаз провоцирует билиарную дискинезию, при которой нарушается активность желчевыводящих путей, снижается тонус желчного. Выраженное воспаление может осложниться гнойным расплавлением органа с прободением стенки и развитием перитонита. У больного возникают признаки шока:
- учащение сердцебиения;
- снижение артериального давления;
- нарастание боли;
- высокая температура;
- нарушение сознания.
К другим неблагоприятным последствиям холелитиаза относятся:
После удаления желчного при неосложненном холелитиазе в 70% случаев наступает полное выздоровление больных.
Причины и меры профилактики
- изменение гормонального фона (прием препаратов, менопауза, беременность);
- сахарный диабет;
- недостаточность функций поджелудочной железы;
- ожирение;
- болезни билиарного тракта;
- инфекции ЖКТ;
- застой желчи.
Важно! Длительное лечение фибратами способствует возникновению холелитиаза.
К профилактическим мероприятиям по предупреждению холелитиаза относятся:
- лечение нарушений оттока желчи;
- терапия заболеваний пищеварительной системы;
- соблюдение диеты, дробное питание;
- устранение вредных привычек (курение);
- отказ от алкоголя;
- умеренные физические нагрузки, прогулки;
- применение гормональных препаратов под контролем врача.
Пациентам, у которых диагностировали холелитиаз, рекомендуют посещать гастроэнтеролога не менее двух раз в год.
Заключение
Конкременты в желчном и протоках могут спровоцировать осложнения, угрожающие жизни человека. Поэтому пациентам необходимо знать, что это такое холелитиаз, его симптомы и лечение.
При возникновении диспепсических расстройств, появлении болевого синдрома важно обратиться к врачу для обследования.
Устранить проблему на ранних этапах при маленьких камнях можно, не прибегая к хирургическому вмешательству.
Желчекаменная болезнь – как заметить первые признаки и остановить холелитиаз?

Холелитиаз является часто диагностируемой патологией, особенно среди женщин детородного возраста. Мужчины подвержены желчнокаменной болезни гораздо меньше, у них она встречается в 3-10 раз реже. Заболевание характеризуется длительным прогрессированием, поэтому обнаруживается на поздних стадиях развития.
Холелитиаз – что это за болезнь?
Для нормального функционирования пищеварительной системы необходима постоянная выработка и отток желчи.
Под действием внешних и внутренних факторов она может загустеть и приобрести консистенцию замазки (билиарный сладж). Из такого вязкого осадка формируются конкременты или камни в желчном пузыре.
Они увеличиваются в размерах и количестве, попадают в протоки (холедохи) и закупоривают их, нарушая отток биологической жидкости (холелитиаз).
Причины желчекаменной болезни
Точно неизвестно, почему развивается описываемая патология. Специалисты называют факторы, из-за которых желчекаменная болезнь может начаться с большей вероятностью. Среди них главную роль играют пол и возраст. У женщин чаще встречается холелитиаз, риск его возникновения увеличивается после 30 лет. Другие предполагаемые причины образования камней в желчном пузыре:
- беременность и роды;
- хронический гепатит;
- гельминтозы;
- врожденные аномалии желчного пузыря и 12-перстной кишки;
- цирроз печени;
- особенности питания (с преобладанием жиров и животных белков);
- гормональные нарушения;
- низкая физическая активность;
- инфекции, воспаления желчного пузыря;
- спинальные травмы;
- голодание;
- заболевания тонкой кишки;
- хронический гемолиз;
- сахарный диабет;
- расстройства жирового обмена;
- избыточный вес.
Желчекаменная болезнь – симптомы
Основной причиной позднего диагностирования рассматриваемой патологии является ее медленное и незаметное прогрессирование (на протяжении 7-10 лет).
Явные признаки желчекаменной болезни обнаруживаются уже при закупорке холедохов конкрементами и возникновении острых колик.
В редких случаях слабая клиническая картина наблюдается на фоне погрешностей в рационе, но люди не придают значения такому дискомфорту.
Камни в желчном пузыре – симптомы:
- тянущая тупая боль при работе в наклонном положении, после употребления жирных, пряных и жареных блюд, перенапряжения;
- продолжительная тошнота;
- чувство тяжести в правом боку;
- усталость, сонливость.
Если желчекаменная болезнь прогрессирует давно, она провоцирует колику:
- острая боль в районе печени режущего или колющего характера, отдающая в плечо, лопатку, шею;
- тошнота с приступами рвоты;
- желтуха;
- стенокардия;
- повышение температуры тела;
- обесцвечивание фекалий;
- потемнение мочи.
Камни в желчном пузыре – что делать?
Терапевтическая тактика зависит от количества и размеров конкрементов, тяжести холелитиаза.
Проще, если обнаружены маленькие (до 1 см) и немногочисленные камни в желчном пузыре – лечение ограничивается общими рекомендациями по ведению здорового образа жизни и соблюдением диеты №5 по Певзнеру.
Дополнительно необходимо регулярно делать профилактическую ультразвуковую диагностику, контролировать темпы прогрессирования патологии, фиксировать состояние и численность конкрементов.
При наличии более крупных камней (до 2 см) показаны нехирургические методы терапии. К ним относится растворение с помощью лекарственных средств и дробление извне.
Такие способы не всегда производят ожидаемый эффект и не гарантируют полное избавление от холелитиаза. После исчезновения конкрементов они могут образоваться снова.
В случае рецидива патологии или формирования больших камней (от 2 см в диаметре) назначается оперативное вмешательство. Процедура предполагает удаление пузыря вместе с конкрементами.
Желчекаменная болезнь, приступ – что делать?
Колика представляет собой очень неприятное и опасное состояние, поэтому при ее первых признаках желательно сразу записаться на прием к врачу. Приступ максимально болезненный, если образовались крупные камни в желчном, симптомы осложняются закупоркой протоков и застойными явлениями. Это провоцирует острую интоксикацию организма и сильное нарушение процессов пищеварения.
Вот, как снять приступ желчекаменной болезни дома:
- Больше лежать и отдыхать, исключить любой физический труд.
- Выпить спазмолитики с сосудорасширяющим действием (Юниспаз, Дротаверин, Пленалгин).
- При повышении температуры принять жаропонижающие и противовоспалительные препараты (Парацетамол, Ибупром, Нурофен).
- Если есть риск развития стенокардии, принять медикаменты для нормализации сердечной деятельности (Аспаркам, Спазмол, Нифедекс).
- Положить на ноги грелку или просто укрыть их одеялом. Тепло расширяет сосуды.
- Выпить около 500 мл подогретой воды.
- Поместить на правое подреберье теплый компресс.
- На протяжении 12 часов отказаться от еды. После купирования колики можно переходить на щадящую диету.
- Приступ, продолжающийся более 3-х часов, требует вызова бригады скорой помощи.
Консервативная терапия назначается только при малом количестве конкрементов небольшого размера. Она проводится 2-мя способами:
- Растворение камней в желчном пузыре. Для этого используются кислоты (хенодезоксихолевая и урсодезоксихолевая) и растительные препараты (экстракт бессмертника). Малоэффективная методика, помогает только от холестериновых конкрементов в 10-20% случаев.
- Дробление камней в желчном пузыре. Манипуляция осуществляется ультразвуковой или электромагнитной волной. Данный способ подходит при наличии небольших (до 1 см) и единичных конкрементов, если нет признаков воспалительного процесса.
Никакие методы альтернативной терапии не растворяют твердые образования. Народное лечение желчекаменной болезни должно применяться в качестве вспомогательных мер для облегчения патологии и замедления ее прогрессирования. Бесконтрольное использование растительных препаратов осложнит холелитиаз – симптомы будут быстро усиливаться, постепенно доходя до острых и болезненных колик.
Травяной сбор от желчекаменной болезни
Ингредиенты:
- ромашка – 5 г;
- валериана – 5 г;
- мята – 5 г;
- боярышник – 5 г;
- корни крушины – 5 г;
- череда – 5 г;
- багульник – 5 г;
- корни аира – 5 г;
- пустырник – 5 г;
- ландыш – 5 г;
- плоды шиповника – 5 г;
- вода – 1,5 л.
Приготовление, применение:
- Смешать сухие компоненты.
- Прокипятить сбор 5-7 минут.
- Настоять раствор 6 часов.
- Процедить отвар.
- Пить по 100-110 мл лекарства 3 раза в сутки за полчаса до приема пищи. Предварительно подогревать.

Самым эффективным методом лечения болезни является холецистэктомия. Удаление камней из желчного пузыря осуществляется вместе с органом вне зависимости от количества конкрементов.
Чаще используется малоинвазивный лапароскопический способ выполнения операции, иногда хирург принимает решение о лапаротомическом или стандартном полостном вмешательстве. В 99% случаев желчекаменная болезнь полностью излечивается после процедуры.
Редко развивается постхолецистэктомический синдром или дисфункция сфинктера Одди – хроническое нарушение пищеварения.
Питание при желчекаменной болезни
Корректный рацион – важная составляющая лечения холелитиаза.
Правильная диета при желчекаменной болезни обеспечивает щадящие нагрузки на печень и поджелудочную железу параллельно с полноценным поступлением в организм полезных веществ и витаминов.
В питании ограничивается количество жиров и животного белка, минимизируется потребление соли. Диета при камнях в желчном предусматривает следующие нюансы:
- все блюда должны быть теплыми;
- прием пищи – 4-6 раз в день одинаковыми небольшими порциями;
- во время обострения рекомендуется перетирать или измельчать еду;
- натощак следует пить чистую негазированную воду комнатной температуры.
Желчекаменная болезнь: диета – какие продукты можно есть?
Стол №5 считается полноценным рационом, обеспечивающим суточную потребность взрослого человека в калориях. Что можно есть при желчекаменной болезни:
- вегетарианские супы;
- макароны;
- полужидкие слизистые каши и блюда из них;
- диетическое мясо;
- нежирная рыба;
- морепродукты (умеренно);
- докторская колбаса;
- молочные сосиски;
- вчерашний хлеб из муки 1 или 2 сорта, с отрубями;
- нежирные молочные и кисломолочные продукты;
- сухой бисквит;
- овощи (термически обработанные, сырые – ограниченно);
- яйца – не чаще 2-х раз в неделю, предпочтительно белковые омлеты;
- кабачковая икра;
- сладкие яблоки;
- молочные или неострые соусы;
- натуральные сладости – умеренно (варенье, пастила, мед, зефир, мармелад и аналогичные);
- сливочное (до 30 г в сутки) и растительное масло (до 15 г в день);
- некрепкий черный чай;
- ромашковый отвар;
- компот из сухофруктов, шиповника;
- сладкие морсы и компоты.
Что нельзя есть при желчекаменной болезни?
Для разгрузки печени необходимо отказаться от любых «тяжелых» продуктов, которые долго перевариваются. Если желчекаменная болезнь в стадии обострения, первые сутки после приступа лучше поголодать. Переход на стол №5 осуществляется постепенно, с порционным введением новых блюд. Диета при камнях в желчном пузыре исключает:
- бульоны, мясные супы, окрошку;
- свежий хлеб;
- жареные блюда;
- мясные субпродукты, потроха;
- копчености;
- соления;
- маринады;
- острые и пряные соусы;
- жирные сорта рыбы и мяса;
- бобы;
- ячневую, кукурузную, перловую крупы;
- консервы;
- сдобу;
- изделия из слоеного теста;
- соленый сыр;
- молочную сыворотку;
- овощи, провоцирующие процессы брожения (чеснок, капуста, лук, редис и другие);
- цитрусы;
- орехи;
- сырые ягоды и фрукты;
- шоколад;
- десерты с кремом;
- семечки;
- какао;
- газированные напитки;
- кофе;
- алкоголь;
- зеленый чай;
- каркаде;
- цикорий.
Желчекаменная болезнь – осложнения
Негативные последствия возникают при несоблюдении диетических рекомендаций и отсутствии лечения. Застревающие камни в желчных протоках перекрывают их, вызывая застойные явления. Это приводит к таким патологиям:
Желчекаменная осложненная болезнь может спровоцировать тяжелый воспалительный процесс с повреждением слизистых оболочек стенок пузыря. В результате происходит перфорация органа (разрыв) с истечением содержимого в брюшную полость – острый перитонит. Данное состояние является крайне опасным, оно чревато необратимыми последствиями и даже летальным исходом.
Желчекаменная болезнь – профилактика
Чтобы предотвратить формирование конкрементов, необходимо избегать факторов, располагающих к их возникновению. Профилактика образования камней в желчном пузыре:
- рациональное питание;
- поддержание нормальной массы тела;
- физическая активность;
- отказ от пагубных привычек;
- своевременное лечение хронических болезней пищеварения.
Современные аспекты патогенеза и лечения холелитиаза

Ведущим методом лечения симптоматического и осложненного холелитиаза, принято считать лапароскопическую холецистэктомию. Оптимальным препаратом для растворения желчных камней у пациентов с бессимптомным холелитиазом и уменьшения воспалительных явлений в желчном пузыре у лиц с симптоматической желчнокаменной болезнью является урсодезоксихолевая кислота.
Распространенность желчнокаменной болезни
Социальную значимость желчнокаменной болезни (ЖКБ) определяет не только высокая распространенность, достигающая 10-20% у населения развитых стран, но и проблематичность ее эффективного лечения в связи с мультифакториальностью и большой вероятностью тяжелых осложнений.
С экономической точки зрения желчнокаменная болезнь также представляет серьезную проблему для здравоохранения. По данным Всемирного союза хирургов, по числу оперативных вмешательств холецистэктомия стоит на втором месте в мире после аппендэктомии. Ежегодно в мире выполняется более 1,5 млн. холецистэктомий.
Патогенез желчнокаменной болезни
Основными компонентами желчи являются холестерин, фосфолипиды и желчные кислоты. Молекулы холестерина в окружении желчных кислот и фосфолипидов транспортируются в виде растворимых смешанных мицелл.
В 1968 г. была опубликована работа W.H. Admirand и D.M. Small, которую можно назвать этапной в клиническом изучении взаимодействия липидов желчи.
Основываясь на принципах физической химии in vitro, авторы предложили математическую модель для подсчета вероятности перенасыщения желчи холестерином при определенной концентрации в ней желчных кислот и фосфолипидов.
Была использована треугольная система координат для наглядного выражения математических показателей.
Это позволило предложить физико-химическую концепцию патогенеза холестеринового холелитиаза: перенасыщенная желчь ответственна за формирование холестериновых желчных камней; желчные конкременты не формируются в ненасыщенной желчи. После этой работы в Европе и Северной Америке доминирующее значение приобрела метаболическая концепция развития желчнокаменной болезни.
В середине 1990-х годов стало очевидным, что объяснить инициацию литогенеза только метаболическими процессами невозможно.
Было показано, что первым этапом камнеобразования является белковая преципитация, в большинстве случаев детерминированная инфекционным воспалением в желчном пузыре. Подобная модель была подтверждена обнаружением в билиарных протоках различных микроорганизмов.
К концу 90-х годов было официально признано, что теория патогенеза холелитиаза сводится к объединению метаболической и инфекционных теорий.
Безусловно значительной является роль функции желчного пузыря в процессе камнеобразования. Все большее значение в формировании литогенной желчи придается сейчас изменению всасывания холестерина в кишечнике.
Доказательства генетической основы холестериновой желчнокаменной болезни опираются на наличие географических и этнических отличий в распространенности патологии, а также на результаты исследований случаев ЖКБ среди близнецов.
В Швеции при исследовании 43 141 пар близнецов генетические факторы составляли 25% в сравнении со вкладом фенотипических влияний, при этом уровень конкордантности был значительно выше у однояйцовых близнецов в сравнении с дизиготами.
Аналогичные данные получены в работе из штата Висконсин: в 358 семьях среди родных братьев, страдающих тучностью, наследование симптоматических жёлчных камней было выявлено у 29% лиц.
В последние годы подробно изучаются генетические основы процесса секреции холестерина в желчь. Важной следует считать работу Ф. Ламмерта, вышедшую в 2008 г.
, в которой был представлен список потенциальных генов, ответственных за формирование ЖКБ у людей (LITH-гены).
Гепатоциты экспрессируют определенные транспортные белки для доставки желчных липидов к каналикулярной мембране, известные как АТФ (или АТР) связывающие кассеты, или АВС-транспортеры.
Проведенное в Германии исследование генома на большой когорте пациентов с ЖКБ идентифицировало общий вариант полиморфизма гена гепатоканаликулярного транспортера холестерина ABCG5/ABG8 (р.
D19H) как генетический фактор риска для жёлчных камней. Наличие р.
D19H варианта увеличивало общий риск ЖКБ до 8-11%, при этом среди гетерозиготных носителей отношение шансов составляло 2-3, а среди гомозигот возрастало до 7.
Факторы риска ЖКБ
На развитие ЖКБ кроме генетических факторов влияет увеличение потребления пищи с высоким содержанием углеводов, жиров и низким содержанием белков.
Эта гипотеза подтверждается ростом показателей распространенности холестериновых камней у американских индейцев, в странах Европы послевоенного периода и в городах Восточной Азии, что связано с внедрением в питание населения этих регионов «западно-ориентированных» диет. Общепринятыми факторами риска холелитиаза являются женский пол, ожирение и сахарный диабет.
Лечение ЖКБ
В настоящее время тактику лечения пациентов с желчнокаменной болезнью принято определять в зависимости от клинической стадии: бессимптомного течения патологии; симптоматического холелитиаза (боли в правом подреберье, печеночная колика) и осложненного заболевания. Методом выбора терапии симптоматического и осложненного холелитиаза принято считать холецистэктомию.
Первая холецистэктомия была выполнена в 1882 г. Карлом Фон Лангенбухом в Германии. Сейчас ведущее значение в лечении симптоматической ЖКБ занимает лапароскопическая холецистэктомия, которая впервые была осуществлена Ph. Mouret в 1987 г. во Франции.
Эта методика возникла при объединении видеоэндоскопии с более старой методикой лапароскопии. Лапароскопическая холецистэктомия была быстро принята во всем мире и теперь является лечебным стандартом.
По результатам многих исследований, включая гайдлайн Национального Института здоровья в США, заключено, что эта методика — чувствительна, безопасна и рентабельна.
Бессимптомный холелитиаз является доминирующей формой заболевания. Для лечения этой клинической формы в последние десятилетия активно применяются различные методы растворения желчных камней. Биохимический метод растворения желчных камней при помощи урсодезоксихолевой кислоты (УДХК) занимает в настоящее время ведущие позиции.
Впервые выделил УДХК из желчи медведя и дал название этой субстанции японский исследователь Shoda в 1927 г. В 1954 г. Т. Kanasawa осуществил синтез УДХК. В 1972 г. в США R. Vlahcevic и его коллеги выявили, что пул желчных кислот был уменьшен у пациентов с желчными конкрементами.
Это в свою очередь стимулировало работу исследователей в клинике Мауо во главе с L. Schoenfield и J. Thistle, которые давали натуральные желчные кислоты пациентам с ЖКБ и нашли, что хенодезоксихолевая кислота вызывала постепенное растворение холестериновых желчных конкрементов. В 1977 г. S.
Nakagawa сообщил о растворении желчных камней с помощью УДХК.
В фармакологических дозах УДХК снижает насыщение желчи холестерином на 40-60% посредством ингибирования абсорбции холестерина в кишечнике и секреции холестерина в желчь.
Важное значение имеет способность УДХК снижать токсическое действие желчных кислот, которое может повреждать клеточные мембраны и способствовать развитию холестаза.
Это действие достигается при помощи ингибирования абсорбции гидрофобных желчных кислот в кишечнике, стимулирования холеретической функции и увеличения относительной доли гидрофильных желчных кислот в желчи.
Показаниями для назначения УДХК для растворения бессимптомных желчных камней являются преимущественно холестериновый состав камней, диаметр камней меньше 1 см, сохраненная функция желчного пузыря. УДХК назначается в дозе 8-10 мг на кг веса в день в течение 12 месяцев непрерывно.
Большинство авторов сообщают о растворении камней при назначении УДХК у 30-60% пациентов.
У больных с диаметром камней меньше 5 мм через 6 месяцев терапии УДХК удается добиться растворения конкрементов в 90% случаев. Терапия билиарного сладжа является другим важным показанием для применения УДХК.
Препарат назначается в течение 6 месяцев в стандартных дозах и позволяет добиться исчезновение сладжа у 80-90% пациентов.
Доминирующее значение холецистэктомии для лечения симптоматического холелитиаза не отрицает широкого применения УДХК для ведения этих больных.
Особенного внимания заслуживает работа японских авторов, которые лечили с применением УДХК пациентов с симптоматическими желчными камнями в течение 18 лет и наблюдали отчетливое снижение частоты болей в правом подреберье и эпизодов острого холецистита в сравнении с группой лиц, не получавших УДХК.
Итальянские ученые в плацебо-контролируемом исследовании показали, что назначение УДХК улучшает сократительную функцию желчного пузыря за счет снижения продуктов оксидативного стресса и уменьшения воспалительного инфильтрата в мышечной стенке у пациентов с хроническим калькулезным холециститом. Эти данные поддерживают гипотезу, что формирование литогенной желчи сопровождается нарушением баланса между гидрофобными желчными кислотами и механизмами, защищающими желчный пузырь от повреждения.
Гидрофобные желчные кислоты стимулируют формирование свободных радикалов, что приводит к развитию воспаления и, в конечном итоге, холецистита.
Назначение УДХК снижает литогенность желчи, «нейтрализует» гидрофобные желчные кислоты, что восстанавливает баланс между агрессивными билиарными факторами и механизмами защиты желчного пузыря.
Несомненно, что противовоспалительный эффект у больных с симптоматическим холелилитиазом заслуживает пристального внимания и широкого применения УДХК у этих пациентов.
Одним из возможных методов лечения ЖКБ является экстракорпоральная литотрипсия ударными волнами, которая впервые была применена для фрагментации желчных камней в 1985 г. в Германии.
Основной проблемой этой терапии стало высокая частота повторного образования камней, в связи с чем литотрипсия до сих пор не получила одобрения FDA и применяется в ограниченном объеме только в некоторых европейских странах.
В последнее время возрастает интерес к эзетимибу, являющемуся высоко селективным ингибитором всасывания холестерина в кишечнике. В экспериментальных работах препарат блокировал всасывание до 50% холестерина, поступающего в кишечник.
В клиническом трайле эзетимиб в дозе 20 мг в день отчетливо снижал выделение холестерина в желчь и литогенность желчи.
Несомненный интерес представляет совместное применение УДХК и эзетимиба в связи с различным механизмом действия этих препаратов для растворения желчных камней.
В настоящее время ведется дискуссия о возможности применения статинов для лечения пациентов с холелитиазом. Некоторые авторы сообщают о том, что статины уменьшают содержание холестерина в желчи и стимулируют растворение камней.
Другие авторы не наблюдают подобных эффектов. Заслуживает внимание сочетанное применение статинов и УДХК для модификации липидного метаболизма.
Назначение симвастатина в дозе 10 мг в день и УДХК в дозе 600 мг в день в течение 12 месяцев растворяло желчные камни более эффективно, чем монотерапия УДХК.
Заключение
Методом выбора для лечения симптоматической формы и осложнений ЖКБ является лапароскопическая холецистэктомия. УДХК имеет хорошую доказательную базу для профилактики и растворения холестериновых желчных камней диаметром меньше 1 см у пациентов с бессимптомным холелитиазом и уменьшения воспалительных явлений в желчном пузыре у лиц с симптоматической ЖКБ.
Ближайшие перспективы терапевтического лечения холелитиаза заключаются в исследовании сочетанного применения УДХК, эзетимиба и, возможно, статинов для профилактики и растворения желчных камней.
Цуканов B.B., Васютин A.B., Тонких Ю.Л.
2014 г.
Желчнокаменная болезнь — камни внутри нас
Холелитиаз или калькулезный холецистит, более известный как желчекаменная болезнь – патология, свойственная для людей с измененным обменом веществ или поступлением в организм продуктов особых групп в чрезмерных количествах.
Заболевание сопровождается образованием в желчном пузыре камнеподобных фракций – конкрементов, которые могут травмировать внутреннюю оболочку органа и вызывать сильные боли и воспаления.
Немного истории
О желчных коликах, спровоцированных движением в пузыре камней, упоминалось еще в трактатах средневековых врачей. Считалось, что камни образовывались в печени, и уже оттуда мигрировали в желчный пузырь. Вплоть до окончания XIX века, это очень неудобное во всех отношениях заболевание лечили одним способом – карлсбадскими водами да отварами трав, потребляемыми внутрь и наружно.
Эффективность данных методик с позиции современной медицины, равнялась нулю, а в случае спазмирования желчных протоков и развития желтухи или острого воспаления больные нередко умирали.
Лишь в 80-х годах 19-го века хирург из Германии Лангенбух изобрел весьма действенный метод устранения проблем с желчным пузырем, заполненным камнями – полное его удаление через 30-сантиметровый разрез в передней брюшной стенке. Именно тогда началась эра успешного лечения желчекаменной болезни, которая, к слову, не привела к тотальному избавлению от нее, так как о необходимости соблюдать специальную диету после холецистэктомии никто не подозревал.
Распространенность заболевания и его значимость
Диагностируется холелитиаз и у детей, однако случаи эти очень редкие, и сопряжены с более сложными проблемами, такими как существенные сбои обменных процессов.
Желчекаменная болезнь имеет неравномерное распространение, так как для ее развития необходимы определенные условия существования человека. наиболее часто болезнь диагностируется у жителей стран Европы и Северной Америки. Реже всего калькулезным холециститом страдают аборигены африканского континента и Юго-восточной Азии.
Желчекаменная болезнь нередко провоцирует возникновение других патологий, но и сама по себе является следствием сложных в лечении изменений. Своевременное лечение, а еще лучше – профилактика заболевания, позволяют избежать значительных и необратимых изменений физиологических процессов.
Факторы риска
Риск заболеть калькулезным холециститом есть буквально у каждого человека, так как перечень явлений, которые могут спровоцировать начало формирования конкрементов из желчной фракции, состоит из десятка пунктов:
- сбои в работе эндокринной системы;
- изменения метаболизма;
- гормональные сдвиги;
- неправильное (не сбалансированное) питание;
- патологии поджелудочной железы;
- хронические заболевания кишечника;
- снижение сократительных функций желчных протоков;
- избыточная масса тела;
- гормонозаместительная терапия;
- гиподинамия.
Также на возникновение желчекаменной болезни может повлиять вынашивание беременности. Во время роста постепенного увеличения матки происходит смещение желчного пузыря, а гормональный фон изменяется.
В детском же возрасте конкременты в желчном пузыре образуются в основном вследствие генетических дефектов и врожденных аномалий в строении желчного пузыря и органов ЖКТ.
Причины возникновения болезни
Основная причина образования камней в протоках и полости желчного пузыря – изменение физических характеристик желчи за счет насыщения определенными химическими компонентами и уменьшение ее оттока.
Результатом этих процессов становится образование осадка – плотных частиц из холестерина, кальция или билирубина, который позже сбивается в небольшие комочки.
При сохранении неблагоприятных условий, то есть оставлении желчи в густом состоянии, комки постепенно увеличиваются в размерах. В процессе роста камни сливаются друг с другом, образовывая большие конкрементарные образования. Они могут мигрировать по протокам, приводя к их закупорке или травмированию выстилающего их эпителия.
Чаще всего такие ситуации возникают при несоблюдении норм питания. На втором месте по распространению находится изменение обмена веществ, когда многомолекулярные соединения не распадаются на более простые, и осаждаются в желчных протоках.
Симптомы заболевания
Симптоматическая картина желчекаменной болезни, а точнее ее интенсивность, зависит от степени развития заболевания. Так, на начальной стадии оно себя практически не обнаруживает. Единственное, что может беспокоить больного – изжога и тяжесть в подреберье после застолья с обилием жирной пищи.
https://www.youtube.com/watch?v=hZFqK-kzPmo
При наличии небольших камней в просвете желчного пузыря, когда они находятся в статичном состоянии, больной также не ощущает болей или иных проявлений дискомфорта. Эта стадия недуга получила название скрытой или латентной.
О ее наступлении свидетельствуют следующие симптомы:
- отрыжка и изжога, сопровождающиеся чувством горечи во рту;
- газообразование;
- диарея;
- слабые ноющие боли в правом подреберье;
- частые приступы раздражительности и слабость.
Любое изменение состояния организма, будь то употребление в пищу острых пряностей, жирного мяса или стрессовая ситуация, могут вызвать перемещение камней по протокам.
Как правило, при этом возникают колики, опознать которые можно по ряду симптомов:
При активном перемещении камней по желчным протокам существует риск возникновения спазма и развития воспаления. Именно поэтому важно вовремя обратиться к врачу для детальной диагностики и дальнейшего лечения заболевания.
Диагностика желчекаменной болезни
Диагностировать присутствие в желчном пузыре камней можно только путем всестороннего рассмотрения предъявленных пациентом жалоб, клинико-лабораторных исследований и других необходимых для подтверждения диагноза сведений.
В первую очередь врач проводит внешний осмотр больного (физикальное обследование), сбор анамнеза, после чего направляет его в лабораторию для проведения забора биологических материалов – крови, мочи и кала. Полученные в ходе лабораторного обследования результаты могут рассказать об изменении химического состава желчи и выявить сопутствующие патологии желчного пузыря – холецистит и холангит.
При этом обязательными считаются:
- общеклинические анализы крови и мочи;
- анализ крови на глюкозу, амилазу и холестерин;
- копрограмма;
- функциональные пробы печени.
Дополнительно назначается лабораторная диагностика на предмет концентрации альбумина, тимола в крови и липазы в желудочном соке, а также проводятся маркеры на вирусы гепатита.
Также к пациенту применяется ряд инструментальных методов диагностики, среди которых обязательной считается лишь процедура УЗИ. Дополнительно врач может назначить томографию и ЭРХПГ. С их помощью можно визуально отследить наличие камней в желчном пузыре, их локализацию, размер и форму.
Лечение заболевания
При лечении желчекаменной болезни специалисты делаю упор на комплексный подход к решению проблемы, то есть к нормализации состава и физических свойств желчи и удалению конкрементов из просвета желчного пузыря и его протоков. Для этого используется медикаментозная терапия, дробление камней ударно-волновым методом и хирургическое вмешательство.
Дополнительно проводится симптоматическое лечение препаратами, содержащими спазмолитические соединения, и анальгетики.
Препараты от камней в желчном пузыре
Несмотря на совершенно разные механизмы воздействия на конкременты, они приносят один и тот же результат – способствуют постепенному растворению камней и их выведению из организма естественным путем.
К препаратам данной группы относится Хенофалк. Схожими сойствами обладает и Циквалон. В дополнение к ним назначаются средства с выраженным спазмолитическим, противовоспалительным и желчегонным эффектом: Холагол, Феникаберан и Павестезин.
Хирургическое лечение
Существует два вида оперативного удаления желчного пузыря – классическое чрезбрюшное и лапароскопия. Показаниями к ним являются:
- большой диаметр камней (от 30 мм);
- большое количество камней, расположенных в непосредственной близости друг к другу;
- отсутствие эффекта после прохождения 2-х курсов медикаментозной терапии.
Предпочтение в большинстве случаев отдается малоинвазивной хирургии, однако в случае разрыва желчного протока без классической хирургической операции обойтись бывает невозможно.
Народные средства от желчекаменной болезни
Среди народных средств особую популярность завоевали желчегонные сборы с противовоспалительным и спазмолитическим эффектом.
В их состав включают:
- пижму;
- ромашку;
- бессмертник;
- фенхель (семя);
- чистотел;
- почки березовые;
- мяту или душицу.
Также существуют рецепты избавления от камней при помощи смеси масел и раздражающих слизистые соков из кислых фруктов. При использовании подобных средств важно помнить, что все они вызывают усиленное отделение желчи, что не совсем полезно при наличии в протоках крупных камней. Возможность использования народных средств всегда обсуждается с лечащим врачом!
Видео на тему: Желчнокаменная болезнь
Профилактика
Предотвращением образования камней в желчном пузыре необходимо заняться до того, как появятся первые признаки заболевания.
Прежде всего, необходимо уделить время физической активности: чем подвижнее человек, тем сильнее перистальтика кишечника и желчных протоков. Исключить стоит и вредные привычки, так как алкоголь и курение вызывают изменение картины крови и состояние сосудов, что неизбежно сказывается на печени и желчном пузыре.
Нежелательно регулярно принимать гормональные средства, а также другие лекарства, влияющие на состав крови и желчи, а также на состояние сосудистых стенок.
Прогноз
В случае, если заболевание зашло слишком далеко, вероятность выздоровления близится к нулю, в то время как риск возникновения осложнений растет в геометрической прогрессии.
Кроме того, даже успешно проведенная операция по удалению желчного пузыря подразумевает тотальное изменение образа жизни, главным образом – пищевых предпочтений.
Холелитиаз – лечение болезни. Симптомы и профилактика заболевания Холелитиаз
Холелитиаз – что это за болезнь? Холелитиаз или желчнокаменная болезнь – образование конкрементов в желчном пузыре и желчных протоках. Возникновение камней в желчном пузыре может спровоцировать развитие холецистита.
При не осложненной форме заболевания применяется консервативное лечение. При более тяжелом течении заболевания необходимо оперативное вмешательство.
Холелитиаз – Причины возникновения
Самой распространенной разновидностью желчных камней являются холестериновые камни, локализироваться они могут и в желчном пузыре, и в желчных протоках.
Факторы риска, которые могут привести к развитию холелитиаза:
- – несбалансированное и неправильное питание;
- – избыточный вес;
- – гендерный фактор (женщины болеют чаще в два раза, чем мужчины);
- – регулярный приём гормональных противозачаточных средств;
- -наследственность.
- Образование желчных камней, как следствие болезней:
- – сахарный диабет;
- – цирроз печени;
- – гиперпаратиреоз;
- – болезнь Крона, неспецифический язвенный колит.
Симптомы холелитиаза
- Только у трети пациентов имеющих желчнокаменную болезнь отмечается проявление характерных симптомов заболевания, остальная часть больных могут и не догадываться о существовании подобной проблемы.
- Чаще клинические проявления вызывает образование камней в желчных протоках, реже, когда конкременты локализируются в желчном пузыре.
- Основные клинические проявления заболевания:
- -чувство тяжести или переполненности желудка, особенно после употребления жирной пищи, алкогольных и кофейных напитков;
- – чувство тошноты, изжога, отрыжка, вздутие живота.
- Симптомы желчной колики:
- – сильные болевые ощущения, имеющие схваткообразный характер, локализированные в верхней части живота и отдающие в область груди;
- – тошнота и рвота;
- – озноб и высокая температура;
- – пожелтение белков глаз и кожных покровов в том случае, если конкремент перекрывает желчный проток, вызывая тем самым застой желчи в печени.
Приступ желчной колики может продолжаться от нескольких часов до нескольких дней.
Холелитиаз – Диагностика
Основные методы диагностики:
- – сбор анамнеза;
- – лабораторные методы (общий анализ крови);
- – УЗД – диагностика;
- – эндоскопическая ретроградная холангиопанкреатография желчных протоков (ERCP).
Холелитиаз – Виды заболевания
По своему составу камни могут быть нескольких видов:
- – холестериновые;
- – пигментно-холестериновые;
- – холестериново-пигментно-известковые;
- – пигментные;
- – известковые.
- В международной системе условно различают два основных типа камнеобразования в жёлчных путях:
- Первичные холестериновые камни являются самым распространенным видом конкрементов, которые образуются у больных и составляет более 75-80 % всех случаев.
- Причины возникновения пигментных конкрементов изучены недостаточно, считается, что они образовываются вследствие нарушения пигментного обмена при различных формах гемолитических анемий.
- Первичные известковые камни, образовываются крайне редко и могут возникать только при гиперкальциемии, связанной с гиперпаратиреозом.
- Вторичное обызвествление характерно в большей степени для пигментных и в меньшей степени для холестериновых конкрементов, зачастую, происходит в инфицированных жёлчных путях.
Холелитиаз – Действия пациента
Пациенту необходима медицинская помощь, так как заболевания может дать множество нежелательных осложнений.
Лечение холелитиаза
В случае острого приступа желчной колики, необходимо обязательно обратиться к врачу за помощью. Сначала применяется симптоматическое лечение, используются болеутоляющие лекарственные средства и мышечные релаксанты. В большинстве случаев, после снятия болевого синдрома, необходимо оперативное вмешательство.
Оперативные методы лечения:
1. Холецистэктомия, кардинальный метод лечения, при котором происходит удаление желчного пузыря. Его применение возможно, только в случае, когда в желчном пузыре развиваются воспалительные или гнойно-воспалительные процессы. Оперативное вмешательство проводят малоинвазивным эндоскопическим методом.
2. В случае, когда камни локализованы в желчных протоках, их удаление возможно эндоскопическим методом (ERCP).
Другие методы лечения:
- – Метод дистанционной ударно-волновой литотрипсии, позволяет раздробить камни небольшого размера;
- – Медикаментозное лечение, направленное на растворение образовавшихся камней.
- При использовании вышеописанных методов в 50 % случаев происходит повторное образование камней.
Холелитиаз – Осложнения
Возможные осложнения заболевания:
- – холецистит, вплоть до эмпиемы желчного пузыря;
- – желтуха;
- – поражение печени;
- – кишечная непроходимость;
- – панкреатит;
- – образование наружных и внутренних желчных свищей;
- – закупорка желчного протока;
- – разрыв желчного пузыря;
- – перитонит;
- – абсцесс брюшной полости;
- – в крайне редких случаях рак желчного пузыря.
Профилактика холелитиаза
В целях профилактики холелитиаза рекомендуется:
- – сбалансированное питание;
- – здоровый образ жизни;
- – употребление достаточного количества жидкости в расчете на килограмм веса;
- – нормализация веса;
- – своевременное и правильное лечение заболеваний ЖКТ и органов брюшины.
Профилактика желчнокаменной болезни
Жёлчный пузырь играет значимую роль в процессе жизнедеятельности человека. С течением жизни, под влиянием неправильного питания и старения, в протоках жёлчного пузыря образуются камни. Их наличие в органе определяется таким термином, как желчнокаменная болезнь.
С течением жизни, под влиянием неправильного питания и старения, в протоках жёлчного пузыря образуются камни
Камни препятствуют полноценной циркуляции жёлчи, тем самым нарушая общую работоспособность пищеварительной системы и всего организма в целом.
При наличии различных осложнений, спровоцированных затруднением оттока жёлчи, в большинстве случаев проводится удаление жёлчного пузыря вместе с камнями.
После такой операции человеку необходимо придерживаться строгих рекомендаций врача по питанию, ограничивать себя во многих аспектах на протяжении всей жизни.
Лучшим способом оградить себя от такого серьёзного недуга является профилактика желчнокаменной болезни, благодаря которой возможно не только не допустить сбоя в органе, но значительно улучшить состояние здоровья всего организма.
Причины образования камней
Камни образуются в результате изменения химического состава жёлчи. Происходит это по ряду причин:
- в результате стремительного увеличения массы тела;
- при приёме продуктов, в составе которых есть холестерин;
- при инфекционном заболевании.
У женщин провоцирующим фактором могут стать гормональные изменения во время беременности
Запредельный уровень холестерина в крови способен стать катализатором болезни. Насыщенная данным органическим соединением жёлчь меняет свой состав и становится более вязкой. Такое состояние жёлчи называют литогенным и оно представляет большую угрозу.
К застою могут привести перегибы жёлчного пузыря, различные инфекции и патологические образования. У женщин провоцирующим фактором могут стать гормональные изменения во время беременности.
Нарушения функционального состояния желчевыводящих путей могут быть спровоцированы расстройством кишечника, нарушением его микрофлоры.
Осложнения желчнокаменной болезни
Наибольшую опасность при желчекаменной болезни представляет перитонит. Возникнуть он может в том случае, если камни, образовавшиеся в протоках, не дают возможности жёлчи выходить. В такой ситуации жёлчный пузырь наполняется до предела и в итоге разрывается. Обильное количество жёлчи, попавшее в желудок может вызвать перитонит — состояние крайне опасное для жизни человека.
Кроме этого, камни могут травмировать протоки, от чего возникает воспаление. При повреждении стенок велика вероятность попадания инфекции. Наличие камней также может спровоцировать ряд заболеваний жёлчного пузыря и последующих патологий:
- сепсис;
- абсцесс;
- панкреатит;
- холангит.
Симптомы заболеваний необходимо определить как можно раньше, для того чтобы не понадобилась операция по удалению жёлчных камней. Наличие приступов жёлчной колики, как одного из главных признаков дисфункции жёлчного пузыря, будет напрямую свидетельствовать о наличии ЖКБ или других болезней органа.
Диагностика патологии
По причине того, что заболевание довольно распространённое, методы диагностики на сегодняшний день позволяют с большой точностью выявить наличие патологии в кратчайшие сроки. Наиболее эффективно применяется метод УЗИ.
С помощью ультразвуковой диагностики возможно точно установить стадию развития заболевания, получить всю необходимую информацию о состоянии ЖП и других органов пищеварения, и на основе этих данных назначить наиболее эффективное лечение.
Кроме УЗИ в таких случаях используется также:
- холецистография;
- рентген;
- МРТ.
Для того чтобы иметь полную картину состояния организма, врач назначает дополнительные анализы мочи, крови и некоторые другие исследования.
Профилактика образования камней
По причине серьёзной угрозы патологии жизни и здоровью человека профилактика заболеваний жёлчного пузыря, является необходимой мерой предосторожности даже для самых здоровых людей. Мероприятия для предотвращения болезней жёлчного пузыря помогут как избежать их развития, так и укрепить организм. Основными составляющими профилактического воздействия являются:
- Здоровое питание.
- Отказ от вредных привычек.
- Физическая активность.
- Стабилизация массы тела.
Для профилактики камней в желчном нужна физическая активность
Чтобы предупредить сбои в работе пищеварительной системы, в первую очередь нужно начать правильно питаться. Необходимо избегать жареной, жирной пищи, продуктов, содержащих холестерин в высоких пропорциях. Тщательный контроль уровня холестерина поможет предотвратить изменения в составе жёлчи, в результате которых образуются камни в жёлчном пузыре.
Требуется уделить внимание существующим хроническим заболеваниям, особенно тем, которые могут спровоцировать закупорку холедоха или образовать камень в жёлчных протоках.
Лечить хронические заболевания необходимо, иначе они приведут к осложнениям.
Скопившиеся камни в жёлчных путях, в совокупности с другими болезнями пищеварительной системы, могут стать причиной билиарного цирроза печени, для лечения которого понадобятся значительные усилия медиков.
Стабилизация массы тела будет очень полезной для жёлчного пузыря и значительно снизит риск появления патологий. Ожирение сильно повышает нагрузку на внутренние органы, особенно на сердце и те, которые отвечают за пищеварение.
Существует ряд медицинских препаратов, которые можно пропить для профилактики заболеваний жёлчного пузыря. Однако, назначать их должен только врач после проведения исследований.
Медикаментозная профилактика
Основой данного метода противодействия заболеванию является употребление медикаментов, способствующих полноценному оттоку жёлчи и изменению её состава к необходимому для здорового функционирования всей системы пищеварения. Желчевыводящие препараты, изготовленные на основе натуральных веществ, в особенности эффективны при холецистите и других различных осложнениях.
Диета
Сбалансировать количество веществ, в которых нуждается организм правильно сможет только диетолог или лечащий врач. Однако, существует ряд продуктов, препятствующих необходимым процессам в жёлчных каналах:
- копчёное мясо;
- сало;
- острые соусы;
- приправы и специи.
Рекомендуются к употреблению:
Для здоровья желчного пузыря надо есть кашу
- мясо птицы;
- кисломолочная продукция;
- каши из зерновых культур;
- овощи;
- фрукты.
Готовить блюда лучше всего щадящим для организма методом — варить или на пару. Из напитков полезными будут натуральные соки, компоты из сухофруктов.
Физические упражнения
Гимнастика по утрам оказывает благоприятное, тонизирующее действие на организм. Кроме того, физические упражнения способствуют снижению веса, что в свою очередь отражается на содержании холестерина в жёлчи. Необходимо избегать чрезмерных нагрузок, особенно неподготовленному человеку. Начать можно с зарядки по утрам, постепенно повышая интенсивность до умеренной.
Народные средства
Лечение народными средствами очень распространено и эффективно. Существует ряд натуральных продуктов и растений, обладающих полезными свойствами при профилактике заболеваний жёлчного пузыря:
- Одуванчик. Можно употреблять как зелень цветка, так и делать из него настойки.
- Чертополох.
- Мята.
- Груши.
- Лимон.
Считается очень полезным и яблочный уксус, с помощью этого средства возможно снижать уровень холестерина в крови. Для ежедневного употребления рекомендуются свежие соки из овощей, которые возможно изготовить самостоятельно.
Как остановить рост камней
Для того чтобы замедлить или остановить рост камней необходимо обеспечить полноценный отток жёлчи и нормализовать уровень содержания холестерина и билирубина.
Существуют медицинские препараты, которые воздействуют на состав жёлчи, налаживая её правильную циркуляцию, и тем самым останавливают рост камней. Для здоровья жёлчного пузыря необходимы и витамины.
Правильное питание и гимнастика значительно снизят риск увеличения камней и сократят количество холестерина в крови.
Видео
Профилактика желчекаменной болезни.
- ИНВИТРО
- Библиотека
- Справочник заболеваний
- Желчнокаменная болезнь
Желчнокаменная болезнь
Желчнокаменная болезнь: причины появления, симптомы, диагностика и способы лечения.
Определение
Желчнокаменная болезнь (ЖКБ), или холелитиаз – заболевание гепатобилиарной системы, характеризующееся образованием конкрементов (камней) в желчном пузыре, в общем желчном протоке и печеночных желчных протоках.
Желчнокаменная болезнь обнаруживается у 20% от всего населения развитых стран. Связывают это с генетическими факторами и особенностями питания, а именно — употреблением в пищу большого количества быстрых углеводов.
Женщины страдают желчнокаменной болезнью в 2–3 раза чаще мужчин, при этом наблюдается значительный рост заболевания у детей и подростков.
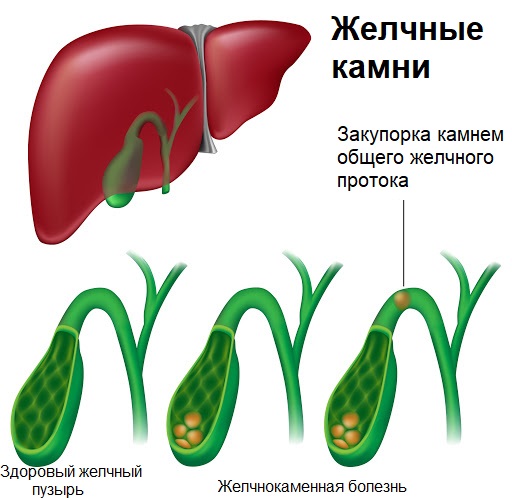
Желчный пузырь представляет собой небольшой мышечный мешок, соединенный с печенью и кишечником с помощью желчных путей. Желчь образуется в печени и необходима для переваривания жиров, выделения продуктов обмена и поддержания нормальной микрофлоры кишечника. Желчь содержит в своем составе желчные кислоты, желчные пигменты, белки, холестерин, слизь, соли и другие вещества.
Желчный пузырь выполняет функцию хранилища желчи и при необходимости ее быстрого заброса в кишечник.
Основными факторами развития заболевания являются воспаление желчевыводящих путей, застой желчи, нарушения процессов обмена холестерина и билирубина с накоплением патологических продуктов в желчном пузыре и постепенным формированием камней.
У детей желчнокаменная болезнь развивается при аномалиях формы желчного пузыря, при наличии перегородок, мешающих оттоку желчи, и различных заболеваниях нервной системы, когда нарушается регуляция между нервными импульсами и сокращением пузыря.
Во время беременности ухудшается отток желчи из пузыря и желчных путей со скоплением кристаллов холестерина, пигментных кристаллов и солей кальция в связи с изменением внутрибрюшного давления и анатомического расположения органов. При беременности действует еще один механизм, способствующий формированию камней, – повышенный уровень эстрогенов, которые стимулируют печеночные рецепторы, участвующие в захвате холестерина, что приводит к повышению его экскреции с желчью. В большинстве случаев происходит спонтанное растворение камней после родов.
Спровоцировать застой желчи может малоподвижный образ жизни и высокое потребление жирных продуктов. Среди факторов, повышающих риск камнеобразования, врачи отмечают наследственную предрасположенность, пожилой возраст, лишний вес и нарушение липидного обмена, голодание и быструю потерю веса.
Среди заболеваний, которые могут стать причиной желчнокаменной болезни
, стоит отметить цирроз печени и патологии подвздошной кишки, когда снижается количество желчных кислот в составе желчи и увеличивается содержание холестерина.
К развитию желчнокаменной болезни предрасположены люди, принимающие препараты эстрогенов, страдающие сахарным диабетом, муковисцидозом, пациенты после бариатрических вмешательств (как правило, эта хирургическая операция направлена на уменьшение размера желудка, в результате чего быстрее происходит насыщение, что ведет к снижению массы тела), а также при паразитарной инвазии кишечника и желчевыводящих путей.
Классификация желчнокаменной болезни
По локализации камней:
- камни в желчном пузыре;
- камни в общем желчном протоке;
- камни в печеночных протоках.
По составу камней:
- гомогенные (однородные камни):
- холестериновые (состоящие преимущественно из холестерина) – образуются из-за нарушения обмена веществ, имеют округлую форму и диаметр от 4 до 15 мм, локализуются, как правило, в желчном пузыре;
- пигментные (билирубиновые) – формируются вследствие усиленного распада эритроцитов при врожденной гемолитической анемии, серповидной анемии. Они небольшие, локализуются как в желчном пузыре, так и в желчных протоках;
- известковые камни (встречаются крайне редко);
- смешанные камни (80% всех желчных камней) – их ядро состоит из органических веществ, окруженных отложениями холестерина, желчного пигмента и солей кальция:
- сложные камни (10% желчных камней) – их ядро состоит из холестерина, а оболочка – из кальция, холестерина и билирубина.
Симптомы желчнокаменной болезни
Существует несколько типов течения желчнокаменной болезни, которые различаются своей симптоматикой.
- Латентное течение, или бессимптомное. На этой стадии симптомы заболевания отсутствуют. Камни в желчном пузыре обнаруживаются, как правило, случайно — при проведении медицинского обследования по другому поводу.
- Болевая форма заболевания характеризуется приступами желчных колик. В большинстве случаев приступ начинается внезапно, через 1–1,5 часа после приема жирной пищи или тряски (например, в автомобиле или после бега). Часто боль носит интенсивный приступообразный колющий или схваткообразный характер. Локализуется боль в правом подреберье, под правой лопаткой. В некоторых случаях пациенты жалуются на ноющие или тупые боли. Данные симптомы обусловлены продвижением камня по желчным протокам в двенадцатиперстную кишку и нарушением деятельности сфинктерного аппарата.
Боль может сопровождаться рефлекторной рвотой, учащенным сердцебиением, изменением артериального давления, иногда желтушностью склер и кожи, потемнением мочи и изменением цвета стула на светло-серый или белый.
- Диспепсическая форма является наиболее частым вариантом проявления желчнокаменной болезни. Среди ее симптомов выделяют тошноту, горечь во рту, чувство тяжести и дискомфорта в правом подреберье, которые могут быть связаны или не связаны с приемом пищи, различные нарушения стула.
- Желчнокаменная болезнь может протекать под маской других заболеваний, например, имитировать ишемическую болезнь сердца (характеризующуюся приступами стенокардии – болей за грудиной). После лечения желчнокаменной болезни эти симптомы исчезают.
У детей на развитие желчнокаменной болезни могут указывать некоторые вегетативные дисфункции: внезапные головные боли, склонность к аллергическим реакциям, выраженный сосудистый рисунок на коже, частая тошнота, бледность и сухость кожи.
Нередко желчнокаменная болезнь сочетается другими заболеваниями желудочно-кишечного тракта, такими как гастрит, гастроэзофагеальная рефлюксная болезнь, язвенная болезнь желудка и двенадцатиперстной кишки.
Диагностика желчнокаменной болезни
Врач после осмотра назначит лабораторно-инструментальный комплекс обследования для подтверждения диагноза и определения тактики лечения.
- Клинический анализ крови.
Билирубин общий (Bilirubin total)
Синонимы: Общий билирубин крови; Общий билирубин сыворотки.
Totalbilirubin; TBIL.
Краткая характеристика определяемого вещества Билирубин общий
Билирубин – это пигм…
Общий белок (в крови) (Protein total)
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок.
Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР.
Краткая характеристика определяемого вещества Общий бе�…
Триглицериды (Triglycerides)
Синонимы: Липиды крови; нейтральные жиры; ТГ.
Triglycerides; Trig; TG.
Краткая характеристика определяемого вещества Триглицериды
Триглицериды (ТГ) – источник получен…
К каким врачам обращаться
При подозрении на желчнокаменную болезнь необходимо обратиться к
врачу-гастроэнтерологу
или
терапевту
. При развитии острого холецистита (воспаления желчного пузыря) на фоне желчнокаменной болезни может потребоваться консультация хирурга и оперативное лечение.
Лечение желчнокаменной болезни
Лечение должно быть назначено врачом с учетом особенностей течения заболевания. В случае бессимптомного течения желчнокаменной болезни и отсутствия показаний к оперативному вмешательству назначают диету и динамическое наблюдение.
Лечебная диета предполагает умеренную калорийность рациона, дробный прием пищи с перерывами не более 4–5 часов, за исключением ночного времени. Рекомендовано отдавать предпочтение продуктам, богатым пищевыми волокнами, с небольшим содержанием жира: свежим фруктам и овощам, злаковым, бобовым, курице, индейке, рыбе.
Следует избегать жареных блюд, копченостей и выпечки.
Полезна умеренная физическая активность с целью профилактики гиподинамии (и вместе с тем застоя желчи), а также контроль массы тела (борьба с ожирением).
Основным методом активного лечения остается холецистэктомия – удаление желчного пузыря с конкрементами. В настоящее время для проведения данной операции используют малоинвазивные технологии, которые оставляют малозаметные косметические дефекты и позволяют в ранние сроки восстановить трудоспособность.
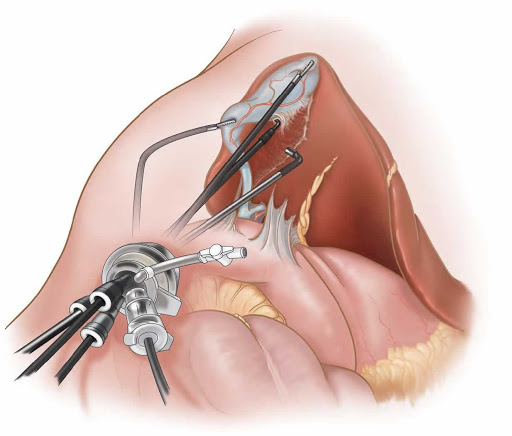
При отсутствии осложнения в виде острого холецистита данную операцию выполняют в плановом порядке.
Существует методика чрескожной холецистолитотомии, когда через прокол брюшной стенки разрушают и удаляют камни из желчного пузыря. Минусами данного метода является высокий риск рецидива камнеобразования.
Еще менее инвазивным способом разрушения камней является чрескожная ударно-волновая литотрипсия – метод, при котором с помощью волн с высокой энергией разрушают конкременты в желчном пузыре, после чего они самостоятельно выходят естественным путем. Однако существует ряд ограничений применения литотрипсий и риск осложнений в виде закрытия просвета желчевыводящих путей большим осколком камня.
Для медикаментозного лечения желчнокаменной болезни в настоящее время часто применяют препараты урсодезоксихолевой кислоты. Они снижают насыщение желчи холестерином и изменяют реологические свойства желчи (ее текучесть).
Медикаментозное лечение эффективно лишь для некоторых холестериновых камней и может вызвать серьезные осложнения в случае, если камни имеют иное строение.
При приступе колики используют спазмолитики, а если они неэффективны, прибегают к оперативному лечению.
Осложнения
Основным осложнением заболевания является острый холецистит, который часто развивается при закупорке шейки желчного пузыря камнем. Возникает повышенное внутрипузырное давление, растяжение пузыря и нарушение местного кровообращения. Начинается воспалительный процесс. Также острый холецистит может развиться при активации бактерий, находящихся в желчном пузыре. При остром холецистите требуется хирургическое лечение.
Несвоевременное обращение за помощью может привести к развитию еще более опасных осложнений: эмпиемы (острого гнойного воспаления желчного пузыря), гангрены (как правило, развивается после эмпиемы при отсутствии лечения), перфорации (прободению) пузыря, перитонита (воспалению оболочки, покрывающей брюшную полость изнутри).
Профилактика желчнокаменной болезни
Основой профилактики желчнокаменной болезни является здоровое питание, умеренная физическая активность и своевременное лечение сопутствующих заболеваний.
Источники:
- Профильная комиссия по специальности «Гастроэнтерология» Министерства здравоохранения Российской Федерации, Российская гастроэнтерологическая ассоциация. Желчнокаменная болезнь. Клинические рекомендации по диагностике и лечению. Москва, 2015.
- Рекомендации Российской гастроэнтерологической ассоциации по диагностике и лечению желчнокаменной болезни. В.Т. Ивашкин, И.В. Маев, Е.К. Баранская, А.В. Охлобыстин, Ю.О. Шульпекова, А.С. Трухманов, А.А. Шептулин, Т.Л. Лапина. 2016.
- Клинические рекомендации «Желчнокаменная болезнь» (дети). Разраб.: Союз педиатров России, Российская ассоциация детских хирургов. – 2021.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы — 19 лет
Поделитесь этой статьей сейчас
Рекомендации
-
2916
02 Мая
-
5903
26 Апреля
-
5936
26 Апреля
Похожие статьи
Остеомиелит
Остеомиелит: причины появления, симптомы, диагностика и способы лечения.
Болезнь Гиршпрунга
Болезнь Гиршпрунга: причины появления, симптомы, диагностика и способы лечения.
Токсикоз беременных
Токсикоз беременных считается осложнением беременности и проявляется преимущественно в ее первой половине.
Лихорадка Эбола
Лихорадка Эбола: причины появления, симптомы, диагностика и способы лечения.
Если при этом присутствуют воспалительные явления в стенки желчного пузыря, то такое состояние называется калькулезным холециститом.
Эпидемиология и распространенность
Желчнокаменная болезнь относится к болезням цивилизации. Плохое питание, малоактивный образ жизни, множественные вредные привычки и вредная экология приводит к тому, что данное заболевание в большей степени характерно для экономически развитых стран. В данный момент, чуть ли ни каждый десятый взрослый человек, городской житель, имеет камни в своём желчном пузыре.
Женщины болеют желчнокаменной болезнью в 5 раз чаще мужчин. Полные люди склонны к этому заболеванию в большей степени, нежели худые. С возрастом риск образования камней в желчном пузыре также увеличивается. Так, желчнокаменная болезнь у детей практически не встречается, у людей до 45 лет камни желчного пузыря встречаются в 10 % случаев, а после 70 лет — в 30 % и более.
В настоящее время, операции по удалению желчных камней выполняются чаще других (например, аппендэктамий).
Причины желчнокаменной болезни
Причины, приводящие к образованию камней в почках, могут быть следующими:
- неправильное питание, приводящее к избытку холестерина и некоторых солей в организме;
- малоподвижный образ жизни;
- обменные заболевания;
- наследственная предрасположенность;
- аномалии в строении и расположении внутренних органов;
- плохая экология (например, плохая водопроводная вода);
- некоторые заболевания внутренних органов (например, холецистит);
- заболевания, связанные с распадом эритроцитов;
- другие неизвестные причины.
Патогенез желчнокаменной болезни
Вышеописанные причины приводят к тому, что желчь изменяет свои свойства (сгущается) и хуже эвакуируется из желчного пузыря.
Она становится густой, замазкообразной и со временем в желчном пузыре начинают образовываться мелкие камешки, напоминающие песок. Затем они постепенно укрупняются и достигают иногда солидных размеров (до 80 г).
Камни до 3 мм ещё могут пройти по желчным путям, а всё что больше либо останется в желчном пузыре, либо закупорит желчевыводящие протоки, нарушив отток желчи и вызвав осложнения.
Симптомы желчнокаменной болезни
Признаки желчнокаменной болезни зависят от многих факторов, таких как:
- объем камня в желчном пузыре;
- количество таких камней;
- воспаление слизистой оболочки желчного пузыря;
- наличие или отсутствие осложнений.
Довольно часто камни в желчном пузыре ничем не проявляют себя и могут быть случайно найдены при том или ином методе обследования. Но постепенно с увеличением размера камня (примерно, через 8 лет от начала заболевания) могут появиться следующие симптомы:
- боли в правом подреберье, особенно при приёме жаренной и жирной пищи;
- тяжесть в правом подреберье;
- диспепсические расстройства (тяжесть в животе, его вздутие, горечь во рту, потеря аппетита, изменение цвета стула и другие);
- жар и озноб;
- гипергидроз;
- желтуха.
Боли при желчнокаменной болезни связаны с сильным сокращением желчевыводящих протоков и повышением давления в них. Эти боли носят колющий характер, могут отдавать в поясницу, правые плече и лопатку. В ряде случаев такая боль может замаскироваться под клинику стенокардии.
Диспепсические расстройства связаны с нарушением оттока желчи из печени в кишечник, в результате чего нарушается эмульгация жиров и другие расстройства пищеварения.
Желтуха проявляется желтизной кожных покровов и слизистых. Это связано с тем, что билирубин, в норме выходящий из печени вместе с желчью, теперь выйти из неё не может из-за обструкции желчных протоков камнем и начинает накапливаться в организме.
Помимо билирубина в организме начинают накапливаться желчные кислоты, которые приводят к зуду кожных покровов, нарушению ритма сердца, гастриту и прочим проблемам.
Диагностика желчнокаменной болезни
Жалобы. Довольно часто бывают случаи бессимптомного носительства желчных камней. Такие камни иногда обнаруживаются случайно при прохождении различных методов обследований (рентгенография, ультразвуковое обследование). Бессимптомное носительство говорит о том, что камни не нарушают ток желчи в желчных путях.
Клиника и симптомы желчнокаменной болезни. Если камни обтурируют желчновыводящие пути, то у больного появляются симптомы печеночной колики, тошнота, рвота, диспепсические явления (нарушение цвета, консистенция, частоты стула, метеоризм и т.п.). Такой приступ может возникнуть в дебюте заболевания или при обострении желчнокаменной болезни.
Боли при желчнокаменной болезни имеют определённую характеристику. Они локализуются в правом подреберье, иногда иррадиируют под правую лопатку. Возникновение этих болей связано с приёмом жирной или жаренной пищи. Боли эти как правило тупые и тянущие, сопровождаются чувством тяжести в правом подреберье, но могут быть схваткообразными и проходить самостоятельно.
Лабораторные анализы при желчнокаменной болезни
Общий анализ крови. В данном анализе возможно появление нейтрофильного лейкоцитоза и повышение СОЭ (при воспалении стенок желчного пузыря).
Биохимический анализ крови. С его помощью определяют состояние печени (АЛТ, АСТ, билирубин, белок, щелочная фосфатаза, СРБ), так как при обструкции камнем желчных протоков, развивается холестаз (застой желчи), что может привести к повреждению печени.
Инструментальные методы обследования
Ультразвуковое исследование. Это основной метод выявления камней в желчном пузыре. Он безопасен, прост и позволяет не только определить наличие камней, но и определить их размер, количество, местоположение, состояние стенок желчного пузыря и другое.
ЭРХПГ. Эндоскопическая ретроградная холангиопанкреатография — метод, который позволяет определить уровень обструкции камнем желчевыводящих путей. Суть метода заключается в следующем.
При выполнении обычной ФГЭДС в большой дуоденальный сосочек вводят рентгенконтрастное вещество, которое заполняет желчные пути.
После этого проводят рентгенологическое обследование и определяют уровень обструкции.
Помимо этих методов для диагностики желчнокаменной болезни могут быть использованы другие методы:
- пероральная холецистография;
- внутривенная холеграфия (внутривенное введение рентгенконтрастного вещества);
- гепатобилиосцинтиграфия (с использованием радиофармпрепаратов).
Как лечить желчнокаменную болезнь?
Удалять камни из желчного пузыря следует тогда, когда они начинают вызывать какую-либо симптоматику (боли в правом подреберье, приступы печеночной колики, желтуха). Если же они не мешают жизни человека, то и не стоит их трогать. Человек может прожить с камнями всю жизнь и умереть от совершенно иной патологии или от старости.
Как снять приступ желчнокаменной болезни?
Снять боль при желчнокаменной болезни позволяет приём спазмолитиков (дротаверин, Но-шпа, платифилин, папаверин), а также холод в область правого подреберья.
При этом необходимо отказаться от приёма пищи как минимум на 12 часов. Если боли длительное время не прекращаются, то необходимо вызвать бригаду скорой помощи.
Вызванный на дом врач может не только оказать неотложную помощь при приступе желчнокаменной болезни, но и исключить острую хирургическую патологию.
Оперативное лечение желчнокаменной болезни
Операция при желчнокаменной болезни может производиться посредством непосредственного доступа через переднюю брюшную стенку, так и с помощью эндоскопической операции. Камни удаляются вместе с пузырём в связи с высоким риском рецидива заболевания.
В ряде случаев после удаления желчного пузыря возможен возврат симптоматики (боли и тяжесть в правом подреберье). Это явление получило название постхолецистэктомическим синдромом и связано оно с нарушением тока желчи по желчным путям в силу разных причин.
Лечение желчнокаменной болезни без операции
Растворение желчных камней с помощью медикаментозных средств
Существуют лекарственные препараты, которые могут накапливаться в желчи и воздействовать на камни определённого состава (холестериновые). К лекарствам, используемым при желчнокаменной болезни относятся препараты урсодезоксихолевой и хенодезоксихолевой кислот (урсофальк и хенофальк). Однако, несмотря на кажущуюся простоту и безвредность данной методики, использовать её удаётся не всегда, так как использовать её можно лишь в определённых клинических ситуациях:
- малый размер камней (до 1,5 см);
- холестериновый состав камней;
- нормальное функционирование желчного пузыря и желчных протоков;
- отсутствие другой патологии ЖКТ;
- нормальный вес пациента.
Такое лечение проводится длительное (до 24 месяцев), дорогостоящее и не всегда приводит к желаемому результату. К тому же после удаления камней, возможен рецидив заболевания.
Экстракорпоральная ударно-волновая литотрипсия
Это также не инвазивная методика удаления желчных камней. Она подразумевает разрушение камней с помощью ударной волны от датчика, расположенного на коже в проекции желчного пузыря. Однако и у этого метода есть ряд недостатков. Его можно использовать лишь в тех случаях, когда:
- отсутствуют признаки воспалительного процесса в желчном пузыре;
- пузырь и желчные протоки хорошо функционируют;
- размер камня или камней до 3-4,5 см.
Данный способ лечения подходил лишь 1 человеку из 7. У каждого второго пациента в течение первых 5 лет после удаления камней образуются новые.
Осложнения при использовании этого метода лечения:
- закупорка камнем желчных путей;
- обтурационная желтуха;
- острый панкреатит;
- сахарный диабет.
Контактное разрушение желчных камней
Если проколоть переднюю брюшную стенку в области проекции желчного пузыря под контролем УЗИ, то можно установить иглу прямо в его полость и получить доступ к камням в нем. Таким образом в желчный пузырь устанавливается катетер, через который вводится специальные вещества, растворяющие камень. Такая процедура выполняется несколько раз.
Недостатки метода:
- может быть применён лишь у определённой категории больных;
- может вызвать воспаление стенок кишечника.
Таким образом, лечение желчнокаменной болезни без операции различными методами эффективно у больных на ранней стадией заболевания и небольшими камнями.
Осложнения при желчнокаменной болезни
К основным осложнениям желчнокаменной болезни относятся:
- острый калькулезный панкреатит;
- деструктивный холецистит;
- эпиема желчного пузыря (заполнение желчного пузыря гноем);
- холангит (воспаление желчных протоков);;
- цирроз печени (вторичный билиарный);;
- свищи между желчным пузырем и протоками;
- кишечная непроходимость;
- рак желчного пузыря;
- холедохолитиаз (камни желчных протоков).
Профилактика желчнокаменной болезни
Первичная профилактика подразумевает под собой комплекс мероприятий, направленных на предупреждение появления камней в желчном пузыре.
Первичной профилактикой важно заниматься всем людям, учитывая высокую частоту встречаемости данной патологии, но в большей степени она должна интересовать тех людей, у которых отягощен генеалогический анамнез по желчнокаменной болезни (т.е. если этой болезнью болел какой-либо родственник).
Вротичная профилактика направлена на прекращение дальнейшего развития заболевания и/или его регресс, а также предотвращение развития осложнений этого заболевания.
Комплекс профилактических мероприятий делится на две категории, а именно:
- то, что нельзя делать при желчнокаменной болезни;
- то, что нужно делать.
Противопоказания при желчнокаменной болезни
При желчнокаменной болезни противопоказано:
- интенсивно худеть или быстро сбрасывать вес (в крови увеличивается уровень липидов, которые усиливают процесс образование камней);
- при желчнокаменной болезни у беременных нельзя использовать препараты урсодезоксихолевой и хенодезоксихолевой кислот, в связи с их высокой токсичностью;
- нельзя употреблять в пищу большое количество жаренной, копченой, жирной и солёной пищи, а также все бобовые сорта растений.
Что нужно делать при желчнокаменной болезни
Диета. Первое, на что нужно обязательно обратить внимание — это диета. Именно она должна быть правильно подобрана и скорректирована. Цели диеты должны быть следующими:
- снизить уровень липидов (холестерина, липопротеинов, триглицеридов и т.п.) крови;
- не допустить длительного застоя (и дальнейшей концентрации) желчи в желчном пузыре;
- постепенно (но не быстро!) снизить вес;
- обеспечить достаточный уровень поступления в организм питательных веществ, витаминов и микроэлементов, а также жидкости (до 2 л в сутки);
- добиться адекватной моторики кишечника (его тонуса).
Эти цели достигаются с помощью сбалансированной и рациональной диеты, приемом пищи до 5-6 раз в сутки и употребления большего количества растительной пищи взамен жиров и углеводов. От жиров животного происхождения можно отказаться вовсе, а вот растительные жиры нужно употреблять, но в умеренных количествах (до 80 — 100 г в сутки).
Упражнения при желчнокаменной болезни. При желчнокаменной болезни полезны все виды упражнений, так как они снижают уровень холестерина крови и вес больного.
Помимо этого, полезны упражнения, связанные с циклическими изменениями внутрибрюшного давления (упражнения на пресс или дыхательные упражнения в йоге).
Изменение внутрибрюшного давления механически передаётся на стенку желчного пузыря, из которого выдавливаются излишки желчи, что профилактирует ее застой и концентрациюию.
Во время выполнения упражнений нужно много пить и не доводить свой организм до обезвоживание, так как это способствует сгущению желчи.
Лечение сопутствующих заболеваний. Некоторые заболевания (сахарный диабет, подагра, болезнь Крона, заболевания печени и другие) способны приводить к образованию и нарастанию камней в почках. Поэтому, лечение этих заболеваний будет профилактикой при желчнокаменной болезни.
Лекарственные препараты. Существует ряд лекарственных средств, которые могут вызвать желчнокаменную болезнь (некоторые гормоны, фибраты, антибиотики). Перед приемом того или иного лекарства необходимо тщательно изучать инструкцию к нему и стараться вообще употреблять меньше “лишней химии”.
Видео: Желчнокаменная болезнь — удалять или нет
Как в домашних условиях снять приступ желчнокаменной болезни: препараты, обезболивающие и минеральная вода
Как в домашних условиях снять приступ желчнокаменной болезни? Этот вопрос волнует всех людей, страдающих от этого заболевания. Это связано с тем, что в процессе прогрессирования недуга у человека периодически возникают приступы, сопровождающиеся сильными болевыми ощущениями.
С ситуацией, когда периодически возникают болевые приступы, сталкивается большинство пациентов, страдающих от хронических форм патологий желчевыводящих путей.
Таким больным обязательно нужно знать причины обострений и что можно сделать самостоятельно для снижения интенсивности болей.
Причины возникновения приступа недуга
Причиной формирования камней является активация пузырно-воспалительного механизма. Активация этого патологического механизма провоцируется в результате воспаления желчного пузыря.
Этот недуг носит название холецистит. В результате прогрессирования патологического процесса желчь становится более вязкой, что затрудняет ее отток. Указанные изменения приводят к застою и осаждению нерастворимых компонентов – желчных пигментов, солей кальция и холестерина.
В процессе развития происходит наслаивание на осадок слизи, эпителия и других компонентов желчного секрета. На начальном этапе образуются конкременты в форме песка, а в дальнейшем из него происходит образование камней.
Приступ ЖКБ возникает в результате смещения камней, в процессе которого происходит закупоривание протоков.
Движения камней возникают под влиянием:
- физических перегрузок и резкого смещения тела в пространстве;
- недоедания или переедания;
- употребления большого количества жирной или острой пищи;
- приема гормональных лекарственных средств;
- нахождения тела в наклонном положении на протяжении длительного времени;
- воспалительных процессов в тканях поджелудочной железы.
Приступы недуга могут случаться в период беременности, это связано с тем, что во время вынашивания плода происходит сдавливание желчных протоков. Это ведет к застаиванию желчи.
Симптоматика приступа желчнокаменной болезни
- Печеночные колики частое явление при наличии проблем с желчным пузырем.
- Поэтому людям, страдающим от такого типа патологий нужно знать, как можно снять приступ желчнокаменной болезни в домашних условиях.
- Для этого следует ознакомиться с симптомами, сопровождающими недуг.
- Начальными предвестниками возникновения обострения холелитиаза являются:
- Часто возникающие приступы тошноты.
- Тяжесть в области правого подреберья.
- Появление вкуса горечи в ротовой полости.
- Частое возникновение неприятной кислой отрыжки.
Колика появляется от сжатия желчных протоков и защемления в них камней.
Перекрытие протоков, обеспечивающих выведение желчных масс, диагностируется по наличию специфических кислот в составе плазмы крови и повышенному уровню холестерина. Возникающая при этом непроходимость влечет появление ахолии и прекращение поступления желчного секрета в просвет тонкого кишечника.
Желчная колика начинается неожиданно. Приступ болезненности появляется при смещении камней, при этом перекрываются протоки. Желчные массы застаиваются, наблюдается повреждение кровеносных капилляров, что провоцирует нарушение кровотока и лимфотока. При проведении лабораторного анализа выявляется повышенное содержание билирубина в составе плазмы крови.
Боли при обострении носят характер жгучих, раздирающих и непереносимых. Источник боли концентрируется в желудочной зоне, при этом болевые ощущения могут иррадиировать в область спины, шеи и ключицы.
Для снижения болевых ощущений рекомендуется использовать обезболивающие при желчнокаменной болезни. Без использования указанных препаратов появляется заметное напряжение, а также вздутие в правой части верхнего квадранта живота. Помимо этого появляются дискомфортные ощущения даже при легком прикосновении.
Приступы могут иметь различную продолжительность – от 2-3 минут до нескольких часов. В некоторых случаях боли могут длиться на протяжении нескольких суток. После окончания острого периода наблюдается появление вялости и слабости на протяжении 2-3 суток.
Что делать при возникновении приступа?
При желчнокаменной болезни применяемое лечение зависит от стадии, на которой возникло обострение.
При запущенной стадии запрещено использование самостоятельных методов и средств народной медицины. В противном случае человек рискует жизнью.
В том случае если приступ болезни не прекращается на протяжении нескольких минут, требуется для облегчения состояния придерживаться определенного алгоритма действий.
Для того чтобы купировать болевые ощущения необходимо:
- принять горизонтальное положение, категорически запрещено наклоняться;
- убирать болевые ощущения помогают таблетки, обладающие спазмолитическим и сосудорасширяющим действием, при снятии спазма происходит ускорение перемещения камня и он продвигается значительно легче;
- воспользоваться грелкой, ее следует приложить к больному месту, температура воды должна быть слегка теплой, горячую грелку прикладывать категорически запрещено;
- при наличии сильной боли рекомендуется принять теплую ванну, процедура не должна по длительности превышать 15 минут;
- Параллельно рекомендуется принимать питье, небольшими порциями, но достаточно часто, особенно в тех случаях, если присутствуют приступы тошноты.
- Лучшим вариантом для питья будет использование минеральной воды, употребление ее дает возможность снимать тошноту.
- Какую минеральную воду можно пить для печени при желчнокаменной болезни? Наиболее оптимальным вариантом является использование минеральной воды Боржоми
- Минералку следует употреблять в теплом виде, это позволит убирать позывы к рвоте.
- Список препаратов применяемых для купирования болевого ощущения включает в себя следующие средства:
- Но-шпу.
- Дротаверин.
- Папаверин.
- Спазмолитические средства любого порядка. Таким препаратом может являться Спазмалгон и подобные медикаменты.
После выполнения всех действий и обеспечение вокруг больного спокойной обстановки требуется вызвать скорую помощь. Это требуется потому, что при несвоевременном обращении за помощью может произойти разрыв желчного пузыря. Проникновение желчи в брюшную полость приводит к летальному исходу.
Медикаментозная терапия приступов желчнокаменной болезни
При сильном приступе колики требуется помощь скорой для снятия болевых ощущений. Приступ боли снимается при помощи уколов Дибазола, Папаверина или Платифилина.
Особой эффективностью, судя по отзывам врачей, обладает Эуфилин или Но-шпа при их введении внутримышечно. Очень часто введение спазмолитиков осуществляется комплексно, совместно с обезболивающими препаратами. Отличным средством для снятия боли является препарат Баралгин.
В случае очень сильного приступа используются более сильные средства – Трамал в комплексе с Атрапином или иным спазмолитиком. В случае возникновения позывов к рвоте осуществляется введение Церукала. Этот медикамент обеспечивает устранение тошноты и рвоты. Помимо этого больному прописывается питье растворов Цитроглюкосолана или Регидрона.
В том случае если приступов тошноты и рвоты во время приступа не наблюдается и отсутствует резкий болевой синдром, то врач не прописывает проведение инъекционных процедур. В такой ситуации рекомендуется использование таблетированных форм медикаментов.
Такими лекарствами являются:
- Дибазол;
- Но-шпа;
- Папаверин;
- экстракт белладонны.
Для полного устранения болей врач рекомендует прием Баралгина.
Если из-за чувства тошноты и рвотных позывов глотание препаратов затруднительно, то их введение осуществляется при помощи клизмы. Чаще всего в такой ситуации используется комплекс, состоящий из Анальгина, экстракта белладонны и Эуфиллина.
Использование диетотерапии для предупреждения обострений желчнокаменной болезни
Диетическое питание является одним из компонентов проводимой комплексной терапии. Очень часто причиной появления обострения в течении патологии является несбалансированность рациона и употребление запрещенных продуктов, таких как жирная или жареная пища.
После купирования приступа прием пищи запрещен на протяжении 12 часов. По истечении этого времени больному разрешается употребление бульонов приготовленных на овощах, а в качестве питья разрешен прием компота.
Спустя сутки рацион можно расширять, если у пациента не наблюдается ухудшения состояния здоровья.
Диетическое питание при наличии обострений в течении желчнокаменной болезни предполагает исключение из рациона следующих продуктов питания:
- Шоколад.
- Сладости.
- Маринованные продукты.
- Соленья.
- Копченые изделия.
- Колбасные изделия.
- Макароны.
- Сдобная выпечка.
- Жирные блюда.
- Блюда, приготовленные путем жарки.
- Алкогольные напитки.
К перечню разрешенных для употребления продуктов питания относятся:
- слизистые супы, приготовленные с использованием манной, рисовой и овсяной крупы;
- каши, приготовленные на воде;
- овощи и фрукты с некислой мякотью;
- отварное нежирное мясо;
- отварная нежирная рыба;
- сухари;
- подсушенный пшеничный хлеб;
- кисломолочные продукты с низким содержанием жиров.
Примерное дневное меню пациента может выглядеть следующим образом:
- Завтрак – отварная рыба или мясо, каша гречневая, манная или овсяная, отвар, приготовленный из шиповника или некрепкий чай.
- Второй завтрак – творог с низким содержанием жира, салат из разрешенных овощей, пудинг творожный, свежие фрукты из числа разрешенных.
- Обед — постный рассольник или суп из овощей, плов, отварное нежирное мясо, кисель или фруктовый компот из разрешенных к употреблению фруктов.
- Полдник – галеты, сухари с сахаром, фрукты, некрепкий чай.
- Ужин – овощные котлеты, рыба отварная нежирная, шарлотка из яблок, пюре картофельное.
- За два часа до сна стакан нежирной простокваши или обезжиренного кефира.
Режим питания должен быть дробным, количество приемов пищи должно быть 5-6 раз в сутки с перерывами между ними 2-3 часа. Порции принимаемой пищи должны иметь небольшой объем, что положительно сказывается на функционировании всех органов пищеварительной системы.
При отсутствии обострений на протяжении 3-4 месяцев допускается послабление диетического питания, а спустя 6-8 месяцев переходят на общий режим, но только в случае отсутствия обострений патологического процесса.
Все блюда, принимаемые во время питания, должны быть приготовлены при помощи тушения или варки. Обязательно из рациона следует исключить колбасные изделия, редис, щавель и бобовые.
Симптомы приступа желчнокаменной болезни – какие они и что делать?
Симптоматика приступа желчнокаменной болезни известна всем, кто имел проблемы с камнями в желчных протоках.
Приступ желчнокаменной болезни характеризуется появлением камней в желчных протоках человека, из-за чего больного беспокоят острые боли и другие неприятные симптомы.
При длительном развитии заболевания важно знать, как снять приступ желчнокаменной болезни. В основном данной болезни подвержены женщины зрелого возраста, имеющие лишний вес.
Патогенез и причины заболевания
Камни в протоках и самом желчном пузыре появляются как следствие оседания небольших, но плотных частиц желчи.
Чаще всего в состав камней входят такие вещества: холестерин, билирубин (желчный пигмент), некоторые соли кальция. Они препятствуют проходу желчи и нарушают работу желчного пузыря.
В некоторых случаях воздействие разнообразных факторов может спровоцировать попадание желчных камней в устье протока, что приводит к его закупорке и т. н. «желудочным коликам».
После этого процесса отток желчи нарушается, а человек ощущает острую боль.
Заболевший должен заранее знать, что делать при приступе желчекаменной болезни, а близкие должны позаботиться, чтобы первая помощь была оказана правильно и своевременно.
Приступ может стать причиной обострения холецистита, после чего возможно распространение воспаления на другие органы: желудок и поджелудочную железу, а также двенадцатиперстную кишку.
В случае попадания желчного камня сразу в двенадцатиперстную кишку чаще всего он выходит вместе с калом, и болевой приступ заканчивается сам по себе.
Врачи выделяют 2 основные причины, приводящие к образованию желчнокаменной болезни: нарушение метаболизма, которое влечет за собой повышенную концентрацию различных солей в желчи, а также застой жидкости в желчном пузыре.
READ Симптоматика проблем желчного пузыря
Болезненные симптомы начинаются после того, как камни закупоривают проток.
К приступу могут привести такие факторы:
- избыток алкоголя, жирных, острых, жареных и других вредных продуктов;
- нерегулярные приемы пищи;
- частое переедание или, наоборот, длительное голодание;
- отсутствие двигательной активности, в особенности сидячий образ жизни;
- беременность;
- лишний вес, причиной которого стало ожирение;
- некоторые болезни поджелудочной железы;
- применение контрацептивов с повышенным содержанием гормонов;
- нарушенная моторика желчного пузыря, а также его протоков.
Симптоматика приступа
- До тех пор, пока камни не попадают в устье желчного протока, они не вызывают особо болезненные симптомы.
- Первыми признаками, по которым заболевший человек может заподозрить у себя желчнокаменную болезнь, являются отрыжка, периодическая тошнота, тяжесть в правой части живота под ребрами и горький привкус во рту.
- Симптомы желудочной колики включают в себя, помимо горечи в ротовой полости и тошноты, также частую рвоту и острую боль режущего характера в верхней части живота или в районе правого подреберья.
- Необходимо точно знать, что делать при приступе заболевания и понимать, как самостоятельно оказывается первая помощь.
- Видео:
- Иначе желчные пути закупориваются и возникает опасность обострения холецистита или подпеченочной желтухи, которая также называется механической.
- Помимо сильной боли, приступ сопровождается вздутием и напряжением в верхней правой части живота.
- При пальпации ощущаются неприятные ощущения не только в области желчного пузыря, но и при простом касании к коже.
- При отсутствии осложнений болезненные признаки и симптомы приступа могут длиться до нескольких часов, а порой и до двух суток.
READ Эффективное лечение дискинезии желчевыводящих путей
После того как симптомы острого приступа были устранены, в течение нескольких суток больной может чувствовать общую слабость в теле.
Достаточно часто приступ заболевания, который не осложнен инфекцией, может сопровождаться сильным повышением температуры тела.
Подобное рефлекторное явление называется температурной свечой. В некоторых случаях высокой температурой сопровождается и приступ осложненной инфекцией болезни.
Как снять приступ заболевания?
- После первого появления приступа начинается третий и последний этап желчнокаменной болезни.
- На данной стадии заболевания стоит задуматься о проведении операции, иначе болевые симптомы и неприятные признаки будут мучить вас до тех пор, пока камень не выйдет из желчного протока.
- прекратить любое питание, чтобы не усугублять боль;
- обеспечить покой для организма, спокойно лежа в постели и стараясь не двигаться;
- устранить любые причины волнения;
- вколоть себе спазмолитики: Папаверин, Но-Шпу, Платифиллин, Эуфиллин, Атропин и т. д. Спазмолитический препарат должен предварительно прописать врач;
- если спустя час желаемый эффект не наступил и боль не прошла, то следует обращаться в «Скорую помощь». В противном случае могут возникнуть серьезные осложнения болезни.
Постарайтесь при приступе не совершать таких действий:
- пить или есть что-либо, даже если очень хочется, т. к. это может привести к ухудшению ситуации. В крайнем случае можно смачивать губы питьевой водой;
- использовать любые обезболивающие препараты без предварительной рекомендации врача. Только после того как врач осмотрит пациента, он сможет посоветовать правильные препараты, иначе клиническая картина заболевания может быть нарушена, что затруднит постановку диагноза;
- прикладывать что-либо теплое к области живота: компресс, грелку и т. д. Вопреки распространенному мнению, подобная процедура может сильно навредить здоровью. Не забывайте, что под маской желчнокаменного заболевания могут скрываться и другие нарушения в работе желудочно-кишечного тракта;
- нарушать установленную дозу принятия препарата или пытаться снять приступ заболевания дольше 1 часа после принятия болеутоляющих средств.
READ Чем вызвана дисфункция желчного пузыря?
Профилактика болезни
В первую очередь следует скорректировать питание, т. к. неправильное питание является одной из главных причин образования камней в организме и появления болезненного приступа.
Постарайтесь исключить из рациона:
- жирные и жареные продукты. Лучше замените их отварными или приготовленными на пару блюдами. Также питание может включать продукты, которые приготовлены на гриле без большого количества масла;
- наваристые супы с жирным мясом. Врачи рекомендуют заменить их легкими овощными или куриными супами, также полезными для организма будут молочные супы;
- излишне острые блюда с большим количеством специй или соли;
- вредную пищу быстрого приготовления или фастфуд. В эту категорию относятся также чипсы, сухарики и газированные напитки.
Питание должно быть дробным, по 5-6 раз в день небольшими порциями. Хорошим советом станет отказ от курения и, по возможности, избегание стрессовых ситуаций.
- Видео:
- Следите, чтобы ваше питание было наполнено белками, жирами и углеводами в правильном соотношении, а также не забывайте о витаминном балансе.
- Регулярно проходите обследование у врача, вовремя обнаруженное заболевание предотвратит острый болезненный приступ и позволит избежать хирургического вмешательства.
Приступ желчекаменной болезни: что делать и как снять его в домашних условиях
Болезни желчного пузыря
Желчекаменная болезнь (ЖКБ) представляет собой патологию, которая характеризуется образованием камней в желчном пузыре.
При этом недуг может протекать без каких-либо симптомов, но иногда случаются приступы боли, следующие один за другим. Возникают они из-за того, что камни в билиарной системе начинают продвигаться из желчного пузыря в протоки.
Слишком большие конкременты могут их закупорить, при этом под правыми ребрами появляется невыносимая боль.
К образованию камней приводит пузырно-воспалительный механизм. Его возникновение происходит в результате воспаления желчного пузыря – холецистита.
Желчь делается густой, вязкой, затрудняется ее отток, она начинает застаиваться и осаждаться нерастворимыми элементами – желчными пигментами, солями кальция, холестерином.
Постепенно на них наслаиваются слизь, эпителий и прочие компоненты желчи. Образуются конкременты, сначала в виде песка, а потом – камней.
Приступ ЖКБ случается из-за движения желчных камней, которые закупоривают желчные протоки. Провоцируют их миграцию усиленная выработка и отток желчи, а также спазм желчного пузыря или его протоков. Эти процессы возникают в результате:
- физической нагрузки, резкого движения тела;
- переедания или недоедания;
- приема жирной или острой пищи;
- использования гормональных препаратов;
- длительного пребывания в наклонном положении;
- панкреатита – воспаления поджелудочной железы.
Приступ желчнокаменной болезни случается даже при беременности. Во время вынашивания ребенка могут сдавливаться желчные протоки, из-за чего начинает застаиваться желчь.
Желчнокаменная болезнь чаще всего встречается у женщин.
Объясняется это тем, что в их организме в различные периоды жизни (беременность, прием оральных контрацептивов) уровень гормонов — эстрогена и прогестерона — может сильно повышаться.
Эстроген увеличивает количество холестерина в крови, а прогестерон ухудшает сокращение стенок желчного пузыря, приводя к застою желчи. В результате начинается активное образование камней.
Приступ во время беременности может спровоцировать растущий плод, который увеличивает давление в брюшной полости. В третьем триместре оно становится максимальным. Сдавливание желчевыводящих путей и приводит к приступу.
Человек с желчекаменной болезнью может в течение длительного времени не ощущать каких-либо признаков недуга. При сдавливании протоков камнем наблюдается ярко выраженная симптоматика.
В самом начале приступа возникают следующие симптомы:
- периодическая тошнота;
- горечь во рту;
- ощущение тяжести в правой подвздошной области;
- горькая или кислая отрыжка.
Не следует игнорировать такие признаки, потому что через некоторое время камни будут продвигаться дальше и возникнет сильная боль. На начальном этапе развитие приступа можно приостановить, быстро обратившись к врачу или начав своевременное лечение. В этом случае патологическое состояние будет протекать гораздо легче и пройдет быстрее.
Сдвинувшиеся со своего места камни забивают протоки, происходит застой желчи и нарушение микроциркуляции лимфатической и кровяной жидкости, в крови повышается концентрация билирубина. Возникает колика, которая сопровождается очень сильной раздирающей болью, отдающей в спину и ключицу.
Начинают развиваться и другие симптомы во время приступа ЖКБ:
- тошнота;
- рвота;
- вздутие в правой части живота.
Такие признаки длятся от нескольких минут до нескольких дней. После завершения острого периода у больного еще длительное время наблюдаются слабость и повышенная утомляемость.
Если у человека случился приступ желчекаменной болезни, то оказание в домашних условиях неотложной помощи помогает уменьшить боль и устранить основные симптомы.
Для этого необходимо:
- уложить больного в горизонтальное положение, чтобы предотвратить дальнейшее продвижение камня или застревание его в протоках;
- положить на ноги теплую грелку, чтобы сосуды расширились и улучшился отток желчи;
- дать ему обезболивающий препарат (Кетанов, Но-Шпу);
- напоить большим количеством жидкости.
Затем необходимо вызвать скорую помощь. В противном случае при несвоевременном обращении к специалистам желчный пузырь может лопнуть, а разлившаяся по организму желчь обычно приводит к смерти. Избавить от сильного приступа помогут только в условиях стационара после проведения необходимого обследования.
В медицинском учреждении приступ боли снимают инъекцией Дибазола, Папаверина или Платифиллина. Эффективно внутримышечное введение Эуфиллина или Но-Шпы. Часто спазмолитики вводят вместе с обезболивающими препаратами. Хорошо устраняет боль и снимает спазмы Баралгин.
При тяжелом приступе применяют более сильные средства – Трамал в сочетании с Атропином иди другим спазмолитиком. При рвоте вводят препарат Церукал, который отлично устраняет тошноту и рвоту различного характера. Больному назначают питье растворов Цитроглюкосолана или Регидрона.
Если во время приступа нет рвоты и резкого болевого синдрома, то врач не прописывает инъекций. В этом случае применяют таблетки Дибазола, Но-Шпы, Папаверина или экстракт белладонны. Чтобы полностью снять боль, принимают Баралгин.
Часто из-за тошноты больному трудно проглотить лекарство. В таком случае введение препарата осуществляется при помощи клизмы. Обычно для этого используют сочетание Анальгина, белладонны и Эуфиллина.
Если после применения препаратов боль не прекращается, то врач рассматривает вопрос о хирургическом вмешательстве.
Если размер камней в желчном пузыре больше 1 см, то проводят лапароскопическую холецистэктомию, во время которой удаляют больной орган.
Преимущество такого метода заключается в том, что на животе пациента делают небольшие проколы, через которые вводят специальные инструменты. Это самый эффективный оперативный способ удаления желчного пузыря.
Часто приступ желчнокаменной болезни возникает из-за несбалансированного рациона, когда человек употребил жирную или жареную пищу в большом количестве. После его купирования нельзя есть в течение 12 часов. Затем можно употребить легкий овощной бульон и выпить компот. Через сутки рацион расширяют.
Диета включает и исключает употребление следующей пищи:
- Слизистые супы с манной, рисовой и овсяной крупой.
- Каша на воде.
- Овощи и некислые фрукты.
- Отварное куриное мясо или рыба.
- Сухари или пшеничный хлеб.
- Кисломолочные продукты
- Шоколад, сладости.
- Маринованные продукты, соленья.
- Копчености, колбасы.
- Макаронные изделия.
- Сдоба.
- Жирная и жареная пища.
- Алкогольные напитки
- завтрак: отварная рыба, мясо, гречневая, овсяная или манная каша, отвар шиповника, чай;
- второй завтрак: творог, салат из овощей, творожный пудинг, свежие фрукты;
- обед: постный рассольник или овощной суп, плов, отварное мясо, кисель или фруктовый компот;
- полдник: галетное печенье, сухари с сахаром, фрукты, чай;
- ужин: овощные котлеты, отварная рыба, яблочная шарлотка, картофельное пюре;
- за 2 часа перед сном: простокваша или кефир.
Питаться следует дробно, 5–6 раз в день, через каждые 2–3 часа. При отсутствии обострения заболевания через 3–4 месяца допускают послабление в плане питания, а еще через такой же промежуток времени переходят на общий режим. Пищу принимают в тушеном и вареном виде, избегая употребления колбасных изделий, редиса, щавеля, бобовых.
Что делать при приступе желчнокаменной болезни?
Основные механизмы возникновения камней – печеночно-обменный и пузырно-воспалительный. Они зависят от причины, которая спровоцирует заболевание. Печеночно-обменный механизм могут запустить следующие причины:
- погрешности в питании и преобладание в пище жиров животного происхождения (говяжьего, свиного или бараньего) при недостатке растительных жиров;
- нарушения в обмене веществ, особенно холестеринового;
- нейроэндокринные патологии (например, гипофункция щитовидной железы, сахарный диабет);
- токсическое или инфекционное поражение печени;
- малоподвижный образ жизни и ожирение, при этом начинает вырабатываться желчь с литогенными свойствами, а ее застой приводит к появлению конкрементов;
- некоторые патологии пищеварительной системы – дисбактериоз, синдром раздраженного кишечника.
Пузырно-воспалительный механизм возникает при воспалении желчного пузыря – холецистите. При этом изменяются физико-химические свойства желчи, происходит сдвиг рН в кислую сторону.
Желчь становится вязкой, густой, ее эвакуация затрудняется, происходит застой и осаждение нерастворимых элементов – холестерина, солей кальция и желчных пигментов, на которые потом постепенно наслаиваются эпителий, слизь и другие компоненты желчи.
В зависимости от того, какой компонент лежит в основе камня, различают три основных вида: холестериновые, пигментные и кальцинаты (самый редкий тип).
Сначала эти конкременты выглядят как песок, а затем начинают медленно укрупняться. Камни размером менее 3 мм могут пройти желчные протоки, а более крупные экземпляры либо остаются в желчном пузыре и со временем вызывают его воспаление, либо закупоривают протоки, препятствуя эвакуации желчи и способствуя развитию печеночной колики и ее осложнений.
Факторы, провоцирующие развитие приступа
Приступ желчнокаменной болезни возникает из-за миграции желчных камней, в результате чего происходит закупорка желчных протоков. Такое движение камней начинается при усиленной выработке и оттоке желчи, а также при спазме желчного пузыря или его протоков. Есть ряд факторов, которые могут это спровоцировать:
- резкое движение тела, физическая нагрузка;
- стресс;
- острая или жирная пища или нарушение диеты при желчнокаменной болезни;
- излишнее потребление жидкости;
- длительное пребывание тела в наклонном положении.
Симптомы приступа желчнокаменной болезни
Приступ развивается остро. Он может длиться несколько часов, реже – несколько дней. Приступ характеризуют следующие симптомы:
- сильная резкая боль в правом подреберье, которая может отдавать в правую часть тела – в руку, лопатку, шею;
- отрыжка, тошнота и рвота, которая не приносит облегчения;
- вздутие живота;
- озноб и повышение температуры.
Что делать при приступе
Меры по купированию приступа нужно начинать как можно быстрее. От четкости и правильности действий зависит, как быстро пациенту станет легче. Первая помощь заключается в следующем:
- уложить больного в постель, к правому подреберью приложить теплую грелку;
- дать любой спазмолитик или анальгетик (например, Папаверин, Баралгин или Но-шпу);
- следить, чтобы больной пил как можно больше жидкости;
- при ознобе – укрыть одеялом, а к ступням ног приложить грелку;
- обязательно вызвать бригаду скорой помощи, поскольку понадобится госпитализация в хирургическое отделение, где будет решаться вопрос об оперативном вмешательстве;
- не оставлять больного без присмотра, так как возможна потеря сознания.
Лечение в стационаре
При отсутствии показаний к экстренной операции врач назначает консервативное лечение, которое направлено на купирование приступа и устранение воспалительных процессов в желчном пузыре и его протоках:
- подкожное введение спазмолитиков (Папаверина, Баралгина, Платифиллина или Но-шпы);
- антибиотики;
- если спазмолитики не помогают, необходимо сделать блокаду круглой связки печени или паранефральную блокаду новокаином.
Обычно таких мер вполне достаточно, чтобы снять приступ. Если спустя двое суток состояние больного не нормализуется, необходима экстренная операция в связи с высоким риском развития осложнений – желчного перитонита или деструктивного (гангренозного или перфоративного) холецистита.