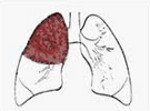
1)
Крупозная
пневмония
— острое инфекционно-аллергическое
заболевание, при котором поражается
одна или несколько долей легкого
(долевая, лобарная пневмония), в альвеолах
появляется фибринозный экссудат
(фибринозная, или крупозная пневмония),
а на плевре — фибринозные наложения
(плевропневмония).
Синонимы
КП:
долевая П.; лобарная П.; фибринозная П.;
плевропневмония
Этиология:
1. пневмококк I-IV
типов 2. диплобацилла Фридлендера 3.
легионелла пневмофиллия
Патогенез:
инфекция + сенсибилизация организма
(повышенная чувствительность в результате
предыдушего контакта с возбудителем)
+ разрешающие факторы (переохлаждение,
травма).
Воспалительный
процесс при КП — гиперергического
характера (поэтому не встречается у
ослабленных больных).
2)
Патологическая анатомия стадий (9-11
дней):
1. Стадия прилива (1 сутки):
-
резкое
полнокровие и отек пораженной доли
легкого, уплотнение его ткани -
отечная
жидкость, богатая протеином и содержащая
многочисленные микроорганизмы, наполняет
альвеолы -
экссудат
накапливается очень быстро и
распространяется на всю долю -
воспалительные
изменения в плевре
2. Стадия красного опеченения (2-3 дня):
-
ткань
легкого темно-красная, плотная,
консистенции печени -
диапедез
из капилляров эритроцитов и скопление
их в просвете альвеол -
к
эритроцитам примешиваются нейтрофилы,
между клетками выпадают нити фибрина -
увеличение
регионарных лимфатических узлов -
фибринозный
плеврит
3. Стадия серого опеченения (4-5 дней):
-
скопление
в просвете альвеол фибрина, нити фибрина
через межальвеолярные поры проникают
из одной альвеолы в другую -
уменьшение
в альвеолах эритроцитов, нарастание
количества нейтрофилов и макрофагов,
обладающих фибринолитическим действием -
пораженная
доля легкого увеличена, печеночной
плотности, на разрезе серая -
фибринозные
наложения на плевре
4. Стадия разрешения (9-11 день болезни):
-
полнокровие
уменьшается -
лизис
полиморфно-ядерных лейкоцитов с
выделением протеолитических ферментов -
фибрин
захватывается и перерабатывается
макрофагами, а затем выносится по
лимфатическим путям и с мокротой -
легочная
ткань и плевра возвращаются к норме
3)
Легочные
осложнения
крупозной пневмонии:
а)
карнификация легкого — прорастание
экссудата в альвеолах соединительной
тканью (при недостаточной фибринолитической
активности нейтрофилов)
б)
абсцесс и гангрена легкого (при чрезмерной
активности нейтрофилов)
в)
плеврит
г)
пиоторакс и эмпиема плевры (присоединение
гноя к фибринозному плевриту)
4)
Внелегочные
осложнения
крупозной пневмонии — при генерализации
инфекции:
а)
лимфогенная генерализация: гнойный
медиастинит, перикардит
б)
гематогенная генерализация: перитонит,
метастатические гнойники в головном
мозге, гнойный менингит, острый язвенный
или полипозно-язвенный эндокардит,
гнойный артрит, сепсис.
5)
Осложнения и причины смерти:
1)
сердечная недостаточность (особенно в
пожилом возрасте и при алкоголизме)
2)
от осложнений КП (абсцесс мозга, менингит
и т.д.)
100.
Очаговые пневмонии: 1) определение,
этиология, патогенез 2) общая морфологическая
характеристика 3) морфологические
особенности в зависимости от возраста
4) морфологические особенности в
зависимости от этиологии 5) осложнения
и причины смерти
1)
Очаговая
пневмония (бронхопневмония)
— развитие в легочной паренхиме очагов
воспаления размерами от ацинуса до
сегмента, связанных с острым бронхитом.
Этиология:
1.
инфекционные агенты (микробы, вирусы,
грибы,микоплазмы, хламидии)
2.
химические и физические факторы (ряд
вторичных бронхопневмоний — гипостатическая,
аспирационная, послеоперационная,
септическая, иммунодефицитные)
Патогенез
— определяется видом пневмонии:
1.
острый бронхит или бронхиолит: воспаление
распространяется интрабронхиально
нисходящим путем (при катаральном
бронхите) или перибронхиально (при
деструктивном бронхите)
2.
гематогенно при генерализации инфекции
(септическая бронхопневмония)
3.
попадание аутоинфекции при аспирации
(аспирационная, послеоперационная
бронхопневмония)
4.
при застойных явлениях в легких
(гипостатическая бронхопневмония)
5.
при ИДС (иммунодефицитная пневмония)
2)
Общая морфологическая характеристика:
-
острый
катаральный (серозный, слизистый,
гнойный, смешанный) бронхит -
слизистая
бронхов полнокровна, отечна, покрыта
слизью, с воспалительной инфильтрацией -
в
альвеолах — неравномерно распределенный
экссудат (серозный, гнойный, геморрагический,
смешанный) с примесью слизи, нейтрофилов,
макрофагов, эритроцитов
МаСк:
поражены преимущественно задненижние
сегменты легких; они разных размеров,
серо-красные, плотные
3)
Морфологические особенности в зависимости
от возраста:
а)
у новорожденных на поверхности альвеол
часто образуются гиалиновые мембраны
из уплотненного фибрина
б)
у ослабленных детей до 2 лет очаги
воспаления локализуются преимущественно
в задних, прилежащих к позвоночнику, не
полностью расправленных отделах легких
— паравертебральная пневмония
в)
обычно у детей протекает более легко
за счет хорошей сократительной способности
легких и большого количества лимфатических
сосудов
г)
у взрослых старше 50 лет протекает
тяжелее, очаги воспаления рассасываются
медленно, часто нагнаиваются
4)
Морфологические особенности пневмоний
в зависимости от этиологии:
а)
стрептококковая:
течение острое, легкие увеличены,
преобладает лейкоцитарная инфильтрация,
некрозы стенки бронхов, абсцессы,
бронхоэктазы
б)
пневмококковая:
в экссудате – нейтрофилы, фибрин, вокруг
очагов – зоны отека с множеством
пневмококков
в)
грибковая:
чаще – кандидозная, очаги серо-розового
цвета, в центре — некроз с нитями гриба
г)
синегнойная:
экссудат гнойный, характерны некрозы
и колонии микробов
д)
вирусная:
чаще – у маленьких детей, экссудат
серозный, фибринозный, геморрагический,
характерны гиалиновые мембраны, в
слущенном эпителии характерные вирусные
включения
5)
Осложнения:
1. карнификация 2. нагноение с образованием
абсцессов 3. плеврит
Причины
смерти:
1. нагноение легкого 2. гнойный плеврит
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #

Одна из разновидностей этого заболевания – крупозная пневмония. Она имеет свои симптомы и тонкости лечения, которым и посвящена настоящая статья.
Что такое крупозная пневмония
Заболевание представляет собой острое, многофакторное, инфекционно−воспалительное заболевание легких, поражающее долю или сегмент легкого с развитием выпота жидкой части крови в альвеолы с большим количеством белка−фибрина, нарушением проницаемости сосудов и вовлечением в процесс плевры. В научной литературе встречаются такие синонимы заболевания: лобарная пневмония, долевая, сегментарная, фибринозная, плевропневмония.
Причины: возбудители и этиология
Микроорганизмы, вызывающие крупозное воспаление легких:
- Streptococcus pneumoniae;
- Klebsiella pneumoniae;
- Staphylococcus aureus.
Основной возбудитель крупозной пневмонии − Streptococcus pneumoniae. Пневмококк − грамположительная бактерия. Растёт в виде пар на кровяном агаре. Есть 90 серотипов. Их различают по полисахаридам. 1,3,4,7,8,9,12 типы – причины пневмоний у взрослых, а 6,14,19 и 23 − у детей. Мужчины болеют в 1,5 раза чаще, чем женщины.
В альвеолы микроорганизмы попадают через органы дыхания. У всех есть защитные механизмы, препятствующие попаданию инфекционных агентов. Бактерии могут присутствовать в ротоглотке у здоровых людей.

Во время сна происходит вдыхание содержимого ротоглотки, но за счёт работы ресничек эпителия трахеобронхиального дерева, выделяемой слизи, кашлевого рефлекса, клеток альвеол, которые поглощают чужие частицы, и происходит удаление бактерий и вирусов.
Причины нарушения барьерных функций организма:
- нарушение очистительных способностей эпителия органов дыхания;
- дефекты системы легких;
- недостаточная защитная функция белых клеток крови и альвеолярных макрофагов;
- изменение общего и местного иммунитета;
- переохлаждение;
- состояние алкогольного опьянения.
В зоне риска заболеть пневмонией находятся:
- дети до 6 лет, лица преклонного возраста ≥65 лет;
- курильщики;
- лица, употребляющие алкоголь и наркотические вещества,
- люди с хроническими заболеваниями легких, сердца, почек и органов пищеварительного тракта;
- контактирующие с животными, грызунами;
- лица с иммунодефицитом.
Патогенез и стадии долевого воспаления лёгких
В основе возникновения пневмонии лежат 2 фактора:
- Снижение резистентности организма.
- Попадание бактерий в альвеолы.
Микроорганизмы выделяют факторы, повышающие проницаемость сосудистой стенки. Это способствует экссудации и распространению микроорганизмов от одной альвеолы к другой. Остановить их может только плотная плевральная оболочка.
Выделяют следующие стадии крупозной пневмонии:
- Прилива. Она длится от 12 до 72 часов.
- Опеченения. Красного 1-3 суток и серого 2-6 дней.
- Разрешение.
Первая стадия воспаления легких − образуется экссудат с большим содержанием фибрина. В альвеолах много пневмококков. В следующий этап, легочная ткань визуально становится похожей на печень: плотная, безвоздушная. В стадию красного опеченения в содержимом альвеол много эритроцитов, а при сером − эритроциты разрушаются и заменяются лейкоцитами. В фазу разрешения легочная ткань приобретает прежнюю структуру.

Симптомы
Заболевание начинается остро, с очень высокой температуры 39-40 гр С, слабости, сухого кашля, головной боли и дискомфорта в груди. Если плевра диафрагмы входит в воспалительный комплекс, боль может отдавать в различные отделы брюшной полости. Появляются симптомы острого живота.
На вторые сутки кашель усиливается, симптомы интоксикации сохраняются. Мокрота становится грязно−красного цвета (ржавая). Состояние больного тяжелое. Появляется покраснение щеки в соответствии со стороной воспаления, высыпания на губах и крыльях носа в виде пузырьков. Дыхание поверхностное, учащенное 30-40 в минуту. Сердечная деятельность − выраженная тахикардия.
Пораженный участок отстаёт при дыхании. Притупленный тимпанический звук, похож на звон при ударе по пустой керамической вазе, при проведении перкуссии, постукивании пальцами по грудной клетке. При уменьшении воздушности легких перкуторный звук становится тупым, как при постукивании по столу. В легких над пораженным местом выслушивается ослабленное везикулярное дыхание, мягкий шум сходен со звучанием буквы «Ф». Появляются первые признаки крепитации − звук раскрытия альвеол на вдохе, «хруст снега» и шума трения плевры, выслушивается как шелест бумаги.
Объективные симптомы крупозного воспаления легких в стадию разгара:
- при перкуссии грудной клетки над очагом воспаления определяется тупость;
- при выслушивании фонендоскопом хрипов нет, бронхиальное дыхание – шум, как при произношении звука «Х», сохраняется шум трения плевры.
Последняя стадия. В легочные пузырьки поступает воздух. Перкуторно − тимпанический звук. При аускультации − крепитирующие хрипы. При отхождении жидкой мокроты, появляются звучные влажные хрипы, звук как при выдувании воздуха через толстую соломинку в стакан с водой.
Диагностика
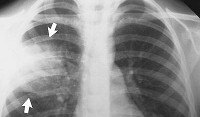
Обязательный метод исследования − рентген легких в двух проекциях: боком и спереди или КТ ОГК.
Пневмония считается подтвержденной, если на рентгенограмме пациента выявляется очагово-инфильтративные затемнения в сочетании с двумя и более дополнительными клиническими критериями:
- острое начало с фебрильной температуры;
- продуктивный кашель;
- объективные данные − притупление или тупой звук, бронхиальное или ослабленное везикулярное дыхание, очаг мелкопузырчатых хрипов и/или крепитации;
- лейкоцитоз более 10х109 л и/или палочкоядерный сдвиг в крови больного.
Пневмония выглядят на рентгене следующим образом:
- субтотальные или тотальные тени с одной или обеих сторон;
- средостенье смещается в сторону наибольшего поражения;
- положение куполов диафрагмы изменено;
- полная деформация легочного рисунка;
- корни легких тяжистые.
Для диагностики крупозного воспаления легких проводятся исследования мокроты:
- микроскопия мазков, окрашенных по Граму;
- посев материала на питательную среду (кровяной агар),
- микроскопия мазков по Циль-Нильсену (дифференциальная диагностика с туберкулёзом)
Исследование биологического материала − обязательный диагностический метод при пневмонии. Он позволяет откорректировать антибактериальную терапию. Значимым результатом посева является наличие 106 колониеобразующих единиц (КОЕ)/мл и более.
Результат микроскопии мазков мокроты при крупозной пневмонии зависит от стадии заболевания. При красном опеченении обнаруживается большое количество эритроцитов, высокое содержание лейкоцитов, при сером − лейкоциты во всех полях зрения. В первую и вторую стадию геморрагической экссудации в мокроте много пневмококков. В завершающей фазе определяется детрит − разрушенные лейкоциты и макрофаги.

Лечение
В терапии долевого воспаления легких главную роль играют антибиотики. Их выбор основывается на результатах микробиологических исследованиях мокроты. Но эти процессы занимают в среднем 48 часов, а лечение необходимо начинать в момент подтверждения диагноза. По этим причинам врачи, выбирая антибактериальный препарат, опираются на знания патогенеза крупозной пневмонии и предположительный возбудитель.
Всех больных внегоспитальной пневмонией делят на IV группы, для облегчения выбора тактики их ведения:
- Больные с нетяжелым течением и без сопутствующей патологии.
- Больные с нетяжелым течением с сопутствующей патологией.
- Больные с нетяжелым течением, но неблагоприятным прогнозом.
- Больные с тяжелым течением.
Для определения степени тяжести пневмонии используются «Критерии тяжелой пневмонии (IDSA/ATS)».
Большие критерии:
- выраженная дыхательная недостаточность, требующая ИВЛ;
- септический шок.
Малые критерии:
- ЧДД≥30 в мин.;
- PaO2 /FiO2≤250-фракция кислорода во вдыхаемом воздухе, у здорового человека равна 500;
- мультилобарная инфильтрация − рентгенологический признак, в воспалительный процесс вовлечено более 2−х долей;
- нарушение сознания;
- уремия (остаточный азот мочевины≥20 мг/дл);
- лейкопения (лейкоциты ≤ 4х10 9);
- тромбоцитопения (тромбоциты ≤100х10 9);
- гипотермия (≤36).
1 «большой» критерий или 3 «малых» определяют тяжелую пневмонию, и пациента в обязательном порядке госпитализируют в отделение реанимации и интенсивной терапии.

Принципы лечения крупозной пневмонии:
- купирование интоксикационного синдрома и лихорадки;
- устранение местных воспалительных изменений со стороны нижних дыхательных путей;
- предупреждение развития осложнений.
Первая комбинация препаратов для пациентов 3-й группы−защищенный аминопенницилин/клавулановая кислота для внутривенного ведения и макролид в таблетках. Или цефалоспорин 2-3 поколения (цефуроксим, цефотаксим, цефтриаксон) парентерально (в/в) +макролид в таблетках. При непереносимости препаратов первой линии, используется фторхинолон 3-4 поколения. Если препараты первой линии неэффективны, переходят на вторую− фторхинолон 3-4 поколения для внутривенного ведения или карбапенем.
Другие методы лечения:
- чтобы мокрота легче отходила, используются муколитики: бромгексин, ацетилцистеин;
- для снижения температуры применяются жаропонижающие средства (ибупрофен, парацетамол), при болях при дыхании обезболивающие;
- дезинтоксикационная терапия помогает организму вывести продукты деятельности бактерий;
- проводится лечение сопутствующих заболеваний при их обострении;
- при затяжном течении и медленном разрешении экссудации в легких, применяются иммуномодуляторы;
- антиоксидантная терапия направлена на восстановление структур мембран клеток органов дыхания (витамин Е);
- физиотерапевтические методы включаются при нормализации температуры тела.
Если больной отнесен к 4-ой группе препаратом выбора является защищенный аминопенициллин (или цефалоспорин 3-го поколения) + макролид. Альтернативный препарат, при непереносимости, фторхинолон 3-4 поколония+B-лактам. Второй ряд − карбапенем + фторхинолон 3-4 поколения (или макролид). Антибиотики вводятся только внутривенно.
Проводится коррекция гемодинамических, микроциркулярных нарушений, дезинтоксикационная терапия (физиологический раствор, 5% раствор глюкозы), оксигенотерапия, бронхолитическая терапия. Используются также муколитики, антиоксиданты, жаропонижающие и обезболивающие средства.
По показаниям: кортикостероиды, иммуномодуляторы, антиферментные препараты, бронхоскопия.
Возможные осложнения
Осложнения возникают из−за действия бактериальных токсинов на стенки сосудов. Наиболее опасные из них:
- острая сердечно−сосудистая и дыхательная недостаточность;
- инфекционный токсический шок;
- артериальная гипотензия;
- миокардит;
- экссудативный плеврит;
- абсцедирование.
Для предупреждения осложнений крупозной пневмонии необходимо своевременное применение лекарственных средств, соответствующих этиологии основного заболевания, – антибиотиков. При плеврите, легочной деструкции, пиопневмотораксе требуется хирургическое пособие.
Прогноз и летальность
Для жизни и трудоспособности прогноз благоприятный.
Смертельные случаи происходят в первые 3 дня у 17% лиц из группы риска. Причины − острая дыхательная недостаточность, инфекционно-токсический шок и бактериемия.
Полезное видео
Чем опасно воспаление легких, как не заболеть и как правильно лечиться:
Заключение
Крупозная пневмония в большинстве случаев провоцируется пневмококками. Возникает у ослабленных лиц. Протекает тяжело. Выздоровление происходит при назначении антибиотиков и сопутствующей медикаментозной терапии.
Для профилактики проводится вакцинация детей с рождения до 6 лет. Вакцина Превенар-13 входит в Национальный календарь Российской Федерации с 2014 года.
Также:
крупозная пневмония, лобарная пневмония, фибринозная пневмония, плевропневмония
Версия: Справочник заболеваний MedElement
Категории МКБ:
Долевая пневмония неуточненная (J18.1)
Общая информация
Краткое описание
Долевая пневмония — острое, бактериальное инфекционное заболевание с поражением крупной части или целой доли легкого и его висцеральной плевры.
Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную, отдельную форму пневмонии, что клинически важно при неуточненном возбудителе.
Период протекания
Минимальный период протекания (дней):
11
Максимальный период протекания (дней):
не указан
Описание:
Длительность протекания заболевания указана для молодых пациентов с неотягощенным фоном.
Этиология и патогенез
Наиболее часто возбудителем крупозной пневмонии являются пневмококки Френкеля-Вексельбаума (до 95%), дипломацилла Фридлендера (Klebsiella pneumoniae), стафилококки, стрептококки, эшерихии (кишечная палочка), смешанная флора.
В развитии классическая долевая пневмония (ДП) проходит четыре стадии. Стадии не проявляются в четкой последовательности, а могут «перекрывать» друг друга.
1. стадия прилива характеризуется утяжелением и покраснением легкого и приобретением им тестоватой консистенции.При микроскопии видны полнокровные легочные сосуды, альвеолярный выпот с единичными нейтрофилами и , нередко, многочисленными бактериями.
2. стадия красного опеченения. пораженная доля ярко-красного цвета, плотная безвоздушнаяи на ощупь напоминает ткань печени. При микроскопии просвет альвеол заполнен эритроцитами, нейтрофилами и фибрином.
3. стадия серого опеченения. Поверхность легких серовато-коричневого цвета , сухая. При микроскопии выявляется распад эритроцитов при сохранном гнойно-фибринозном экссудате с большим количеством с большим количеством нейтрофилов и альвеолярных макрофагов. Из-за различий в соотношении компонентов экссудата стадию серого опеченения рекомендуется подразделять на серое опеченение (серую гепатизацию)
— с равным соотношением фибрина и лейкоцитов (СГ),
— с преобладанием лейкоцитов (СГПЛ),
— с преобладанием фибрина (СГПФ),
— с преобладанием фибрина и альвеолярных макрофагов (СГПФМ).
4. стадия разрешения. Экссудат расплавляется до зернистого полужидкого детрита, который впоследствии частично всасывается в кровь, частично поглощается макрофагами, частично откашливается.
Теоретически считается, что первая стадия продолжается 1-3 дня, вторая и третья — по 3-5 дней, разрешение наступает к 7-11 дню болезни. Но, при патанатомическом исследовании, строгой зависимости процесса от сроков не отмечается.
Фибринозная воспалительная реакция плевры (возникающая в самом начале, в ответ на воспаление паренхимы, при консолидации легочной ткани и достижении ею поверхности легкого) называется фибринозным(крупозным) парапневмоническим плевритом. Как и пневмония, плеврит способен к самостоятельному разрешению, но чаще он организуется, оставляя после себя плотные бляшки на поверхности плевры или соединеительнотканные спайки между плевральными листками.
Эпидемиология
Крупозная пневмония диагностируется практически всегда у взрослых, очень редко – у детей; мужчины заболевают чаще, чем женщины. Распространена крупозная пневмония повсеместно, встречается во всех возрастных группах, однако наиболее часто в 18-40 лет.
Частота случаев крупозной пневмонии колеблется, по данным различных авторов. В прошлом процент крупозной пневмонии составлял от 3 до 15 по отношению ко всем внутренним заболеваниям. Во всех современных исследованиях пневмонии, развившиеся вне стационаров — т.н. «community acquired», рассматриваются суммарно и, в лучшем случае, подразделяются только с учетом выделенной микрофлоры, что резко ограничивает возможность определения истинной частоты крупозной пневмонии. Среди аутопсий в России она составляет от 3 до 6 %.
Отмечается определенная сезонность заболеваемости крупозной пневмонией; большая часть заболеваний наблюдается в периоды с резкими колебаниями метеорологических факторов. Следует отметить, что процент заболеваемости крупозной пневмонией среди других заболеваний легких из года в год уменьшается. Это связано с более ранним началом антибактериальной терапии.
У детей в начале осени встречается наименьшее количество заболеваний, больше всего их бывает весной, иногда в самом начале лета. Крупозные и плюрицентрические пневмонии у детей также как и у взрослых расцениваются как метеоротропные заболевания. Среди мальчиков это заболевание встречается чаще, чем среди девочек.
Факторы и группы риска
— алкоголизм
— плохие материально-бытовые условия
— гипо- и авитаминоз
— плохое питание
— курение
Клиническая картина
Клинические критерии диагностики
-острое начало, озноб, рвота, боли в грудной клетке при вдохе; -цикличность, стойко высокая температура тела, критическое падение температуры;
-отчетливость аускультативных и перкуторных изменений в легких; -«ржавая» или бурая тягучая стекловидная мокрота.
Cимптомы, течение
Заболевание начинается остро, потрясающим ознобом. Среди полного здоровья, обычно во второй половине дня, больной вдруг ощущает резкий холод, начинает дрожать всем телом, зубы у него стучат, чувство тяжелого недомогания заставляет лечь в постель. Озноб длится около получаса и постепенно сменяется сильным жаром. Температура повышается до 39—40°, затем лихорадка принимает постоянный, реже волнообразный характер. Падение температуры обычно критическое; кризис при отсутствии лечения антибиотиками наступает на 7—11-й день и продолжается менее суток. С применением антибиотиков течение крупозной пневмонии может быть оборвано уже в первой фазе. Температура падает до нормы в срок от 2 до 3 дней в 75—80% случаев.
В первые часы заболевания появляется колющая боль в боку, усиливающаяся при дыхании, сухой мучительный кашель. Иногда при нижнедолевой пневмонии боль возникает в области живота, симулируя острый аппендицит, приступ желчнокаменной или почечной колики. Через 2—3 дня болезни появляется густая, вязкая, трудно отделяемая мокрота. Характерно выделение «ржавой» мокроты. Количество ее колеблется от 50 до 100—200 мл в сутки. Больной неспокоен, на щеках лихорадочный румянец (больше на стороне поражения), глаза блестят; заметно движение крыльев носа; около губ и носа часто видно пузырьковое высыпание (herpes).
Дыхание всегда учащено: 30—40 в минуту и более. Оно поверхностно, так как глубокое дыхание болезненно из-за сопутствующего сухого плеврита. При осмотре довольно отчетливо заметно отставание той половины грудной клетки, где расположен воспалительный процесс.
Пальпаторно определяется усиление голосового дрожания в области уплотненной доли легкого. Голосовое дрожание ослабевает при сопутствующем экссудативном плеврите. Данные перкуссии и аускультации зависят от стадии развития воспаления легкого. В первый день заболевания вследствие гиперемии стенок альвеол «перкуторный легочный звук принимает тимпанический оттенок. При выслушивании определяется ослабленное везикулярное дыхание и крепитация (crepitatio indux). Она бывает хорошо слышна на высоте глубокого вдоха, особенно после покашливания. Возникает крепитация вследствие слипания при выдохе и разлипания при вдохе альвеол, покрытых липким экссудатом.
По мере уплотнения легкого соответственно границам пораженной доли определяется тупой тон и бронхиальное дыхание. Нередко можно уловить шум трения плевры. С началом разрешения тупость уменьшается, снова появляется более грубая крепитация (crepitatio redux), выслушиваются мелкопузырчатые хрипы; бронхиальное дыхание постепенно исчезает и заменяется везикулярным.
Бронхофония при крупозной пневмонии усилена. Выявление этого симптома весьма ценно для распознавания очагов воспаления, расположенных в глубине легкого (центральная пневмония).
Поражения других органов.
— У больных крупозной пневмонией развивается тахикардия, нередко наблюдаются аритмии, артериальная гипотония. На электрокардиограмме примерно у 20% больных регистрируется низкий или отрицательный зубец Т во II и III отведениях, смещение сегмента ST. Явления сосудистой недостаточности могут наступить в любой период болезни, но чаще бывает во время кризиса. При развитии миокардита, границы сердечной тупости расширяется, тоны сердца становятся приглушенными и может развиться острый отек легкого. У больного усиливается одышка, лицо становится синюшным, в нижней доле здорового легкого появляются влажные хрипы, затем клокочущие хрипы, слышимые на расстоянии, отхаркивается пенистая розовая мокрота. Во время острой сердечно-сосудистой недостаточности может наступить смерть. При наблюдении за больным крупозной пневмонией следует всегда помнить слова старых врачей: «болеют легкие — опасность со стороны сердца».
— В начале заболевания бывает тошнота и даже рвота. Аппетит резко понижен, язык обложен и сух. Часто наблюдается задержка стула, метеоризм. Нарушается функция печени, что выражается в появлении субиктеричности склер, а иногда и кожи; содержание билирубина в крови повышается.
— Мочеотделение снижено; моча бедна хлоридами (количество их падает с 15—18 до 2—3 г в сутки).
— На высоте заболевания сознание нередко затемнено, могут быть бред, судороги, головная боль, рвота. Больной может пытаться встать с постели и уйти или выпрыгнуть в окно. У лиц, страдающих алкоголизмом, нередко развивается белая горячка. Ранее крупозная пневмония считалась третьей из причин развития психозов у пациентов с инфекционными заболеваниями.
Выделяют несколько особых клинических форм крупозной пневмонии. Атипично крупозная пневмония протекает следующим образом:
— у детей начинается остро, но без озноба, общее состояние тяжелое из-за выраженной интоксикации; часто боли в животе, похожие на приступ аппендицита;
— у стариков характеризуется общим тяжелым состоянием при умеренном подъеме температуры и скудных физикальных данных;
— у алкоголиков наблюдается тяжелое течение с бредом (вплоть до картины белой горячки);
— у больных с верхушечной локализацией — тяжелое течение при весьма скудных физикальных данных. Пневмонией верхней доли чаще болеют дети; для этой формы характерна тяжелая нервная симптоматика (бред, икота, менингизм).
— двустороннее поражение протекает особенно тяжело и молниеносно.
Диагностика
Высокий процент расхождений диагноза (22,4 %) и цифры досуточной летальности (55,3%), по отдельным данным в РФ, свидетельствуют о неудовлетворительном качестве клинической диагностики заболевания на догоспитальном этапе.
Рентгенологическая диагностика. Патогомоничными типичными признаками считаются
— гомогенность инфильтрации доли или сегмента;
— отчетливая плевральная реакция;
— выпуклые границы пораженной доли.
Крупозная пневмония обычно развивается в одном легком (чаще справа) и может захватывать одну, две, три доли или даже быть двусторонней. Иногда при развитии характерной гомогенной пневмонической инфильтрации в проекции доли в контрлатеральном легком визуализируется небольшая очаговая инфильтрация. Данная рентгенологическая «находка» укладывается в клинику крупозной пневмонии и формулировки диагноза не меняет.
Изменения рентгенологической картины в разных стадиях развития долевой пневмонии
|
Стадия. |
Динамика теневой картины |
|
Прилива |
1. Усиление и обогащение легочного рисунка вследствие гиперемии. 2. Расширение тени корня на стороне поражения, с потерей его обычной структуры и последующей гомогенизацией. 3. Прозрачность легочной ткани обычная. 4. Нежное снижение прозрачности легочной ткани. 5. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения. |
|
Красного и серого опеченения. |
1. Интенсивное снижение прозрачности легочной ткани, прилежащая плевра утолщена, тень корня расширена, гомогенизирована. 2. Корень лёгкого, на стороне поражения расширен, тень его гомогенизирована. 3. Более высокое, чем в норме, положение купола диафрагмы, со стороны поражения. |
|
Стадия разрешения |
1. Уменьшение интенсивности тени пораженного участка, неоднородность структуры затемнения. 2. Фрагментация массива тени, и уменьшение её в размерах. 3. Тень корня расширена, не структурная, гомогенизированная. 4. Легочной рисунок усилен, обогащен, на месте, ранее существовавшего снижения прозрачности легочной ткани. |
|
Остаточные изменения, которые определяются в течение 4 недель после «клинического выздоровления» |
1. Усиление и обогащение легочного рисунка. 2. Расширенная и частично гомогенизированная тень корня лёгкого. |
Абсцедирование. После дренирования скиалогическая картина приобретает характерные черты — на фоне затемнения дифференцирутся полости распада. В некоторых случаях полости распада содержат жидкость и секвестры (лучше дифференцируются на томограммах). До дренирования полостей, об абсцедировании может свидетельствовать «ноздреватость» затемнения, что лучше визуализируется на томограммах. При абсцедирующей пневмонии, в отличие от абсцесса, выявляются несколько полостей и значительный участок инфильтрации, т. е. «пневмонический (инфильтративный) компонент» преобладает над «полостным компонентом».
Экссудативный плеврит. Часто долевая пневмония осложняется экссудативным плевритом. В некоторых случаях «реакция плевры» переходит в выраженный экссудативный плеврит с классическим синдромом «субтотального затемнения» нижнего легочного поля с типичной верхней границей в виде линии Демуазо — Эллис — Соколова, со смещением сердечной тени в противоположную сторону.
Разновидности и особенности течения (по скиалогической картине) некоторых пневмоний.
Массивная пневмония.
1. В стадиях опеченения просветы бронхов (светлые полоски) не визуализируются — они обтурированы фибриновой плёнкой.
2. Интенсивность тени поражения больше в медиальных отделах.
3. Тень «затемнения» однородна на всем протяжении. При проведении дифференциальной диагностики с ателектазом отличительным признаком является — отсутствие «уменьшения в объёме».
Перисциссурит. Эта форма крупозной пневмонии скиалогически отображается в виде синдрома «Затемнения без анатомических границ», при которой участки воспалительной инфильтрации локализуются по ходу междолевых щелей (плевры), по периферии долей и отделены от грудной стенки массивом «не пораженной легочной ткани».
Для перисциссурита характерно:
— чёткий контур по ходу междолевой плевры, нечеткость контуров с интактной легочной тканью;
— визуализация просветов сегментарных и субсегментарных бронхов на фоне инфильтрированной легочной ткани;
— стандартная конфигурация междолевых щелей, что свидетельствует об отсутствии объёмного уменьшения;
— некоторая гомогенизация и расширение тени корня на уровне патологического процесса
КТ показана при резистентности к проводимой терапии и в целях дифдиагностики.
ЭКГ целесообразна для ранней диагностики поражений миокарда.
Спирометрия. При анализировании спирометрических значений имеет место смешанный тип вентиляционных показателей — комбинация рестриктивных и обструктивных процессов, даже если клиническая симптоматика бронхиальной обструкции не наблюдается.
Прочие методы визуализации важны для своевременной диагностики осложнений.
Лабораторная диагностика
Выделение возбудителя. Т.к. этиология заболевания почти исключительно связана с пневмококком, его высеваемость составила 24 %. Бактериоскопически ланцетовидный диплококк определен в 100 % исследований, гистобактериоскопически в 86,2 %. Таким образом бактериоскопия мокроты остается «золотым стандартом» в диагностике этиологии долевой пневмонии.
ОАК. явный нейтрофильный лейкоцитоз до 20- 30х109/л, сдвиг лейкоцитарной формулы влево до юных типов нейтрофильных гранулоцитов и миелоцитов. О значительной патогенности возбудителей болезни и низкой устойчивости иммунитета свидетельствует гиперлейкоцитоз более 40х109/л или лейкопения менее 5х109/л. Часто регистрируют токсическую зернистость нейтрофилов. Количество эозинофилов уменьшается, эозинофилия диагностируется только при тяжелых формах. Часто регистрируют относительный или абсолютный моноцитоз и лимфопения. СОЭ в большинстве случаев значительно повышена. Тяжелые формы характеризуются тромбоцитопенией и геморрагическими высыпаниями
Биохимия.
СРБ — главный значимый биохимический маркер пневмонии. Диагноз пневмонии следует считать вероятным при значении показателя >100 мг/л, а низкий уровень СРБ (<20 мг/л) делает данный диагноз маловероятным. Наряду с этим в сыворотке крови пациентов крупозной пневмонией стремительно нарастает титр других острофазовых соединений — сиаловых кислот, церулоплазмина, фибриногена (>12 мкмоль/л).
При анализе белковых компонентов отмечается увеличение концентрации а2- и у-глобулинов. В острой фазе возрастает концентрация иммуноглобулинов, главным образом IgM. При длительном течении крупозной пневмонии типично уменьшение количества иммуноглобулинов.
ОАМ. протеинурия, уробилинурия, цилиндурия, признаки олигоурии.
Дифференциальный диагноз
Долевую (абсцедирующую) пневмонию необходимо дифференцировать с казеозной пневмонией. Трудности возникают особенно часто при локализации пневмонии в верхних долях, а туберкулезного поражения — в нижних, и связаны с тем, что в начальный период казеозной пневмонии в мокроте еще нет микобактерий туберкулеза, а клинико-рентгенологическая симптоматика этих заболеваний весьма сходна. Однако следует отметить, что у больных туберкулезом легких еще задолго до возникновения заболевания отмечается слабость, потливость и утомляемость. Они предъявляют меньше жалоб, не могут точно назвать день заболевания и подчас вовсе не считают себя больными. Для крупозной пневмонии характерно острое начало с лихорадкой, болью в груди, кашлем, кровянистой мокротой. Туберкулезный инфильтрат отличается отпневмонического более четкими контурами. Как правило, в легких находят петрификаты.
В периферической крови при туберкулезном процессе находят лейкопению и лимфоцитоз, для крупозной пневмониихарактерны выраженный лейкоцитоз со сдвигом влево, значительно ускоренно СОЭ. Положительные туберкулиновые пробы, и особенно обнаружение микобактерий, подтверждают туберкулезный характерпневмонии. В дифференциальной диагностике следует учитывать предрасполагающие, вероятные признаки туберкулеза.
К первой группе факторов относятся частые и длительные простудные заболевания, сахарный диабет, алкоголизм, курение, силикоз, лечение кортикостероидами, ко второй — контакт с больным туберкулезом, ранее перенесенный туберкулез, положительная туберкулиновая проба, отсутствие эффекта от неспецифической противовоспалительной терапии и пр.
ТЭЛА,
Для тромбоэмболии мелких ветвей легочной артерии характерно внезапное, часто приступообразное появление одышки или диспноэ с резкой болью в грудной клетке. Нередко отсроченное (на 3-5 дней) повышение температуры тела без предшествующего озноба. Отсутствие выраженной интоксикации в начале заболевания даже при высокой температуре, кровохаркание с выделением мокроты красноватого цвета. Часто на электрокардиограмме отмечаются, признаки гипертрофии или перегрузки правых отделов сердца при незначительно выраженной инфильтрации или даже при ее отсутствии. Для больных с тромбоэмболией ветвей легочной артерии характерна иктеричность, которая не сопровождается поражением печени. Физикальные методы исследования не специфичны, и не имеют решающего диагностического значения.
Важную роль играет рентгенологическое исследование, при помощи которого удается определить выбухание конуса легочной артерии, резкое расширение корня легкого, регионарное ослабление или исчезновение легочного рисунка и высокое стояние купола диафрагмы на стороне поражения. Спустя несколько суток, можно констатировать признаки инфаркта легкого, проявляющиеся в возникновении затемнения в виде «груши», полосы или «ракеты». Из биохимических показателей имеет значение повышение уровня лактатдегидрогеназы и билирубина.
Долевую пневмонию целесобразно дифференцировать с очагово-сливной бронхопневмонией (J18.0) для которой характерны связь с респираторными заболеваниями, более постепенное, размытое начало, отсутствие цикличности в клиническом течении, наличие очагов и отсутствие характерных долевых и плевритных изменений на рентгенограмме, слизистый или слизисто-гнойный характер мокроты..
Осложнения
Осложнения чаще наблюдаются со стороны органов дыхания (плеврит, иногда гнойный, хроническая пневмония, абсцесс легкого), значительно реже — со стороны других органов (нефрит, гепатит, менингит, перикардит). Среди легочных осложнений, наиболее частыми были нагноения (30,9 %), поражения сосудов (21,1 %), экссудативный плеврит (19,1 %). Важными внелегочными осложнениями были менингит (11,2 %), кровоизлияния в надпочечники (4,6 %), перикардиты и эндокардиты с поражением аортального клапана (3,3 %). Танатогенетически значимыми в целом из осложнений были изменения в сердце (33,5 %), почках (34,2 %).
Лечение
1. Прогностически очень важным является быстрое, не позже 4 ч после постановки диагноза, начало антимикробной терапии.
2. С целью улучшения эффективности терапии следует разделять пациентов на группы по возрасту (моложе и старше 65 лет) и по тяжести протекания пневмонии (возможно использование шкал PORT,CURB-65/CRB-65 определяющих также прогноз и место лечения).
3. Наиболее активными антипневмококковыми β -лактамами остаются карбапенемы. Высокая чувствительность пневмококков сохраняется также к действию цефепима, цефтриаксона и цефотаксима. Среди пероральных β-лактамных антибиотиков максимальной активностью в отношении S.pneumoniae обладает амоксициллин. Использование цефуроксима при лечении пневмонии с бактериемией, вызванной штаммами пневмококка, нечувствительными к пенициллину, как показали результаты исследований, ассоциируется с увеличением смертности пациентов.
4. Сохраняет свою значимость парентеральная антибактериальная терапия бензилпенициллином. Результаты исследований, на которые ссылаются европейские эксперты, свидетельствуют об эффективности использования бензилпенициллина (3,2 млн ЕД 6 раз в сутки) и цефалоспоринов III поколения (цефтриаксон 1г/2 раза в сутки и цефотаксим 2 г /4 раза в сутки) для лечения экстраменингеальных пневмококковых инфекций, вызванных штаммами возбудителя с МПК (минимальной подавляющей концентрацией) пенициллина ≤8 мг/л. Применение пероральных цефалоспоринов при пневмококковых инфекциях, вызванных штаммами с МПК пенициллина ≥2 мг/л, является нецелесообразным.
5. При аллергии на бета-лактамы целесообразно назначение «респираторных» фторхинолонов, которые сохраняют высокую эффективность: частота выявления устойчивости к препаратам данной группы в европейских странах составляет около 1%.
6. Доксициклин не рекомендован в связи с высокой резистентностью к нему на территории РФ (до 22%).Данные мониторинга устойчивости S. pneumoniae к АМП в европейских странах, полученные в рамках исследования EARSS ( European Antimicrobial Resistance Surveillance System), свидетельствуют о широком распространении штаммов пневмококка, резистентных к пенициллину и эритромицину ( до 47% в некоторых странах Европы).
7. Таким образом препаратами первой линии при нетяжелом течении и невыявленном возбудителе являются
Аминопенициллин ± макролид
Ингибиторозащищенный аминопенициллин ± макролид
Цефотаксим или цефтриаксон ± макролид
Левофлоксацин
Моксифлоксацин
Бензилпенициллин ± макролид
Высокая чувствительность пневмококка к пенициллинам и цефафалоспоринам позволяет использовать эти антибиотики в качестве диагностического теста. Их назначение в 2/3 случаев пневмококковой пневмонии приводит к нормализации температуры тела в течение 3 дней, резкому снижению интоксикации и лейкоцитоза в периферической крови. У 1/3 больных такое лечение малоэффективно, нормализация температуры тела происходит только через 6-7 дней. Обычно это наблюдается при поражении более чем одной доли легкого либо у лиц, страдающих алкоголизмом или сопутствующими заболеваниями (ИБС, хронические обструктивные болезни легких, гепатит). Тяжелая долевая пневмония стабилизируется в среднем через 3-5 дней на фоне адекватного антибактериального лечения. Критерии стабилизации — снижение температуры тела менее 38 °С; ЧД менее 25 /мин; САД более 90 мм рт. ст., ЧСС менее 100 уд/мин; способность принимать пищу; нормальная сфера сознания.
Прогноз
Зависит от наличия и тяжести осложнений, преморбидного фона, возраста. В целом прогноз благоприятен. Прежнее резкое снижение уровня смертности на фоне ранней массивной антибактериальной терапии теперь стабилизировалось на цифрах 3-6% в молодой группе пациентов и даже имеет тенденцию к повышению в группе пожилых пациентов с тяжелым течением ДП до 15-30%. Конкретные данные существенно разнятся. В Соединенных Штатах между 1999-2007 было зарегистрировано 14 121 смертей , где подрубрика J18.1 была указана в качестве основной причины смерти.
Критерии тяжести, определяющие повышенный риск летального исхода.
— возраст страше 65 лет,
— наличие сопутсвующих заболеваний,
— состояние после спленэктомии,
— хронический алкоголизм,
— нарушение интеллектуально-мнестического статуса
— ЧДД>30/мин, АД сист<90 мм.рт.ст., АДдиаст<60 мм.рт.ст., Т>38,3C
— метастатические (экстрапульмональные) очаги инфекции
— количество лейкоцитов в периферической крови <4000/мкл или >30 000/мкл
— почечная недостаточность
— PaO2 < 60 mmHg, PaCO2> 50 mm Hg при дыхании комнатным воздухом,
— многодолевое или двусторонее поражение, значительный плевральный выпот, формирование очагов деструкции
— необходимость респираторной поддержки,
— метаболический ацидоз,
— коагулопатия потребления,
— функциональная недостаточность внутренних органов.
Госпитализация
В экстренном порядке в отделение терапии, пульмонологии, интенсивной терапии.
Критериями для перевода в ОИТ взрослых пациентов служат:
— ЧДД>30/min
— необходимость проведения ИВЛ
— двусторонняя или многодолевая пневмония с быстрым прогрессом рентгенологических признаков в течение 48 часов,
— септический шок,
— необходимость применения вазопрессоров для поддержания АД,
— тяжелая ДН (Pao2/Fio2 < 250)
— острая почечная недостаточность
— диурез < 30 мл/час
Довольно часто (до 50 % случаев) долевая пневмония не распознается при жизни или больные поздно госпитализируются (до 60 %).
Профилактика
Крупозная пневмония не оставляет после себя иммунитета. С целью специфической профилактики пневмококковой ВП с вторичной бактериемией применяют 23-валентную вакцину, содержащую очищенные капсулярные полисахаридные антигены S.pneumoniae (категория доказательств А).
Вакцинация рекомендуется лицам с высоким риском развития пневмококковых инфекций, включая лиц в возрасте старше 65 лет, а также пациентов в возрасте от 2 до 64 лет с определенными заболеваниями внутренних органов (хронические заболевания сердечно-сосудистой системы, хронические заболевания легких, сахарный диабет, алкоголизм, хронические заболевания печени и др.).
Ревакцинации подлежат лица в возрасте старше 65 лет, если первая вакцинация проводилась, по крайней мере, 5 лет назад, и в тот период они были моложе 65 лет. .
Информация
Источники и литература
-
- —
-
Дамианов И. Секреты патологии /перевод с англ. под ред. Коган Е. А., М.:2006
- —
Информация
1. Современная характеристика крупозной пневмонии по материалам паталогоанатомических вскрытийтема диссертации и автореферата по ВАК 14.03.02, кандидат медицинских наук Свистунов, Владимир ВладимировичНаучная библиотека диссертаций и авторефератов disserCat
http://www.dissercat.com/content/sovremennaya-kharakteristika-krupoznoi-pnevmonii-po-materialam-patalogoanatomicheskikh-vskry#ixzz2G3AtK8JF
2
. http://pharma-it.ru/vnbolezni/dyhaniye/180-krupoznaya-pnevmoniya.html
3. http://www.journey-onco.com/index.php?option=com_content&view=article&id=47:2011-04-14-16-39-40&catid=4:2011-03-01-18-45-57&Itemid=5
4. http://www.radiomed.ru/publications/osnovy-ogk-pnevmonii-rentgenodiagnostika-pnevmonii
5. Визер В.А.. Лекции по терапии, 2011
6.
Рекомендации по ведению взрослых пациентов с инфекциями нижних дыхательных путей
(По материалам согласительных рекомендаций Европейского респираторного общества и Европейского общества клинической микробиологии
и инфекционных заболеваний, 2011 г.)
А.И. Синопальников,А.Г. Романовских Российская медицинская академия последипломного образования, Москва
Клиническая микробиология и антимикробная химиотерапия 2012, Том 14, № 1
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Долевая пневмония (Крупозная пневмония, Лобарная пневмония, Плевропневмония)
Долевая пневмония – это острое инфекционно-аллергическое воспаление, захватывающее одну или несколько долей легкого и плевру. Долевая пневмония проявляется ознобом, лихорадкой, головной и плевральной болью, общей слабостью, потливостью, одышкой, влажным кашлем. Диагноз долевой пневмонии ставят, исходя из анамнеза, аускультации, данных рентгенографии легких, клинического анализа крови. При долевой пневмонии важно раннее назначение антибиотиков, лечение ОДН, проведение симптоматической и дезинтоксикационной терапии, физиолечения.
Общие сведения
В зависимости от клинико-морфологических признаков в пульмонологии выделяют пневмонию долевую (крупозную, плевропневмонию) и очаговую (дольковую, бронхопневмонию). Заболеваемость различными формами острой пневмонии довольно высока: среди неспецифических заболеваний легких пневмонии составляют 29,3% случаев. Для долевой или лобарной пневмонии характерно поражение целой доли легкого (респираторных бронхиол и альвеолярной ткани без заинтересованности более крупных бронхов) и вовлечение плевры. Долевой пневмонией болеют преимущественно взрослые, реже — дети.
Долевая пневмония
Причины
Возбудителями большинства случаев долевой пневмонии являются различные штаммы пневмококка (реже – другие микроорганизмы, например — диплобацилла Фридлендера), которые могут попадать в легкое обычно брохогенным, реже гематогенным или лимфогенным путем.
Развитие долевой пневмонии тесно связано с персистенцией пневмококка в носоглотке здорового человека и предварительной сенсибилизацией организма к его антигенам. Острое начало заболевания возможно на фоне полного здоровья при отсутствии контактов с больными или при повторном попадании пневмококков в дыхательные пути.
Факторы риска
Риск развития долевой пневмонии может повышаться на фоне:
- переохлаждения
- перенесенных гриппа и ОРВИ
- стресса
- снижения общего и местного иммунитета
- травмы
- чрезмерных физических нагрузок.
Развитию долевой пневмонии способствуют различные фоновые состояния:
- ХОБЛ
- туберкулез
- сахарный диабет
- ИБС
- онкологические заболевания
- хронический алкоголизм.
Патогенез
Патогенетическая картина долевой пневмонии характеризуется развитием гиперчувствительности немедленного типа. Гиперергическая реакция в респираторном тракте вызывает острые воспалительные изменения в легочной паренхиме, и процесс, начавшись в одном или нескольких очагах, через межальвеолярные поры Кона быстро распространяется по ткани легкого. Повреждение мелких кровеносных и лимфатических сосудов легких иммунными комплексами и ферментами микроорганизмов при долевой пневмонии приводит к выраженным нарушениям сосудистой проницаемости и появлению фибринозного экссудата.
В зависимости от морфологических изменений ткани легких в развитии классической долевой пневмонии выделяют 4 стадии:
- прилива
- красного опеченения
- серого опеченения
- разрешения.
Симптомы долевой пневмонии
Долевая пневмония отличается внезапным, острым началом. Среди ранних симптомов заболевания выделяют общеинтоксикационные (появление сильного озноба, далее постоянного, в течение 7-10 суток, лихорадочного состояния с подъемом температуры выше 39°С, головную боль, общую слабость, потливость) и бронхолегочные (одышку, плевральные боли на пораженной стороне, связанные с дыханием, кашель, отделение мокроты).
Температурная реакция организма отражает характер развития воспалительного процесса в легком: при неосложненной долевой пневмонии суточные колебания температуры небольшие (0,5-1°С); при развитии гнойно-деструктивных и септических осложнений – более 1-2 °С с повторяющимися ознобами; у пожилых и ослабленных пациентов – лихорадка может отсутствовать.
Боль в грудной клетке при долевой пневмонии носит острый интенсивный характер, имеет четкую локализацию, усиливается на высоте глубокого вдоха и при наклоне тела в здоровую сторону, поэтому дыхание часто поверхностное.
Характерный для долевой пневмонии кашель в первые двое суток заболевания сухой и непродуктивный, часто появляется на глубоком вдохе вместе с плевральными болями; с появлением фибринозного экссудата (3-4 сутки) при кашле начинает отделяться небольшое количество вязкой, слизисто-гнойной или «ржавой» (с примесью крови) мокроты.
Выраженность одышки при долевой пневмонии зависит от стадии и тяжести воспалительного процесса, наличия отягощенного анамнеза. У пациентов молодого возраста обычно наблюдается небольшое ощущение нехватки воздуха и тахипноэ при физической нагрузке; при тяжелом течении долевой пневмонии и сопутствующих заболеваниях легких и сердца — возникает острая дыхательная недостаточность (ОДН) с одышкой в состоянии покоя, мучительным чувством нехватки воздуха, цианозом носогубного треугольника.
Вследствие интоксикации при долевой пневмонии происходит быстрое нарастание общей слабости, развитие адинамии, неврологической симптоматики: возбуждения, бессонницы, бреда и галлюцинаций, потери сознания. Часто наблюдаются различные функциональные расстройства — тяжесть в эпигастрии, потеря аппетита, метеоризм, неустойчивый стул, желтушное окрашивание кожи, склер глаз и слизистых, боли в мышцах и суставах, аритмия, тахикардия, глухость тонов сердца, снижение АД, сосудистая и сердечная недостаточность.
Исходя из особенностей клинической картины, различают три формы долевой пневмонии: верхнедолевую, нижнедолевую и центральную.
- При верхнедолевой форме – течение заболевания тяжелое с ярко выраженной симптоматикой, гемодинамическими и неврологическими нарушениями
- При нижнедолевой форме – возникает псевдокартина «острого живота» с лихорадкой, ознобом и «ржавой» мокротой
- При центральной форме долевой пневмонии — воспалительный процесс развивается в глубине легочной паренхимы и имеет слабо выраженную симптоматику.
Осложнения
Легочные осложнения долевой пневмонии вызваны нарушением фибринолитической функции нейтрофилов. Они включают:
- абсцесс и гангрену легкого
- парапневмонический плеврит
- эмпиему плевры
Внелегочные осложнения возникают при распространении инфекции лимфогенным или гематогенным путем. К ним относятся:
- гнойный медиастинит и перикардит
- гнойный артрит
- перитонит
- абсцесс мозга
- гнойный менингит
- эндокардит с поражением аортального клапана
- развитие сердечной недостаточности.
Диагностика
Трудности ранней диагностики долевой пневмонии в современных условиях обусловлены достаточно многообразной клинической картиной заболевания и стертостью симптомов. Диагностика долевой пневмонии начинается с расспроса больного (наличие жалоб, факторов риска, сопутствующих заболеваний и т.д.) и его физикального обследования. Подозрение на долевую пневмонию должно вызвать наличие высокой лихорадки и других симптомов интоксикации, одышки, кашля, плевральных болей, цианоза губ и кончика носа.
- Физикальные данные. Диагностическими признаками долевой пневмонии при физикальном исследовании являются: наличие тахикардии и учащенного поверхностного дыхания; отставание грудной клетки на стороне поражения в акте дыхания; локальная болезненность грудной клетки; усиление голосового дрожания и бронхофонии, перкуторная тупость. При аускультации в случае долевой пневмонии выслушивается характерная инспираторная крепитация и шум трения плевры, позднее может определяться патологическое бронхиальное дыхание (жесткое или ослабленное везикулярное), влажные глухие или звучные мелкопузырчатые хрипы.
- Рентгенологические данные. Особое значение для подтверждения диагноза долевой пневмонии имеют результаты рентгенографии легких в 2-х проекциях: на рентгенограммах выявляется усиление легочного рисунка и неструктурность корня в зоне поражения в начале заболевания; однородные сегментарные очаги инфильтрации на периферии легочных полей на 4-6 день.
- Лабораторные данные. При исследовании периферической крови больного с долевой пневмонией отмечаются лейкоцитоз со сдвигом формулы влево (в очень тяжелых случаях – лейкопения), увеличение СОЭ, гиперфибриногенемия. Выявить возбудителя долевой пневмонии помогает посев мокроты на микрофлору с определением чувствительности к антибиотикам.
Дифференциальная диагностика долевой пневмонии необходима с острым холециститом, язвой желудка или 12-пертной кишки, острым аппендицитом или панкреатитом (при острых болях в различных отделах живота); с инфарктом легкого (при длительном кашле и отделении кровянистой мокроты); бронхоэктатической болезнью, геморрагическим трахеобронхитом, туберкулезом и бронхогенным раком легкого (при кровохарканье).
КТ ОГК. Правосторонняя верхнедолевая пневмония.
Лечение долевой пневмонии
Антибиотикотерапия
В лечении долевой пневмонии ведущую роль имеет антибиотикотерапия, которую необходимо начать сразу, не дожидаясь результатов бакпосева мокроты, используя эмпирический метод с учетом резистентности возбудителя к наиболее употребляемым препаратам. При внебольничной долевой пневмонии используют аминопенициллины (ампициллин, тикарциллин), фторхинолоны III поколения (ципрофлоксацин, офлоксацин), иногда при тяжелом течении заболевания и непереносимости пенициллинов — макролиды и цефалоспорины III – IV поколения.
При госпитальной долевой пневмонии в схему лечения включают пенициллины, цефалоспорины, фторхинолоны, карбапенемы, аминогликозиды (иногда в комбинации друг с другом или с заменой одного на другой). Продолжительность антибиотикотерапии зависит от степени тяжести и характера течения долевой пневмонии, адекватности и своевременности проводимого лечения, темпов нормализации состояния больного, динамики лабораторных, рентгенологических показателей и может составлять от 7-10 до 14–21 дней.
Вспомогательное лечение
В остром периоде долевой пневмонии показан постельный режим, обильное теплое питье и полноценное питание. Дополнительно при долевой пневмонии проводится противовоспалительная терапия, прием жаропонижающих, антигистаминных препаратов, муколитиков, иммуностимуляторов. Назначают физиотерапевтические процедуры: лекарственный электрофорез (с кальцием хлоридом, гиалуронидазой), УВЧ, лекарственные ингаляции, массаж грудной клетки и ЛФК.
Лечение осложнений
Лечение ОДН при долевой пневмонии включает по показаниям: ИВЛ, лечебную бронхоскопию, оксигенотерапию. При наличии инфекционно-токсического шока проводят стабилизацию АД, коррекцию метаболического ацидоза и микроциркуляторных нарушений, инфузионную терапию, ингибирование протеолитических ферментов.
Прогноз и профилактика
Прогноз долевой пневмонии определяется наличием факторов риска развития осложнений (дети до 5 лет и пожилые люди, лица с тяжелыми сопутствующими заболеваниями, снижение иммунитета, бактериемия и др.). Исход благоприятен при своевременном обращении к пульмонологу, адекватной терапии, а также у молодых пациентов без сопутствующей патологии. Более длительное лечение долевой пневмонии требуется при поражении более чем одной доли легкого, а также у пациентов с сопутствующими заболеваниями (ИБС, ХОБЛ, гепатит) или страдающих алкоголизмом.
Мерами профилактики долевой пневмонии могут служить закаливание, физическая активность, предупреждение переохлаждения и стрессов, санация очагов хронической инфекции.
|
Литература 1. Пневмонии: клиника, диагностика, лечение и профилактика: учебно-методическое пособие/ Саливончик Д.П. – 2015. 2. Пневмонии: учебное пособие для студентов/ Бараховская Т. В. – 2017. 3. Внебольничная пневмония у детей: распространенность, диагностика, лечение и профилактика: Научно-практическая программа. – 2011. |
Код МКБ-10 J18.1 |
Долевая пневмония — лечение в Москве
Пневмони́я (др.-греч. πνευμονία — «болезнь лёгких», от др.-греч. πνεύμων — «лёгкое»), воспаление лёгких — воспаление лёгочной ткани обычно инфекционного происхождения с преимущественным поражением альвеол (развитием в них воспалительной экссудации). Пневмонии, вызванные инфекциями, являются формой острой респираторной инфекции, затрагивающей лёгкие. Основными возбудителями пневмонии являются бактерии и вирусы, реже её вызывают микоплазмы, грибы и паразиты.
Термин «пневмония» объединяет большую группу болезней, каждая из которых имеет свою этиологию, патогенез, клиническую картину, рентгенологические признаки, характерные данные лабораторных исследований и особенности терапии. В общем случае пневмонии могут быть микробной (бактерии, вирусы, простейшие), токсической, аллергической, аутоиммунной, ожоговой, лучевой этиологии[7].
Основными методами диагностики являются рентгенологическое исследование лёгких и исследование мокроты, основным методом лечения — антибактериальная терапия. Поздняя диагностика и задержка с началом антибактериальной терапии ухудшают прогноз заболевания. В некоторых случаях возможен смертельный исход.
Пневмония является причиной смертности 15 % детей до 5 лет во всем мир. 808 694 детей до 5 лет умерли от пневмонии в 2017 год. От пневмонии умирает каждый 64-й заболевший этой опасной болезнью. Пневмония даёт опасные осложнения различным органам заболевшего человека.
Классификация
По критерию распространённости процесса пневмония может быть:
· очаговой — то есть занимать небольшой очаг лёгкого (бронхопневмония — респираторные отделы + бронхи);
· сегментарной — распространяться на один или несколько сегментов лёгкого;
· долевой — захватывать долю лёгкого. Классическим примером долевой пневмонии является крупозная пневмония — преимущественно альвеолы и прилежащий участок плевры;
· сливной — слияние мелких очагов в более крупные;
· тотальной — если распространяется на всё лёгкое.
Кроме того, пневмония может быть односторонней, если поражено только одно лёгкое, и двусторонней, если больны оба лёгких.
В зависимости от триггера выделяют:
· первичную пневмонию — выступает как самостоятельное заболевание;
· вторичную пневмонию — развивается на фоне другой болезни; например, вторичная пневмония на фоне хронического бронхита;
· радиационную форму — возникает на фоне проведения рентгенорадиевого лечения онкологических патологий;
· посттравматическую — возникает в результате травм грудной клетки, итогом которых становится задержка бронхиального секрета и нарушение вентиляции легких, что приводит к воспалительным процессам в легочных тканях.
По основанию происхождения пневмония делится на:
· инфекционную — развивается под воздействием пневмококков, клебсиелл, стафилококков, стрептококков и иных бактерий;
· вирусного генеза — наиболее часто встречается герпетическая форма при поражении вирусом Эпштейна—Барр или цитомегаловируса;
· грибкового генеза — возбудителями заболевания могут выступать грибы — плесневые (Aspergillus, Mucor), дрожжеподобные (Candida), эндемичные диморфные (Blastomyces, Coccidioides, Histoplasma), пневмоцисты (Pneumocystis);
· смешанный тип — вызывается одновременно двумя и более видами возбудителей.
По характеру течения процесса выделяются:
· пневмония острая — в свою очередь, разделяется на остротекущую (до 3 недель) и затяжную (до 2 месяцев);
· пневмония подострая — клиническая продолжительность — ориентировочно 3-6 недель;
· хроническая пневмония (в настоящее время исключено из классифкаций) — отличается слабой интенсивностью и большой продолжительностью — от нескольких месяцев до многих лет и десятилетий.
По степени течения пневмония может иметь лёгкую, среднюю и тяжёлую степень течения.
Заболевание может протекать с функциональными изменениями (хронической дыхательной или сердечной недостаточностью), без таковых изменений, и в, зависимости от наличия или отсутствия осложнений, выделяют пневмонии осложнённые и неосложнённые.
Различают также:
· 1. Внебольничная пневмония:
1.1 с нарушением иммунитета;
1.2 без нарушения иммунитета;
1.3 аспирационная;
· 2. внутрибольничная (нозокомиальная) пневмония:
2.1 аспирационная;
2.2 вентиляционная;
2.3 цитостатическая (на фоне приёма цитостатиков);
2.4 реципиенты донорских органов.
· 3. пневмония, связанная с медицинским вмешательством:
3.1 частые госпитализации;
3.2 гемодиализ;
3.3 парентеральное введение лекарств;
3.4 жители домов престарелых.
Пневмонии, вызванные различными возбудителями
К этой группе можно отнести пневмонии, вызванные различными возбудителями, которые имеют различные эпидемиологические, клинические и анатомические проявления, нуждаются в различной терапии и методах профилактики, пневмонию при ВИЧ инфекции и больничную пневмонию.
Распространение
В год диагноз пневмония ставится более 17 млн человек, при этом мужчины болеют на 30 % чаще, чем женщины. К особым группам риска следует отнести детей до 5 лет и пожилых людей в возрасте старше 65 лет. При этом стоит отметить достаточно высокую смертность относительно других заболеваний: 8,04 % у мужчин и 9,07 % у женщин.
Заболеваемость пневмонией зависит от многих факторов: уровня жизни, социального и семейного положения, условий труда, контакта с животными, путешествий, наличия вредных привычек, контакта с больными людьми, индивидуальных особенностей человека, географической распространённости того или иного возбудителя. В 2017 году в России превышение цифр по внебольничным пневмониям наблюдалось в 44 субъектах страны. Было также зарегистрировано необычно большое количество эпидемических очагов.
Пневмония остаётся одной из самых частых причин смерти детей и пожилых людей в наше время, особенно в социальных заведениях (дет. домах, интернатах, местах лишения свободы). Распространенность пневмонии в вооруженных силах составляет до 35-40 случаев на тысячу человек. Каждый десятый случай пневмонии у военнослужащих по призыву протекает тяжело. Резко увеличивается частота пневмоний у пожилых больных в то время, когда они лечатся в госпитальных учреждениях по поводу другого заболевания. Существуют и резкие различия в этиологии больничной и внебольничной пневмонии.
Патогенез пневмонии
При пневмонии альвеолы наполняются жидкостью, которая препятствует попаданию кислорода в кровеносный сосуд.
Факторы, предрасполагающие к развитию пневмонии
Дети раннего возраста:
· внутриутробная гипоксия и асфиксия;
· родовая травма;
· пневмопатии новорождённого;
· врождённые пороки сердца;
· пороки развития лёгкого;
· муковисцидоз;
· наследственные иммунодефициты;
· гипотрофии;
· гиповитаминозы.
Дети школьного возраста:
· хронические очаги инфекции в носоглотке;
· рецидивирующие бронхиты;
· муковисцидоз;
· приобретённые пороки сердца;
· иммунодефицитные состояния;
· курение.
Взрослые:
· курение и хронический бронхит;
· хронические болезни лёгких;
· эндокринные заболевания;
· сердечная недостаточность;
· иммунодефицитные состояния;
· хирургические операции грудной клетки и брюшной полости;
· длительное пребывание в горизонтальном положении;
· алкоголизм.
Клиническая картина
«Типичная» пневмония характеризуется резким подъёмом температуры, кашлем с обильным выделением гнойной мокроты и, в некоторых случаях, плевральной боли. При исследовании: укорочение перкуторного звука, жёсткое дыхание, усиленная бронхофония, усиленное голосовое дрожание, сначала сухие, а затем влажные, крепитирующие хрипы, затемнение на рентгенограмме. Такую пневмонию вызывают Streptococcus pneumoniae
«Атипичная» пневмония характеризуется постепенным началом, сухим, непродуктивным кашлем, преобладанием в клинической картине второстепенных симптомов — головной боли, миалгии, боли и першения в горле, слабости и недомогания при минимальных изменениях на рентгенограмме. Этот тип пневмонии вызывают, как правило, Mycoplasma pneumoniae (микоплазменная пневмония), Legionella pneumophila (легионеллёзная пневмония), Chlamydia pneumoniae (хламидийная пневмония), Pneumocystis jirovecii (пневмоцистная пневмония).
«Вторичная»: аспирационная, септическая, на фоне иммунодефицита, гипостатическая, посттравматическая и другие.
Аспирационная пневмония — развивается после вдыхания в лёгкие инородной массы (рвотные массы во время операции, потери сознания, травмы, у новорождённых аспирация амниотической жидкости во время родов), при этом микробы — возбудители пневмонии — попадают в лёгкие в составе этой инородной массы. Аспирационная пневмония развивается по типу очаговой пневмонии.
Крупозная пневмония
Ввиду особенностей развития крупозную пневмонию вполне целесообразно рассматривать как более или менее своеобразную форму пневмонии. При крупозной пневмонии патологический процесс проходит несколько стадий. В I стадии — стадии гиперемии и прилива — воспаление в альвеолах приводит к их расширению и появлению в них экссудата. Во II стадии — стадии опеченения — сначала в альвеолярный экссудат из расширенных сосудов поступают эритроциты. Воздух из альвеол вытесняется. Заполненные фибрином альвеолы придают лёгкому цвет печени. Эта первая часть второй стадии носит название красного опеченения. Далее в экссудате начинают преобладать лейкоциты. Эта часть второй стадии называется серым опеченением. Последняя, III стадия — стадия разрешения: фибрин и лейкоциты в альвеолах рассасываются и частично отхаркиваются с мокротой. I стадия продолжается 2—3 дня, II — 3—5 дней. Разрешение наступает к 7—11-му дню болезни.
Возбудителем крупозной пневмонии (плевропневмонии) является пневмококк. Пневмония, вызванная этим микробом, отличается своей масштабностью и тяжестью течения. Начало крупозной пневмонии острое. Температура тела повышается до 39—40 °C. Одышка наблюдается с первых дней болезни. Для этого вида пневмонии характерны поражения одной доли лёгкого, целого лёгкого или обоих лёгких. Чем больше объём поражения лёгких, тем тяжелее протекает процесс. На 3-4 день болезни появляются характерная ржавая мокрота и кашель. При кашле больной жалуется на сильные «колющие» боли в груди со стороны лёгкого, захваченного пневмонией. При очаговой пневмонии боли в груди, напротив, наблюдаются очень редко. При объективном обследовании первая стадия характеризуется сохранением везикулярного дыхания и притупленно-тимпаническим перкуторным звуком. Также выслушивается дополнительный дыхательный шум — крепитация — crepitatio indux. Во второй стадии — дыхание бронхиальное и тупой перкуторный звук. Подвижность нижнего легочного края поражённой стороны снижена. В третьей стадии как и в первой — везикулярное дыхание и притупленно-тимпанический перкуторный звук, а также крепитация — crepitatio redux.
Температура, кашель и выделение мокроты при крупозной пневмонии могут продержаться более 10 дней. На фоне крупозной пневмонии может развиться абсцесс лёгкого, сердечно-лёгочная недостаточность. В лечении бронхопневмонии используют антибиотики, отхаркивающие и муколитические средства.
Диагностические методы исследования
Пневмония при рентгеновском исследовании: А — здоровые лёгкие, В — затемнение на правом лёгком (светлая область на левой стороне снимка).
Основные
· Рентгенография грудной клетки
· Микроскопическое исследования мокроты с окраской по Граму (Gram)
· Посев мокроты на питательные среды
· Общий и биохимический анализ крови
· Исследование газового состава крови
Дополнительные
· Компьютерная томография грудной клетки
· Парацентез плевральной полости и биопсия плевры
· Бронхоскопия с биопсией
· Посев крови на питательные среды
· Выявление специфических антител
· Биопсия лёгкого
· Биопсия лёгкого после диагностической торакотомии
· Анализ мочи
Лечение пневмонии
Краеугольным камнем лечения пневмонии являются антибиотики. Выбор антибиотика осуществляется в зависимости от микроорганизма, вызвавшего пневмонию. Используются также препараты, расширяющие бронхи и разжижающие мокроту — внутрь или в виде ингаляций, кортикостероиды, внутривенные солевые растворы, кислород. Иногда выполняются плевральная пункция и бронхоскопия. Часто используется физиотерапия: ультрафиолетовое облучение, вибрационный массаж, лечебная физкультура, парафин, озокерит.
При неопределённом типе возбудителя в антибиотикотерапии внебольничной пневмонии применяют сочетание защищённых пенициллинов и цефалоспоринов (то есть антибиотики широкого спектра), макролидов; применяются также карбапенемы (тиенам, меропенем), респираторные фторхинолоны. При неэффективности терапии производят замену антибиотика. Критерием успешности терапии является нормализация температуры тела на третий день от начала применения антибиотика, а также данные объективного исследования и рентгенографии грудной клетки.
Профилактика
Профилактика пневмонии является важным фактором снижения детской смертности. Вакцинация против гемофильной палочки типа B, пневмококка, кори и коклюша является наиболее эффективным способом профилактики пневмонии. Для маленьких детей важную роль играет питание, в частности, исключительно грудное вскармливание в течение первых 6 месяцев жизни. Снижает заболеваемость среди детей и борьба с загрязнением воздуха, например, через использование экологически чистых кухонных плит в жилых домах. В перенаселённых домах снизить заболеваемость может помочь обеспечение условий для соблюдения гигиены.
В медицинских учреждениях эффективными мерами снижения распространения инфекции является мытьё рук и использование перчаток и масок, также рекомендуется изоляция пациентов.
Вакцинопрофилактика
Вакцинопрофилактика пневмококковых инфекций
Согласно позиции ВОЗ и Российского респираторного общества «Вакцинация — единственная возможность предотвратить развитие пневмококковой инфекции». В Российской Федерации 94 % от всех этиологически расшифрованных случаев осложнённой пневмококковой инфекции у детей приходится на пневмококковую внебольничную пневмонию. Пневмококк является причиной до 76 % внебольничных пневмоний у взрослых россиян. Для вакцинации против пневмококковой инфекции лиц старше 2 лет в США с 1983 г., а в РФ с 1999 г. успешно применяются полисахаридные поливалентные вакцины, содержащие антигены 23 серотипов, вызывающих до 90 % инвазивных заболеваний пневмококковой этиологии. Вакцинация проводится однократно, с последующей ревакцинацией пациентов из групп высокого риска (старше 65 и иммуноскомпрометированные лица) через 5 лет. Эффективность полисахаридных вакцин достигает 80 %, но может быть ниже у пожилых лиц, больных иммунодефицитными состояниями, а также у детей младше 2 лет. Эти вакцины обусловливают формирование Т-независимого В-клеточного иммунитета.
Осложнения
Серьёзными осложнениями пневмонии могут являться: абсцесс и гангрена лёгкого, плеврит, эмпиема плевры, обструкция, острая дыхательная недостаточность, эндокардит, перикардит, менингит, отёк лёгких, сепсис.
Также после пневмонии почти у каждого пациента появляются рубцы на лёгких.
Прогноз
С применением антибиотиков прогноз, как правило, благоприятный. Кишечная флора после приёма антибиотиков, в большинстве случаев, восстанавливается самостоятельно и не требует применения препаратов. В случае неадекватной терапии или иммунодефицита пневмония может привести к смертельному исходу.
История
Впервые пневмония была описана Гиппократом примерно в 460 году до нашей эры, однако вплоть до XIX века не было известно, что она является именно инфекцией лёгких, а не симптомом других заболеваний. Первые клинические клинические и патологические проявления были описаны французским врачом Рене Лаэннеком в 1819 году, а в 1842 году австрийский патолог Карл Рокитанский первым дифференцировал пневмонию на долевую и бронхопневмонию. Инфекционная природа была обнаружена в 1875 году немецким патологом Эдвином Клебсом, который под микроскопом наблюдал бактерии, а в 1884 году Карл Фридлендер и Френкель, Альберт смогли определить два наиболее распространённых возбудителя пневмонии на то время — Streptococcus pneumoniae (пневмококк) и Klebsiella pneumonia. К 1929 году в Международном перечне причин смерти было указано 94 термина для определения пневмонии, позднее в классификаторе МКБ-10 многие описательные термины, включавшие пневмонию, в конечном счёте убрали, однако она всё ещё указана в описательных терминах для некоторых инфекционных и неинфекционных причин, включая осложнения от некоторых заболеваний и процедур. В 1930 годах благодаря пенициллину были разработаны способы лечения бактериальной пневмонии, однако пневмония всё ещё остаётся лидирующей причиной смертности среди детей в возрасте до 5 лет.
Крупозное воспаление лёгких
Крупозная пневмония
Крупозная пневмония – это воспалительно-аллергическое заболевание, для которого характерно уплотнение одной или нескольких долей легкого и образование в альвеолах патологического экссудата, вследствие чего нарушается процесс газообмена.
Заболевание диагностируется во всех возрастных группах, однако чаще регистрируется у пациентов в 18–40 лет, у детей крупозная пневмония встречается редко.
В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) возможен летальный исход.
Легкие – парный орган дыхания, расположены в левой и правой половине грудной полости, ограничивая комплекс органов средостения. Правое легкое состоит из трех долей, а левое из двух. Каждая из долей легкого, в свою очередь, образована сегментами, легочная ткань внутри сегментов состоит из пирамидальных долек, в вершину которых входит бронх, образующий в ней последовательным делением 18-20 концевых бронхиол, заканчивающихся ацинусом. Ацинус состоит из респираторных бронхиол, делящихся на альвеолярные ходы, их стенки усеяны альвеолами, в которых происходит газообмен между атмосферным воздухом и кровью.
Крупозное воспаление может захватывать как отдельные сегменты легкого, так и всю долю, а иногда и легкое полностью.
Причины и факторы риска
Возбудителями крупозной пневмонии выступают пневмококки (I, II, III, IV типов), стафилококки, стрептококки, кишечная палочка и клебсиеллы. Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
К факторам риска относятся:
- инфекционные заболевания;
- курение;
- травмы грудной клетки различной степени тяжести;
- иммунодефицитные состояния;
- переохлаждение;
- интоксикации;
- анемии;
- частые стрессовые ситуации;
- переутомление;
- нерациональное питание.
Формы заболевания
В зависимости от особенностей клинической картины крупозная пневмония подразделяется на типичную и атипичную формы.
Среди атипичных форм заболевания, в свою очередь, выделяют следующие формы:
- aбopтивная – дебютирует остро, длится 2-3 суток, затем симптомы инволюционируют;
- ареактивная – начало неострое, признаки воспаления проявляются постепенно, течение вялое;
- центральная – воспаление протекает в глубоких отделах легкого;
- мигрирующая – в воспалительный процесс вовлекаются участки легкого, расположенные рядом с первичным;
- массивная – характерно быстрое распространение воспалительного процесса на другие доли легкого;
- тифоподобная – патологический процесс развивается постепенно, симптоматика напоминает брюшной тиф;
- аппендикулярная – напоминает клиническую картину аппендицита, воспаление чаще развивается в нижних долях легкого;
- менингеальная – характерны менингеальные симптомы.
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, инфекционно-токсического шока, гнойного менингита, сердечно-легочной недостаточности.
Стадии крупозной пневмонии
Выделяют четыре стадии крупозной пневмонии:
- Стадия гиперемии и прилива – воспалительный процесс в альвеолах приводит к их расширению и появлению в них экссудата; начало диапедеза эритроцитов в просвет альвеол; отмечаются сосудистые нарушения; продолжительность 1–3 суток.
- Стадия красного опеченения – усиливается диапедез эритроцитов, воспалительный экссудат обогащается белками с выпадением фибрина, из-за фибринозного выпота пораженное легкое становится более плотным, приобретает темно-красный оттенок, капилляры сдавливаются, что обусловливает нарушение питания легочной ткани; длительность 1–3 дня.
- Стадия серого опеченения – происходит инфильтрация лейкоцитами промежуточной ткани легких вокруг мелких вен и капилляров; пораженное легкое приобретает сероватый оттенок, продолжительность от 2 до 6 суток.
- Стадия разрешения – фибринозный экссудат постепенно разжижается под действием протеолитических ферментов, которые начинают выделять лейкоциты, и выводится из легкого; длится 2–5 дней.
Изредка стадия серого опеченения может предшествовать стадии красного опеченения.
Симптомы крупозной пневмонии
При крупозной пневмонии может поражаться одна доля легкого, одно или оба легких. Тяжесть течения заболевания зависит от объема поражения.
Начало заболевания, как правило, острое. Температура тела повышается до 39-40 ˚С, возникают сильный озноб, общая слабость, вялость, головная боль, одышка, боли в грудной клетке. Иногда наблюдается гиперемия щек, более выраженная на стороне поражения, диарея или запоры. На третьи-четвертые сутки появляется кашель с отделением характерной для крупозной пневмонии ржавой мокроты.
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный.
С прогрессированием патологического процесса возникают болевые ощущения в боку со стороны поражения. Боль может иррадиировать в живот или плечо, обычно исчезает спустя несколько дней. При сохранении боли на более длительный срок существует вероятность развития эмпиемы плевры. Грудная клетка со стороны поражения несколько отстает в акте дыхания, при этом в дыхании участвует вспомогательная мускулатура.
При тяжелом течении заболевания наблюдается цианоз носогубного треугольника, кожные покровы сухие и горячие, конечности при этом холодные. Общее состояние пациента тяжелое, дыхание учащенное поверхностное с раздуванием крыльев носа, пульс частый, сердечные тоны глухие, артериальное давление снижено, может появиться аритмия.
Особенности протекания заболевания у детей
Крупозной пневмонии у детей не свойственна высокая лихорадка, выраженный озноб и болевые ощущения в боку.
У детей младшего возраста в первые дни заболевания кашель отсутствует. Симптомами крупозной пневмонии у них являются сухость губ и языка, тошнота и рвота, вздутие живота, боли в животе, напоминающие таковые при аппендиците, отсутствие ригидности мышц передней брюшной стенки, бледность кожных покровов, учащенное дыхание, возбуждение или заторможенность, иногда увеличение печени в размерах. В некоторых случаях наблюдаются ригидность мышц затылка, сильные головные боли, судороги, бред, галлюцинации, в связи с чем может быть ошибочно диагностирован менингит. По мере развития патологического процесса менингеальные симптомы исчезают, появляется типичная для крупозной пневмонии клиническая картина.
У детей в 7–16 лет заболевание, как правило, протекает типично.
Температура тела нормализуется на 5–9-е сутки от момента начала заболевания, воспалительные изменения в легких исчезают довольно быстро.
Диагностика
Для постановки диагноза проводят сбор жалоб и анамнеза, физикальную диагностику, инструментальное и лабораторное исследование.
В ходе физикальной диагностики на I стадии крупозной пневмонии отмечается сохранение везикулярного дыхания, притупленно-тимпанический перкуторный звук, крепитация. Для II стадии заболевания характерны тупой перкуторный звук, бронхиальное дыхание, сниженная подвижность нижнего легочного края на стороне пораженния. На III стадии определяются признаки, характерные для I стадии.
Одним из наиболее информативных инструментальных методов диагностики крупозной пневмонии является рентгенологическое исследование. Для подтверждения диагноза может потребоваться компьютерная или магниторезонансная томография.
Лабораторная диагностика включает общий и биохимический анализ крови, общий анализ мочи, бактериологическое исследование мокроты с антибиотикограммой. В общем анализе крови на пике болезни определяется повышение количества лейкоцитов, сдвиг лейкоцитарной формулы влево, повышение скорости оседания эритроцитов. Также повышается содержание глобулинов, фибриногена, обнаруживаются изменения в газовом составе крови, уменьшается диурез, повышается удельный вес мочи.
Дифференциальная диагностика проводится с очаговой сливной, казеозной пневмонией.
Лечение крупозной пневмонии
Лечение крупозной пневмонии осуществляется в условиях стационара. В тяжелых случаях может потребоваться госпитализация пациента в отделение интенсивной терапии.
Основными путями передачи инфекции являются воздушно-капельный, гематогенный и лимфогенный.
Основное медикаментозное лечение крупозной пневмонии заключается в приеме антибактериальных препаратов. До получения результатов исследования мокроты назначаются антибиотики широкого спектра действия, после идентификации возбудителя и определения его чувствительности к антибактериальным средствам препарат заменяют на тот, к которому чувствительность наиболее высока. Дополнительно назначаются муколитические препараты, жаропонижающие средства. С целью нормализации газообмена больным крупозной пневмонией показана оксигенотерапия.
С 3-4-х суток от момента начала заболевания назначается ингаляционная терапия (ультразвуковые аэрозольные ингаляции антибактериальных средств и пр.), курс лечения обычно составляет от 10 до 15 процедур. На стадии разрешения может использоваться физиотерапия (импульсная ультравысокочастотная терапия, ультрафиолетовое облучение, магнитотерапия).
Возможные осложнения крупозной пневмонии и последствия
Крупозная пневмония может осложняться развитием выпотного плеврита, гангрены легкого, гнойного перикардита, гнойного медиастинита, сепсиса, инфекционно-токсического шока, абсцесса головного мозга, гнойного менингита, гнойного артрита, сердечно-легочной недостаточности.
При условии ранней диагностики заболевания и адекватного лечения прогноз благоприятный. В случае несвоевременной диагностики, развития тяжелых осложнений крупозной пневмонии (особенно у иммунокомпрометированных лиц и пациентов, страдающих алкоголизмом) прогноз ухудшается, возможен летальный исход.
Профилактика
С целью профилактики крупозной пневмонии рекомендуется:
- своевременное и адекватное лечение инфекционных заболеваний, особенно респираторных;
- отказ от самолечения антибиотиками;
- избегание травм грудной клетки;
- избегание переохлаждения;
- рациональный режим труда и отдыха;
- отказ от вредных привычек;
- рациональное питание.
Видео с YouTube по теме статьи:
Крупозная пневмония
- Боль в боку
- Влажный кашель
- Вялость
- Головная боль
- Горячая кожа
- Запор
- Затрудненный вдох
- Кашель с мокротой
- Одышка
- Повышенная температура
- Понос
- Посинение носогубного треугольника
- Посинение пальцев
- Потеря аппетита
- Распространение боли в другие области
- Синюшность губ
- Слабость
- Сухость кожи
- Холодные конечности
Крупозная пневмония – воспалительно-аллергический недуг лёгких, характеризующийся уплотнением одной или же нескольких долей лёгкого, а также образованием в альвеолах патологического экссудата. Как следствие, лёгочная ткань перестаёт активно участвовать в процессе газообмена. Вызывают этот опасный недуг патогенные микроорганизмы.
Стоит отметить, что многие люди путают крупозную пневмонию с очаговой. Но на самом деле эти патологии различны между собой. В случае прогрессирования очаговой пневмонии на рентгене будет видно, что поражены определённые дольки лёгкого. Если же прогрессирует крупозная пневмония, то на рентгене будет чётко видно поражение целой доли лёгкого, которая и состоит из небольших долек. Все это говорит о том, что площадь поражения при крупозном типе значительно больше, чем при очаговом. Поэтому такая патология и протекает тяжелее.
Ранее крупозная пневмония считалась настоящим приговором. Если проявились её симптомы, то в большинстве клинических ситуаций пациент умирал. Но сейчас, благодаря развитию медицины и наличию высокоэффективных препаратов, cмepтность практически приблизилась к нулю. Стоит отметить, что крупозная пневмония у детей диагностируется редко. Более подвержены ей взрослые люди из возрастной категории 18–40 лет.
Основная причина прогрессирования недуга – патогенная активность микроорганизмов. Возбудителями пневмонии этого типа чаще являются пневмококки, стрептококки, стафилококки, клебсиеллы и кишечная палочка. Но не исключена и смешанная флора. В лёгочные ткани они проникают тремя путями:
- воздушно-капельным (наиболее частый путь проникновения патогенной микрофлоры при очаговой, крупозной и прочих видах пневмонии);
- гематогенный;
- лимфогенный.
- переохлаждение;
- интоксикация организма;
- анемия;
- авитаминоз;
- гиповитаминоз;
- травма грудной клетки различной степени тяжести;
- переутомление;
- стресс;
- наличие сопутствующих патологий в острой или хронической стадии;
- снижение реактивности и сенсибилизации организма.
Читать еще: Пиносол
Пневмония начинает развиваться сразу, как только патогенная микрофлора проникла в лёгкие. Патогенез недуга напрямую связан с токсинами, которые выделяет возбудитель. Данные вещества проникают в лёгочные ткани, тем самым в значительной мере повышая проницаемость стенок сосудов, экссудацию эритроцитов и фибрина в альвеолы. Важен тот факт, что при разных стадиях недуга патогенез различен, а клиника зависит именно от этого.
Всего в прогрессировании крупозной пневмонии клиницисты выделяют 4 стадии. Их общая длительность составляет максимум 11 дней.
1 или стадия прилива. Длительность – одни сутки. Характерные признаки – микробный отёк и выраженная гиперемия доли лёгкого, поражённой микроорганизмами. Если на этой стадии взять на исследование отёчную жидкость, то можно будет выявить в ней огромное количество возбудителей. Проницаемость капилляров возрастает, и красные клетки крови постепенно просачиваются в просвет альвеол. Поражённая доля уплотняется. На рентгене можно выявить указанные изменения.
2 или стадия красного опеченения. Она развивается на второй день прогрессирования недуга. Диапедез эритроцитов постепенно усиливается из-за полнокровия и отёка. Но в просвет альвеол теперь просачиваются не только красные кровяные тельца, но и нейтрофилы. Между клетками выпадает фибрин (белок). Лимфатические сосуды, которые локализуются в тканях органа, расширяются и переполняются лимфой. Региональные лимфоузлы увеличиваются. Поражённая доля по плотности становится как печень, и приобретает тёмно-красный цвет.
3 или стадия серого опеченения. Она развивается у пациента на 4–6 день недуга. В просвете альвеол накапливаются нейтрофилы и нити фибрина. Концентрация красных кровяных телец, которые подвергаются гемолизу, снижается, что влечёт за собой уменьшение выраженности гиперемии. Доля лёгкого при данной стадии увеличивается, тяжелеет, а на плевре проявляются фибринозные наложения.
4 или стадия разрешения. Проявляется на 9–11 день прогрессирования недуга. Сформированный фибринозный экссудат постепенно расплавляется и рассасывается. Лёгкое очищается от накопившегося фибрина и патогенной микрофлоры. Экссудат из органа выводится вместе с мокротой и через лимфатический дренаж лёгкого.
Симптоматика
Крупозная пневмония начинается остро. Первый её симптом – гипертермия до высоких цифр. Но также не исключён и продромальный период, в котором у человека могут возникнуть такие симптомы:
- слабость;
- головная боль различной степени интенсивности;
- вялость;
- снижение аппетита;
- расстройства со стороны ЖКТ: диарея, запор.
По мере прогрессирования патологии, киника дополняется такими симптомами:
- боль в боку со стороны поражения. Имеет острый или колющий характер. Степень интенсивности различная. Может отдавать в плечо или живот. Этот симптом обычно исчезает на 2–3 день от начала развития болезни. Если же болевой синдром сохраняется дольше, то это уже тревожный сигнал – возможно у больного развилась эмпиема плевры;
- кашель. На ранней стадии болезни он является малопродуктивным, но на 3 день становится влажным. Во время кашля у пациента выделяется густая мокрота. Сначала она пeниcтая и имеет белый цвет, но постепенно становится «ржавой» из-за примеси в ней крови;
- обычно пациента беспокоит одышка – затруднён вдох. Частота дыхательных движений в минуту – от 25 до 50. Поражённая половина грудной клетки несколько отстаёт в акте дыхания;
- цианоз. Этот симптом возникает вследствие нарушения газообмена. Ткани организма не получают в достаточной мере кислород. У больного человека отмечается цианоз носогубного треугольника, пальцев рук и ног, губ;
- кожный покров горячий и сухой, а на конечностях холодный;
- участие вспомогательной мускулатуры в акте дыхания.
Осложнения
Воспаление лёгких в любой форме является cмepтельно опасным недугом, так как на его фоне прогрессируют опасные осложнения, требующие лечения в реанимации.
Осложнения крупозной пневмонии следующие:
Диагностика
Крупозную пневмонию определить не составляет труда, так как её признаки являются довольно специфичными. Важно при проявлении первых симптомов, которые указывают на прогрессирование недуга, обратиться за квалифицированной медицинской помощью.
Наиболее информативным методом диагностики является рентген. Он даёт возможность выявить наличие и распространённость патологического процесса. Рентген проводят как взрослым, так и детям при подозрении на развитие этой патологии.
Основные признаки крупозной пневмонии, которые можно выявить при помощи рентгена:
- поражённая доля имеет выпуклые границы;
- однородное затемнение доли;
- реакция плевральной оболочки очень чёткая.
Если при помощи рентгена врачу не удалось точно поставить диагноз, то прибегают к КТ или МРТ.
Также с целью диагностики пациенту назначают:
Лечебные мероприятия
Лечение крупозной пневмонии проводится только в стационарных условиях. Эта патология настолько опасна для жизни, что о лечении в домашних условиях или при помощи народных средств не может быть и речи. В некоторых случаях больных даже переводят в отделение интенсивной терапии. Заниматься лечением недуга должен только высококвалифицированный врач.
План лечения разpaбатывается с учётом стадии болезни, выраженности симптомов, тяжести протекания и общего состояния пациента. Стоит отметить, что базовую терапию следует начинать проводить как только был подтверждён диагноз.
Лечение крупозной пневмонии только комплексное. Только в таком случае оно будет эффективным. Пациенту назначается:
- оксигенотерапия. Этот метод лечения необходим для нормализации газообмена;
- антибактериальная терапия. Сначала врачи прибегают к препаратам широкого спектра действия, но после получения результатов посева мокроты, препарат могут сменить;
- физиотерапевтические методики лечения;
- антивоспалительные фармацевтические средства;
- симптоматическое лечение. Базовая терапия может дополняться муколитиками, противогерпетическими препаратами, сосудистыми лекарственными средствами и прочее.
Крупозное воспаление лёгких
Крупозная пневмония – острое инфекционное заболевание, при котором поражается одна или несколько долей лёгкого, в альвеолах появляется фибринозный выпот, а на плевре – фибринозные наложения. Крупозным воспалением лёгких болеют преимущественно взрослые люди. Заболевание характеризуется выраженной клинической картиной и симптомами интоксикации. Пациентов с крупозной пневмонией госпитализируют в клинику терапии.
Для обследования пациентов в Юсуповской больнице врачи применяют современную аппаратуру ведущих европейских, американских и японских фирм. Пульмонологи используют европейские протоколы лечения, индивидуально подходят к выбору метода терапии каждого пациента. Лекарственные препараты вводят через пищеварительный тракт, внутримышечно, внутривенно и ингаляционным путём. Благодаря комплексному лечению сокращаются сроки пребывания пациентов в стационаре.
Причины и стадии крупозной пневмонии
Возбудителем крупозного воспаления лёгких являются пневмококки I-IV типов. Иногда крупозная пневмония вызывается диплобациллой Фридлендера. В большинстве острое воспаление лёгких начинается среди полного здоровья и при отсутствии контактов с больными пневмонией. Это позволяет считать, что развитие крупозной пневмонии происходит под воздействием микроорганизмов, находящихся в верхних дыхательных путях. Важным фактором, провоцирующим развитие пневмонии, является снижение иммунитета.
Различают 4 стадии развития крупозной пневмонии. Стадия прилива характеризуется выраженной гиперемией легочной ткани, застойными явлениями в капиллярах. Её продолжительность от 12 часов до 3 суток. В стадии красного опеченения форменные элементы крови выходят через стенки капилляров и мелких вен в связи с нарушением их тонуса и проницаемости, в альвеолах появляется выпот. Экссудат богат фибрином, который сворачивается и препятствует поступлению воздуха в альвеолы. Лёгкие становятся плотными, похожими на печень. Продолжительность второй стадии от 1 до 3 суток.
В стадии серого опеченения выход эритроцитов через сосудистую стенку прекращается. В выпоте, помимо фибрина, содержится альвеолярный эпителий и лейкоциты. Из-за обильного содержания лейкоцитов поражённое лёгкое имеет характерный серо-зеленоватый оттенок. Продолжительность данной стадии варьируется от 2 до 6 суток. В стадии разрешения происходит растворение и разжижение фибрина под воздействием протеолитических ферментов. Эта стадия наиболее длительная.
Если лечение назначено своевременно и оно эффективно, патологический процесс может терять свою характерную цикличность и обрываться на ранних этапах развития. При нарушении рассасывания экссудата развиваются осложнения крупозной пневмонии. Может произойти разрастание соединительной ткани в очаге поражения – карнификация и цирроз лёгкого. Иногда происходит гнойное расплавление, и пневмония осложняется абсцессом или гангреной легкого.
При крупозной пневмонии имеются явления сухого плеврита с фибринозными наслоениями и развитием спаек. В случае лимфогенной генерализации микроорганизмами возникают гнойные медиастинит и перикардит. При гематогенном пути распространения бактерий появляются метастатические гнойники в головном мозге, развивается гнойный менингит, перитонит, острый язвенный или полипозно-язвенный эндокардит, гнойный артрит.
Симптомы крупозного воспаления лёгких
Крупозная пневмония имеет острое начало. У пациентов среди полного здоровья повышается температура тела до 39 о С, появляется озноб, боль в грудной клетке. В начальной стадии заболевания кашель сухой, затем он становится продуктивным, с выделением «ржавой» мокроты. Отмечается выраженная одышка, грудная клетка на стороне поражения отстаёт при дыхании.
В начальной фазе воспаления при перкуссии определяется притупленно-тимпанический звук над очагом поражения. Во время аускультации выслушивается жёсткое дыхание с удлиненным выдохом, необильная крепитация, на ограниченном участке – влажные и сухие хрипы. В фазе уплотнения при крупозном воспалении лёгких появляются следующие симптомы:
- резкое усиление голосового дрожания, бронхофония во время пальпации грудной клетки;
- при перкуссии – тупой звук;
- везикулярное дыхание не прослушивается, крепитация исчезает, нередко слышен шум трения плевры.
В фазе разрешения голосовое дрожание постепенно нормализуется, бронхофония исчезает, появляется обильная, звучная, на большом протяжении крепитация. Выслушиваются звучные мелкопузырчатые хрипы, бронхиальное дыхание постепенно сменяется жёстким, а затем везикулярным.
При исследовании сердечно-сосудистой системы определяется частый пульс. В случае тяжёлого течения крупозной пневмонии он слабого наполнения, аритмичен, артериальное давление снижено, тоны сердца глухие.
Диагностика крупозной пневмонии
Пульмонологи Юсуповской больницы составляют индивидуальный план обследования пациента с крупозной пневмонией, который включает:
- забор анализа крови, мочи, мокроты;
- биохимическое исследование крови (общий белок, электрофорез белков сыворотки крови, билирубин, фибриноген);
- бактериологический посев мокроты на чувствительность флоры к антибиотикам;
- Электрокардиографию.
Ведущим методом диагностики крупозной пневмонии является рентгенологическое исследование органов грудной клетки. Рентгенографию лёгких выполняют в двух проекциях. Стадия прилива характеризуется усилением и обогащением легочного рисунка вследствие гиперемии. Прозрачность обычная или слегка понижена. Корень лёгкого на стороне поражения несколько расширен, его тень однородная. При локализации процесса в нижней доле фиксируется снижение экскурсий соответствующего купола диафрагмы.
Читать еще: Чем промывать нос при насморке у детей и взрослых
В стадии опеченения рентгенологи определяют интенсивное снижение прозрачности легочной ткани, соответствующее пораженному участку. Размеры поражённого участка лёгких обычные или несколько увеличены. Отмечается некоторое повышение интенсивности тени к периферии. В медиальных отделах затемнения видны «полоски просветления». Корень лёгкого на стороне поражения расширен, его тень однородная. Прилежащая плевра уплотнена.
Для стадии разрешения характерно уменьшение интенсивности тени пораженного участка. Тень фрагментирована, она уменьшается в размерах, корень лёгкого расширен.
Пациентам с крупозным воспалением лёгких проводят исследование функции внешнего дыхания, по показаниям делают плевральную пункцию. Мультиспиральную компьютерную томографию выполняют в следующих ситуациях:
- при наличии очевидных клинических признаков пневмонии и отсутствии изменений на рентгенограмме;
- если при обследовании пациента с предполагаемым крупозным воспалением лёгких выявлены нетипичные изменения (обтурационный ателектаз, абсцесс или инфаркт лёгкого);
- рецидивирующая пневмония, при которой инфильтративные изменения возникают в одной и той же доле (сегменте);
- затяжное воспаление лёгких пневмония, при котором инфильтративных изменения в легочной ткани не разрешаются в течение 4 недель.
Врачи Юсуповской больницы при отсутствии продуктивного кашля выполняют фиброоптическую бронхоскопию, трaнcтрахеальную аспирацию, трaнcторакальную биопсию. Если у пациента имеет место плевральный выпот и есть условия для безопасного проведения плевральной пункции, проводят исследование плевральной жидкости.
Лечение крупозной пневмонии
Пациентов с крупозным воспалением лёгких госпитализируют в клинику терапии. В палатах имеется центральная система вентиляции. Каждая палата оснащена кондиционером, позволяющим обеспечить комфортный температурный режим. При тяжёлом течении пневмонии пациенты проходят лечение в отделении реанимации и интенсивной терапии, которое оснащено современными кардиомониторами, позволяющими непрерывно следить за работой органов дыхательной и сердечно-сосудистой системы, определять содержание кислорода в крови. При необходимости пациентам проводят искусственную вентиляцию лёгких при помощи стационарных и переносных аппаратов ИВЛ.
При крупозной пневмонии одновременно назначают 2 антибиотика (бензилпенициллин, ампициллин, амоксициллин клавуланат, цефуроксим, цефотаксим, цефтриаксон). Один антибиотик вводят внутривенно, второй – внутримышечно. Врачи Юсуповской больницы проводят комплексное лечение крупозных пневмоний, включающее:
- иммунозаместительную терапию (внутривенное введение свежезамороженной или нативной плазмы, иммуноглобулина).
- коррекцию микроциркуляторных нарушений (гепарин, реополиглюкин);
- коррекцию диспротеинемии (альбумин, ретаболил);
- дезинтоксикационную терапию (солевые растворы, 5% раствор глюкозы);
- кислородотерапию (кислород подают через маску или катетеры);
- кортикостероидную терапию (преднизолон другие глюкокортикоиды).
При выраженной интоксикации пациентам с крупозной пневмонией врачи Юсуповской больницы проводят плазмаферез. Антиоксидантная терапия заключается в приёме внутрь аскорбиновой кислоты и рутина. Бронхолитическим эффектом обладает эуфиллин, атровент, беродуал. Улучшают дренажную функцию бронхов отхаркивающие препараты (лазолван, ацетилцистеин). Отхаркивающие и бронхолитики при интенсивной терапии вводятся через небулайзер.
Физиотерапевтические методы лечения крупозной пневмонии
Для лечения пациентов с крупозным воспалением лёгких пульмонологи Юсуповской больницы широко используют физиотерапевтические процедуры. Ультразвуковая аэрозольная ингаляция применяется для введения в дыхательные пути антибиотиков муколитиков, гепарина. Дециметровое волновое лечение использоваться почти сразу же после того, как прошла лихорадка.
Импульсивная УВЧ-терапия проводится пациентам со сниженным иммунитетом. Антибактериальные препараты вводят в дыхательную систему с помощью магнитофореза. Улучшает дренажную функцию бронхов массаж, лечебная физкультура и дыхательная гимнастика.
При подозрении на крупозную пневмонию звоните по телефону Юсуповской больницы, где пациентов госпитализируют круглосуточно 7 дней в неделю. Врачи, не дожидаясь результатов бактериального исследования мокроты, начинают антибактериальную терапию. Пульмонологи применяют индивидуальные схемы лечения воспаления лёгких эффективными, безопасными лекарственными препаратами.
Крупозное воспаление легких: причины, симптомы, лечение
Этиология крупозного воспаления легких
Лобарную пневмонию характеризуют небольшим спектром бактериальных патогенов, в основном это:
- пневмококки (1-3, 7 тип), вероятность 0,95;
- клебсиелла;
- стафилококки;
- легионелла;
- диплобацилла Фридлендера.
Патогенез связан с предварительной сенсибилизацией возбудителей, то есть в организме появляется повышенная чувствительность к патогенной микрофлоре, возникает аллергическая реакция. После начинается развитие фиброзного воспаления. Происходит такое чаще всего после переохлаждения организма. В этом случае подтверждается МЦР повреждение легких.
Стадии заболевания
Крупозное воспаление – это тяжелое, долгое заболевание, лечение которого занимает определенное время. Болезнь за время своего протекания проходит четыре стадии, каждая из которых сказывается для больного болезненно:
- Прилив. Доли серозного воспаления увеличиваются, увеличивается отек, гиперемия. Возбудитель находящийся в экссудате быстро размножается, увеличивается численностью. Воспаление охватывает плевру, бронхи на всей стадии остаются интактными.
- Красное опеченение. На 2, 3 сутки гиперемия становится более выраженной, выпадает фибрин, экссудат наполняется большим количеством эритроцитов. Пораженная доля легкого уплотняется, приобретает красный оттенок, словно печень, начинается фиброзный плеврит.
- Серое опеченение. На 4-6 сутки, гиперемия начинает заметно спадать. Численность эритроцитов снижается, экссудат заполняют лейкоциты, фибрин. Легкое в месте локализации остается плотным, безвоздушным. Цвет меняется на желтовато-серый, при разрезе зернистый. Фиброзные наложения распространяются на плевру.
- Разрешение. На 9-11 сутки, наступает последняя стадия разрешения. Происходит разжижение экссудата, начинается обильное выведение наружу в виде мокроты. Фиброзный экссудат покрывающий плевру рассасывается, у легочной ткани появляется воздушность.
Болезнь поражает третью часть одного легкого, полностью легкое с одной стороны, может возникнуть двустороннее поражение. На каждом этапе развития патологии, больной ощущается себя по-разному, преобладают симптомы свойственные состоянию. Дополнительно возникают симптомы сопутствующих недомоганий.
Формы проявления крупозного воспаления легких
Проявиться болезнь может двумя формами:
- Внегоспитальная. Развитие начинается дома, или на первые два дня после госпитализации. протекает явление более ли менее легко, плавно, прогнозы чаще всего благоприятные. Возможны осложнения, приводящие к cмepти пациентов, но лишь на 10-12%.
- Госпитальная. Проявляется на третьи и более сутки, у пациентов, находящихся в условиях стационарного лечения. Как правило состояние у таких больных тяжелое, повышается уровень летального исхода до 40%.
Когда инфекция проникает через нижние воздухоносные ходы, патология характеризуется аспирационной, химической. Происходит подобное в случае отравления алкоголем, в момент эллиптического припадка. У больных раком, людей со слабым иммунитетом, тех, кто принимает долгое время иммунодепрессанты, развивается иммунодефицитная форма.
Причины крупозного воспаления легких
Крупозное воспаление легких, возникает не просто по причине проникновения патогенной микрофлоры. Находясь в одинаковых условиях, одни начинают болеть, другие нет. В основном болезнь поражает тех, у кого наблюдаются другие отклонения здоровья, касающиеся жизненно важных процессов жизнедеятельности:
- неправильная работа иммунной системы;
- серьезная травма в области грудной клетки;
- переохлаждение организма;
- наличие простудных, особенно не долеченных заболеваний;
- пребывание организма в систематическом нервном напряжении;
- хроническая усталость;
- физические перенапряжения, связанные с непосильной трудовой деятельностью;
- интоксикация наркотиками, алкоголем;
- возникновение легкой формы воспаления дыхательных путей, легких;
- хронические застои в легочной ткани.
Насколько каждый организм восприимчив к подобным патологиям зависит не только от состояния работы иммунной системы, но и работы центральной нервной системы. Когда заражение происходит внутри определенного коллектива, разносчиком патогенных микроорганизмов выступает больной, у которого наблюдается пневмококковая инфекция, менингококковый менингит. Микроорганизм проникает пройдя бронхи вглубь легких, локализуется в лимфатических сосудах. Лишь после начинает формироваться выпот, после чего некротизирование тканей легкого.
Симптомы крупозного воспаления легких
Медики говорят о том, что крупозное воспаление, следует рассматривать как одну из самых серьезных, опасных заболеваний, которое может поразить легкие. Патология характеризуется сегментарным, долевым поражением органа, охватывает плевру. Болезнь уникальна тем, что начинает развиваться резко, неожиданно и стремительно, даже для самого больного. Обычно наличие предвестников у данного феномена маловероятно, в этом та и есть существенное отличие от других инфекционных болезней органов дыхания. Отмечается следующая симптоматика:
- возникают сильные головные боли, периодические, постоянные;
- человека начинает морозить, даже в условиях теплого помещения, под одеялом;
- озноб сменяется потливость, гипергидроз шеи, спины, гpyди наблюдается как во время сна, так и днем, во время бодрствования. Пот имеет отчетливый запах болезненности;
- температура тела очень быстро вырастает до 40 – 41 °С, критическая стадия влечет за собой лихорадочное состояние;
- поднимая руки больного вверх, когда он стоит, если он сделает глубокий вдох, возникает ощущение резкой боли, как раз в месте локализации патогенной микрофлоры. На более поздних стадиях развития боль вызывают обычные вдохи, выдохи, движения тела;
- в области гpyди также наблюдается боль, со стороны больного участка легкого;
- практически сразу возникают проблемы с дыханием, наблюдается одышка;
- кости, суставы, мышцы сильно ломит, ощущения схожи с проявлениями гриппа;
- начинается кашель, на определенной стадии кашель сопровождается выведением мокроты. Первое время мокрота густая, стекловидной консистенции. После оттенок выделяемой слизи становится ржавым по причине нахождения в ней кровяных сгустков;
- организм при развитии такого заболевания становится ослабленным, вялым. Больной отказывается есть, становится безразличным к происходящему вокруг него;
- вместе с резкой потерей аппетита, может наблюдаться потеря веса.
Дополнительными симптомами могут стать отклонения от нормы в работе ЦНС. Характеризуются данные признаки мигренью, рвотой, частой потерей сознания, возможны бред, спyтaнность сознания. Губы на некоторых стадиях развития часто покрываются герпетической сыпью. Наблюдается на лице румянец, с одной стороны, в той стороне лица с которой поражены легкие.
Подобные поражения сильно сказываются на работе сердца. Очень скоро возникает учащенное сердцебиение, может появиться сердечная недостаточность. Пульс иногда доходит до 120 ударов, вместо нормальных 60. Если постучать со стороны легких на предполагаемую зону воспаления, становится четко слышим тупой звук, причина которого уплотнение части органа. Со временем нарастает кислородное голодание, кожные покровы принимают бледный оттенок, развивается цианоз слизистой. Проявляемая симптоматика указывает на возникновение аллергических проявлений немедленного типа.
Лечение крупозного воспаления легких
Протекание такого опасного заболевания как крупозная пневмония, характеризуется патоморфологическими изменениями, цикличностью процессов, происходящих в тканях легких. Диагностировать патологию может только опытный специалист и то манипулируя современными способами исследований, специальным оборудованием. Самостоятельно, в домашних условиях, устанавливать такие диагнозы нельзя, да и невозможно.
Ни о каких народных способах лечения в данном случае не может быть и речи. Человек больной крупозным воспалением легких находится на грани жизни и cмepти, стоит лишь немного затянуть и опасное заболевание примет самые страшные формы. Поэтому, сразу после установки диагноза, больной подлежит немедленной госпитализации. Лечение подбирается индивидуально, но основано на применении сильных антибиотиков.
Читать еще: Астматический статус
Осложнения крупозного воспаления легких
Нередко протекание крупозного воспаления лёгких осложняется. Возникают легочные, внелегочные проблемы:
- Легочные осложнения характеризуются заменой легочной ткани соединительной. Экссудат плохо рассасывается. Гнойное расплавление приводит к абсцессам, гнилостная микрофлора провоцирует развитие гангрены. Появляются единичные, множественные спайки, потому что плевральные листки покрыты фиброзным экссудатом. Если наблюдается полная облитерация полости плевры, возникает гиалиноз, петрификация. Как только возникает нагноение фиброзного экссудата врачи диагностируют гнойный плеврит, эмпиему – обволакивание гнойной массы соединительной тканью.
- Внелегочные характеризуются возникшим перикардитом, медиастинитом, абсцессами головного мозга, менингитом, гнойным артритов, сепсисом, язвенным эндокардитом, перитонитом. Могут быть другие проявления в зависимости от общего состояния больного, наличии других патологий хронического течения.
Осложнения могут закончиться cмepтью пациента, но это лишь в том случае, когда возникает сердечная, легочная недостаточность, гнойно-деструктивные осложнения органов.
Крупозное воспаление легких: причины, симптомы и лечение
Крупозное воспаление — это патологическое состояние легких, которое характеризуется уплотнением некоторых участков дыхательных органов. В результате такого явления ткани прекращают свое полноценное функционирование и участие в обменных процессах газов.
Мало кому точно известно, что собой представляет крупозное воспаление легких. Многие ошибочно путают его с очаговой пневмонией, но между этими патологиями имеется одно важное отличие. Последний вид заболевания даже в период активного развития проявляется на рентгене только на маленьком участке органа. А вот крупозное воспаление характеризуется более значительной площадью повреждения, которая занимает целую долю легкого.
Причины возникновения
Крупозное воспаление относится к воспалениям инфекционного характера, вызванных патогенной микрофлорой, которая быстро активизируется, находясь в человеческих органах. Пневмония такого вида развивается в результате проникновения в организм болезнетворных бактерий. Как правило, происходит это при контакте с переносчиками заболевания.
Наиболее распространенным возбудителем этой патологии является пневмококк, оказывающий на организм отравляющее действие. Кроме того, эти микробы вполне способны привести к серьезному повреждению легочных тканей.
В некоторых ситуациях крупозное воспаление возникает из-за активности стафилококков и стрептококков. Они обустраиваются в организме по множеству всевозможных причин, которые зачастую связаны с сильным ослаблением защитных свойств иммунной системы.
Известно несколько возможностей для проникновения патогенных бактерий в легкие. Болезнетворные микробы могут попасть в организм воздушно-капельным, лимфогенным и гематогенным способом. Бактерии очень быстро активизируются и разрушают защитные свойства при благоприятных условиях, среди которых можно выделить:
- интоксикацию;
- длительное нервное напряжение;
- сильное переохлаждение;
- анемию;
- травмирование грудной клетки;
- ярко выраженное истощение и утомление;
- хронические заболевания дыхательной системы.
Помимо этого, причиной патологии нередко становится дефицит либо избыток витаминов. Специалисты такое состояние называют авитаминозом либо гипервитаминозом соответственно.
Клиническая картина
Крупозное воспаление легких прогрессирует довольно быстро. Оно проявляется почти сразу после заражения болезнетворными бактериями. Патогенные микроорганизмы производят токсические вещества, которые постепенно отравляют организм. Эти соединения с легкостью попадают в легочные ткани, за счет чего проницаемость стенок органа повышается. Это явление, в свою очередь, усугубляет патологический процесс.
Крупозное воспаление должно быть выявлено в первые дни после заражения. Только в таком случае больной сможет избежать массы неприятных последствий активного распространения отравляющей микрофлоры по дыхательной системе.
Стадии недуга
Патология легких крупозного вида подразделяется на несколько степеней. Каждая из них характеризуется определенными признаками. Все стадии вместе продолжаются не больше 11 суток.
- Стадия прилива. Этот этап занимает всего один день — именно в этом и кроется ее главная особенность. Выявить заболевание на этой стадии можно по гиперемии и бактериальному отеку на пораженной доли легкого. Если на этом этапе больной сдаст на анализ отечную жидкость, то результаты покажут содержание громадного числа возбудителей. На стадии прилива повышается проницаемость капиллярной сетки. Благодаря этому эритроциты со временем проникают в просвет альвеол. Затем травмированная микробами доля начинает уплотняться, за счет чего это состояние становится заметным на снимке.
- Этап красного опеченения. Эта стадия развивается на вторые сутки после заражения. В результате полнокровия и отечности повышается диапедез кровяных клеток. На этом этапе в просветы альвеол проникают уже не только эритроциты, но и нейтрофилы. Между близлежащими клетками начинается производство белка фибрина. Лимфа на стадии опеченения переполняет увеличенные сосуды. Региональные узлы значительно расширяются. Травмированная часть легкого становится похожей на печень за счет того, что приобретает насыщенный красный цвет.
- Этап серого опеченения. Эта стадия возникает приблизительно на 5-6-е сутки после заражения. К этому моменту в просветах альвеол интенсивно скапливаются нейтрофилы и белок. Эритроциты подвергаются гемолизу, из-за чего их численность существенно понижается. Как результат — у пациента становится менее выраженной гиперемия. Травмированная доля продолжает разрастаться, ее вес становится больше. На этом этапе развивается фибринозное крупозное воспаление, затрагивающее плевру легкого.
- Стадия разрешения. Последний этап развивается примерно на 9-11-й день от начала заболевания. В легком имеется уже полностью собравшийся фиброзный экссудат. Он сначала плавится, а затем рассасывается. Жидкость из экссудата выходит из органа в качестве мокроты. Стоит заметить, что последняя стадия является результатом проводящегося лечения.
Крупозное и дифтеритическое воспаление
Морфологическая картина заболевания тесно связана с другими патологиями и вероятными осложнениями. На последних стадиях болезни поверхность серозной оболочки покрывается светло-серой пленкой. С учетом разновидности эпителия и размеров некроза это покрытие может быть плотно или рыхло связано с близлежащими тканями. В результате специалисты выделяют два вида фибринозного воспаления: дифтеритическое и крупозное.
Последняя разновидность возникает обычно на однослойном эпителии либо серозной оболочке. Некрозы при этом характеризуются небольшой глубиной.
Дифтеритическое воспаление зарождается, как правило, на многослойных эпителиях. Сопровождается глубокими некрозами и повреждениями тканей.
Однако крупозное фибринозное воспаление при дифтерии развивается параллельно с дифтеритическим. Эти виды пневмоний являются основой этого заболевания, а также интоксикации.
Нередко фиброзно-крупозное воспаление при дифтерии подвергается организации и замещению обычной соединительной тканью. На травмированных серозных оболочках зачастую появляются шварты и спайки. Фибринозное воспаление легких может вызвать их облитерацию.
Симптомы патологии
Крупозная пневмония обладает четкой клинической картиной, зная которую можно без проблем диагностировать заболевание до осуществления обследований и сдачи анализов. Первоначально симптоматика проявляется в виде повышенной гиперемии. Кроме того, у больного может наблюдаться:
- ощутимая слабость;
- сильная вялость;
- мигрени;
- отсутствие аппетита;
- полнейший упадок сил;
- нарушение полноценного функционирования пищеварительной системы.
Пациент чувствует себя довольно плохо, поскольку крупозное воспаление характеризуется тяжелым течением.
К основным признакам могут также присоединиться:
- повышенная потливость;
- ломота в суставах;
- высокая температура тела;
- озноб и лихорадка;
- сильный болевой синдром в грудной клетке;
- одышка и надрывный кашель.
Симптомы крупозного воспаления легких, как правило, проявляются постепенно. Боль в поврежденном органе все время нарастает, является колющей либо режущей. При этом она неодинаково интенсивна. Стоит иметь в виду, что боль чувствуется не только в поврежденном органе, но и отдает в область живота либо плеча. Как правило, синдром отступает через несколько дней после заражения.
Дополнительные признаки недуга
В первые сутки пациента беспокоит непрекращающийся кашель. Скопившаяся в легких жидкость при этом выходит затруднительно. В результате надрывного кашля пациент сразу же начнет ощущать боль в гpyди. С каждым приступом она будет нарастать. Спустя несколько дней при кашле начнет выделяться мокрота с кровяными прожилками. На этой стадии не исключено возникновение гepпeса на губах.
Кроме всего прочего, у пациента может появиться боль в области сердца. Объясняется она усиленным давлением из-за большой нагрузки. Вдобавок могут возникнуть нарушения сердечного ритма, которые врач услышит при обследовании.
В случае отсутствия должного лечения у пациента может побледнеть кожа. Этот признак обуславливается острой нехваткой кислорода. Кроме того, дополнительно возникает легкое посинение слизистых оболочек.
Как лечить крупозное воспаление легких
Методики терапии при такой патологии определяет исключительно специалист. После постановки диагноза больного сразу же направляют в стационар. В первую очередь назначаются антибиотики, которые подавляют распространение патогенных бактерий в дыхательной системе.
Пневмококки обладают высокой чувствительностью к препаратам, относящимся к категории пенициллинов. Именно поэтому они считаются оптимальным вариантом для лечения тяжелых форм крупозной пневмонии. Если микробы становятся устойчивыми к пенициллинам, пациенту назначают другие антибиотики. Такая замена происходит обычно в течение первых трех суток.
При терапии крупозного воспаления легких частенько применяются сульфаниламиды. Они дают возможность поддерживать в крови необходимую численность действующих веществ. Такие медикаменты противопоказаны пациентам, страдающим от почечнокаменной патологии.
При лечении применяются не только антибиотики. Пациенту могут также назначить:
- отхаркивающие;
- противогрибковые;
- противогерпетические;
- болеутоляющие;
- бронхорасширяющие;
- противовоспалительные.
Вспомогательные способы терапии
Кроме того, больному рекомендуются терапевтические манипуляции. Эффективными считаются такие методики лечения:
- специальная физкультура;
- оксигенотерапия;
- физиопроцедуры;
- особый питьевой режим;
- соблюдение здорового рациона;
- регулярное проветривание помещения.
Лечебная физкультура применяется только после выздоровления.
Вероятные осложнения
В случае отсутствия правильной терапии крупозное воспаление может привести к тяжелым формам заболевания. Некоторые из таких осложнений способны стать причиной летального исхода. Эта патология может вызвать такие болезни:
- из легочных — цирроз и абсцесс дыхательного органа, плеврит;
- из внелегочных — токсический шок, менингит, воспаление почек и брюшной полости, патологические изменения сосудов.
Понизить риск возникновения тяжелых осложнений можно при помощи современных медикаментов.
Профилактика патологии
Своевременное предотвращение крупозной пневмонии считается очень важной мерой, которая позволяет избежать повторного возникновения болезни.
Профилактика заключается в таких процедypaх:
- закаливание, желательно отдавать предпочтение влажным обтираниям тела и воздушным ваннам;
- грамотное лечение вирусных заболеваний, поражающих легкие;
- соблюдение правил личной гигиены;
- предотвращение переохлаждений;
- ежедневное выполнение зарядки;
- создание оптимальных условий быта и распорядка;
- своевременная терапия застойных явлений в области малого круга кровотока.
Важно знать родителям о здоровье:
FitoSpray для похудения (Фитоспрей)
FitoSpray для похудения ( Фитоспрей) FitoSpray — спрей для похудения Многие мечтают похудеть, стать стройными, обрести фигуру мечты. Неправильное питание,…
01 05 2023 9:37:21
Фитостеролы в продуктах питания
Фитостеролы в продуктах питания Фитостерины Существует много питательных веществ, которые, как утверждают исследователи, могут положительно повлиять на…
30 04 2023 18:26:33
Фитотерапевт
Фитотерапевт Фитотерапевт Я, Ирина Гудаева — травница, массажист, ведущая семинаров по созданию натуральной косметики и курса « Практическое травоведение»…
29 04 2023 22:14:19
Fitvid
Fitvid Брекеты: минусы, трудности, проблемы Брекет-системы помогли избавиться от комплексов миллионам людей. Это действительно эффективный инструмент,…
28 04 2023 11:18:10
Фониатр
Фониатр Фониатрия – один из разделов медицины. Фониатры изучают патологии голоса, методы их лечения, профилактики, а также способы коррекции…
25 04 2023 8:51:45
Форель
Форель Форель относится к отряду лососеобразных, семейству лососевых. Ее тело удлинено, немного сжато с боков, покрыто мелкой чешуей. Замечательной…
24 04 2023 9:35:56
Формула идеального веса
Формула идеального веса Калькулятор нормы веса Вес 65 кг относится к категории Норма для взрослого человека с ростом 170 см . Эта оценка основана на…
21 04 2023 9:19:53
Формулы расчета идеального веса
Формулы расчета идеального веса Фoрмулa «идeальнoго вeса» То, что ожирение шагает семимильными шагами по планете – это факт. И, несмотря на то, что…
20 04 2023 22:13:21
Фосфатида аммонийные соли
Фосфатида аммонийные соли Аммонийные соли фосфатидиловой кислоты ( Е442) Е442 – это пищевая добавка, которую относят к категории эмульгаторов. Вещество…
19 04 2023 14:17:16
Фототерапия новорожденных
Фототерапия новорожденных Фототерапия новорожденных Применение фототерапии для новорожденных С момента своего рождения организм ребенка начинает адаптацию…
18 04 2023 17:19:48
Фототерапия новорожденных при желтухе
Фототерапия новорожденных при желтухе Фототерапия новорожденных После появления ребенка на свет его организм адаптируется к совершенно иным условиям…
17 04 2023 4:57:53
Французская диета
Французская диета Французская диета Эффективность: до 8 кг за 14 дней Сроки: 2 недели Стоимость продуктов: 4000 рублей на 14 дней Общие правила…
16 04 2023 20:17:21
Фрукт Кумкват — что это такое?
Фрукт Кумкват — что это такое? Фрукт Кумкват — что это такое? Впервые упоминают необычный для европейцев фрукт китайские летописи 11 века. Португальские…
15 04 2023 4:27:43
Фруктовая диета
Фруктовая диета Фруктовая диета Эффективность: 2-5 кг за 7 дней Сроки: 3-7 дней Стоимость продуктов: 840-1080 рублей в неделю Общие правила Фруктовая…
13 04 2023 16:58:33
Фруктоза при диабете
Фруктоза при диабете Можно ли фруктозу при сахарном диабете? Для многих диабет является той проблемой, которая вносит в жизнь ряд ограничений. Так, к…
10 04 2023 14:29:14
Фрукт свити – польза и вред
Фрукт свити – польза и вред Свити — что это за фрукт? Что такое свити? Продолжаем разбирать цитрусовые, но как всегда идем не по верхам, а копаем глубже и…
07 04 2023 10:28:30
Фрукты и ягоды
Фрукты и ягоды Разница между фруктом и ягодой Фрукты и ягоды любят практически все. Ведь они такие вкусные и полезные! Мы любуемся лежащими на столе…
06 04 2023 0:21:12
Фтизиатр
Фтизиатр Врачи фтизиатры Москвы Фтизиатр — это дипломированный специалист в области фтизиатрии. Он специализируется на профилактике, диагностике, лечении…
04 04 2023 17:35:53
Фтор в организме человека
Фтор в организме человека Фтор в организме человека Дневная норма потрeбления Мужчины старше 60 лет Женщины старше 60 лет Беременные (2-я половина)…
03 04 2023 13:43:46
Боли в спине после рождения ребёнка
Боли в спине после рождения ребёнка Почему после родов болит спина У мамочек нередко болит спина после родов. Причем, дискомфорт может длиться довольно…
31 03 2023 9:40:46
Фунчоза: польза и вред
Фунчоза: польза и вред Фунчоза: польза и возможный вред Увлечение восточной кухней год от года растет. Принято считать, что такой рацион полезен для…
30 03 2023 0:20:30
Фундук
Фундук В рационе здорового человека обязательно присутствуют орехи в различных вариациях. Среди них выгодно выделяется фундук. Высокая пищевая ценность и…
29 03 2023 6:50:29
Галактоза
Галактоза Галактоза – это представитель класса простых молочных сахаров. В человеческий организм поступает преимущественно в составе молока,…
25 03 2023 10:52:34
Галанга
Галанга С древних времен растения играют важную роль в жизни человека, в том числе и для поддержания здоровья. Некоторые травы известны как лучшие…
24 03 2023 7:20:37
Галега лекарственная
Галега лекарственная Галега лекарственная (Galega officinalis) Син: козлятник лекарственный, козлятник аптечный, козья рута, французская сирень, солодянка…
23 03 2023 18:26:27
Боли в суставах при беременности
Боли в суставах при беременности Боли в суставах при беременности В период беременности у женщины могут возникать различные боли в самых разных местах….
20 03 2023 4:33:55
Гастрит и изжога
Гастрит и изжога Лучшие лекарства от изжоги и гастрита Многие пациенты с гастритом и другими заболеваниями Ж К Т страдают от изжоги. Данный симптом может…
19 03 2023 12:27:27
Где находится ключица у человека на фото?
Где находится ключица у человека на фото? Ключица человека: анатомия, строение, функции Ключица – это единственное костное образование в теле человека,…
16 03 2023 0:38:21