Угревая болезнь – это заболевание кожи, связанное с закупоркой и воспалением сальных желез и волосяных фолликулов.
Угри обычно появляются на лице, шее, груди, спине и на плечах и могут долго не проходить. Чаще всего угревой болезнью страдают подростки. Она может быть выражена в различной степени, в некоторых случаях после перенесенного заболевания образуются рубцы.
На данный момент существует большое количество различных эффективных способов лечения угревой сыпи.
Синонимы русские
Акне, прыщи, угревая сыпь, угри.
Синонимы английские
Acne, Аcne vulgaris.
Симптомы
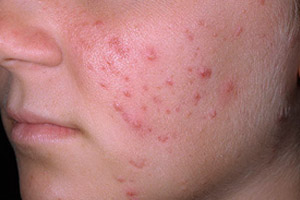
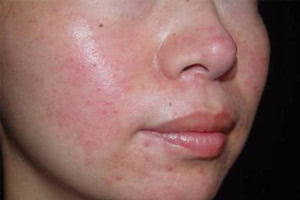
Угри, как правило, появляются на лице, шее, груди, спине и плечах – участках с наибольшим количеством сальных желез. Они делятся на следующие виды.
- Комедоны – невоспалительные элементы, образующиеся при закупорке сальной железы отмершими кожными покровами, смешанными с густым кожным салом. Они бывают закрытыми (белые комедоны) и открытыми (черные комедоны).
Закрытые представляют собой небольшие белесые мягкие образования диаметром 1-3 мм. При сдавливании их содержимое выделяется с большим трудом.
Открытые комедоны появляются в результате закупорки сальных желез, наподобие пробки, роговыми массами. Внешне они похожи на закрытые, однако имеют черный центр. При сдавливании из них легко выделяется содержимое. Также они могут быть расположены на носу и представлять собой «черные точки». Такие комедоны редко вызывают воспаление.
- Папулы – «возвышающиеся» твердые воспалительные элементы красного цвета диаметром до 5 мм.
- Пустулы – это выступающие образования, содержащие гной. Они представляют собой воспалительные элементы красного цвета с белым гноем наверху.
- Узлы – твердые болезненные воспалительные образования больше 5 мм в диаметре, расположенные под поверхностью кожи и несколько возвышающиеся над ней. Они формируются в результате накопления кожного секрета глубоко внутри волосяных фолликулов.
- Кисты – это болезненные, заполненные гноем воспалительные образования под поверхностью кожи. После исчезновения кисты может появиться рубец.
Общая информация о заболевании
Угревая болезнь – это образование комедонов, пустул, узлов и кист в результате закупорки и воспаления сальных желез волосяных фолликулов.
Сальные железы выделяют кожное сало, которое обладает бактерицидными свойствами и препятствует размножению микроорганизмов; служит жировой смазкой для волос и внешнего слоя кожи; смягчает кожные покровы и придает им эластичность.
Сальные железы имеют форму пузырька и располагаются в коже человека. Они практически всегда связаны с волосяными фолликулами (своеобразными мешочками, в которых располагается корень волоса), в верхнюю часть которых открываются протоки сальных желез. Выделяясь из сальной железы через протоки через устье волосяного фолликула и поры кожное сало попадает на поверхность кожи. Верхняя часть и устье волосяного фолликула выстланы клетками кожи, в ходе его постоянного обновления отмершие клетки вместе с кожными салом выходят на поверхность кожи через поры.
Сальные железы расположены на всем теле человека, больше всего их на лице, шее, спине, плечах, груди. Самые крупные сальные железы расположены именно в этих областях.
Угри появляются, когда отмершая кожа и кожное сало закупоривают волосяной фолликул. Эта среда является благоприятной для размножения бактерий, чья деятельность часто вызывает последующее воспаление фолликула.
Как правило, угревая болезнь передается по наследству. Если у обоих родителей была угревая болезнь, то у трех из четырех их детей также будет это заболевание. Если угри были лишь у одного родителя, акне будет у одного из четырех детей.
Появлению угревой болезни способствуют:
- Гиперкератоз волосяного фолликула – чрезмерное образование клеток кожи в устье волосяного фолликула и связанное с этим нарушение выведения отмерших клеток. Гиперкератоз может возникать в результате постоянного раздражения волосяного фолликула или нарушения питания кожи.
- Избыточное выделение кожного сала.
- Наличие Пропионибактериум акне (Propionibacterium acne) -бактерии, для которой среда закупоренного волосяного фолликула является идеальной для существования и размножения. Пропионибактериум акне способствует появлению воспаления в закупоренном волосяном фолликуле.
Как правило, угревая болезнь появляется в подростковом возрасте, чаще у мальчиков. Почти у 90 % подростков бывают угри.
Именно в период полового созревания как у мальчиков, так и у девочек повышается уровень гормона андрогена, вызывающего усиленное функционирование сальных желез.
Аналогичные гормональные изменения в организме могут быть связанны с беременностью, с использованием некоторых оральных контрацептивов и гормоносодержащих препаратов. Последующее повышение выработки кожного сала также может приводить к возникновению угрей. В некоторых случаях акне может возникать и в зрелом возрасте, чаще у женщин.
Выделяют три степени тяжести угревой болезни:
- Легкая степень (меньше 20 комедонов, меньше 15 воспаленных элементов или общее количество высыпаний меньше 30).
- Средняя степень (20-100 комедонов, 15-20 воспаленных элементов или общее количество высыпаний 30-125).
- Тяжелая степень угревой болезни (больше 5 кист, больше 100 комедонов, больше 50 воспалительных элементов или общее количество высыпаний больше 125).
При акне любой степени ослабление или полное исчезновение заболевания обычно наступает после 20 лет, однако у некоторых женщин высыпания могут сохраняться вплоть до 40 лет.
Существуют заблуждения, относящиеся к данному заболеванию, некоторые из них:
- Жирные продукты и шоколад вызывают или усугубляют акне. В действительности же употребление этих продуктов практически не влияет на появление и течение акне.
- Загрязнения кожи вызывают угревую сыпь. Загрязнения на коже не являются причиной возникновения угрей. Напротив, слишком частое очищение кожи с помощью мыла и других косметических средств может раздражать кожу и ухудшать течение угревой болезни.
- Воздействие солнечного света улучшает течение акне. Это не так – скорее загар делает акне менее заметным, состояние кожи при этом обычно не улучшается.
- Стресс вызывает угри. Стресс не может вызывать угри, однако может ухудшать течение уже появившегося заболевания.
Кто в группе риска?
В группу риска развития угревой болезни входят следующие лица:
- Лица с наследственной предрасположенностью к развитию угревой болезни.
- Люди в возрасте от 12 до 25 лет.
- Женщины, девушки за 2-7 дней до наступлении менструации.
- Беременные женщины.
- Люди, принимающие гормональные препараты, содержащие кортикостероиды, андрогены.
Диагностика
Диагноз «угревая болезнь» обычно ставится на основании осмотра больного.
Лабораторные исследования
У женщин с нарушениями менструального цикла или с признаками других гормональных отклонений необходима оценка гормонального статуса:
- тестостерон свободный,
- дегидроэпиандростеронсульфат (ДЭА-SO4),
- лютеинизирующий гормон (ЛГ),
- фолликулостимулирующий гормон (ФСГ),
- посев отделяемого из кожных элементов – помещение отделяемого в питательную среду, где интенсивное размножение микробов доступно визуальной оценке; позволяет исключить другие воспалительные заболевания кожи.
Для выявления побочных эффектов от лекарств для лечения угревой болезни необходимо периодически сдаватьобщий анализ крови, проверять уровень холестерола, печеночных ферментов (АЛТ, АСТ), калия в сыворотке.
Другие исследования
- УЗИ органов малого таза при подозрении на поликистоз яичников как на возможную причину акне.
Лечение
Лечение угревой болезни направлено на снижение выработки кожного сала, уменьшение воспаления и количества угревых элементов.
При легкой степени угревой болезни основой лечения является применение ретиноидов. Эти препараты ускоряют процесс обновления клеток, при этом предотвращая закупорку фолликулов. Обычно ретиноиды применяются в виде мазей. В качестве вспомогательной терапии могут использоваться лосьоны с серой, салициловой кислотой, способствующие отшелушиванию кожи.
В тяжелых случаях необходимо длительное применение антибиотиков (в течение нескольких недель) в виде капсул или таблеток. При неэффективности антибиотиков и очень тяжелом воспалении назначается изотретинион – ретиноид, подавляющий активность сальных желез.
Также могут применяться гормональные препараты.
В сочетании с антибиотками, уничтожающими бактерии и снимающими воспаление, ретиноиды, как правило, оказывают прекрасный эффект – угревая болезнь исчезает в течение 3-20 недель, в том числе и тяжелая степень акне. Однако ретиноиды нельзя принимать во время беременности и грудного вскармливания.
Для избавления от крупных рубцов, оставшихся после угрей, может использоваться химический пилинг, лазерная шлифовка.
Профилатика
После избавления от угревой болезни для профилактики повторного возникновения болезни необходимо соблюдать следующие правила.
- Два раза в день умываться с использованием мягких косметических средств. Это позволит удалить излишки жира и отмершие клетки кожи, при этом не вызывая раздражения.
- Использовать средства, уменьшающие выделение кожного сала, например лосьоны с салициловой кислотой или цинком.
- Избегать частого использования тонального крема, маскирующих средств, жирных кремов.
- Перед сном всегда снимать макияж.
Рекомендуемые анализы
- Тестостерон свободный
- Дегидроэпиандростеронсульфат (ДЭА-SO4)
- Лютеинизирующий гормон (ЛГ)
- Фолликулостимулирующий гормон (ФСГ)
- Общий анализ крови
- Холестерол общий
- Аспартатаминотрансфераза (АСТ)
- Аланинаминотрансфераза (АЛТ)
- Калий в сыворотке
Содержание
- 1 Причины возникновения
- 1.1 Эндогенные причины
- 1.2 Экзогенные причины
- 2 Механизм развития
- 3 Виды
- 3.1 Открытые комедоны
- 3.2 Закрытые комедоны
- 3.3 Милиумы или белые угри
- 3.4 Папулы или прыщи
- 3.5 Пустулы
- 3.6 Капсулы с гнойным содержимым
- 3.7 Узелки и кисты
- 3.8 Рубцы и пигментации
- 4 Диагностика и лечение
- 4.1 Особенности ухода в домашних условиях
- 5 Профилактика
Акне или угри является самым распространенным заболеванием, которое поражает сальные железы, волосяные фолликулы эпидермиса. Болезнь может развиваться, независимо от возрастной категории. В большинстве случаев акне на лице встречается у представительниц женского пола, но у мужчин течение заболевания более сложное. В некоторых случаях кожа склонная к акне по генетической предрасположенности. Иногда до 25-летнего возраста наступает самопроизвольное излечение, в других случаях заболевание становится хроническим. Чтобы борьба с акне была эффективной, важно выяснить причины развития патологических процессов, после чего предпринять соответствующие мероприятия. Также важна профилактика болезни, которая предотвратит появление новых элементов.
Причины возникновения
Развитие акне происходит по разным причинам. Есть экзогенные и эндогенные факторы развития заболевания. Внутренние или эндогенные обусловлены патологическими процессами, которые происходят внутри организма. Внешние или экзогенные связаны с различными внешними воздействиями на поверхность эпидермиса, которые могут спровоцировать развитие болезни. Угревая сыпь развивается под воздействием одного или нескольких факторов. Чтобы выяснить причину проблемы, необходимо посетить дерматолога и пройти соответствующие обследования.
Эндогенные причины
Эндогенными причинами сыпи в большинстве случаев являются гормональные перемены в организме, которые происходят в такие периоды:
- в пубертатном, когда устанавливается гормональный фон;
- в период гестации либо после прерывания беременности (самопроизвольного или искусственного);
- перед началом менструальных выделений;
- при гормональных сбоях и заболеваниях эндокринной системы либо при болезнях органов репродуктивной системы у женщин;
- отмена приема оральных гормональных контрацептивов.
Угревая сыпь может появляться при некоторых патологических процессах внутри организма. Нередко такая проблема возникает при поликистозе яичников с нарушением их функций, при поражении гипофиза и коры надпочечников. Также акне сопровождает развитие заболеваний органов пищеварительной системы:
- гастрит разных форм;
- дисбактериоз кишечного тракта;
- панкреатит;
- гепатит;
- дискинезия желчевыводящих протоков и холецистит;
- нарушение дефекации, при котором возникает интоксикация организма.
Воспаление на коже и акне может присутствовать у тех мужчин, которые активно занимаются спортивными тренировками и на регулярной основе принимают анаболики либо находятся на спортивном питании. Во многих ситуациях появление проблемы обусловлено стрессами и эмоциональными потрясениями. Даже при однократном стрессе происходит сильный выброс гормональных веществ в кровь, в результате чего нарушается функция эндокринной системы и появляются угревые высыпания.
При хроническом стрессе в организме происходит регулярный выброс гормональных веществ, снижается естественная резистентная функция организма, он становится уязвимым к влиянию патогенной микрофлоры. На поверхности эпидермиса размножаются болезнетворные микроорганизмы, а это чревато хроническими угревыми высыпаниями.
Еще одной распространенной причиной развития заболевания является влияние вирусов. В первую очередь, это герпес, при котором ослабевает иммунная защита организма, начинается активное размножение патогенной микрофлоры. Ситуация усугубляется при гиперкератозе, закупорке пор, акне приобретает хронический характер.
Экзогенные причины
Первое место среди внешних провоцирующих факторов занимает неправильно сделанный макияж. Особенно если используются тональные средства, корректоры, хайлайтеры и румяна в большом количестве. Также спровоцировать появление проблемы может использование некачественных, просроченных, слишком дешевых или неподходящих для кожи косметических средств. При отсутствии правильного ежедневного ухода, слишком частых косметологических процедурах нарушается естественный баланс влаги и микрофлора кожи, это становится предпосылкой к развитию угревых высыпаний. Особенно часто хроническое акне наблюдается у тех людей, которые увлекаются чистками и пилингами.
Угрей становится больше у тех людей, которые увлекаются выдавливанием комедонов и других воспалительных элементов на коже. Другим провоцирующим фактором является чрезмерная инсоляция. При пребывании под прямыми солнечными лучами или при посещении солярия эпидермис становится пересушенным и обезвоженным. Но дальше включается компенсаторная функция, чтобы восполнить потери влаги. Так повышается выработка себума, поры закупориваются, угревая сыпь становится более выраженной. Также при частом нахождении под солнцем и при систематическом посещении солярия страдает местный иммунитет, а это чревато активизацией патогенной микрофлоры.
Среди других внешних причин появления проблемы можно выделить:
- постоянное касания лица руками, трение кожи;
- слишком частые умывания, особенно горячей водой и с использованием жестких средств;
- чрезмерное увлечение скрабами, лосьонами, пилингами.
При таких манипуляциях происходит механическое удаление внешнего защитного слоя эпидермиса и полезной микрофлоры, нарушается эпидермальный барьер. Пересушенная кожа страдает от микротрещин, в которые проникает патогенная микрофлора.
Вызвать появление угревой сыпи могут такие болезнетворные микроорганизмы:
- коринебактерии;
- липофильные палочки;
- пропионбактерии;
- гниеродные кокки – стафилококк, стрептококк;
- дрежжеподобные грибки.
Появление акне часто обусловлено изменениями в гормональном фоне. Проблема появляется при нарушении выработки тестостерона, дегидроэпиандростерона, инсулина. Повышенная выработка этих веществ вызывает усиленное продуцирование себума, нарушается работа сальных желез. При нарушении гормонального фона в гипофизе, яичниках, коре головного мозга и надпочечниках тоже появляются угревые высыпания.
Механизм развития
Кожа является самым большим органом человека, занимает самую большую площадь и весит больше других органов. Функциями кожи являются:
- метаболитическая;
- теплорегулирующая;
- рецепторная;
- защитная.
Всего есть три слоя кожи:
- Эпидермальный. Является наружным слоем, его функция – барьерная.
- Дерма. Это соединительнотканные элементы.
- Подкожная клетчатка. В ней находятся жировые отложения.
Внешний слой покрыт водно-липидной мантией, которая выполняет барьерную функцию и защищает эпидермис от влияния неблагоприятных внешних факторов. При нарушении микрофлоры водно-липидной мантии начинается развитие патогенных микроорганизмов, чаще стафилококков и грибков. Происходит активное размножение этих микробов, они проникают во внутренние слои кожи. Так развивается угревая сыпь, появляются комедоны и жировики.
Внешне акне проявляется такими признаками:
- покраснения;
- папулы;
- воспалительный процесс;
- болезненность;
- уплотнения;
- гнойное содержимое внутри папул.
Виды
Есть несколько разновидностей акне. Далее можно подробнее ознакомиться с ними.
Открытые комедоны
На поверхности кожи формируются черные небольшие точки в порах. Причиной их появления является закупорка устья сальной железы скопившимся себумом, косметическими средствами, различными видами загрязнений. Располагаются черные точки на зонах со значительным количеством сальных желез – на лбу, подбородке, крыльях носа. Чтобы избавиться от единичных комедонов, достаточно правильного ухода. Но если кожа пористая, могут образовываться многочисленные комедоны не только на лице, но и на теле. В таком случае недостаточно домашнего ухода. Нужно обратиться к врачу, который назначит соответствующие мероприятия.
Закрытые комедоны
Довольно часто встречаются и закрытые комедоны. Выглядят в форме белых подкожных пробок. Это небольшие бугорки на поверхности кожи. Они могут быть малозаметными, ощутить их можно только при касании лица. При такой форме акне на носу или других участках лица отсутствует болезненность и воспалительный процесс.
Милиумы или белые угри
Являют собой плотные поверхностные кисты сальных желез. По внешнему виду напоминают мелкие белые зернышки. Их еще называют просянками. Такие узелки являются безболезненными, отсутствует воспалительный процесс. Внутри узелков содержится вязкий себум и кератин. Располагаются милиумы на носу, щеках, веках.
Папулы или прыщи
Являются плотными, с четкими границами элементами, размеры не превышают три миллиметра. Гнойная головка отсутствует. В большинстве случаев появлению папулы предшествует закрытый комедон. Если причиной появления становится открытый комедон, визуально заметна темная пробка. Воспалительный процесс может присутствовать либо отсутствовать. После воспаления ткани рубцуются, поэтому лечение папул должно быть обязательным. Для этого нужно посетить дерматолога, который подберет схему лечения против акне.
Пустулы
Являются небольшими шариками с гнойной головкой. Вокруг очага воспалительного процесса имеется покраснение. Такие образования болят, могут располагаться на разных участках тела. Гнойничок в большинстве случаев является следствием развития инфекционного процесса, поэтому врач должен назначить антисептические препараты для ухода, а если ситуация сложная, применяются антибактериальные препараты для лечения. Их должен назначать только врач, поскольку любое лекарство имеет противопоказания.
Капсулы с гнойным содержимым
При длительном воспалительном процессе в дерме собирается гнойный экссудат. Формируются плотные объемные капсулы с гнойным содержимым. При отсутствии своевременного лечения капсулы распространяются по лицу.
Узелки и кисты
При запущенном воспалительном процессе на коже формируются глубокие уплотнения. Они называются кистами и узлами. Узелки являются глубокими уплотнениями, которые расположены под кожей. Их размеры составляют около 5 миллиметров. Окрашены в красный либо багровый цвет. Присутствует болезненность, которая увеличивается при надавливании. После них остаются различной формы рубцы и шрамы.
Кисты являются трансформацией узлов при интенсивном воспалительном процессе. Такие образования являются очень болезненными, окрашены в багрово-синюшный цвет.
Рубцы и пигментации
После акне, особенно в запущенной стадии, формируются рубцовые ткани. Также последствием перенесенной угревой сыпи являются пигментированные участки на поверхности кожи.
Диагностика и лечение
Лечение акне проводится после предварительного осмотра дерматолога и проведения дерматоскопии. Важно определить причину появления проблемы. Для этого назначается комплексное обследование:
- общий анализ крови;
- анализ крови на уровень глюкозы;
- исследование биохимических показателей крови;
- исследование уровня гормонов.
Также нужно сделать мазок на грибки и на демодекоз. После того, как установлена причина, дерматолог назначает правильную схему терапии. Важно проводить не только симптоматическое лечение, а и устранить главную причину заболевания. В противном случае результат будет кратковременным, а угревая сыпь приобретет хронический характер. При наличии единичных комедонов или пустул лечение ограничивается использованием правильно подобранных косметических средств и процедур.
При кистообразных воспалениях и глубоких подкожных прыщах специалист назначает наружное и пероральное использование медикаментозных средств – антибактериальных препаратов, гормональных лекарств, препаратов, содержащих изотрениноин. Любые лекарства должны назначаться только врачом, самостоятельно их нельзя использовать, поскольку могут быть противопоказания.
Угревая сыпь возникает не только в подростковом возрасте. С ней сталкивается практически каждый второй человек. Особенно часто такая проблема появляется у женщин в определенные периоды жизни. Лечение акне происходит с помощью следующих методов.
Эксфолиация. Это отшелушивание ороговевших частиц эпидермиса и интенсивное очищение от омертвевшего слоя клеток. Глубокая эксфолиация осуществляется скрабами, пилингами, масками, гоммажами. Также помочь в глубоком очищении поможет аппаратная косметология – дермабразия, чистка, шлифовка, криотерапия, лазерная терапия. Любые процедуры должны назначаться дерматологом и проводиться квалифицированным косметологом во избежание побочных эффектов.
Применение бактерицидных средств. Аптечные препараты обладают бактериальным действием на кожу, уменьшают количество пропионобактерий, которые вызывают новые воспалительные элементы на эпидермисе. Также такие препараты подсушивают уже имеющиесся угри, контролируют выработку кожного сала и функции сальных желез. В таких лекарствах содержатся активные вещества, которые эффективно борются с акне. Назначать их должен только врач во избежание противопоказаний.
Применение антибактериальных средств. Такие препараты назначаются врачами для лечения третьей и четвертой степени акне. Традиционно назначается прием Миноциклина, Доксициклина, Тетрациклина и Эритромицина. Их применяют для перорального приема и наружного использования в форме мазей. Назначать должен только врач, поскольку есть противопоказания.
Прием гормональных средств. Если причиной появления угревых высыпаний становятся гормональные нарушения, женщинам врачи назначают прием оральных контрацептивов или других гормональных препаратов. Такие лекарства назначаются только после проведенных обследований, после полученных результатов. Самостоятельно их использовать нельзя.
Прием ретиноидов. С помощью производных витамина А, восстанавливается метаболизм на клеточном уровне. Ретиноиды эффективно справляются с проявлениями акне и постакне. Выравнивают тон и рельеф кожи, активизируют отшелушивание ороговевших частиц эпидермиса. Назначать их должны врачи после предварительного осмотра и обследования.
Курс фототерапии. Благодаря использованию фотоизлучения, уменьшается количество себума, сокращаются поры, снижается количество воспалительных элементов на поверхности кожи. Фотолуч воздействует непосредственно на проблемный участок, улучшая микроциркуляцию крови и процессы восстановления.
При лечении акне нужен комплексный уход. Задача дерматолога – не только избавиться от имеющихся высыпаний, но и предупредить образование новых элементов. Для этого применяются консервативные методы, косметологические процедуры. Немаловажным в борьбе с проблемой является домашний уход. Назначаются специальные комедолитические препараты, предназначенные для лечения угревых высыпаний. Также подбираются косметологические средства, которые регулируют количество себума. В большинстве случаев это ретиноиды.
Медикаментозная терапия основана на применении таких средств:
- местных – крем, гель, мазь, в составе которых содержится антибактериальный компонент, бензоилпероксид, азелаиновая кислота;
- системных – пероральный прием антибактериальных препаратов, гормональных средств, лекарств для борьбы с причиной болезни.
Все препараты должны назначаться только дерматологом, поскольку они имеют противопоказания. Если диагностируются тяжелые формы заболевания, среднетяжелые формы, которые устойчивы к применению наружных средств, а также при появлении рубцовых изменений тканей, дерматологи назначают препарат Роаккутан. Это препарат на основе изотретиниона, является синтетическим производным витамина А. При пероральном приеме оказывает такие действия:
- угнетает активность функции сальных желез;
- снижает количество себума;
- нейтрализует патогенную микрофлору;
- снижает проявления гиперкератоза сальных желез;
- предупреждает закупорку пор.
Продолжительность использования Роаккутана определяет врач, в зависимости от степени акне и симптомов. В среднем, длительность лечения препаратом составляет около 4 месяцев. Дозировки и длительность курса лечения составляют только врачи во избежание противопоказаний.
В комплексной схеме лечения угревой сыпи также нужно выделить специальное питание. Особенно если причиной появления проблемы являются заболевания органов пищеварительной системы. Схема питания составляется гастроэнтерологом после предварительного обследования и осмотра. Нужно отказаться от употребления сладостей, мучных и хлебобулочных изделий, фастфуда, спиртных и газированных напитков, кофе и крепкого чая, специй, соусов, копченостей, колбасных изделий, молочной продукции. В рационе должны присутствовать блюда, насыщенные витаминными и минеральными веществами, антиоксидантами, полиненасыщенными жирными кислотами.
Также следует уделить внимание питьевому режиму, выпивая в течение суток не менее двух литров чистой воды, зеленого чая, травяных напитков. Достаточное количество жидкости способствует улучшению процессов метаболизма, помогает вывести токсины и шлаки. Так кожа восстанавливается намного быстрее.
Особенности ухода в домашних условиях
Для кожи с высыпаниями нужен щадящий и деликатный уход, систематическое увлажнение, мягкое очищение, своевременная реакция на новые воспалительные элементы. С помощью грамотного ухода можно ускорить избавление от проблемы и сократить вероятность рубцевания тканей. Есть такие главные этапы домашнего ухода за проблемной кожей:
- эксфолиация, благодаря которой удаляется ороговевший слой эпидермиса, устраняются загрязнения и избыточное количество себума;
- увлажнение, благодаря которому восстанавливается водный баланс, выводятся токсины, процессы регенерации ускоряются;
- восстановление.
Для ухода лучше использовать профессиональные косметические средства, рекомендованные Ассоциацией дерматологов. Их выпускают в форме спреев, лосьонов, масок, эмульсий, кремов, гелей, пилингов.
Профилактика
Есть специальные методики и профилактические правила, благодаря которым кожа будет выглядеть чистой и здоровой:
- Не стоит касаться лица, особенно грязными руками. Если есть такая привычка, нужно избавиться от нее.
- Не выдавливать воспаленные папулы или угри. Иначе это чревато распространением инфекции вглубь, на здоровые ткани. Также после такого грубого механического воздействия нередко остаются рубцы и шрамы на коже.
- Не заниматься самостоятельным лечением акне, поскольку только врач после проведенного обследования может установить причину проблемы и подобрать грамотное лечение.
- Не запускать болезнь. Если комедоны и угри появляются слишком часто, они не единичные, лучше вовремя посетить дерматолога. Это позволит избежать запущенных форм болезни.
- Соблюдать принципы правильного питания. Уменьшить в рационе количество сладостей, быстрых углеводов, выпечки, спиртных напитков, фастфуда.
- Соблюдать питьевой режим – в течение дня выпивать около двух литров чистой воды.
При наличии хронических заболеваний проводить своевременное лечение, назначенное врачом.
Акне: причины появления, симптомы, диагностика и способы лечения.
Определение
Акне (аcne vulgaris) чаще называют угрями. Это хроническое рецидивирующее воспалительное заболевание кожи, проявляющееся открытыми или закрытыми комедонами, папулами, пустулами, кистами.
Комедоны — невоспалительные мелкие узелки белого или черного цвета, которые создают ощущение неровного рельефа кожи, проявление скопления кожного сала и кератина в волосяном фолликуле.
Папулы (узелки) — бесполостные образования, выступающие над уровнем кожи, плотной или мягкой консистенции.
Пустулы — полостные элементы сыпи, возникающие в результате гнойного процесса.
Причины появления акне
Акне — один из самых распространенных дерматозов. Пик заболеваемости приходится на возраст 15-18 лет (юношеские угри), причем склонны к акне как юноши, так и девушки. Позднее акне (акне тарда) преобладает у женщин.
Выделяют несколько основных факторов, влияющих на развитие угревой сыпи: фолликулярный гиперкератоз, гипертрофия сальных желез, микробная колонизация и воспалительный процесс.
Триггером является генетически обусловленное увеличение количества андрогенов в организме и/или повышенная чувствительность рецепторов клеток сальных желез к производным тестостерона. В результате избыточной продукции кожного сала (себума) возникает гиперкератоз, способствующий образованию пробки в устье фолликулов. Это приводит к скоплению в нижней части фолликула кератиновых масс, избытка кожного сала и различных бактерий. Затем последовательно происходит расширение верхней части волосяного фолликула и образование микрокомедона. Микрокомедон, содержащий кератин, кожное сало и бактерии, продолжает расширяться, стенка фолликула разрывается, и начинается воспалительный процесс. Повышенная секреция себума приводит к росту микроорганизмов (Propionibacterium acnes, Staphylococcus epidermidis, грибов рода Pityrosporum).
Среди причин развития акне нередко называют снижение числа лактобактерий в желудочно-кишечном тракте, приводящее к увеличению уровня липидов в крови.
Кроме того, замечено, что акне чаще страдают люди, в рационе питания которых много продуктов, богатых жирами и быстрыми углеводами.

- Угри обыкновенные (acne vulgaris).
- Угри шаровидные.
- Угри осповидные.
- Угри тропические.
- Детские угри.
- Экскориированные акне.
- Другие угри.
- Угри неуточненные.
Клиническая классификация:
- Юношеские угри:
-
а) комедоны;
б) папулопустулезные угри;
в) узловато-кистозные угри;
г) молниеносные угри.
- Угри взрослых:
-
а) поздние угри;
б) инверсные угри;
в) bodybuilding acne;
г) конглобатные, или нагроможденные акне.
- Угри детского возраста:
-
а) угри новорожденных;
б) угри детей.
- Угри, вызванные экзогенными причинами.
- Угри, вызванные механическими факторами.
- Акнеформные высыпания.
По степени тяжести и распространенности воспалительного процесса различают:
- легкие формы течения акне;
- средние формы течения акне;
- тяжелые формы течения акне.
Симптомы акне
Пациенты обычно предъявляют жалобы на сальность кожи, появление комедонов, папул, пустул, болезненность и зуд в месте высыпаний.
Акне локализуются преимущественно на коже лица, конечностей, верхней части груди и на спине.
При папулопустулезных акне (самых распространенных высыпаниях) наблюдаются закрытые и открытые комедоны, папулы и пустулы. Закрытый комедон — это белесые папулы диаметром 1-2 мм, лучше всего заметные при растягивании кожи. При сдавливании такого комедона его содержимое выделяется с трудом. Закрытые комедоны часто воспаляются с образованием пустул. Открытые комедоны — это черные точки, размером 0,5-1,0 мм. Консистенция открытых комедонов плотная серовато-белая, форма — грушевидная.
У новорожденных акне возникают на фоне гормонального криза новорожденных и в большинстве случаев самостоятельно регрессируют без следа, проявляются единичными или множественными поверхностными папулами, пустулами, закрытыми и открытыми комедонами и милиумами (небольшими поверхностными кистами).
Детские акне наблюдаются редко, их появление связано с повышением андрогенов в организме на фоне врожденной гиперплазии коры надпочечников, вирилизирующих опухолях.
Юношеские акне являются самым распространенным поражением кожи, чаще всего они локализуются в центральной части лица (на носу, лбу, подбородке).
Новые высыпания обычно перестают появляться после 22-23 лет, но в некоторых случаях формируется персистирующая форма акне (постъювенильные акне), поздние акне, или акне тарда.
Симптомы акне тяжелой степени (конглобатная, или узловая форма) — глубокие воспалительные узлы и кисты, которые могут сливаться, возвышаясь над кожей. Когда узлы вскрываются, появляются язвы, которые долго не проходят. После регресса на их месте формируются рубцы постакне.
Возникновение инверсных акне связывают с метаболическим синдромом, инсулинорезистентностью. Воспалительный процесс происходит в апокриновых потовых железах с возникновением и вскрытием подкожных инфильтратов в подмышечных впадинах, в области пупка и промежности, вокруг сосков с последующим формированием рубцовых изменений. Заболевание протекает хронически с частыми рецидивами.
Молниеносные акне регистрируют у лиц мужского пола. Для заболевания характерны боли в крупных суставах, повышение температуры тела, возникают крупные элементы с некротическими корками и кровянисто-гнойным отделяемым на фоне уже имеющихся акне.
Механические угри (аcne mechanica) считается проявлением истинной угревой болезни – высыпания становятся следствием длительного трения или давления на кожу твердыми головными уборами, лобными повязками, тугими воротничками, грубыми шарфами, одеждой из грубой ткани.
Летние акне (Майорка-акне) появляются на открытых солнцу участках лица и тел, а также в результате применения средств с УФ-фильтрами.
Косметические акне провоцируются и поддерживаются косметическими средствами ухода за кожей. Изопропилмиристат, масло какао, ланолин, бутилстеарат, стеариловый спирт и масляная кислота, которые входят в состав средств, обладают наибольшим комедогенным эффектом.
Диагностика акне
С целью уточнения причины возникновения акне могут быть рекомендованы следующие обследования:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Необходимо дифференцировать папулопустулезные угри от проявлений пиодермии, розацеа, себорейного дерматита, туберозного склероза и туберкулеза кожи.
К каким врачам обращаться
При появлении акне рекомендована консультация дерматовенеролога,
эндокринолога
.
Лечение акне
Лечение акне осуществляется амбулаторно.
Цель лечения – снятие воспаления, уменьшение количества микроорганизмов (Р. acnes), снижение активности сальных желез за счет коррекции уровня андрогенов.
При лечении врач принимает во внимание распространенность воспалительного процесса, количество элементов, наличие рубцовых образований, степень тяжести акне.
При легком течении акне назначают только наружные препараты, при средней и тяжелой степени тяжести наружную терапию сочетают с системной.
Для наружной терапии используют топические ретиноиды, азелаиновую кислоту, бензоилпероксид, антибактериальные препараты.
Системное лечение акне может включать антибактериальные средства, гормональные препараты, блокаторы андрогенных рецепторов, ингибиторы продукции овариальных андрогенов, ингибиторы андрогенов надпочечникового происхождения, системные ретиноиды.
После окончания основного курса лечения и достижения клинического эффекта показана поддерживающая терапия.
Осложнения
Выделяют два основных осложнения акне: гиперпигментацию участков кожи, где были высыпания, и рубцы — плотные участи соединительной ткани, образующиеся вследствие регенерации клеток после различных повреждений и воспалений.
Кроме того, у пациентов, перенесших акне в тяжелой форме, могу сформироваться атеромы (кисты сальных желез).
Профилактика акне
Для профилактики акне рекомендуется ежедневное очищение кожи мягкими косметическими средствами. В качестве очищающих препаратов можно использовать гипоаллергенные средства, муссы, пенки и гели; при склонности к повышенному салоотделению — абсорбирующие салфетки, средства и лосьоны с салициловой кислотой или цинком. Необходимо избегать частого использования тонального крема.
Из-за способности вызывать раздражение сальных желез и усиливать секрецию себума не следует применять скрабы и спиртсодержащие препараты.
Источники:
- Федеральные клинические рекомендации по ведению больных акне. Российское общество дерматовенерологов и косметологов. 2015.
- Баринова А.Н. Современные методы лечения и реабилитации больных с вульгарными угрями. Российский семейный врач, журнал. 2018. Т. 22, № 4. — С. 5-18. doi 10.17816/RFD201845-18.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Угревая болезнь — что это такое?
Статьи
Опубликовано в журнале:
Мир Медицины »» № 8 ’98 »» Новая медицинская энциклопедия Заведующий кафедрой дерматовенерологии с клиникой СПбГМУ им. акад. И.П. Павлова, д-р мед. наук, профессор Евгений Владиславович Соколовский
Ассистент кафедры дерматовенерологии с клиникой СПбГМУ им. акад. И.П. Павлова, канд. мед. наук, член Правления Санкт-Петербургской Ассоциации врачей- косметологов Елена Александровна Аравийская
Ассистент кафедры дерматовенерологии с клиникой СПбГМУ им. акад. И.П. Павлова, канд. мед. наук Татьяна Валерьевна Красносельских
Знаете ли Вы, что:
- у 60-80% молодых людей в возрасте от 12 до 24 лет наблюдаются угри (или акне — acne) в той или иной форме. Более чем в одной трети случаев это заболевание требует серьезного, подчас длительного лечения у специалиста;
- по данным психологического опроса 80% подростков считает, что самое непривлекательное в человеке — это угревая сыпь;
- наличие угревой сыпи на видимых участках кожи значительно снижает самооценку, вызывает тревогу, депрессию, дисморфофобию (представление о мнимом внешнем уродстве). Пациенты с акне крайне сложно адаптируются в социальной среде, среди них большой процент безработных и одиноких людей.
Сальные железы являются производными эпидермиса и есть только в коже млекопитающих. В подавляющем большинстве случаев железы непосредственно связаны с волосяными фолликулами длинных, щетинистых и пушковых волос. Поэтому, за исключением ладоней и подошв, они расположены на всех участках кожного покрова. Особенно много сальных желез на лице (в области надбровий, носа, носогубного треугольника, подбородка), в области средней линии груди и спины. Эти зоны получили название себорейных, так как они наиболее часто поражаются при особом состоянии кожи — себорее. Кожное сало — секрет, продуцируемый сальными железами, — представляет собой смесь липидов, который выполняет следующие функции:
- препятствует пересушиванию кожи,
- делает кожу эластичной,
- благодаря входящим в его состав ненасыщенным жирным кислотам обладает бактерицидным, фунгицидным и вирусостатическим действием,
- участвует в сложной системе терморегуляции кожи.
Деятельность сальных желез регулируется, в основном, гормональными, а также нейровегетативными механизмами. Андрогены усиливают продукцию кожного сала, а эстрогены — уменьшают.
Знаете ли Вы, что:
- у взрослого человека в среднем за сутки выделяется до 20 г кожного сала;
- в себорейных зонах находится от 400 до 900 сальных желез на 1 кв.см;
- сальные железы отсутствуют на коже ладоней и подошв, их очень мало в области тыла кистей, на красной кайме губ;
- секрет сальных желез состоит из жирных кислот, многоатомных спиртов, глицерина, холестерола, эфиров воска, фосфолипидов, метаболитов стероидных гормонов и некоторых солей;
- максимальная активность сальных желез у здорового человека начинается в период полового созревания и длится до 24-25 лет.
Себорея (от лат «sebum»- жир, сало и греч. «rhoea» — истечение) — патологическое состояние кожи, при котором сальными железами выделяется увеличенное по сравнению с нормой количество кожного сала измененного химического состава.
Развитию себореи способствуют:
- эндокринные нарушения (в том числе на фоне длительного приема глюкокортикоидов, тестостерона, анаболических стероидов, прогестерона);
- дисбаланс вегетативной нервной системы, приводящий ко временному или постоянному повышению тонуса вагусной иннервации сальных желез (например, при острых и хронических инфекциях, аутоинтоксикациях).
Угревая болезнь — хроническое воспалительное заболевание сальных желез, возникающее в результате их закупорки и гиперпродукции кожного сала.
Термин «угревая болезнь» появился у специалистов не так давно. Он указывает на то, что появление угрей — это не только возникновение определенных высыпных элементов, но и изменение состояния всего организма. Вот почему знания об этом заболевании необходимы не только дермато-венерологам и косметологам, но и врачам всех специальностей — гинекологам, эндокринологам, урологам, терапевтам и др. Угревая сыпь — явление, характерное не только для подросткового возраста. Угри могут появляться и у взрослых — как правило, на фоне эндокринных заболеваний, при которых возникает состояние себореи. Поэтому, если угри наблюдаются у взрослого пациента, его необходимо обследовать для исключения эндокринной патологии. Нередко сама клиническая картина угревой сыпи может подсказать наличие сопутствующего заболевания. Так, например, расположение угрей у женщин вокруг рта и на подбородке нередко указывает на патологию яичников (поликистоз яичников или так называемый синдром поликистозных яичников — поликистоз в сочетании с ановуляторными менструальными циклами и, нередко, с гирсутизмом). В случаях резистентной к терапии угревой болезни у взрослых женщин следует исключить также опухоли надпочечника или яичника. У мужчин основной причиной угрей является изменение соотношения различных андрогенов. Угри могут возникать и на фоне приема различных медикаментов, например, при длительной терапии системными кортикостероидами (так называемые стероидные акне). Описаны угри у спортсменов и культуристов, принимающих анаболические стероиды (так называемые bodybuilding acne). Угри могут также возникать у лиц, получающих противоэпилептические средства, барбитураты, противотуберкулезные препараты (изониазид, рифампицин, этамбутол), азатиоприн, циклоспорин А, хлоралгидрат, соли лития, препараты йода, хлора, брома, некоторые витамины, особенно — В1, B2, В6, В12, D2.
Выделяют также экзогенные угри, которые развиваются, как правило, у лиц с себореей, при попадании на кожу различных веществ, обладающих комедогенным эффектом — свойством вызывать закупорку сальных желез и усиление гиперкератоза в устьях волосяных фолликулов. К ним относятся различные масла и смазки, препараты дегтя. С этими веществами человек может контактировать на производстве и при уходе за кожей. Нередко угревая сыпь возникает при неумеренном употреблении косметики, содержащей жиры (жирные крем-пудры, румяна, тени и др.). В некоторых зарубежных классификациях угревой болезни выделяется даже особая форма угрей — acne mallorca. Эта клиническая разновидность была описана у молодых людей, отдыхавших на Майорке, которые пользовались маслом для загара, обладавшим комедогенным действием, следствием чего было появление угрей. Пациентам с себореей для ухода за кожей не рекомендуется использовать жирные кремы или мази, содержащие жиры (ланолин, вазелин) и масла, а из косметических средств следует выбирать те, которые имеют маркировку «non-comedogenic». Разновидностью экзогенных угрей можно считать и механические акне, которые возникают у лиц, предрасположенных к заболеванию. Их появление связано с давлением и трением (простой дерматит), вызывающими механическую обструкцию отверстий фолликулов. Примером может служить длительное давление головного убора, спортивного шлема, гипсовой повязки, постельного белья у обездвиженных больных, особенно при повышенной потливости.
Патогенез
В патогенезе угревой болезни можно выделить 4 основных механизма:
- Гиперпродукция секрета сальными железами;
- Фолликулярный гиперкератоз;
- Деятельность сапрофитной микрофлоры кожи;
- Воспаление.
Гиперпродукция секрета сальными железами — фрагмент такого патологического состояния кожи, как себорея. Себорея — это не только количественные изменения продукции кожного сала, но и качественные: уменьшается содержание ненасыщенных жирных кислот, снижаются его бактерицидные свойства. Происходит активизация бактериальной флоры кожи и создаются предпосылки для развития воспалительной реакции и появления угрей. У пациентов с угрями наблюдается нарушение процессов ороговения в устьях волосяных фолликулов, куда открываются выводные протоки сальных желез — фолликулярный гиперкератоз. В норме клетки эпителия воронки волосяного фолликула ороговевают в довольно медленном темпе, при этом роговые чешуйки слущиваются в просвет воронки фолликула и выходят на поверхность кожи вместе с секретом сальных желез. Гиперкератоз нарушает отток и приводит к скоплению секрета в сальной железе. В протоках сальных желез образуются микрокомедоны — сально-роговые пробки, которые клинически никак не проявляются. Дальнейшее скопление секрета и его давление на закупоренную воронку фолликула приводит к образованию кистозной полости в нижней части воронки волосяного фолликула и появлению клинических признаков болезни в виде закрытых комедонов. Постоянное накопление сальных и роговых масс внутри фолликула и давление их на окружающие ткани в конечном итоге приводит к атрофии сальной железы, а также к расширению устья волосяного фолликула. Так образуются открытые комедоны(или черно-точечные угри). Секрет сальных желез из- за большого количества в нем роговых чешуек становится густым и плохо выводится на поверхность кожи. Черный цвет той части секрета, которая видна через расширенное устье волосяного фолликула, обусловлен не экзогенным загрязнением или окислением кожного сала, как считалось ранее, а меланином. По-видимому, изменение процессов ороговения в эпителии, а отчасти и пролиферация клеток каким-то образом затрагивает меланогенез в данной области.
По современным представлениям, бактерии не являются непосредственной причиной заболевания, они лишь провоцируют местные воспалительные процессы. На коже и в волосяных фолликулах постоянно присутствуют такие сапрофитные микроорганизмы, как липофильные грибы рода Pytirosporum, Staphylococcus epidermidis и Propionibacterium acnes. Наибольшую роль в развитии воспаления при угревой болезни играют Propionibacterium acnes — грамположительные неподвижные липофильные палочки, которые являются факультативными анаэробами. Закупорка устья волосяного фолликула и скопление кожного сала внутри него создают предпосылки для размножения этих микроорганизмов внутри воронки волосяного фолликула. Постоянное размножение P. acnes в фолликуле, которое обнаруживается на стадии микрокомедонов, приводит к повышению активности метаболических процессов, следствие этого — выделение медиаторов воспаления. Например, в процессе жизнедеятельности P. acnes выделяют липазы, которые расщепляют триглицериды кожного сала на жирные кислоты, вызывающие повреждение эпителия фолликула. Повреждающим действием на эпителий обладают и протеолитические ферменты, выделяемые P. acnes.
На самых ранних этапах угревой болезни P. acnes и продукты ее метаболизма вызывают воспаление в дерме. Возникает миграция лимфоцитов в очаг воспаления. В дальнейшем происходит активация комплемента, медиатором которой является сама клеточная стенка P. acnes, возникает положительный таксис нейтрофильных лейкоцитов в очаг поражения, а также синтез антител против P. acnes. Нейтрофилы, выделяя литические ферменты, способствуют еще большему повреждению эпителия фолликула. В результате воспалительной реакции в дерме накапливаются свободные радикалы кислорода, гидроксильные группы, супероксиды перекиси водорода. Они еще больше повреждают клетки и поддерживают воспаление. Кроме этого, содержимое фолликула из-за нарушенной проницаемости эпителия попадает в дерму и также вызывает воспалительную реакцию как своеобразная чужеродная субстанция. Поэтому на более поздней стадии развития угревой болезни в процесс вовлекаются макрофаги и гигантские клетки.
Следует подчеркнуть, что воспаление может развиться на любой стадии угревой болезни и может быть поверхностным и глубоким, что и обусловливает многообразие клинических проявлений.
Клиника
В клинике выделяют следующие разновидности угревой сыпи:
- Комедоны (comedo sou acne comedonica);
- Папулезные и папуло-пустулезные угри (acne papulosa et papulopustulosa);
- Индуративные угри (acne indurativa);
- Флегмонозные угри (acne phlegmonosa);
- Конглобатные или нагроможденные угри (acne conglobata);
- Молниеносные угри (acne fulminans);
- Инверсные угри (acne inversa) или суппуративный гидраденит (hidradenitis suppurativa).
| Схема развития угрей: |
Acne comedonica (comedo)=> |
Acne papulosa=> |
Acne pustulosa=> |
Acne indurativa |
=>Acne phlegmosa |
| ========> | =>Acne conglobatal |
||||
| Cхема составлена д-ром мед. наук, доцентом Георгием Николаевичем Михеевым (кафедра дерматовенерологии с клиникой СПбГМУ им. акад. И.П. Павлова) |
Комедоны — невоспалительные элементы, возникшие в результате закупорки устьев волосяных фолликулов. Следует подчеркнуть, что незначительно выраженные комедоны представляют собой физиологическое явление. В начале развития угревой болезни микрокомедоны трансформируются в так называемые «закрытые» комедоны, то есть те, которые не имеют свободного сообщения с поверхностью кожи. Они представляют собой плотноватой консистенции невоспалительные узелки диаметром до 2 мм. Постепенное увеличение этих узелков в объеме за счет постоянной продукции кожного сала создает условия для превращения некоторых из них в «открытые» комедоны (черноточечные акне).
Папулезные и папулопустулезные угри являются следствием развития воспаления различной степени выраженности вокруг открытых или закрытых комедонов. При легкой форме заболевания папулопустулезные угри разрешаются без образования рубца. При значительной выраженности воспалительной реакции, сопровождающейся повреждением структур дермы, возможно образование рубцов на месте воспалительных элементов.
Описывая различные проявления угревой болезни, нельзя не упомянуть особую ее разновидность — экскориированные акне. Это угри, которые возникают преимущественно у пациенток, склонных экскориировать даже минимальные высыпания. При этом экскориации могут быть на фоне первично существовавших акне и без них. Данная клиническая форма может быть связана с неврозом навязчивых состояний, либо указывать на более тяжелую психиатрическую патологию. Поэтому больных с экскориированными угрями желательно проконсультировать у психотерапевта или психоневролога.
Большинство пациентов принадлежат именно к категориям acne comedonica и acne papulopustulosa. Все другие типы встречаются сравнительно редко, но не менее важны — либо вследствие тяжести течения, либо потому, что требуют иного подхода к терапии.
Индуративные угри характеризуются образованием глубоких инфильтратов, исходом такого состояния всегда является формирование рубцов. В ряде случаев в местах инфильтратов образуются кистозные полости, наполненные гноем, которые могут сливаться между собой. Такая разновидность носит название флегмонозных угрей. Обычно наблюдается пролонгированное течение этой формы заболевания. Нередко индуративные и флегмонозные угри называют узловатокистозными. Узловатокистозные угри являются признаком довольно тяжелого течения угревой болезни.
Конглобатные угри также свидетельствуют о тяжелом течении угревой болезни. Они характеризуются постепенным появлением множественных обширных, глубоко расположенных узловатокистозных элементов, которые сообщаются между собой, а также крупными сгруппированными комедонами. Очаги поражения могут располагаться не только на себорейных участках, но и захватывать кожу спины, живота, конечностей, за исключением ладоней и подошв. Исходом разрешения большинства элементов являются атрофические, гипертрофические и келоидные рубцы. Проявления этого заболевания, как правило, не уменьшаются после периода полового созревания, они могут рецидивировать вплоть до 40-летнего возраста, а иногда и в течение всей жизни.
Молниеносные угри (acne fulminans) представляют собой редкую и тяжелую форму угревой болезни. Заболевание возникает чаще у юношей в возрасте 13-18 лет, страдающих легкой папулопустулезной, реже — узловатокистозной формой угрей, и характеризуется внезапным началом, появлением язвенно-некротических элементов (преимущественно на туловище) и общими симптомами. Некоторые авторы рассматривают acne fulminans как острый язвенный вариант acne conglobata, однако большинство исследователей считают, что такая форма заболевания наиболее близка к гангренозной пиодермии. Этиология acne fulminans не вполне ясна. Предполагают, что в патогенезе болезни играют роль инфекционно-аллергические или токсико-аллергические механизмы. Известно, что acne fulminans возникает у пациентов с тяжелыми хроническими заболеваниями (болезнь Крона, язвенный колит и т.д.). Вместе с тем, отмечено, что некоторые больные до появления acne fulminans принимали антибиотики тетрациклинового ряда, синтетические ретиноиды, андрогены.
Заболевание развивается быстро. В клинической картине преобладают явления интоксикации: почти всегда наблюдается повышение температуры тела выше 38°С, нарушается общее состояние больного, возникают артралгии, сильные мышечные боли, боли в животе (эти явления стихают на фоне приема салицилатов), снижение массы тела, анорексия. Описано появление узловатой эритемы, гепатоспленомегалии, у некоторых пациентов развиваются остеолитические процессы в костях. В клиническом анализе крови обнаруживается лейкоцитоз, иногда вплоть до лейкемоидной реакции, ускорение СОЭ и снижение гемоглобина. Посевы крови дают, как правило, отрицательный результат. На коже спины, груди, боковых поверхностях шеи и плеч появляются пустулезные высыпания на эритематозном фоне, а также многочисленные быстро изъязвляющиеся папулезные элементы. Характерно отсутствие высыпаний на лице. Заживление очагов поражения часто сопровождается образованием множества рубцов, в том числе и келоидных.
Инверсные угри связаны с вторичным поражением апокринных потовых желез, которые, как и сальные железы, связаны с волосяными фолликулами. Первоначально возникает окклюзия и разрыв стенки волосяного фолликула, воспалительный инфильтрат вокруг остатков фолликула, а апокринные потовые железы вовлекаются в процесс вторично. Из очагов поражения можно высеять различные бактерии, но их относят к вторичной инфекции. Данное заболевание развивается после периода полового созревания и нередко сочетается с тяжелыми формами акне, а также повышенной массой тела. Предрасполагающими факторами могут быть трение одеждой или зуд в соответствующих локализациях (подмышечные впадины, область промежности, пупка, ареол сосков грудных желез). Заболевание обычно начинается с болезненных бугристых инфильтратов, которые вскрываются на поверхности кожи с образованием фистулезных отверстий. Имеется гнойное или кровянисто-гнойное отделяемое. Часть элементов может разрешаться, однако в большинстве случаев имеется тенденция к расширению площади очагов поражения. В итоге формируются свищи с образованием втянутых рубцов. Заболевание протекает хронически, имеет наклонность к рецидивам.
При диагностике угревой болезни следует также помнить о том, что существуют заболевания, клинически сходные с ней, но имеющие иной патогенез. Первично возникает воспалительная реакция сально-волосяного аппарата без комедонов. Это довольно широкая группа различных дерматозов. К ней относят розовые угри, периоральный дерматит, саркоидоз, туберкулез кожи. Напоминать угревую сыпь могут и проявления вторичного сифилиса — папулезный себорейный и папулопустулезный сифилид. Данный факт нужно учитывать в условиях настоящей эпидобстановки, связанной с ростом заболеваемости сифилисом.
Итак, диагностируя угревую болезнь, необходимо представлять себе, что это заболевание протекает на определенном фоновом состоянии макроорганизма. Лечение угревой болезни должно проводиться с учетом патогенеза, а также степени тяжести течения, о чем будет рассказано в следующем номере «Мира Медицины».
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Угревая болезнь
Версия: Клинические протоколы МЗ РК — 2017 (Казахстан)
Категории МКБ:
Угри (L70)
Разделы медицины:
Дерматовенерология
Общая информация
Краткое описание
Одобрено
Объединенной комиссией по качеству медицинских услуг
Министерства здравоохранения Республики Казахстан
от «29» июня 2017 года
Протокол №24
Угри (синоним акне) – является полиморфным, воспалительным заболеванием кожи, обычно поражающим лицо (99% случаев), реже спину, грудь; на фоне сопутствующей себореи.
ВВОДНАЯ ЧАСТЬ
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| L 70 | Угри |
| L 70.0 | Угри обыкновенные |
| L 70.1 | Угри шаровидные |
| L 70.2 | Угри осповидные |
| L 70.3 | Угри тропические |
| L 70.4 | Детские угри |
| L 70.5 | Acne excariee des jeunesfilles |
| L 70.8 | Другие угри |
| L 70.9 | Угри неуточненные |
Дата разработки/пересмотра протокола: 2017 год.
Сокращения, используемые в протоколе:
| РКИ | – | рандомизированное клиническое исследование |
| КВД | – | кожно-венерологический диспансер |
| УД | – | уровень доказательности |
| МНН | – | международное непатентованное название |
| ФСГ | – | фолликулостимулирующий гормон |
| ЛГ | – | лютеинизи́рующийгормо́н |
| ДГЭА | – | дегидроэпиандростерон |
| Мл | – | миллилитр |
| Мг | – | милиграмм |
| ОАК | – | общий анализ крови |
| ОАМ | – | общий анализ мочи |
| СГКС | – | системные глюкокортикостероиды |
| ВРО | – | бензоила пероксид |
| ИМТ | — | индекс массы тела |
| КОК | — | комбинированные оральные контрацептивы |
|
SAHA- синдром |
— | симптомокомплекс себорея, акне, гирсутизм, алопеция |
| КФК | — | креатининфосфокиназа |
| АЛТ | — | аланинаминотрансфераза |
| АСТ | — | аспартатаминотрансфераза |
| ТГ | — | триглицериды |
Пользователь протокола: врач общей практики, терапевт, педиатр, дерматовенеролог.
Категория пациентов: дети, взрослые.
Шкала уровня доказательности:
| A | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| B | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследованиt случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| C | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или неконтролируемое исследование или мнение экспертов. |
| GPP | Наилучшая клиническая практика |
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
Классификация [1,2,4]
Основной классификацией является деление угрей по степени тяжести:
· комедональные угри – комедоны (открытые и закрытые);
· легкие и умеренные папулопустулёзные угри – комедоны, папулы и до 5 пустул;
· тяжелые папулопустулёзные или умеренные узловые угри – комедоны, папуло-пустулезная сыпь, до 5 узлов;
· тяжелые узловые или конглобатныеакне – выраженная воспалительная реакция в глубоких слоях дермы с формированием множественных болезненных узлов и кист.
Классификация основана на подсчёте воспалительных элементов: папул, пустул, узлов и считается наилучшей оценкой степени тяжести.
Кроме этого существуют клинические разновидности акне:
· угри новорожденных;
· угри младенцев;
· угри юношеские;
· угри поздние;
· угри fulminans;
· грамотрицательный фолликулит;
· механические угри;
· угри маслянные, смоляные;
· хлоракне;
· экскориированные угри;
· постоянные угри, связанные с генетическими или ятрогенными эндокринопатиями (угри взрослых: локализованные на спине, постювенильные угри у женщин, постменопаузальные, синдром маскулинизации у женщин, поликистоз яичников, андролютеома беременных, избыток андрогенов у мужчин, допинговые, тестостерон-индуцированные молниеносные угри у чрезвычайно высоких подростков мужского пола);
· Болезнь Фавра – Ракушо;
· Акне – келоид.
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ И ЛЕЧЕНИЯ [1-3]
Диагностические критерии
Жалобы и анамнез:
Жалобы:
· на высыпания на коже лица, шеи, груди, спины, волосистой части головы, сопровождающиеся болезненностью;
· отказ от посещения учебных заведений, общественных мест, угнетённое настроение.
Анамнез:
· Угри новорожденных возникают в первые недели после рождения;
· Угри младенцев возникают на 6 – 9 месяце жизни;
· Угри юношеские (подростковые) возникают в возрасте 11 лет и старше;
· Угри поздние возникают в возрасте 25 лет и старше или являются переходом угрей юношеских;
Как правило, выявляется отягощенный наследственный анамнез по заболеванию и/или наследственно обусловленная гиперандрогения.
Физикальное обследование:
· Неонатальные и младенческие угри возникают на коже щёк;
· Подростковые или юношеские угри возникают в Т-зоне (лоб, нос, подбородок);
· Поздние угри возникаю в U-зоне (подбородок, нижняя челюсть, шея).
В дальнейшем сыпь может распространяться на другие участки.
Инициирующим первичным морфологическим элементом являются не воспалительные элементы: микрокомедоны открытые, черноточечные и/или закрытые, белые. Локализуются на коже лба, носа и щек, подбородка.
Не воспалительные элементы затем трансформируются в поверхностные воспалительные элементы: папулы, пустулы, которые в свою очередь при тяжелой степени тяжести переходят в глубокие, воспалительные, болезненные узлы,размер> 1 см. Узлы могут переходить в кисты, сливаться с образованием шаровидных (конглобатных) угрей, абсцедироваться, образовывать свищевые ходы между собой. Заканчиваются формированием обширных и обезображивающих рубцов. Вторичные морфологические элементы представлены: гнойными и гнойно-геморрагическими корками, пятнами поствоспалительной гиперпигментации, атрофическими рубцами, редко келоидными рубцами. Рубцы постакне всегда аномальные и делятся на закругленные, квадратные, вдавленные фибротические и тип «осколки льда». Goodman, 2011.
Для экскориированной формы акне характерно небольшое количество первичных воспалительных элеменов и обилие геморрагических корок.
Для механическихакне характерна локализация открытых и закрытых комедонов, папулопустул в месте механического воздействия на кожу: например под шлемом, шапкой, челкой, повязкой.
Инструментальные исследования: нет.
Лабораторные исследования:
· общий анализ крови: может быть увеличение СОЭ и лейкоцитоз с нейтрофильным сдвигом.
· общий анализ мочи: изменений быть не должно
· биохимические анализы крови: показатель
· микрореакция преципитации (старше 14 лет): отрицательный результат
· исследование кала на гельминты и простейшие (дети до 14 лет): отрицательный результат
· ревмопробы больным с фульминантнымиакне – увеличение значения показателей: С-реактивный белок, антистрептолизин О. Ревматоидный фактор отрицательный.
Перед назначением изотретиноина и каждые 4 – 6 недель в процессе его приема [УД – В]:
Биохимический анализ крови: определение АЛаТ, АСаТ, холестерина, триглицеридов, креатининфосфокиназы (для спортсменов): перед курсом приема изотретиноина все показателли должны быть в пределах нормы.
Тест на беременность:перед курсом приема изотретиноина, в течение всего периода приема и в течение 6 месяцев после окончания приема изотретиноина должен быть отрицательным.
Исследование гормонального статуса [УД – А]:
· для мужчин с поздними акне,несмотря на проведенную классическую терапию;
· для женщин с поздними акне, не принимающих КОК, на 2 – 4 день менструального цикла;
· для девушек с юношескими акне, имеющими признаки SAHA –синдрома (гирсутизм,акне, себорейная алопеция, себорея) и/или нарушения менструального цикла, не принимающих КОК,на 2 – 4 день менструального цикла;
· у новорожденных, у которых сохраняются угри дольше 16-24 недель и/или у детей, у которых развивается акне в возрасте 3-7 лет
ФСГ, ЛГ, с подсчетом индекса ЛГ/ФСГ, пролактин, свободный и связанный тестостерон, глобулины, связывающие половые стероиды, ДГЭА-сульфат, эстрадиол, 17-КС на 20 – 22 день менструального цикла – прогестерон.
· для больных с индексом массы тела больше 25
гликолизированный гемоглобин
Взятие крови должно быть осуществлено в период с 8.00 до 9.00 часов утра.
В любом из перечисленных лабораторных тесов могут быть отклонения.
Микроскопическая диагностика содержимого пустул на клещ Demodexfolliculorum – может быть обнаружен у 30% больных, страдающих воспалительными формами угрей [21]:
Микробиологическая рутинная диагностика пациентам с акне не рекомендуется, она проводится при:
· подозрение на грам-орицательный фолликулит;
· подозрение на антибиотикорезистентность;
· определение чувствительности к антибиотикам при абсцедирующей форме акне.
Показания для консультации специалистов:
· консультация терапевта – при наличии симптомов сопутствующего заболевания;
· консультация гинеколога – при наличии симптомов нарушения менструального цикла или наличии жругих симптомов.
· консультация психотерапевта – при наличии отказа от посещения учебных заведений, общественных мест, угнетённого настроения, дисморфофобии.
· консультация эндокринолога – при наличии признаков SAHA-синдрома, изменений в лабораторных анализах гормонального профиля, индексе массы тела больше 25, acantosisnigricans.
Диагностический алгоритм:
Дифференциальный диагноз
Дифференциальный диагноз и обоснование дополнительных исследований[1-5, 13, 14]:
| Диагноз | Обоснование для дифференциальной диагностики | Обследования | Критерии исключения диагноза |
|
Розацеа папуло-пустулезная стадия |
Возникновение на фоне персистирующей багрово-синюшной стойкой эритемы и телеангиэктазий, розово-синюшных папул размером 3-5 мм, склонных к персистенции. | Микроскопия содержимого пустул для обнаружения клеща Demodexfolliculorum | Атрофические рубцы |
| Периоральный дерматит | Возникновение вокруг рта на фоне неяркой и нерезко ограниченной гиперемии возникают узелки величиной с просяное зерно, на верхушке с остроконечной пустулой, с сероватым содержимым. На границе кожи и красной каймы губ узкая полоска здоровой кожи. | Осмотр под лупой | Атрофические рубцы |
| Грам – отрицательный (негативный) фолликулит | У пациентов акне длительно принимающих оральные (преимущественно тетрациклины) и топические антибиотики после улучшения, на фоне лечения возникает рецидивов. Высыпания представлены изолированными поверхностными пустулами, окружёнными венчиком гиперемии. | Должно быть проведено обследование на наличие очага возбудителя заболевания в носовом проходе либо гортани. | Отсутствие предшествующей длительной общей или наружной антибиотикотерапии |
| Стафилококковая пиодермия. Вульгарный сикоз | Возникновение на коже лица, в зоне роста щетинистых волос.милиарные пустулы, расположенные в центре волосяного фолликула, пронизанные волосом. | Осмотр под лупой | Атрофические рубцы |
| Туберкулезная волчанка | Возникновение люпом – бугорков размером от булавочной головки до чечевицы, буровато-розового цвета, при надавливании симптом «яблочного желе». Вначале бугорки группируются, затем сливаются в сплошной инфильтрат, изъязвляются | Внутрикожная проба Манту, обзорная R-графия грудной клетки, кожная проба Поспелова, диаскопия | Атрофические рубцы |
| Дискоидная красная волчанка | Возникновение эритематозных очагов различной величины с четкими границами, слегка инфильтрированных, покрытых плотно сидящими чешуйками с атрофией кожи | Симптом Бенье – Мещерского, симптом «дамского каблючка» или «концелярской кнопки» | Атрофические рубцы |
Лечение
Препараты (действующие вещества), применяющиеся при лечении
| Адапален (Adapalene) |
| Азелаиновая кислота (Azelaic acid) |
| Азитромицин (Azithromycin) |
| Бензоила пероксид (Benzoyl peroxide) |
| Дезлоратадин (Desloratadine) |
| Джозамицин (Josamycin) |
| Доксициклин (Doxycycline) |
| Дроспиренон (Drospirenone) |
| Изотретиноин (Isotretinoin) |
| Клиндамицин (Clindamycin) |
| Метронидазол (Metronidazole) |
| Никотинамид (Nicotinamide) |
| Преднизолон (Prednisolone) |
| Салициловая кислота (Salicylic acid) |
| Сульфаметоксазол (Sulphamethoxazole) |
| Тетрациклин (Tetracycline) |
| Триамцинолон (Triamcinolone) |
| Триметоприм (Trimethoprim) |
| Цефалексин (Cefalexin) |
| Эритромицин (Erythromycin) |
| Этинилэстрадиол (Ethinylestradiol) |
Лечение (амбулатория)
ТАКТИКА ЛЕЧЕНИЯ НА АМБУЛАТОРНОМ УРОВНЕ[2,3,5,13-16, 18-20]: амбулаторное лечение показано пациентам с легким, среднетяжелым течением или с узловатыми высыпаниями не больше 5, в период обострения, вне зависимости от локализации высыпаний; так же пациентам с неонатальными, младенческими акне; пациентам, находящимся на лечении изотретиноином.
Немедикаментозное лечение [18-20]:
· режим 2
· стол № 15 с ограничением молока и молочных продуктов, технологического шоколада, жиров, легко усваиваемых углеводов, раздражающей пищи, потребление десертов, свежих фруктовых соков.
Медикаментозное лечение:
Принципиально выбор терапевтической стратегии акне должен основываться на анализе двух основных критериев:
· степени тяжести кожного процесса;
· характера его течения, однако,назначение адекватной терапии должно осуществляться с учетом типа кожи, пола, возраста, сопутствующих заболеваний, эффективности предшествующих методов лечения, осложнений, репродуктивных планов пациентки.
Основные терапевтические подходы:
1. Местная терапия:используется при любых формах угревой болезни. Возможна монотерапия.
2. Системная терапия:используется исключительно при умеренной и тяжелой формах угревой болезни.
3. При оценке эффективности терапии необходимо учитывать, что если через 12 недель после начала лечения не наблюдалось снижения повреждений на 50% либо не было улучшений качества жизни необходимо поменять терапию.
Основные лекарственные средства, используемые в терапии угревой болезни – препараты выбора:
| Фармакологическая группа | МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Системные ретиноиды (УД — А) | Изотретиноин | капсулы |
10 мг, 20 мг, 8 мг, 16 мг |
Индивидуально по схеме, в зависимости от степени тяжести,массы тела, возраста. Обычное дозирование или по схеме низких доз. |
Назначают при среднетяжелой и тяжелой степени акне, при отсутствии удовлетворительного клинического эффекта от проводимой терапии, дисморфофобии, персистирующем течении. Абсолютно противопоказан беременным, кормящим женщинам. |
| Антибактериальные препараты (УД – А,В) |
Группа тетрациклинового ряда |
Не рекомендуется одновременное назначение топических и системных антибактериальных препаратов, особенно относящихся к разным классам. Антибиотики назначаются при папуло-пустулезных, узловато-кистозных, абсцедирующих формах акне, а также при отсутствии эффекта от терапии наружными средствами. Курс лечения, в среднем, составляет 8 – 12 недель. | |||
| Тетрациклин | таблетки | 1 мг |
2 таблетки 3 – 4 раза в сутки |
||
| Доксициклин | капсулы, таблетки | 50, 100, 200 мг. | 1 таблетка .1 – 2 раза в сутки | ||
|
Группа макролидов и азалидов |
|||||
|
Джозамицин
|
таблетки | 500 мг | 1 таблетка 2-3 раза в день | ||
| таблетки | 200, 250 мг | 4-5 таблетка 2 раза в день | Наряду с общими показаниями к системной антибактериальной терапии акне, применяются в терапии у беременных и кормящих женщин. | ||
| капсулы | 500 мг | 1 капс в день | |||
| Группа цефалоспоринов | |||||
| Цефалексин | Таблетки | 250 мг, 500 мг |
В возрастной дозировке 7 – 10 дней |
Может использоваться в качестве альтернативы в частности, у беременных и пациентов, имеющих аллергию на другие классы антибиотиков. Также назначается в случае абсцедирующей формы акне тяжелой степени тяжести. |
|
| Группа линказамидов | |||||
| Клиндамицин | гранулы, капсулы, ампулы | 150 мг., 1,0 мл | По 1 тб – 4 раза в день | ||
| Группа сульфаниламидов | |||||
| Ко-тримаксазол | таблетки | 480 мг. | По 1 тб – 2 раза в день | ||
| Системные антиандрогены[6,7,8] |
3 мг дросперинон + 20 мг этинилэстрадиола |
таблетки | — | 1 таблетка в сутки |
Рекомендуется для лечения акне у пациенток женского пола со средней формой тяжести в сочетании наружной терапией. Оценка эффективности проводится не менее, чем через 6 месяцев приема. Гормональная антиандрогенная терапия не является первичной монотерапией несложных форм акне. |
| 3 мг дроспиренон + 30 мг этинилэстрадиол | таблетки | — | 1 таблетка в сутки | ||
| Системные кортикостероиды | Преднизолон | таблетки | 0,005 мг | 30 – 60 мг/сут |
Показан при фульминантной форме акне. коротким курсом. Рекомендуемая доза 1мг/кг в течение первой недели с последующим снижением дозы. [10,11] |
| Триамцинолон |
раствор в ампулах |
40 мг/мл |
10 мг / мл.или 40 мг/мл |
Внутри очаговое введение воспалительные нодулокистозные угри, акне – келоид. |
|
| Наружная терапия (УД – А) | Изотретиноин* | мазь | 0,01%, 0,05%, 0,1% |
1 раз в сутки, на ночь |
Побочные действия топических ретиноидов: сухость, шелушение кожи, раздражение слизистых при контакте с препаратом. Рекомендуется комбинировать с дерматологическими средствами ухода за кожей и избегать прямых солнечных лучей |
| Адапален | крем, гель | 0,1% |
1 раз в сутки, на ночьи |
||
|
Топические антимикробные средства и топические антибиотики (УД – А,В) |
Бензоил пероксид* |
гель | 2,5%, 5,0%, 10,0% | 1-2 раза в день | Лечебный эффект за счет уменьшения колонизации P. Акне. Необходимо комбинировать с топическими ретиноидами. Имеется несколько РКИ, подтверждающих высокий уровень эффективности при различных вариантах комбинации препаратов указанных групп. |
|
Клиндамицин |
гель | 1,0% | 1-2 раза в день | ||
| Метронидазол | гель | 1,0% | 1-2 раза в день | ||
| Комбинированные препараты для наружного лечения (УД – А,В) | Изотретиноин (0,05%) + эритромицин (2%) | гель | — |
1 раз в сутки, на ночь |
Имеется несколько РКИ, выводы которых свидетельствуют о превосходящей эффективности многокопонентных средств по сравнению с однокомпонентными в наружной терапии акне, так как они влияют на максимальное количество патогенетических механизмов развития акне. |
|
Клиндамицина фосфата 10 мг, бензоил пероксид водный 50 мг(документ о регистрации прилагается) |
гель | 15 г | 1-2 раза в сутки | ||
| Адапален микросферический + клиндамицина фосфат (документ о регистрации прилагается) | гель | 30 г |
1 раз в сутки, на ночь |
||
|
*Адапален (0,1%) + ВРО (2,5%) |
гель | 30 г |
1 раз в сутки, на ночь |
||
| Эритромицин 1,2 г + цинка ацетат | Порошок для приготовления раствора | 1-2 раза в стуки | Наряду с общими показаниями к назначению наружной антибактериальной терапией, назначается при неонатальных и младенческих акне, у беременных и кормящих женщин | ||
| Азелаиновая кислота | крем, гель | 20%, 15% | 1-2 раза в сутки |
Действует на 3 патогенетических звена акне. применяется у пациентов с юношескими и поздними акне, с чувствительной кожей или I — IV типами кожи по Fitzpatrick категория B во время беременности |
|
| Салициловая кислота | Лосьон, гель для очищения, крем |
0,5% — 2%, |
1-2 раза в сутки | Комедонолитический и противовоспалительный эффект в устье сально-волосяного фолликула | |
|
никотиномид) (зарегистрирован в составе продукции на территории РК) |
Гель для очищения, крем | 2% — 4% | 1-2 раза в сутки |
Имеются ограниченные исследования, сравнивающие его эффективность с топическим 1% клиндамицином |
Примечание:
1) Уровень доказательности:
А – убедительные доказательства пользы рекомендации (80-100%);
В – удовлетворительные доказательства пользы рекомендаций (60-80%);
С – слабые доказательства пользы рекомендаций (около 50%);
D – удовлетворительные доказательства пользы рекомендаций (20-30%);
Е – убедительные доказательства бесполезности рекомендаций (< 10%).
2) * – препараты не зарегистрированные на территории Республики Казахстан
Дополнительные лекарственные средства, используемые в терапии акне:
|
Фармакологическая группа |
МНН препарата | Форма выпуска | Дозировка | Кратность применения | Примечание |
| Антигистаминные препарат (УД – В,С) | Дезлоратадин[5] | таблетки | 10 мг | 1 раз в сутки № 10-14 | Для обеспечения противоаллергического, противозудного, противовоспалительного и антиэкссудативного действий. |
Алгоритм терапии акне в зависимости от степени тяжести:
| Степень тяжести угрей | Комедональные угри |
Легкие и умеренные папулопустулёз-ные угри |
Тяжелые папулопустулёзные или умеренные узловатые угри | Тяжелые узловатые или конглобатные угри |
|
Топические ретиноиды (адапален 0,1% изотретиноин 0,05%) или Азелаиновая кислота (15%, 20%) |
*Адапален (0,1%) + ВРО (2,5%) Адапален микросферический + клиндамицина фосфат или Клиндамицина фосфата 10 Мг+бензоил пероксид водный 50 мг или Изотретиноин (0,05%) + эритромицин (2%) или или азелаиновая кислота или ВРО 2,5%, 5%. или Эритромицин 1,2% + цинка ацетат или метронидозол гель 1% |
Изотретиноин (высокая степень международных рекомендаций),
|
Изотретиноин (высокая степень международных рекомендаций) Системный антибиотик (тетрациклин или доксациклин или азитромицин)+адапален 0,1%+ВРО или Системный антибиотик (тетрациклин или доксациклин или азитромицин)+азелаиновая кислота. |
|
| При неэффективности наружной терапии |
Системный антибиотик (тетрациклин, доксациклин)+ Адапален (0,1%) или ВРО 2,5%,5% или азелаиновая кислота |
|||
| Альтернативная терапия для женщин |
Гормональные антиандрогены (2 мг ципротерона ацетат + 35 мг или 3 мг дросперинон + 20 мг этинилэстрадиола или3 мг дроспиренон + 30 мг этинилэстрадиол) местный ВРО или азелаиновая кислота или адапален +ВРО |
Гормональные антиандрогены (2 мг ципротерона ацетат + 35 мг или 3 мг дросперинон + 20 мг этинилэстрадиола или3 мг дроспиренон + 30 мг этинилэстрадиол) +системный антибиотик + местный ВРО или азелаиновая кислота или адапален +ВРО |
||
| При беременности |
Азелаиновая кислота, Эритромицин + цинка ацетат |
Азелаинова кислота + ВРО или эритромицин + ВРО | Системный эритромицин, или азитромицин + азелаиновая кислота или + ВРО |
Оральный эритромицин, или азитромицин или цефалексин + азелаиновая кислота + ВРО, краткий курс преднизолона |
| Поддерживающая терапия | Топическийретиноид или азелаиновая кислота | Топическийретиноид или азелаиновая кислота | Топическийретиноид или азелаиновая кислота |
Показанием для амбулаторного лечения являются:
· Показанием для амбулаторного лечения являются клинические формы, протекающие в виде комедональных, легких, умеренных папулопустулёзных, тяжелых папулопустулёзных или умеренных узловых угрей, с количеством узлов меньше 5.
· Тяжелые узловые, конглобатные, абсцедирующие, фульминантныеакне – после прохождения стационарного лечения.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· диспансерный учет по месту жительства у дерматолога;
· наблюдение и лечение у смежных специалистов,
· противорецидивное лечение.
Индикаторы эффективности лечения:
· отсутствие новых высыпаний и регресс объективных данных;
· стабильный регресс высыпаний или их полное отсутствие.
Лечение (стационар)
ТАКТИКА ЛЕЧЕНИЯ НА СТАЦИОНАРНОМ УРОВНЕ:
Госпитализации подлежат пациенты в период обострения заболевания, при ярко выраженных островоспалительных проявлениях на лице [1 – 3,11,13].
Карта наблюдения пациента, маршрутизация пациента (схемы, алгоритмы):
Немедикаментозное лечение:
· мануальная эвакуация содержимого узлов с последующей обработкой антисептиками.
Медикаментозное лечение:
См. алгоритм карта наблюдения пациента, маршрутизация пациента, амбулаторный урвоень.
Хирургическое вмешательство: нет.
Дальнейшее ведение:
· диета с низким содержанием газированных напитков, сладких десертов, свежевыжатых соков, технологического шоколада, молока, молочных продуктов.
· амбулаторное лечение под наблюдением дерматовенеролога, дерматокосметологаизотретиноином в дозе 0,4 — 0,5 мг/кг в сут в первый месяц ; со 2го месяца 0,8 — 1,0 мг/кг в сут в течение 6 – 8 месяцев, кумулятивная доза 120 – 150 мг.
· уход за кожейдля очищения используют чистящие средства, не содержащие мыла, с pH-уровнем, соответствующим физиологическому уровню pH 5,5.
· косметологические процедуры:пилинги 20%, 30% салициловой, 30%, 50%, 70% гликолевой кислотой, 8%, 12%, 14% резорцином, мезотерапия, RF-, CO2 – шлифовка, IPL терапия, лазеротерапия, фотодинамическая терапия, криомассаж, массаж по Жаке, мануальная комедоноэкстракция.
Тяжелые узловатые, конглобатные, абсцедирующие угри являются противопоказаниями к косметологическим манипуляциям.
Индикаторы эффективности лечения:
· регресс имеющихся первичных невоспалительных высыпаний;
· регресс имеющихся первичных островоспалительных высыпаний;
· частичный регресс вторичных высыпаний;
· исчезновение субъективных ощущений;
· отсутствие появления свежих элементов.
Госпитализация
ПОКАЗАНИЯ ДЛЯ ГОСПИТАЛИЗАЦИИ С УКАЗАНИЕМ ТИПА ГОСПИТАЛИЗАЦИИ [10,11]
Показания для плановой госпитализации:
· Тяжелые узловые или конглобатныеакне – выраженная воспалительная реакция в глубоких слоях дермы с формированием множественных болезненных узлов и кист.
· Абсцедирующиеакне.
· Фульминантныеакне.
Показания для экстренной госпитализации: нет.
Информация
Источники и литература
-
Протоколы заседаний Объединенной комиссии по качеству медицинских услуг МЗ РК, 2017
- 1) Guidelines of care for the management of acne vulgaris. Work Group: A. L. Zaenglein, A. L. Pathyet all J Am AcadDrmatol. 2016 .
2) А. Nast, B. Drénoet all. Guideline on the Treatment of Acne Developed by the Guideline Subcommittee “Acne” of the European Dermatology Forum, 2014.
3) А. Nast,* S. Rosumeck, R. Erdmann et all. Methods report on the development of the European evidence-based (S3) guideline for the treatment of acne – update 2016. JEADV 2016, 30, 1–28.
4) А. Nast, B. Rzanyet.all Директивы Немецкого дерматологического общества (DDG) и Союза Германских Дерматологов (BVDD), 2010 г.
5) A.L. Zaenglein, A.L. Pathy, B. J. Schlosser et all. Guidelines of care for the management of acne vulgaris // J Am AcadDermatolhttp://dx.doi.org/10.1016/ j.jaad.2015.12.037.
6) Lee HE, Chang IK, Lee Y. et all Effect of antihistamine as an adjuvant treatment of isotretinoin in acne: a randomized, controlled comparative study Journal Of The European Academy Of Dermatology And Venereology: JEADV 2014 Dec; Vol. 28 (12), pp. 1654-60.
7) Tan JK, Ediriweera C. Efficacy and safety of combined ethinyl estradiol/drospirenone oral contraceptives in the treatment of acne.International Journal Of Women’s Health 2010 Aug 09; Vol. 1, pp. 213-21.
Lucky AW, Koltun W, Thiboutot D, et al. A combined oral contraceptive containing 3-mg drospirenone/20-microg ethinyl estradiol in the treatment of acne vulgaris: a randomized, double-blind, placebo-controlled study evaluating lesion counts and participant self-assessment. Cutis. 2008;82:143-150.
9) Webster GF, Leyden JJ, Gross JA. Comparative pharmacokinetic profiles of a novel isotretinoin formulation (isotretinoin-Lidose) and the innovator isotretinoin formulation: a randomized, 4-treatment, crossover study. J Am AcadDermatol. 2013;69:762-767. 122.
10) Alhusayen RO, Juurlink DN, Mamdani MM, Morrow RL, Shear NH, Dormuth CR. Isotretinoin use and the risk of inflammatory bowel disease: a population-based cohort study. J Invest Dermatol. 2013;133:907-912.
11) S. L. Chua, J. E. Angus, J. Ravenscroft and W. Perkins Synovitis, acne, pustulosis, hyperostosis, osteitis (SAPHO) syndrome and acne fulminans: are they part of the same disease spectrum?Clinical and Experimental Dermatology, 34, e241–e243.
12) Siadat AH; BostakianA et all Successful Treatment of Facial Acne Fulminans: Antimicrobial Agents and Oral Prednisolone as Promising Regimes. Case Reports In Dermatological Medicine 2017; Vol. 2017, pp. 7092910;
13) Maloney JM, Dietze P Jr, Watson D, et al. A randomized controlled trial of a low-dose combined oral contraceptive containing 3 mg drospirenone plus 20 microgethinylestradiol in the treatment of acne vulgaris: lesion counts, investigator ratings and subject self-assessment. J DrugsDermatol. 2009;8:837-844.
14) К. Вольф, Л.А. Голдсмит, С.И. Кац и др. Дерматология Фицпатрика в клинической практике в 3-х томах. Бином – 2012.
15) Бауман Л. Косметическая дерматология, М. «МЕДпресс-информ», 2012, 686 с.
16) Клинические рекомендации. Дерматовенерология // Под ред. А.Кубановой.- М.: ДЭКС-Пресс.- 2007.- С.21-35.
17) Strauss JS, Krowchuk DP, Leyden JJ, Lucky AW, Shalita AR, Siegfried EC, Thiboutot DM, Van Voorhees AS, Beutner KA, Sieck CK, Bhushan R, American Academy of Dermatology/American Academy of Dermatology. Guidelines of care for acne vulgaris management. J Am AcadDermatol 2007 Apr;56(4):651-63.
18) Bowman S, Gold M, Nasir A, Vamvakias G. Comparison of clindamycin/benzoyl peroxide, tretinoin plus clindamycin, and the combination of clindamycin/benzoyl peroxide and tretinoin plus clindamycin in the treatment of acne vulgaris: a randomized, blinded study. J Drugs Dermatol. 2005;4; 611-618.
19) F.Fiedler, G.I. Stanglet all Acne and Nutrition: A Systematic Review, ActaDermVenereol 2017; 97: 7–9.
20) Melnik BC Western diet-induced imbalances of FoxO1 and mTORC1 signalling promote the sebofollicularinflammasomopathy acne vulgaris, Experimental Dermatology 2016 Feb; Vol. 25 (2), pp. 103-4.
21) M. P. M. Law, A. A. T. Chuh et all, An investigation of the association between diet and occurrence of acne: a rational approach from a traditional Chinese medicine Perspective, Clinical and Experimental Dermatology, 2009, 35, 31–35.
22) Okyay P. Ertabaklar H et all. Prevalence of Demodexfolliculorum in young adults: relation with sociodemographic/hygienic factors and acne vulgaris. Journal Of The European Academy Of Dermatology And Venereology: JEADV 2006 Apr; Vol. 20 (4), pp. 474-6.
- 1) Guidelines of care for the management of acne vulgaris. Work Group: A. L. Zaenglein, A. L. Pathyet all J Am AcadDrmatol. 2016 .
Информация
ОРГАНИЗАЦИОННЫЕ АСПЕКТЫ ПРОТОКОЛА
Список разработчиков протокола:
1) Батпенова Гульнар Рыскельдиевна – доктор медицинских наук, профессор, заведующая кафедрой дерматовенерологии АО «Медицинский университет Астана».
2) Таркина Татьяна Викторовна – доктор медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
3) Джетписбаева Зульфия Сейтмагамбетовна – кандидат медицинских наук, доцент кафедры дерматовенерологии АО «Медицинский университет Астана».
4) Цой Наталья Олеговна – доктор PhD, ассистент кафедры общей врачебной практики интернатуры АО «Медицинский университет Астана».
5) Мажитов Талгат Мансурович – доктор медицинских наук, профессор, заведующий кафедрой клинической фармакологии АО «Медицинский университет Астана», врач клинической фармакологии высшей категории.
Указания на отсутствие конфликта интересов: отсутствует.
Список рецензентов:
1) Нурмухамбетов Жумаш Наскенович – доктор медицинских наук, профессор, Государственный медицинский университет, г. Семей, дерматовенеролог.
Условия пересмотра протокола: пересмотр протокола через 5 лет после его опубликования с даты его вступления в действие или при наличии новых методов с уровнем доказательности.
Прикреплённые файлы
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
-
Главная
-
Заболевания
- Акне
Акне
Дата обновления: 2023-01-25
дерматолог /
Стаж: 26 лет
Дата публикации: 2019-03-27
Дата обновления: 2023-01-25
Акне (угри, прыщи) — хроническое заболевание кожи, обусловленное избыточной продукцией кожного сала, патологическим увеличением количества кератина в клетках волосяных фолликулов, размножением пропионовых бактерий и воспалением.
Акне — самая распространённая патология кожи. По статистике, прыщи являются проблемой для 650 млн человек во всем мире. У 20% процентов из них заболевание протекает в умеренной и выраженной форме, что приводит к серьёзным косметическим дефектам (поствоспалительным рубцам, кистам, узлам на коже).
В период полового созревания с акне той или иной степени тяжести сталкиваются около 90% подростков обоих полов. Женщины страдают от прыщей немного чаще. В большинстве случаев акне проходит самостоятельно в постпубертатном периоде. Однако у некоторых взрослых людей проблема сохраняется.
Механизм развития акне
Взаимное действие четырех факторов обуславливает механизм возникновения акне, а именно:
- Чрезмерное повышение секреции сальных желез, приводящее к снижению бактерицидных свойств кожного сала. Секрет становится плотным, закупоривая протоки и перекрывая их. Такое явление часто фиксируется у женщин в последнюю неделю менструального цикла и у подростков в период бурного полового созревания.
- Фолликулярный гиперкератоз, в основе которого лежит нарушение нормально текущего процесса постоянного обновления клеток волосяных фолликулов. Их поверхностный роговой слой утолщается и вместе с сальными пробками препятствует оттоку секрета сальных желез.
- Размножение пропионовых бактерий акне (Propionibacterium acnes) происходит по причине того, что микроорганизмы, в огромных количествах находящиеся на коже здоровых людей, способны вызвать развитие острых воспалительных реакций при наличии определенных условий. Одним из них являются сально-роговые пробки волосяных фолликулов, служащие идеальной средой для активной жизнедеятельности и размножения бактерий.
- Воспаление — это ответная реакция тканей на процесс активного размножения пропионовых бактерий акне.
Стадии развития акне
В зависимости от тяжести течения акне выделяют четыре стадии заболевания, а именно:
- Легкая форма угревой сыпи (комедоны без воспаления). Закупоренные сальные железы имеют вид чёрных и белых точек, не возвышаются над кожей, воспаление отсутствует.
- Умеренное акне. Преимущественно черные точки на коже с незначительной долей папулопустулёзных элементов, воспаление выражено слабо.
- Тяжёлая форма акне. Полиморфная сыпь, представленная комедонами, пустулёзными и папулёзными элементами примерно в одинаковой пропорции. Количество «прыщей» намного превышает таковое при умеренном акне. Выраженное воспаление на коже, окружающей элементы сыпи.
- Крайне тяжёлая форма акне. Также известна как «нодулярная форма», из-за наличия кистозно-узловых и рубцовых изменений на коже, обусловленных поствоспалительными склеротическими процессами. Сыпь представлена значительным количеством всех элементов с выраженным воспалением всей поражённой области, рубцовыми изменениями, шрамами, узлами в диаметре около 5 мм и более.
Этиология и патогенез акне
Угревая сыпь является полиэтиологическим заболеванием. Ведущим фактором считают генетическую предрасположенность, передающуюся по наследству от родителей к детям. Это подтверждается генетическими исследованиями и изучением степени проявления заболевания у близких и дальних родственников. Механизм наследования полигенный, что объясняет вариабельность симптомов и их выраженность у разных людей. Отмечено, что генетические факторы отвечают за более чем половину случаев заболевания.
Помимо генетических особенностей образованию прыщей способствует ряд экзогенных и эндогенных факторов.
Экзогенные (внешние) причины акне
К внешним причинам возникновения акне относятся нижеследующие факторы:
- Косметика. Злоупотребление косметическими средствами (кремами, пудрой, румянами, лосьонами и пр.), содержащими жиры. Последние закрывают поры, усиливают комедоногенез, усугубляя заболевание. В то же время продукция, не содержащая жиров, не влияет на акне.
- Жаркий и влажный климат. Климатические условия могут влиять на выраженность акне, так как тепло и повышенная влажность стимулируют функцию сальных желез.
- Солнечный свет и ультрафиолетовое излучение. Прямой солнечный свет, несущий большое количество ультрафиолетовых лучей, негативно действует на кожу в целом, оказывая повреждающее воздействие на кератиноциты. В то же время некоторые исследователи оспаривают способность инсоляции провоцировать акне, объясняя негативный эффект солнечного света фотосенсибилизацией, вызванной приёмом препаратов, применяющихся для лечения угревой сыпи.
- Профессиональный контакт с токсинами и загрязняющими веществами. У людей, занятых на химическом производстве или контактирующих с химикатами, акне через развитие гиперкератоза кожи и волосяных фолликулов диагностируется в большинстве случаев. Также работа в условиях запылённости или задымления усугубляет заболевание, провоцируя возникновение комедоногенеза у работников угольных шахт, мукомольных комбинатов, кухонных работников.
- Выдавливание прыщей. Почти все люди, страдающие от угревой сыпи, пытаются избавиться от проблемы с помощью выдавливания содержимого закупоренного фолликула. Эффект от подобных действий прямо противоположен ожиданиям. Механическая травма, вызванная внешним воздействием, приводит к распространению воспаления в окружающие ткани. Инфекция, проникновение которой неизбежно при отсутствии стерильности, также усугубляет этот процесс. В результате воспаление затрагивает более глубокие слои кожи, оставляет после себя грубые шрамы и рубцы.
- Медикаментозное акне. Некоторые лекарственные препараты являются провокаторами угревой сыпи путём прямого влияния на звенья патогенеза акне. В основном этой препараты, обладающие андрогенным эффектом (системная кортикостероидная терапия, анаболики, пероральные контрацептивы прогестинового ряда). Кроме того, акне провоцируют соли лития, антиконвульсанты (противосудорожные препараты), изониазид.
- Чрезмерная чистоплотность. Существует миф об акне, согласно которому грязь на коже провоцирует заболевание. На самом деле отмечено, что излишняя чистоплотность и злоупотребление антисептиками ухудшают состояние кожи. Это объясняется тем, что размножение пропионовых бактерий обычно сдерживается нормальной микрофлорой кожи. При частом применении антибиотиков, средств индивидуальной гигиены с антисептиками (в частности злоупотребление мылом и моющими средствами с триклозаном) происходит нарушение состава и снижение числа полезных бактерий, являющихся антагонистами для Propionibacterium acnes. Специалисты не рекомендуют слишком часто использовать продукцию с антибактериальным эффектом. Гипотеза подтверждается исследованиями, в которых была доказана эффективность применения аппликаций с лактобактериями на кожу больных с акне. В результате восстановления нормальной микрофлоры кожи выраженность воспаления снижалась, а количество колоний бактерий, высеивающихся с кожных покровов, сокращалось.
Эндогенные (внутренние) причины акне
К эндогенным (внутренним) причинам возникновения акне относятся следующие факторы:
- Гормоны. Мужские половые гормоны (тестостерон и его активные метаболиты, имеющие андрогенную активность) способны стимулировать образование кожного сала и увеличивать функциональную активность сальных желез. По этой причине акне встречается у 90% подростков обоих полов в период полового созревания. Андрогены синтезируются в норме как яичками у юношей, так и яичниками у девушек. Схожую структуру и функцию имеют стероидные гормоны коры надпочечников, анаболические стероиды и синтетические производные кортизола, применяемые при лечении воспалительных заболеваний, дистрофии, аллергических и аутоиммунных заболеваниях. Поэтому причиной появления акне могут служить и некоторые лекарственные препараты.
- Циклические колебания уровней гормонов. Помимо полового созревания возможны и другие ситуации, сопровождающиеся изменениями активности половых желез. К таким явлениям относят менструальный цикл и беременность у женщин. У некоторых из них обострение акне происходит во время беременности или перед началом менструаций.
- Эндокринные нарушения у пациентов обоих полов. Угревая сыпь, являясь симптомом, часто сопровождает некоторые эндокринные заболевания (болезнь и синдром Иценко-Кушинга, гипертиреоз, поликистоз яичников, метаболические расстройства и др.). Эти патологии часто сопровождаются общими изменениями в работе желез внутренней секреции, что не может не приводить к увеличению риска возникновения акне или обострению существующей проблемы с кожей.
- Нарушение регуляции размножения клеток кожи (гиперкератоз). В норме клетки кожи обновляются и отмирают с одинаковой частотой. Гиперкератоз — патологическое состояние, при котором ускоряется деление клеток кожи с одновременным нарушением отшелушивания отмерших кератиноцитов. Фолликулярный гиперкератоз, наблюдаемый при акне, затрагивает клетки кожи в глубине волосяного фолликула. Причина этих изменений кроется в наследственных, иммунных и гормональных факторах, приводящих к патологической пролиферации кератиноцитов в глубине волосяного фолликула. До сих пор не ясно, первичен или вторичен гиперкератоз в патогенезе акне. Одни данные говорят о том, что этот процесс предшествует воспалительным изменениям и обусловлен выделением цитокинов иммунными клетками под воздействием условной патогенной микрофлоры кожи, врождёнными изменениями в иммунной системе. Другие исследования обнаружили аномально высокое содержание интерлейкина-1-альфа в уже сформированных комедонах. Скорее всего, имеет место избыточная пролиферация кератиноцитов, поддерживаемая как врождёнными особенностями иммунной системы, так и возникающая при иммунном ответе на колонизацию волосяного фолликула Propionibacterium acnes и другими микроорганизмами. Кроме того, кожное сало с нарушенными физико-химическими свойствами способно увеличивать проницаемость кожи и стимулировать воспалительную реакцию.
- Заболевания желудочно-кишечного тракта как причина акне. Существовала точка зрения, считающая функциональные и органические патологии пищеварительной системы возможной причиной угревой сыпи. Однако это мнение было подвергнуто критике из-за недостатка знаний о механизмах связи между воспалением кожи и патологиями желудочно-кишечного тракта. Между тем, в последние годы было обнаружено, что состояние ЖКТ и кишечной микрофлоры действительно может влиять на иммунный ответ и воспаление не только в кожных покровах, но и во всём организме. Ведущую роль исследователи отвели нормальной микрофлоре кишечника, статус которой влияет на воспалительные процессы. Доказано, что снижение числа лактобактерий, обитающих в просвете желудочно-кишечного тракта, приводит к ряду нарушений. К ним относятся склонность к ожирению, онкологическая патология, нарушения обмена веществ, увеличение уровней липидов в крови и, что особенно важно в случае с акне, воспалительные изменения в иммунной системе организма. Таким образом, заболевания ЖКТ действительно могут влиять на риск возникновения и тяжесть проявлений угревой сыпи. Некоторые признаки заболевания акне демонстрируют связь между приёмом пищи, богатой жирами и углеводами (особенно «фаст-фуд», кондитерские изделия, шоколад, чипсы, снеки, хлебобулочные изделия), и степенью выраженности высыпаний на коже. Эффективность диеты, очищение кишечника, гидроколонотерапия не доказана фактами. Интересный факт: жители Полинезии, например, изолированные от цивилизации, практически не страдают от угревой сыпи. Однако при переходе от привычного для них питания на меню обычного среднестатистического жителя большей части цивилизованного мира у них часто возникают проблемы с кожей.
- Индивидуальная микрофлора кожи как причина акне. Кожа каждого человека является «домом» для тысяч видов микробов. Некоторые из них могут приводить к ухудшению симптомов угревой сыпи, воспалению и нагноению кожи с образованием гнойных пустул и кист. Ведущую роль отводят Propionibacterium acnes — анаэробной грамположительной бактерии, продуктом жизнедеятельности которой является пропионовая кислота. Propionibacterium acnes обитает в глубине пор и волосяных фолликулов, используя кожное сало как оптимальную питательную среду. В норме небольшое количество питательных веществ ограничивает рост бактерий. Однако при увеличении продукции кожного сала микроб получает гораздо больше субстрата, пригодного для использования в качестве пищи. В результате колония разрастается, количество бактерий увеличивается, приводя к проявлению патогенных свойств и воспалению. Важную роль в этом процессе играют продукты жизнедеятельности микроба, секретирующиеся им ферменты, которые имеют про-воспалительные свойства (запускают воспаление через TLR рецепторы на мембране иммунных клеток). Кроме того, перерабатывая кожное сало, бактерия изменяет его физико-химические свойства, что раздражает кожу, снижает иммунитет и увеличивает проницаемость глубоких отделов фолликула и сальных желез для других условно патогенных микробов (в основном из семейства стафилококков). Воспаление, индуцируемое пропионбактериями акне, усугубляет гиперкератоз, который, в свою очередь, становится одной из причин закупорки протоков сальных желез. Необходимо ликвидировать данный «замкнутый цикл» для нормализации состояния кожи.
- Стресс как причина акне. Психические нагрузки и стресс являются фактором риска и могут спровоцировать обострение угревой сыпи. Причина этого кроется в тесной связи нервной и эндокринной систем с кожей. Стресс может провоцировать возникновение акне несколькими путями. Во-первых, психические нагрузки активируют синтез субстанции пропионбактерии, нейропептида, продуцируемого терминальными отделами чувствительных нервных волокон в коже. Данное вещество действует как про-воспалительный агент, увеличивая выраженность воспаления. Во-вторых, выброс кортикотропного гормона и катехоламинов в кровь при стрессе стимулирует повышенное выделение кожного сала и провоцирует образование комедонов. Помимо этого, симпатическая часть вегетативной нервной системы, вовлечённая в ответ на стресс, также приводит к увеличению функции сальных желез. Степень выраженности угревой сыпи находится в прямой зависимости от нагрузки на нервную систему. Это значит, что чем сильнее стресс, тем больше вероятность обострения акне.
- Нарушения в работе иммунной системы как причина акне. У одних людей повышенная продукция кожного сала, сопровождающаяся образованием черных точек, не приводит к нагноению закупоренных сальных желез и обширному воспалению, а у других пациентов угри не ограничиваются только появлением комедонов и практически сразу переходят в воспалительную форму. Это объясняется тем, что локальная или общая несостоятельность иммунной системы может влиять на течение акне. Более того, только одной повышенной продукции кожного сала недостаточно для начала заболевания. Известно, что роли микробов (в основном Propionibacterium acnes) в патогенезе акне отводится важное место. В норме иммунитет подавляет размножение условно-патогенной флоры. Люди с врождёнными аномалиями иммунной системы или приобретенными патологиями, сопровождающимися нарушениями иммунного статуса, чаще страдают от тяжёлых форм угревой сыпи. У пациентов с выраженной угревой сыпью часто выявляется полиморфизм генов, кодирующих молекулы медиаторов воспаления и ферментов, таких как фактор некроза опухолей (ФНО-альфа, интерлейкин-1-альфа, ряд белков цитохрома Р450, стероидных гидроксилазы, утилизирующих излишки андрогенов и т.д.). В результате происходит нарушение иммунного ответа на экспансию Propionibacterium acnes, что приводит к патологическому воспалению. Кроме того, у таких пациентов выявляют генетически обусловленное нарушение качественного состава кожного сала с низким содержанием иммуноглобулинов, незаменимых жирных кислот, обладающих противовоспалительным свойством, высокой концентрацией свободных жирных кислот с про-воспалительными свойствами. По этой причине наследственные особенности иммунной системы также являются факторами, играющими важную роль в патогенезе акне.
Признаки и симптомы акне
В основном акне сопровождается локальными симптомами в виде полиморфных элементов на коже лица и туловища. Первичные элементы угревой сыпи могут быть представлены комедонами — чёрными точками на коже, возникающими при закупорке выводящих протоков сальных желез, закрытыми комедонами белого цвета, папулами, пустулами, кистами, узелками и рубцовыми изменениями. Черный цвет комедонов обусловлен окислением пигмента меланина при контакте с воздухом. Клинически все перечисленные патологии кожи являются последовательными стадиями одного и того же процесса. Комедоны вызываются закупоркой сальных желез. При присоединении инфекции содержимое железы становится гнойным, что приводит к воспалению и образованию папул, пустул и кист, обычно возвышающихся над поверхностью кожи. В таких случаях угревая сыпь сопровождается дерматитом, эритемой и болезненностью. Выраженное воспаление разрешается склеротическими изменениями, приводящими к появлению рубцов и узлов, состоящих из соединительной ткани.
Чаще всего акне локализуется на лице, спине, груди и проксимальной части верхних конечностей, то есть там, где находятся зоны кожных покровов, содержащих большое количество сальных желез. Почти у 100% пациентов поражается кожа лица, у 50% — кожный покров спины, у 15% — груди и области плечевого пояса. Кожа сальная на ощупь, имеет жирный блеск, что отражает избыточную продукцию кожного сала. Поры расширены, секретируют большое количество жира. Цвет кожных покровов тусклый, нездоровый, возможны очаги гиперпигментации.
Общие или системные симптомы акне могут наблюдаться у пациентов с тяжёлой формой заболевания. Возможны незначительное увеличение температуры тела в период обострения, субфебрилитет и артралгия. Гораздо чаще прыщи влияют на психологическое состояние больного. Акне на лице и теле часто становится причиной дискомфорта, неуверенности в себе, чувства неполноценности, самоизоляции, социальной дискриминации. В подростковом возрасте это воспринимается особенно остро, вплоть до клинически выраженной депрессии и даже суицидальных мыслей. Исследования доказали значительное влияние наличия угревой сыпи на качество жизни, снижение которого сопоставимо с серьёзными соматическими заболеваниями. Выраженность угревой сыпи не всегда соответствует степени воздействия на психологическое состояние пациента. Даже умеренные проявления заболевания могут иметь значительное влияние на жизнь больного.
Обнаружили симптомы данного заболевания?
Звоните
Наши специалисты проконсультируют Вас!
Лечение акне
Метод лечения угревой сыпи — патогенетический, он включает в себя терапию, направленную на отдельные звенья механизма, приводящего к заболеванию. Этиотропная терапия не разработана, так как наследственную предрасположенность к акне устранить существующими методами невозможно.
Цели патогенетической терапии:
- нормализация гормонального фона, снижение продукции кожного сала (антиандрогенные и гормональные препараты, ретиноиды);
- борьба с гиперкератозом, профилактика образования новых комедонов (применение комедолитических средств);
- эрадикация инфекции Propionibacterium acnes с помощью местной и системной антибактериальной терапии;
- борьба с воспалением (местные кортикостероидные препараты).
Комплексная терапия акне
Лечебная тактика зависит от степени тяжести и стадии заболевания. Оптимальный и наиболее эффективный подход к терапии акне — комплексный, с одновременным применением нескольких групп препаратов и привлечением смежных специалистов.
Комбинированная терапия осуществляется наружными средствами, препаратами системного воздействия на весь организм. Таким способом можно предупредить появление новых высыпаний, устранить отдельные причины патологии, выявить наличие хронических процессов (гинекологических, гастроэнтерологических, эндокринных), очагов хронической инфекции, усугубляющих течение акне и препятствующих проводимому лечению.
Препараты наружного действия в лечении акне
Препараты для лечения акне можно разделить на две большие группы: местные и системные средства. При легкой и умеренной степени тяжести акне в основном применяются местные средства.
В настоящее время при лечении акне используется большое количество препаратов наружного применения:
- бензоилпероксид. Обладает сильным кератолитическим и отбеливающим эффектом. Для лечения легкой и средней степени акне применяется благодаря своему свойству «растворять» ороговевшие ткани и выраженному антибактериальному действию. Сочетание бензоилпероксида с азольными соединениями, препаратами серы, антибиотиками в составе комбинированных препаратов значительно повышает эффективность его применения;
- антибиотики наружного применения. К ним прибегают в случаях отсутствия эффекта от лечения препаратами первого ряда или комбинированной терапии при лечении осложненных форм заболевания. Недостаток лечения антибиотиками заключается в развитии эффекта привыкания и нечувствительности пропионовых бактерий;
- эритромицин признан специалистами одним из наиболее эффективных антибиотиков в терапии акне. Его высокая антибактериальная и противовоспалительная активность еще более выражена в сочетании с цинком («Зинерит»), снижающим секрецию сальных желез и разрыхляющим поры, облегчая местное действие эритромицина;
- азелаиновая кислота («Скинорен») оказывает выраженное антикомедогенное, антибактериальное и противовоспалительное действие. Препарат при этом не влияет на выработку кожного сала;
- клиндамицин высоко активен в отношении пропионовокислых бактерий и стафилококков и не вызывает привыкания кожной микрофлоры;
- третиноин является синтетическим ретиноидом, аналогом витамина А («Ретин-А», «Айрол Рош»). Применяется наружно в случае неэффективности или индивидуальной непереносимости бензоилпероксида. Устраняет комедоны и препятствует появлению новых за счет нормализации процессов ороговения эпителия и уменьшения секреции кожного сала. Бензоилпероксид, азелаиновая кислота и третиноин являются препаратами первого ряда в лечении акне. Они эффективны при длительном применении: от трех и более месяцев. В некоторых случаях их использование вызывает раздражение кожи, необходимо реже наносить его либо снизить концентрацию;
- системные антибиотики применяются внутрь в сочетании с местной терапией при умеренной форме течения акне. Из антибиотиков тетрациклиновой группы чаще применяют доксициклин или миноциклин благодаря их быстрому всасыванию, высокой антимикробной активности и интенсивному накоплению в сальных железах. Прием системных антибиотиков осуществляется в течение длительного периода — не менее месяца. Как побочное явление могут развиться дисбиоз кишечника и влагалища, устойчивое привыкание микрофлоры кожи. Другими осложнениями от приема антибиотиков служат язвенные поражения пищевода, язва желудка, онихолизис (размягчение ногтевых пластинок), появление гиперпигментации на коже и ногтях и т.д. Необходимо учитывать взаимодействие антибиотиков с другими препаратами для получения нужного результата лечения.
Антиандрогены
При терапии акне у женщин возможно сочетание наружного лечения и приема гормональных контрацептивов, содержащих антиандрогены или эстрогенный профиль.
Тяжелые формы акне требуют комбинированного (наружного и общего) лечения. Отсутствие клинического эффекта от проводимого лечения более трех месяцев является одним из показаний к назначению синтетического аналога витамина А — изотретиноина («Роаккутана»), воздействующего на все механизмы возникновения акне. Курс лечения изотретиноином составляет от четырех месяцев до года.
Из опыта комплексного лечения акне
Исследования, сравнивающие комплексное лечение акне с монотерапией, показали значительное преимущество первого подхода над вторым. Воздействуя на все звенья патогенеза угревой сыпи, можно добиться большего эффекта. По этой причине комплексное лечение с привлечением смежных специалистов, с использованием антибиотиков, гормональных и антиандрогенных средств даёт положительный эффект в 80-90% случаев. Курс лечения занимает в среднем 6-10 месяцев. К сожалению, большинство пациентов не имеют достаточного терпения или не знают о длительности терапии, что заставляет их искать другие методы лечения. В большинстве случаев они становятся клиентами клиник эстетической медицины или жертвами сомнительных объявлений, обещающих быстрое и недорогое лечение акне.
Угревая сыпь — это, прежде всего, медицинская, а затем уже косметическая проблема. Терапия должна быть комплексной, направленная на причины и механизмы появления акне, а не только на внешние проявления. Лечение акне в Москве осуществляется в комплексном подходе и при выполнении всех рекомендаций специалистов гарантируется его высокая эффективность.
Прогноз лечения акне
У большинства мужчин и женщин после пубертатного периода проблема, связанная с возникновением акне, исчезает самостоятельно. В возрасте 25-ти лет от акне страдают только 5% мужчин и 12% женщин. При правильном лечении и комплексной терапии прогноз благоприятный. Улучшение или выздоровление наблюдается у 80-90% пациентов.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом
или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.
Остались вопросы?
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас
вопросам.
акне
- акне
-
- акне
-
сущ.
, кол-во синонимов: 2
Словарь синонимов ASIS.
.
2013.
.
Синонимы:
Смотреть что такое «акне» в других словарях:
-
Акне — МКБ 10 L … Википедия
-
акне — нескл. acné <искаженное гр. akmê острый кончик, иголка. 1800. Лексис. Угорь на лице. Швейцарская брендовая косметика .. решает такие проблемы как: угревая сыпь, акне и постакне, пигментация, шрамы, рубцы. Бизнес ритм 29. 10. 2004 (Чита). Лекс … Исторический словарь галлицизмов русского языка
-
АКНЕ — (греч.). Угри, прыщи на лице. Словарь иностранных слов, вошедших в состав русского языка. Чудинов А.Н., 1910 … Словарь иностранных слов русского языка
-
Акне — (лат. acne, искажённое греч. akmē вершина) собирательное обозначение воспалительных заболеваний сальных желёз и волосяных мешочков кожи. Чаще термин «А.» применяют к угрям (См. Угри) … Большая советская энциклопедия
-
Акне — (греч.) угри или прыщи, обыкновенная накожная сыпь, которая бывает преимущественно на лице, но также и на плечах, груди и т. д. Это зависит от известного воспаления и затем нарывания сальных желез, маленьких грушевидных мешков, простых или… … Энциклопедический словарь Ф.А. Брокгауза и И.А. Ефрона
-
акне — невідм., с. Загальне позначення захворювань шкіри з утворенням папул і пустул … Український тлумачний словник
-
Акне — Синоним угрей и прыщей … Словарь косметических терминов
-
Делекс-Акне гель от угрей — Латинское название Delex Acne Фармакологическая группа: Дерматотропные средства Нозологическая классификация (МКБ 10) ›› L70 Угри Состав и форма выпуска Делекс Акне гель от угрей Гель для наружного применения1 тубавода деионизированная сера… … Словарь медицинских препаратов
-
Делекс-Акне лосьон очищающий — Латинское название Delex Acne Фармакологическая группа: Дерматотропные средства Нозологическая классификация (МКБ 10) ›› L70 Угри Состав и форма выпуска Делекс Акне гель от угрей Гель для наружного применения1 тубавода деионизированная сера… … Словарь медицинских препаратов
-
Доктор Тайсс Акне крем от угрей — Латинское название Dr. Theiss acne cream АТХ: ›› D10AX Прочие препараты для местного лечения угревой сыпи Фармакологические группы: Дерматотропные средства ›› Антисептики и дезинфицирующие средства Нозологическая классификация (МКБ 10) ›› L70… … Словарь медицинских препаратов





 Lucky AW, Koltun W, Thiboutot D, et al. A combined oral contraceptive containing 3-mg drospirenone/20-microg ethinyl estradiol in the treatment of acne vulgaris: a randomized, double-blind, placebo-controlled study evaluating lesion counts and participant self-assessment. Cutis. 2008;82:143-150.
Lucky AW, Koltun W, Thiboutot D, et al. A combined oral contraceptive containing 3-mg drospirenone/20-microg ethinyl estradiol in the treatment of acne vulgaris: a randomized, double-blind, placebo-controlled study evaluating lesion counts and participant self-assessment. Cutis. 2008;82:143-150.