Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
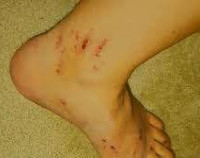
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Введение
Внутрипеченочный холестаз беременных (ВХБ) (син.: холестатический гепатоз) — это обратимая форма холестаза, характерная для беременности и проявляющаяся интенсивным кожным зудом, повышением уровня желчных кислот в сыворотке крови и/или ферментов печени, со спонтанным разрешением в послеродовом периоде (как правило, в течение 2–6 нед.) при отсутствии альтернативных причин. ВХБ осложняет течение 0,7% всех беременностей в мультиэтнической популяции [1]. Патогенез ВХБ связан с генетическими, гормональными факторами, а также воздействием окружающей среды. Например, у женщин Индо-Азиатского и Пакистано-Азиатского регионов ВХБ осложняет течение 1,2–1,5% беременностей, в Чили — 2,4%, в Скандинавских странах — 2,8%, а наибольшая частота ВХБ в мире наблюдается у беременных араукано-
индейской народности. В странах Европы распространенность ВХБ составляет менее 1% [2].
Факторами риска развития ВХБ являются наследственность, хронические заболевания печени, в т. ч. гепатит С и желчнокаменная болезнь, прием медикаментов, многоплодная беременность, индуцированная беременность (экстракорпоральное оплодотворение) [3]. Наиболее значимыми факторами риска являются наследственная предрасположенность и ВХБ в анамнезе. В таких случаях частота развития ВХБ в последующие беременности составляет 45–90% [2].
Диагностика ВХБ
Диагностика ВХБ основывается на анализе клинической картины, лабораторных и инструментальных исследованиях [4]. Критериями диагноза являются наличие кожного зуда (который не может быть объяснен другими причинами) и повышение уровня ферментов печени и желчных кислот в сыворотке крови. При ВХБ зуд возникает у 23% беременных, как правило, после 24 нед. и нередко в течение длительного времени остается единственным симптомом. Типичная локализация зуда — ладони, стопы, живот, где, как правило, выявляются расчесы. Интенсивность зуда возрастает в ночное время, поскольку процесс желчеобразования непрерывен, и в ночной период суток практически весь пул желчных кислот (около 4 г) остается в желчном пузыре. Это снижает качество жизни беременных. Зуд может появиться за несколько дней до изменений биохимических маркеров функции печени [5]. В 10% случаев наблюдается легкая желтуха за счет конъюгированного билирубина. Крайне редкими симптомами холестаза являются светлый стул (стеаторея) и темная моча. Однако ВХБ не является доминирующей причиной желтухи и зуда, и с целью исключения других причин необходимо проведение дополнительных исследований [4].
Ранними лабораторными (биохимическими) маркерами и основанием для постановки диагноза при бессимптомном течении ВХБ является повышение концентрации в сыворотке крови желчных кислот и/или ферментов печени, а в дальнейшем конъюгированного билирубина. У большинства беременных отмечается увеличение 1–2 ферментов печени [5]. Уровень желчных кислот является самым чувствительным маркером ВХБ и может повышаться до изменения других печеночных проб. Во время беременности уровень желчных кислот в сыворотке крови остается в пределах нормы для небеременных, но может несколько повышаться в III триместре за счет изменения метаболизма желчных кислот в результате высоких уровней циркулирующих эстрогенов и прогестерона и свидетельствовать о риске развития холестаза при нормальной беременности. Изолированное повышение сывороточного уровня желчных кислот и билирубина встречается редко, однако нормальные концентрации не исключают диагноз ВХБ. Оценка концентрации желчных кислот и ферментов печени должна проводиться с учетом референсных значений для беременных строго натощак, т. к. уровень желчных кислот в плазме крови значительно увеличивается после приема пищи. Верхняя граница физиологических значений печеночных проб у беременных на 20% ниже, чем у небеременных. Нормальными показателями биохимических параметров следует считать концентрацию желчных кислот <14 мкмоль/л, концентрацию аланинаминотрансферазы (АЛТ) <32 МЕ/л [4, 5].
Дифференциальный диагноз ВХБ
Дифференциальный диагноз ВХБ необходимо проводить с кожными болезнями, в т. ч. экземой, атопическим дерматитом, пиодермией, фолликулитом и др.; осложнениями беременности: преэклампсией, HELLP-синдромом [Н (hemolysis) — внутрисосудистый гемолиз, EL (elevated liver enzimes) — повышение печеночных ферментов, LP (low platelet count) — снижение уровня тромбоцитов], острой жировой дистрофией печени; желчнокаменной болезнью; гепатитами А, В, С; инфекционным мононуклеозом (вирус Эпштейна — Барр) и цитомегаловирусной инфекцией; первичным билиарным циррозом (антимитохондриальные антитела, антитела к гладкомышечным волокнам) (табл. 1) [6].

Отдельного рассмотрения заслуживают случаи лекарственного холестаза, встречающиеся с частотой от 1 случая на 10 000 до 1 случая на 100 000 пациентов, принимающих лекарства в терапевтических дозах (рис. 1) [5, 6].

Лекарственные поражения печени (ЛПП) могут быть обусловлены ингибированием экспрессии и/или функции гепатобилиарных транспортеров, приводящим к нарушению секреции желчи на гепатоцеллюлярном уровне, либо индукцией воспаления по типу идиосинкразии или гиперчувствительности на холангиоцеллюлярном уровне. Индивидуальная чувствительность к развитию холестаза под действием различных лекарственных препаратов может быть обусловлена генетически детерминированной экспрессией гепатобилиарных транспортеров и энзимов, участвующих в реакциях биотрансформации. ЛПП принято подразделять в зависимости от уровня повышения основных печеночных проб на гепатоцеллюлярные, холестатические и смешанные. Если уровень АЛТ повышен более чем в 5 раз от верхней границы нормы и индекс R (отношение АЛТ к щелочной фосфатазе (ЩФ)) ≥5, то следует предполагать гепатоцеллюлярное поражение печени. Повышение уровня ЩФ более чем в 2 раза и индекс R≤2 свидетельствуют о холестатическом поражении печени. Доля холестатических поражений печени среди всех лекарственных гепатопатий составляет около 30%. Как правило, холестатические ЛПП протекают легче, чем гепатоцеллюлярные, но разрешаются значительно медленнее. При смешанном ЛПП отмечается одновременное повышение уровней АЛТ и ЩФ более чем в 2 раза от верхней границы нормы, а индекса R — от 2 до 5 [6].
При диагностированном ЛПП рекомендуется прекращение приема препарата и тщательное наблюдение за клинической симптоматикой и биохимическими показателями (III/С2). Применение урсодезоксихолевой кислоты (УДХК) и кортикостероидов при ЛПП часто бывает эффективно, однако доказательная база в виде контролируемых исследований отсутствует (III/С2) [6].
Мониторинг холестаза беременных
При постановке диагноза ВХБ мониторирование концентрации печеночных ферментов и/или желчных кислот должно проводиться не реже 1 р./нед. до родоразрешения. В случаях персистирующего зуда и нормальных биохимических показателей необходимо проведение повторного анализа печеночных ферментов и желчных кислот не реже 1 р./нед. до появления патологических результатов или прекращения зуда [5]. Возвращение концентрации печеночных ферментов к нормальным значениям, вероятно, свидетельствует о неправильном диагнозе ВХБ.
Клиническое значение и перинатальные риски при беременности, осложненной ВХБ
Развитие ВХБ связано с потенциальным риском преждевременных родов (4–12%), в первую очередь ятрогенных (7–25%), увеличением частоты кесарева сечения
(с 10 до 36%), пассажа мекония (при доношенной беременности до 25–44,3% в сравнении с 7,6–12% в популяции, при недоношенной — до 18 при 3% соответственно) и послеродовых кровотечений (с 2 до 22%) [7, 8]. Риск перинатальных осложнений, в т. ч. преждевременных родов, мекониального пассажа и асфиксии плода, значительно повышается при раннем начале зуда (до 34 нед. беременности) и концентрации желчных кислот >40 мкмоль/л [9]. Так, частота мекониального пассажа возрастает линейно на 19,7% при увеличении концентрации желчных кислот на каждые 10 мкмоль/л и при концентрации желчных кислот >40 мкмоль/л составляет 10–44%. Риск мертворождения при развитии ВХБ составляет 0–11‰, при этом более 70% случаев наблюдаются до 37 нед. беременности [7–10]. Достоверные биохимические критерии и специфические методы антенатального мониторинга плода, прогнозирующие мертворождение, отсутствуют. Гибель плода при ВХБ, как правило, внезапная и не имеет связи с критериями плацентарной недостаточности, в т. ч. с задержкой роста плода, маловодием и патологическими параметрами допплерометрии.
Мониторинг состояния плода включает субъективную оценку шевеления плода, данные ультразвуковой эхографии, кардиотокографии (КТГ), амниоскопии (с 36–37 нед. при установленном диагнозе ВХБ). Прогностическая ценность ультразвуковой эхографии и КТГ в отношении оценки состояния плода и перинатального исхода при холестазе слабая [11].
Родоразрешение при ВХБ
При ВХБ показана дородовая госпитализация в 36 нед. с целью решения вопроса о времени и методе родоразрешения, в т. ч. об индукции родов. Доказательных данных о необходимости досрочного родоразрешения при ВХБ нет, однако существует практика индукции родов при тяжелых формах холестаза с выраженной гиперферментемией и концентрацией желчных кислот >40 мкмоль/л [5, 7]. При обсуждении вопроса о родоразрешении необходимо предупредить о невозможности точного прогнозирования перинатальных осложнений при ВХБ и целесообразности досрочного родоразрешения с целью снижения риска мертворождения. Также необходимо предупредить о риске проведения интенсивной терапии новорожденным. Так, частота госпитализации в отделение реанимации и интенсивной терапии новорожденных при досрочной индукции родов в 37 нед. составляет 7–11%, в 38 нед.— 6% и в 39 нед.— 1,5%. Решение о родоразрешении должно основываться не только на лабораторных результатах, но и на других факторах риска, т. к. сильной корреляции уровня печеночных ферментов и исхода для плода не выявлено. Принятие окончательного решения о времени и методе родоразрешения возможно только после полного информирования беременной о рисках для плода при индукции родов и возможном ухудшении состояния плода при пролонгировании беременности [5].
Лечение
При развитии зуда или повышении уровня печеночных ферментов необходимо по возможности прервать медикаментозную терапию. В первую очередь исключаются медикаменты, часто вызывающие холестаз, в т. ч. эритромицин, амоксициллин + клавулановая кислота.
Местное лечение. Водорастворимые кремы и гели с ментолом временно уменьшают интенсивность зуда и безопасны при беременности. Однако доказательная база, подтверждающая их эффективность, отсутствует. Возможен кратковременный эффект.
Системная терапия
Урсодезоксихолевая кислота (УДХК) уменьшает интенсивность зуда и нормализует функцию печени. УДХК замещает в желчи более гидрофобные эндогенные желчные кислоты и снижает их повреждающий эффект на мембраны гепатоцитов. УДХК обладает плейотропными свойствами, цитопротективным, антиоксидантным и антифибротическим эффектами, снижает восприимчивость гепатоцитов к воспалительным агентам и нормализует спектр липидов. Комбинация УДХК и витамина E имеет цитопротективный и метаболический эффекты, способствует снижению скорости апоптоза, активности сывороточных трансаминаз, восстанавливает циркулирующий уровень адипонектина [12]. При холестерин-ассоциированной патологии билиарного тракта, в т. ч. билиарном сладже, холецистолитиазе и холестерозе желчного пузыря, заместительная урсотерапия значительно снижает уровень холестерина и приводит к устранению билиарного сладжа. Для лечения клинически манифестных холестатических заболеваний печени у беременных УДХК применяется во II и III триместрах (I/В1). При ВХБ прием УДХК уменьшает выраженность зуда и концентрацию печеночных ферментов (I/В1) [6, 13, 14]. Однако достоверное снижение перинатальной смертности при применении УДХК отсутствует [15]. Рекомендуемая доза составляет 10 мг на 1 кг массы тела в сутки. Начальная доза может составлять 1 г/сут (по 250 мг 4 раза) и быть увеличена до 1,5 г/сут. Принимать препарат целесообразно с приемом пищи или сразу после еды. Побочных эффектов применения УДХК у матерей и новорожденных не зафиксировано [16].
Антигистаминные препараты — блокаторы гистаминовых Н1-рецепторов — могут иметь положительный седативный эффект при приеме на ночь, но не оказывают существенного влияния на интенсивность зуда [16].
Адеметионин образуется из метионина в процессе АТФ-зависимой реакции, катализируемой метионин-аденозилтрансферазой, и участвует в биохимических реакциях
трансметилирования, транссульфатирования, трансаминирования и декарбоксилирования. Реакции метилирования необходимы для синтеза эндогенного фосфатидилхолина в гепатоцитах. В реакциях транссульфатирования адеметионин является предшественником цистеина, таурина, глутатиона. Адеметионин снижает токсичность желчных кислот в гепатоците, осуществляя их конъюгирование и сульфатирование. Конъюгация с таурином повышает растворимость желчных кислот и выведение их из гепатоцита. Процесс сульфатирования желчных кислот способствует их элиминации почками, облегчает прохождение через мембрану гепатоцита и выведение с желчью. Сульфатированные желчные кислоты защищают мембраны клеток печени от токсического действия несульфатированных желчных кислот, в высоких концентрациях присутствующих в гепатоцитах при внутрипеченочном холестазе. В реакциях трансметилирования (85% которых протекает в печени) адеметионин является донором метильной группы для синтеза фосфолипидов клеточных мембран, нейротрансмиттеров, нуклеиновых кислот и белков. При ВХБ адеметионин снижает выраженность кожного зуда и концентрацию ферментов печени. Оказывает холеретическое и гепатопротективное действие, сохраняющееся до 3 мес. после прекращения лечения. Рекомендованная доза и режим введения адеметионина составляет 400–800 мг/сут (1–2 флакона) внутривенно в течение 2 нед. Поддерживающая пероральная терапия — 800–1600 мг/сут в течение 2–4 нед. [5, 16]. Препарат противопоказан в I и II триместрах беременности.
Глюкокортикоиды не являются препаратами терапии холестаза первой линии. Рандомизированные доказательные исследования эффективности препаратов отсутствуют. В некоторых исследованиях рекомендована схема применения дексаметазона по 10 мг перорально в течение 7 дней с перерывом в 3 дня [5, 16]. Использование преднизолона безопасно во II и III триместрах беременности и при лактации, однако при применении в I триместре увеличивается риск развития расщелины твердого неба у детей [6].
Витамин К. ВХБ возникает в результате сниженной абсорбции пищевого жира вследствие недостаточной секреции желчных кислот в ЖКТ и снижения формирования мицелия. Увеличенная экскреция жира при ВХБ может быть субклинической (но с повышенным содержанием жира в кале) или клинической (стеаторея), что влияет на абсорбцию витамина К, который необходим для синтеза факторов II, VII, IX, X. У женщин с жировой мальабсорбцией, в первую очередь при обструкции желчевыводящих путей и заболеваниях печени, может наблюдаться дефицит витамина К. Водорастворимый витамин К (менадиона натрия бисульфит) может применяться при ВХБ и при увеличении протромбинового времени в дозе 5–10 мг/сут с 34 нед. беременности до родоразрешения с целью снижения риска послеродовых кровотечений более чем в 3 раза (III/С2), при этом необходимо соотнести пользу для матери и риск для плода [5, 6]. В случаях холестаза, стеатореи или доказанного низкого уровня жирорастворимых витаминов рекомендуется комплексное применение витаминов А, Е и К (III/С2) [6].
Ведение в послеродовом периоде
Снижение гиперферментемии после родов подтверждает диагноз ВХБ. Родильницам с ВХБ необходимо проведение биохимического анализа крови в течение 7–10 дней после родов с целью подтверждения диагноза, а с целью оценки динамики снижения концентрации печеночных ферментов и/или желчных кислот — через 6 и 8 нед. после родов [5, 16]. Если после родов симптоматика не купируется (или прогрессирует), необходимо провести дифференциальную диагностику с другими хроническими заболеваниями печени, в т. ч. с первичным билиарным циррозом, первичным склерозирующим холангитом, хроническим гепатитом С, при которых кожный зуд может появиться на последних неделях беременности.
Родильницам с ВХБ целесообразно избегать эстрогенсодержащие методы контрацепции, которые провоцируют появление зуда у 10% женщин.
Заключение
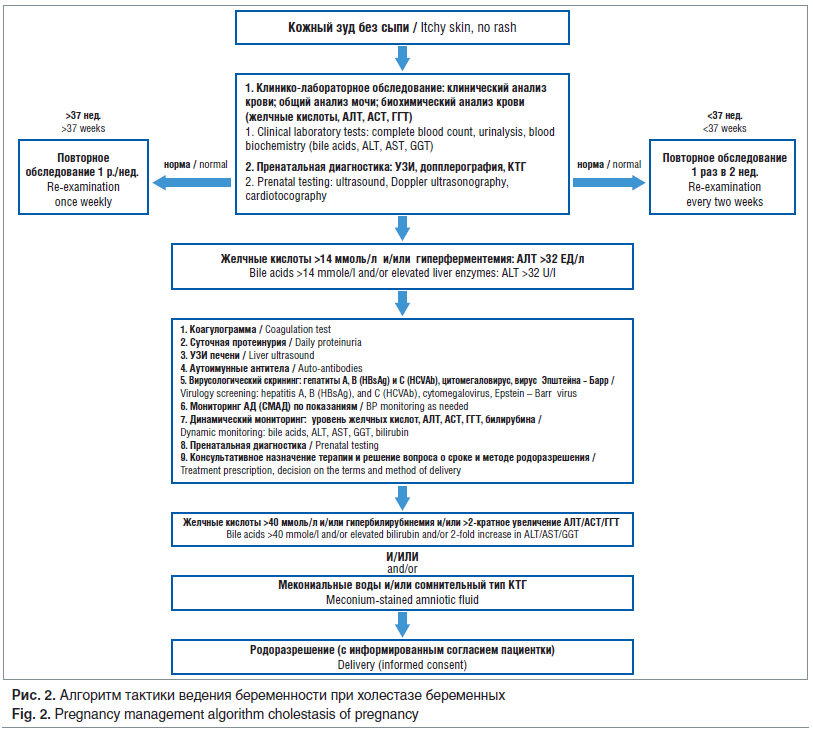
Ввиду прогрессивного увеличения возраста беременных и сопутствующей экстрагенитальной патологии вопросы своевременной диагностики нарушений функции печени и желчевыводящих путей и рациональной акушерской тактики являются актуальными и требуют дифференцированного подхода. Некоторые осложнения беременности, в т. ч. преэклампсия, HELLP-синдром, нередко имеют неспецифические симптомы печеночной дисфункции. Таким образом, знание алгоритмов дифференциальной диагностики и акушерской тактики позволяет достоверно уменьшить риски материнской и перинатальной заболеваемости и смертности (рис. 2).
Сведения об авторах:
1Козлов Павел Васильевич — д.м.н., профессор кафедры акушерства и гинекологии лечебного факультета, врач высшей категории, ORCID iD 0000-0002-9916-6128;
2Самсонова Инна Владимировна — к.м.н., заместитель главного врача по медицинской части, врач высшей категории, ORCID iD 0000-0002-1228-1765.
1ФГАОУ ВО РНИМУ им. Н.И. Пирогова Минздрава России. 117997, Россия, г. Москва, ул. Островитянова, д. 1.
2ГБУЗ «ГКБ № 52 ДЗМ». 123182, Россия, г. Москва, ул. Пехотная, д. 3.
Контактная информация: Козлов Павел Васильевич, e-mail:
drkpv@mail.ru. Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах. Конфликт интересов отсутствует. Статья поступила 21.08.2019.
About the authors:
1Pavel V. Kozlov — MD, PhD, professor of the Department of Obstetrics and Gynecology, ORCID iD 0000-0002-9916-6128;
2Inna V. Samsonova — MD, PhD, Deputy Head Doctor for Medical Work, ORCID iD 0000-0002-1228-1765.
1Pirogov Russian National Research Medical University. 1, Ostrovityanov str., Moscow, 117437, Russian Federa-
tion.
2City Clinical Hospital No. 52. 3, Pekhotnaya str., Moscow, 123182, Russian Federation.
Contact information: Pavel V. Kozlov, e-mail: drkpv@mail.ru. Financial Disclosure: no authors have a financial or property interest in any material or method mentioned. There is no conflict of interests. Received 21.08.2019.
- Главная
- Как распознать болезнь
- Беременность и роды
- Внутрипротоковый холестаз беременных
Внутрипротоковый холестаз беременных
Кошурин Дмитрий Валерьевич
Врач КДЛ, Главный врач,
Как выявить внутрипротоковый холестаз беременных?
Внутрипротоковый холестаз беременных – это наиболее частое заболевание печени, обусловленных патологией беременности. Название имеет синонимы: холестатическая желтуха, зуд беременных, гепатоз беременных, идиопатический внутрипеченочный холестаз. Заболевание может развиваться на любом сроке беременности, однако наиболее часто в 3 триместре.
Разновидности заболевания

- Внутрипеченочный холестаз – характеризуется патологическими процессами, которые происходят в клетках. Чаще всего являются следствием заболеваний печени: гепатита, цирроза, алкогольного поражения печени;
- Внепеченочный холестаз – это закупоривание желчных путей вне печени.
Причины холестаза у беременных
Этиология и патогенез этого заболевания на сегодняшний момент недостаточно изучены. Считается, что основные причины – это генетическая предрасположенность к необычной холестатической реакции на продуцируемые во время беременности гормоны, а так же нарушение метаболизма эстрогенной в печени, которые снижают продуцирование и выделение желчи.
Факторами риска развития заболевания является:
- многоплодная беременность;
- признаки холестаза в предыдущие беременности;
- отягощенный семейный анамнез.
Симптомы заболевания
Холестаз чаще всего начинается в сроке 28-30 недель и характеризуется появлением кожного зуда на туловище и конечностях. Зуд усиливается в ночное время и нарастает к концу беременности. У 20-25% беременных появляется желтуха, потемнение цвета мочи и посветление кала.
Общее состояние не страдает. Характерны симптомы, связанные с нарушением связывания жиров: похудение, стеаторея, дефицит жирорастворимых витаминов.
Может возникать дефицит кальция, витамина D, Е, К и А.
В тяжелых случаях появляется слабость, раздражительность, нарушения сна, рвота, изжога и запоры.
Диагностика
Диагноз ставится на основании анамнестических, клинических и лабораторных данных.
1. Сбор анамнеза имеет значение в диагностике, так как одним их этиологических факторов заболевания является генетическая предрасположенность;
2. Биохимический анализ крови – наиболее показательное исследование. Отражает целый комплекс параметров, указывающих на холестаз:
- Увеличение концентрации желчных кислот;
- Повышение уровня сывороточной щелочной фосфатазы (ЩФ);
- Повышение билирубина за счет прямой фракции;
- Увеличение количества γ-глютамилтранспептидазы (ГГТП);
- Повышение уровня холестерина;
- Повышение уровня триглицеридов.
3. УЗИ печени позволяет обнаружить косвенные признаки холестаза, такие как расширение внутрипеченочных желчных ходов, и изменение плотности печени.
Лечение
Лечение направлено на ликвидацию проявлений кожного зуда, нормализацию общего состояния и нормализации показателей биохимического анализа крови. Женщинам рекомендуется соблюдать диету с пяти разовым приемом пищи, с ограничением жирной и жареной пищи, и обогащенную белками, кашами, витаминами.
Из медикаментозного лечения используют препараты на основе урсодезоксихолевой кислоты. Применение антигистаминных и гормональных препаратов не имеют доказанного клинического эффекта.
Отсутствие правильного лечения грозит повышением риска преждевременных родов, гипоксии плода в родах и антенатальной гибелью плода.
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Холестаз беременных — это вариант гестационного дерматоза, вызванный идиопатическим внутрипеченочным застоем желчи. Проявляется зудом кожи, желтушностью кожных покровов, диспепсическими симптомами, осветлением кала, потемнением мочи. Диагностируется на основании данных об уровне желчных кислот, билирубина, печеночных ферментов, факторов гемостаза с подкреплением результатами УЗИ печени. Для лечения применяются урсодезоксихолевая кислота, гепатопротекторы, холеретики, антигистаминные препараты, витаминно-минеральные комплексы, энтеросорбенты, детоксикационная терапия.
МКБ-10
O26.6 Поражения печени во время беременности, родов и в послеродовом периоде
- Причины
- Патогенез
- Классификация
- Симптомы холестаза беременных
- Осложнения
-
Диагностика
- Дифференциальная диагностика.
-
Лечение холестаза беременных
- Медикаментозная терапия
- Диета
- Родоразрешение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Распространенность холестаза беременных (возвратной холестатической печеночной желтухи, гестационного кожного зуда) колеблется от 0,1% до 2%. Наиболее часто заболевание выявляют в Боливии, Чили, Скандинавии, Китае, северных территориях России. Патология зачастую носит семейный характер. Вероятность развития гестационного холестаза повышается у женщин, принимавших до беременности эстроген-гестагенные оральные контрацептивы, антибиотики. В группу риска также входят пациентки с непереносимостью макролидов, эритромицинов, желудочно-кишечной патологией, эндокринными болезнями. Риск рецидива акушерской желтухи при повторной беременности достигает 60-80%.
Холестаз беременных
Причины
Этиология гестационного зуда на сегодняшний день окончательно не установлена. Поскольку заболевание ассоциировано с беременностью и нередко проявляется у нескольких женщин одной семьи, вероятнее всего, в его развитии ведущую роль играют гормональные сдвиги у предрасположенных пациенток. Специалисты в сфере акушерства считают основными предпосылками возникновения холестаза в период гестации:
- Увеличение концентрации эстрогенов. К концу беременности уровень эстрогенных гормонов возрастает более чем в 1000 раз. Связываясь с рецепторами гепатоцитов, эстрогены усиливают синтез холестерина, за счет чего изменяется состав желчи. Под их влиянием у беременных также возникает дисбаланс желчных кислот: снижается концентрация дезоксихолевой, хенодезоксихолевой кислот и возрастает содержание холевой. Из-за снижения активности транспортных белков печени уровень желчных кислот в желчи уменьшается, соответственно, их поступление в кровь увеличивается. Изменения сильнее выражены при высокой гиперэстрогении, характерной для многоплодной беременности.
- Повышенная чувствительность к эстрогенам. Изменение коллоидного равновесия желчи происходит у всех беременных, однако лишь у некоторых из них развивается клинически выраженный холестаз с зудом кожи. Вероятнее всего, это обусловлено генетическими аномалиями, которые изменяют чувствительность клеток печени, билиарных канальцев к эстрогенным гормонам или влияют на активность ферментных систем, обеспечивающих синтез и транспортировку желчных кислот. Подтверждением наследственной природы гестационного холестаза является достоверно более частое выявление у беременных с акушерской желтухой и их родственников тканевых антигенов HLA-А31, HLA-w16, HLA-B8.
Дополнительным фактором, способствующим нарушению оттока желчи и повышению количества желчных кислот в плазме крови, становится воздействие прогестерона. Прогестины оказывают расслабляющий эффект на гладкие мышечные волокна, что приводит к ухудшению моторики желчного пузыря, желчевыводящих путей, усиливающей внутрипеченочный застой желчи. Кроме того, за счет замедления перистальтики кишечника нарушается обратное всасывание желчных кислот, их дисбаланс усугубляется.
Патогенез
Механизм возникновения холестаза беременных обусловлен раздражающим воздействием на кожные рецепторы желчных кислот, концентрация которых в крови при внутрипеченочном застое желчи увеличивается. Ведущим патофизиологическим звеном гепатоцеллюлярного холестаза становится снижение текучести базолатеральной и, несколько реже, каналикулярной мембраны. Проницаемость клеточной оболочки нарушается за счет недостаточности гепатобилиарного транспорта при врожденной несостоятельности белков-транспортеров и повышения концентрации холестерина из-за действия эстрогенов.
Указанные факторы снижают активность S-аденозилметилсинтетазы и тормозят синтез S-адеметионина. В результате течение биохимических процессов в гепатоцитах еще более дестабилизируется, гепатоцеллюлярные мембраны теряют фосфолипиды, уменьшается активность Na-К-АТФазы, остальных транспортных протеинов, снижаются запасы главных детоксикационных субстанций (глутатиона, таурина, других тиолов и сульфатов), что вызывает цитолиз клеток с дополнительным поступлением в кровь токсичных компонентов. Холемия и повышение уровня билирубина в крови, воздействие метаболитов на гепатоциты и билиарные канальцы, дефицит желчи в просвете кишечника формируют типичную клиническую картину заболевания и его осложнений.
Классификация
Специалисты в области гастроэнтерологии и гепатологии при систематизации форм внутрипеченочного гестационного холестаза учитывают характер изменения биохимических показателей и степень тяжести заболевания. Более благоприятным в прогностическом плане является парциальный билирубиновый вариант расстройства с нарушением синтеза и секреции преимущественно билирубина при сохранности метаболизма остальных составляющих желчи. При парциальной холеацидной форме холестаза беременных, представляющей наибольшую опасность для женщины и ребенка, нарушена акцепция или секреция желчных кислот при нормальном транспорте других компонентов. Для выбора тактики сопровождения гестации важно учитывать тяжесть заболевания:
- Легкая степень. Кожный зуд выражен нерезко. Активность трансаминаз повышена в 2-3 раза, увеличено содержание щелочной фосфатазы и гамма-глутамилтранспептидазы. Другие клинические и лабораторные признаки расстройства отсутствуют. Риск акушерских осложнений минимален, гестацию можно пролонгировать.
- Средняя степень. Выраженный зуд кожи. Активность АЛТ, АСТ увеличена в 3-6 раз, повышены концентрации холестерина, ЩФ, ГГТП, нарушены показатели гемостаза. По УЗИ может определяться билиарный сладж. Наиболее частая форма заболевания с возможной фетоплацентарной недостаточностью и задержкой развития плода.
- Тяжелая степень. Кроме зуда кожи и значительного повышения активности ферментов отмечаются лабораторные признаки нарастающей коагулопатии, клиника гастроэнтерологических нарушений. Из-за высокой вероятности осложненного течения и даже гибели плода беременность рекомендуется прервать досрочно.
Симптомы холестаза беременных
Обычно заболевание возникает на 36-40-й неделях беременности, реже — в конце 2-го триместра. Сначала расстройство проявляется кожной симптоматикой. Беременная испытывает зуд различной интенсивности, от незначительного до мучительного. Зуд первично локализуется в области ладоней, подошв, затем распространяется на спину, живот, другие участки тела, становясь генерализованным. На коже могут выявляться участки экскориаций (расчесов), осложненные вторичным гнойным процессом.
Непостоянный симптом холестаза — желтуха, которая появляется через 1-2 недели после возникновения зудящих ощущений, сопровождается потемнением мочи и осветлением кала. При тяжелом течении отмечаются жалобы на тошноту, отрыжку, изжогу, ухудшение аппетита, тяжесть в эпигастрии, тупые боли в правом подреберье, редко — рвоту. Беременная становится вялой, апатичной, заторможенной. Заболевание самостоятельно проходит спустя 7-15 дней после родов.
Осложнения
Холестаз беременных обычно не служит противопоказанием для продолжения гестации, однако при среднетяжелом и тяжелом течении оказывает на нее неблагоприятное влияние. При длительной холемии резко нарушается энергетический обмен, нарастает гипоксия, возникает цитотоксический эффект, которые приводят к фетоплацентарной недостаточности, задержке развития плода, увеличению перинатальной смертности до 4,7%. При рецидивирующем холестазе антенатальная гибель плода отмечается в 4 раза чаще, чем при нормальной беременности. До 35% родов завершаются рождением недоношенного ребенка с признаками гипоксии.
При холестатической печеночной желтухе беременных в 12-44% случаев наблюдаются преждевременные роды, чаще диагностируется респираторный дистресс-синдром, определяется меконий в околоплодных водах. Из-за недостаточного всасывания витамина К развиваются расстройства гемостаза. В результате возрастает риск акушерских коагулопатических кровотечений, ДВС-синдрома.
Повышена вероятность послеродового эндометрита. Гестационный зуд имеет тенденцию рецидивировать во время следующих беременностей, на фоне приема комбинированных оральных контрацептивов. В отдаленном периоде такие пациентки чаще страдают желчнокаменной болезнью, холециститом, неалкогольными формами гепатитов, циррозом печени, хроническим панкреатитом.
Диагностика
Поскольку зуд и пожелтение кожи выявляются не только при холестазе беременных, но и при ряде кожных, инфекционных, соматических заболеваний, задачей диагностического поиска является исключение признаков, характерных для других расстройств, которые могли возникнуть или обостриться при гестации. Рекомендуемый план обследования пациенток с подозрением на холестаз беременных включает следующие лабораторные и инструментальные методы:
- Определение уровня желчных кислот. Исследование считается скрининговым и позволяет обнаружить холестаз на доклиническом этапе у предрасположенных беременных. На фоне общего увеличения концентрации сывороточных желчных кислот повышено содержание холевой кислоты и снижен уровень хенодезоксихолевой.
- Печеночные пробы. Маркерами внутрипеченочного холестаза являются умеренное увеличение содержания прямого билирубина, α- и β-глобулинов, триглицеридов, β-липопротеидов. Отчетливо повышен холестерин. Уровень альбумина несколько снижен. Отмечается повышение активности ЩФ, ГГГТ, АлТ, АсТ, 5’-нуклеотидазы.
- Гемостазиограмма. Для среднетяжелого и тяжелого течения заболевания характерны изменения в системе гемостаза с нарастанием АЧТВ и протромбинового времени.
- УЗИ печени и желчевыводящих путей. Печень беременной имеет нормальные размеры, однородную эхоструктуру. Возможно изменение акустической плотности печеночной ткани, появление билиарного сладжа. Желчный пузырь зачастую увеличен, внутрипеченочные желчные ходы расширены, эхогенность их стенок повышена.
Дифференциальная диагностика.
Гестационный холестаз дифференцируют с другими дерматозами беременных, острым жировым гепатозом при гестации, HELLP-синдромом, поздним гестозом, вирусными гепатитами, желчнокаменной болезнью, лекарственной холестатической желтухой, раком печени, наследственной печеночной патологией (гемохроматозом, болезнью Коновалова-Вильсона, синдромом Байлера) и другими заболеваниями. Исключают инфекционный мононуклеоз, цитомегаловирусную инфекцию. По показаниям пациентку консультируют дерматолог, инфекционист, гастроэнтеролог, гепатолог, токсиколог, онколог.
Лечение холестаза беременных
Медикаментозная терапия
При сопровождении женщин с гестационной желтухой предпочтительна выжидательная тактика с тщательным мониторингом лабораторных показателей и состояния плода. Основной терапевтической задачей является устранение симптомов застоя желчи, негативно воздействующих на организм ребенка. Схема медикаментозного лечения зависит от тяжести гестационного холестаза и обычно предполагает назначение таких средств, как:
- Урсодезоксихолевая кислота. Препарат влияет на ключевые звенья патогенеза и является основным в лечении расстройства. Благодаря высокой гидрофильности эффективно защищает желчные ходы от действия гидрофобных желчных кислот, стимулирует вывод гепатотоксичных компонентов желчи. Безопасен для плода.
- Гепатопротекторы и холеретики. Средства, влияющие на состояние клеток печени и выделение желчи, позволяют снизить риск повреждения гепатоцитов, улучшить их функционирование, уменьшить застойные явления в желчевыводящей системе.
При генерализованном зуде, быстром нарастании лабораторных показателей, особенно выявлении высокой холемии, применяют энтеросорбенты, детоксикационную терапию (гемосорбцию, плазмаферез), позволяющие удалить из организма вещества, которые вызывают зудящие ощущения. При всех формах заболевания эффективно использование антиоксидантов (аскорбиновой кислоты, витамина Е). Возможно назначение антигистаминных средств, смягчающих зуд. Применение системных глюкокортикостероидов ограничено из-за возможного токсического действия на плод.
Диета
Медикаментозную терапию холестаза сочетают с коррекцией диеты. Рекомендовано дополнить рацион беременной белковыми продуктами (курятиной, говядиной, телятиной), пищевыми волокнами, жирорастворимыми витаминами, фолиевой и линолевой кислотами, ограничить употребление жирного, острого, жареного.
Родоразрешение
При легкой и средней тяжести болезни беременность завершается естественными родами в физиологический срок. Если холестаз протекает с интенсивной желтухой, холемия приближается к 40 ммоль/л, существует угроза жизни плода, проводятся досрочные роды на сроке от 36 недель. Кесарево сечение выполняется при угрожающей или начавшейся асфиксии плода, обнаружении других акушерских показаний.
Прогноз и профилактика
Благоприятный исход гестации наиболее вероятен при легком и среднетяжелом холестазе беременных. При тяжелом варианте прогноз ухудшается, особенно в случае манифестации расстройства во II триместре. С профилактической целью пациенткам, которые во время предыдущей беременности перенесли холестатическую желтуху, имеют наследственную отягощенность по этому заболеванию или вынашивают несколько плодов, рекомендованы ранняя постановка на учет в женской консультации, регулярные осмотры акушера-гинеколога, плановая консультация гастроэнтеролога, скрининговое исследование крови на желчные кислоты.
Вы можете поделиться своей историей болезни, что Вам помогло при лечении холестаза беременных.
Источники
- Холестатический гепатоз беременных: патогенез, клиника, лечение/ Дерябина Н.В., Айламазян Э.К., Воинов В.А.// Журнал акушерства и женских болезней. – 2003.
- Клинико-диагностические критерии оценки степени тяжести холестатического гепатоза беременных/ Жесткова Н.В., Радченко В.Г., Тумасова Ж.Н.// Журнал акушерства и женских болезней. – 2015.
- Заболевания печени у беременных, принципы лечения/ Ибадильдин А.С., Шарунов Г.И., Буираев К.М.// Вестник Казахского Национального медицинского университета. – 2013.
- Эфферентная терапия холестатического гепатоза беременных: Автореферат диссертации/ Жесткова Н.В. – 2007.
- Настоящая статья подготовлена по материалам сайта: https://www.krasotaimedicina.ru/
ВАЖНО
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Под холестазом понимают синдром застоя желчи, который сопровождается кожным зудом, желтухой, диспепсическими расстройствами. Подобное состояние часто наблюдается на поздних сроках беременности – во втором или третьем триместре. Патология развивается изменений гормонального фона, в большинстве случаев носит временный характер и самостоятельно проходит после родов, однако требует медицинского контроля из-за риска осложнений.
Как понять, что у беременной холестаз?
Застой желчи при заболеваниях печени может вызывать целый комплекс симптомов: от нарушений пищеварения до гиповитаминоза. У беременных признаки холестаза редко носят тяжелый характер, а их выраженность зависит от категории синдрома:
- Внепеченочная форма проявляется кожным зудом, дискомфортом в правом подреберье, изменением цвета мочи и стула (потемнением и осветлением соответственно). Из-за сдавливания кишечника растущей маткой могут присутствовать запоры, в редких случаях вероятно пожелтение склер глаз, кожи, слизистых.
- При внутрипеченочном холестазе клинические признаки более разнообразны и менее выражены. Такая форма у беременных обычно сопровождается только кожным зудом, который сначала возникает на ладонях и ступнях, постепенно переходя на все тело. Сильнее всего раздражающий симптом беспокоит в вечернее и ночное время, мешая полноценному отдыху. Спустя несколько недель может наблюдаться желтизна кожных покровов и слизистых, реже – интенсивное окрашивание мочи или светлый кал.
Если холестаз у беременных приобретает тяжелое течение, симптомы могут нарастать. На фоне нарушения оттока желчи женщину начинают беспокоить пищеварительные расстройства: чувство тяжести и распирания в желудке, усиливающееся после еды, ухудшение аппетита, тошнота, дискомфорт в правом подреберье, частая отрыжка, иногда – рвота. Пациентка расчесывает кожу, беспокойно спит, страдает от подавленного настроения.
При отсутствии лечения на фоне тяжелой формы холестаза у беременных появляется вялость, заторможенность, апатия. Возможно развитие печеночной энцефалопатии. При длительном течении синдрома появляются признаки витаминного дефицита: боли в суставах, мышечная слабость, повышенная утомляемость, геморрагическая сыпь, снижение остроты зрения в темноте, пересыхание слизистых, шелушение кожи.
Какие причины приводят к холестазу беременных?
Проблемы с образованием и отведением желчи у женщин, ожидающих ребенка, обычно возникают на фоне подъема уровня эстрогенов. В таком случае говорят о внутрипеченочном холестазе (идиопатической желтухе беременных). В данном случае триггером, запускающим патологический процесс, являются изменения гормонального фона. Наиболее часто кожный зуд и желтушность кожи обнаруживаются в третьем триместре беременности, в 20-30% эпизодов – на втором, крайне редко – спустя 5-6 недель после зачатия. Через 15-20 дней после родов все симптомы проходят.
Дополнительным фактором, стимулирующим застой печеночного секрета, становится влияние прогестерона. Из-за расслабляющего действия гормона ухудшается моторика желчного пузыря и протоков. Кроме того, замедляется перистальтика кишечника, что препятствует поглощению желчных кислот и усугубляет дисбаланс.
Менее распространенная форма холестаза у беременных – внепеченочная. Провоцирует ее механическое сдавливание желчного пузыря, которое сопровождается сложностями с отведением желчи и всасыванием ее пигментов. Факторами риска в данном случае являются врожденные или приобретенные искривления органа, а также многоплодная беременность.
Помимо перечисленных причин на вероятность развития холестаза влияет генетическая предрасположенность и этническая принадлежность. Распространенность синдрома составляет 1-2% от всех беременностей, но эта цифра намного выше среди жительниц Латинской Америки, а также среди пациенток, в семье которых подобные нарушения ранее диагностировались (наследуемая повышенная чувствительность к эстрогенам). У женщин, столкнувшихся с патологией во время вынашивания первого ребенка, риск ее повторного развития достигает 60-70%, при тяжелом течении – до 90%.
Чем опасен холестаз при беременности?
Проблемы с оттоком желчи, развившиеся на фоне гормональных колебаний, чаще всего бесследно проходят после рождения ребенка. Однако идиопатическая желтуха требует тщательного врачебного наблюдения, так как может провоцировать тяжелые состояния, опасные для здоровья матери и плода:
- Сильные кровотечения, воспалительные процессы. Послеродовые осложнения у женщины связаны в первую очередь с дефицитом витамина K, отвечающего за свертываемость крови и устойчивость к инфекциям.
- Преждевременные роды. Наибольшую опасность идиопатическая желтуха представляет при появлении на раннем сроке, а также при вынашивании беременной двойни или тройни.
- Внутриутробное отхождение мекония. В норме первые каловые массы ребенка выводятся после рождения. Из-за холестаза возможно их попадание в околоплодные воды, что провоцирует проблемы с дыханием.
- Мертворождение. Повышенный уровень желчных кислот может стать причиной сердечной аритмии плода и привести к его гибели. При концентрации более 100 мкмоль/л риск увеличивается до 3%.
- Респираторный дистресс-синдром новорожденного. Считается, что повышение концентрации желчных кислот препятствует нормальному созреванию легких плода.
Для женщины холестаз во время беременности – дополнительный фактор риска в развитии серьезных заболеваний печени: желчнокаменной болезни, воспаления желчного пузыря, неалкогольных форм гепатита, панкреатита, цирроза. Также повышается вероятность возникновения послеродового эндометрита.
Как определить и лечить холестаз при беременности?
Основной инструмент диагностики идиопатической желтухи – анализ крови и печеночные пробы. Для установления формы и стадии заболевания измеряют концентрацию трансаминаз, щелочной фосфатазы, общего билирубина. Дополнительно могут быть назначены УЗИ печени и желчевыводящих путей, гемостазиограмма (для оценки системы свертывания крови). Наиболее благоприятным с точки зрения прогноза для матери и плода считается билирубиновый тип расстройства при сохранном метаболизме других компонентов желчи.
Выбор тактики сопровождения беременности зависит от тяжести симптомов внутрипеченочного холестаза, а также динамики лабораторных показателей:
- Легкая степень. Наблюдается несильно выраженный зуд кожи, небольшое превышение концентрации трансаминаз. Риск осложнений минимален, рекомендовано дальнейшее наблюдение за беременной.
- Средняя степень. Кожные проявления холестаза выражены интенсивнее. Активность печеночных ферментов АЛТ и АСТ в 3-6 раз выше нормы, обнаружен рост уровня холестерина, нарушение показателей гемостаза. На УЗИ может прослеживаться осадок в желчном пузыре. Вероятно развитие плацентарной недостаточности, неблагоприятно влияющей на здоровье плода. Назначается медикаментозная поддержка.
- Тяжелая степень. Помимо кожного зуда и существенного роста активности печеночных ферментов, наблюдаются признаки нарушения свертываемости крови, расстройства пищеварения. Отмечается повышенный риск развития осложнений и гибели плода. Рекомендуется досрочное прерывание беременности.
Правильно подобранное лечение при холестазе значительно снижает риски для плода и облегчает симптомы патологии у женщины. Основная задача терапевтической поддержки заключается в устранении признаков застоя желчи, которые нарушают процесс поступления питательных веществ и неблагоприятно влияют на организм ребенка.
При легкой и среднетяжелой форме холестаза беременность заканчивается естественными родами. При выраженных симптомах желтухи, избытке желчных кислот с угрозой для жизни плода назначают досрочное прерывание после 36-й недели. При подозрении на асфиксию или других медицинских показаниях проводят кесарево сечение.
Какие препараты используют в лечении холестаза беременных?
Основа терапии – медикаменты, поддерживающие работу печени и уменьшающие количество желчных кислот в организме. В зависимости от тяжести протекания лечение холестаза может проводиться амбулаторно или в условиях стационара. Для облегчения состояния во время беременности используют:
- гепатопротекторы, например, адеметионин (Гептал-НАН), они благотворно влияют на состояние гепатоцитов, защищают их от повреждения, нормализуют секрецию и отток желчи, уменьшают застойные явления.
- холеретики.
Обязательный элемент терапии – специальная диета, бережно поддерживающая печень и не перегружающая пищеварение. Во время беременности рекомендуется включить в рацион нежирное мясо и молочные продукты, отруби, цельные злаки, жирорастворимые витамины, овощи, зелень, готовить пищу на пару, запекать или варить. Потребление жирного, острого, копченого, как и легкоусвояемых углеводов, сокращают.
Как снять зуд при холестазе беременных?
Для удаления из организма веществ, провоцирующих неприятные кожные явления, применяют энтеросорбенты и процедуры детоксикации (гемосорбцию, плазмаферез). Также рекомендовано назначение увлажняющих косметических средств и антигистаминных препаратов, уменьшающих кожный зуд. На всех стадиях заболевания показан прием витаминов C и Е, обладающих антиоксидантными свойствами.
From Wikipedia, the free encyclopedia
| Intrahepatic cholestasis of pregnancy | |
|---|---|
 |
|
| High magnification micrograph showing liver cholestasis. | |
| Specialty | Obstetrics |
Intrahepatic cholestasis of pregnancy (ICP), also known as obstetric cholestasis, cholestasis of pregnancy, jaundice of pregnancy, and prurigo gravidarum,[1] is a medical condition in which cholestasis occurs during pregnancy. It typically presents with itching[2] and can lead to complications for both mother and baby.
Pruritus (itching) is a common symptom of pregnancy, affecting around 23% of women.[3] The majority of times, itching is a minor annoyance caused by changes to the skin, especially that of the abdomen. However, there are instances when itching may be a symptom of ICP. Although typically noticed on the palms of the hands and the soles of the feet, the itching can occur anywhere on the body.
ICP occurs most commonly in the third trimester, but can begin at any time during the pregnancy.
Signs and symptoms[edit]
Most women with this condition present in the third trimester (although it can present as early as seven weeks) with itching without a rash. Typically, the itching is localized to the palms of the hands and soles of the feet, but can be anywhere on the body.
Hallmarks of ICP include the following symptoms:[4]
Most common:
- Itching, in particular but not limited to that of the palms of the hands and soles of the feet, without presence of a rash
- Itching that is more noticeable in the evening
- Darker urine
Less common:
- Lighter stools
- Increased clotting time (due to possibly associated vitamin K deficiency)
- Fatigue
- Increased nausea
- Decrease in appetite
- Jaundice (less than 10% of women)
- Upper right quadrant pain
Not all ICP sufferers have all of the above symptoms.
Mechanism[edit]
The causes of intrahepatic cholestasis of pregnancy are still not fully understood, but are thought to be caused through a combination of genetics,[5][6] hormones and environment.[7] Hormones, environmental and genetic factors are all thought to contribute to the condition.[8]
- ICP commonly occurs in the third trimester at the time when hormone levels are at their highest.
- Twin and triplet pregnancies, which are associated with higher hormone levels, show a higher incidence of ICP.[9]
- ICP resolves quickly after delivery, when placental hormone production ceases.
- Older high-dose estrogen oral contraceptive pills could cause features of ICP.
Estrogens[edit]
Estrogens, and particularly glucuronides such as estradiol-17β-D-glucuronide, have been shown to cause cholestasis in animal studies, by reducing bile acid uptake by hepatocytes.[10]
Progesterone[edit]
Treatment with progesterone in the third trimester of pregnancy has been shown to be associated with the development of ICP, and levels of metabolites of progesterone, particularly sulfated progesterone,[11] are higher in patients with ICP than unaffected women, suggesting that progesterone may have a bigger role than estrogen in ICP.[12]
Genetic factors[edit]
Clustering of cases of ICP in families, geographic variation in rates of ICP, and recurrence of ICP in 45-70% of subsequent pregnancies all suggest a genetic component to the disease.[8] Genetic mutations in the hepatocellular transport protein ABCB4 (MDR3), which controls secretion of phosphatidylcholine into bile, have been found in cases of ICP.[13]
Genetic mutations affecting hepatic bile salt transport molecules have also been found in patients with progressive familial intrahepatic cholestasis. It has been found that mothers of patients with this disease have a higher incidence of ICP, suggesting that heterozygote carriers of these mutations are also predisposed to ICP.[8]
In addition to genetic changes to bile salt transport molecules, high levels of estrogen glucuronides have been shown to inhibit the bile salt export pump (BSEP) ABCB11,[14] and high levels of progesterone to inhibit the ABCB4 (MDR3) phospholipid transporter.[15]
Consequently, both genetic mutations in hepatocyte proteins involved in bile secretion together with inhibition of those proteins by high levels of hormone metabolites in pregnancy may have roles in the pathogenesis of ICP.[7]
Environmental factors[edit]
A number of features of ICP suggest that environmental factors also have a role in the disease:
- It has been reported that the incidence of ICP is higher in winter than summer.[16]
- The incidence of ICP in Chile has dropped from 14% of pregnancies before 1975 to 4% in 2016.[17]
- ICP recurs in between 60% and 90% of subsequent pregnancies.
- Low serum selenium levels have been linked to ICP,[18] although the role of selenium in bile secretion is not known.
Diagnosis[edit]
ICP is diagnosed by blood tests including a serum bile acid test and liver function test. While most pregnant women experience some itch from time to time, itching without a visible rash, or persistent or extensive itch symptoms should be reported to the midwife or obstetrician. It is important to note that as the level of itch does not correlate with bile acid levels (shown to be the most likely cause of stillbirth in ICP), the itch in ICP can range from being mild to severe.[citation needed]
To obtain a diagnosis of ICP, a liver function test and a serum bile acid test should be requested. Although the ALT level may be raised, 20% of women with ICP will always have a normal LFT test result.[19] This, plus pruritus of palms and soles, could be considered as potentially diagnostic of ICP but only with elevated bile acid levels (however LFTs are not always elevated in ICP patients). The serum bile acid blood test for ICP is a quantitative measurement of bile acids.
Other problems with the liver that occur in pregnancy should be considered by the treating clinician. These include preeclampsia, the HELLP syndrome, and acute fatty liver of pregnancy. Furthermore, other causes of hepatitis, like hepatitis viruses, cancer and certain medications, should also be considered.
Treatment[edit]
Many providers will prescribe ursodeoxycholic acid. The most recent trial, PITCHES,[20] did not show an overall beneficial effect, but some researchers believe that it may still be useful to offer ursodeoxycholic acid to women whose bile acids are > 40 μmol/litre. While there is no cure for ICP, and no way to guarantee a successful outcome, studies have shown a slightly better fetal and maternal outcome from administration of ursodeoxycholic acid, whereas cholestyramine appears to only relieve itching.[10][21]
There is no evidence that giving oral water-soluble Vitamin K may help to avoid the risk of hemorrhage at delivery. However, experts in ICP will prescribe this if the woman reports pale stools, has very severe ICP (bile acids > 100 μmol/litre) or has a known clotting problem.
Delivery from 34 weeks may be important to reduce the risk of stillbirth, as a recent study identified the level of bile acids at which stillbirth risk rises. This research, published in The Lancet, also suggests that around 90% of women with ICP could wait until 39 weeks of pregnancy to be induced. However, this relies on regular bile acid testing with rapid return of results.[22]
Risks if untreated[edit]
Maternal consequences include the following:
- Itching, which can become intense and debilitating
- Spontaneous premature labour when bile acids rise above 40 μmol/litre[23]
Fetal consequences include:
- Fetal distress
- Meconium ingestion
- Stillbirth
In most cases induction is typically recommended anywhere from 34–39 weeks.[22][24][25][26][27][28]
In the United States, some researchers have suggested that the risk of stillbirth is lower if induction occurs at 36 weeks. Whilst Ovadia’s research[22] suggests differently, it is important to note that in the United States bile acid tests can take up to seven days to be processed, and this means that it may be more prudent to base delivery on the US research.[29]
See also[edit]
- Cholestasis
- Cholestatic pruritus
- List of cutaneous conditions
- Pruritic urticarial papules and plaques of pregnancy (PUPPP) an itchy condition of pregnancy that is associated with a rash.
References[edit]
- ^ Rapini, Ronald P.; Bolognia, Jean L.; Jorizzo, Joseph L. (2007). Dermatology: 2-Volume Set. St. Louis: Mosby. ISBN 978-1-4160-2999-1.
- ^ Tunzi M, Gray GR (January 2007). «Common skin conditions during pregnancy». American Family Physician. 75 (2): 211–8. PMID 17263216.
- ^ Kenyon, AP; Tribe, RM; Nelson-Piercy, C; Girling, JC; Williamson, C; Seed, PT; Vaughn-Jones, S; Shennan, AH (2010). «Pruritus in pregnancy: A study of anatomical distribution and prevalence in relation to the development of obstetric cholestasis». Obstetric Medicine. 3 (1): 25–29. doi:10.1258/om.2010.090055. PMC 4989767. PMID 27582836.
- ^ «Intrahepatic cholestasis of pregnancy». www.marchofdimes.org. Retrieved 2022-04-27.
- ^ Dixon, PH; Wadsworth, CA; Chambers, J; Donnelly, J; Cooley, S; Buckley, R; Mannino, R; Jarvis, S; Syngelaki, A; Geenes, V; Paul, P; Sothinathan, M; Kubitz, R; Lammert, F; Tribe, RM; Ch’ng, CL; Marschall, HU; Glantz, A; Khan, SA; Nicolaides, K; Whittaker, J; Geary, M; Williamson, C (2014). «A comprehensive analysis of common genetic variation around six candidate loci for intrahepatic cholestasis of pregnancy». American Journal of Gastroenterology. 109 (1): 76–84. doi:10.1038/ajg.2013.406. PMC 3887577. PMID 24366234.
- ^ Dixon, PH; Sambrotta, M; Chambers, J; Taylor-Harris, P; Syngelaki, A; Nicolaides, K; Knisely, AS; Thompson, RJ; Williamson, C (2017). «An expanded role for heterozygous mutations of ABCB4, ABCB11, ATP8B1, ABCC2 and TJP2 in intrahepatic cholestasis of pregnancy». Scientific Reports. 7 (1): 11823. Bibcode:2017NatSR…711823D. doi:10.1038/s41598-017-11626-x. PMC 5603585. PMID 28924228.
- ^ a b Pusl T, Beuers U (2007). «Intrahepatic cholestasis of pregnancy». Orphanet Journal of Rare Diseases. 2: 26. doi:10.1186/1750-1172-2-26. PMC 1891276. PMID 17535422.
- ^ a b c Lammert F, Marschall HU, Glantz A, Matern S (December 2000). «Intrahepatic cholestasis of pregnancy: molecular pathogenesis, diagnosis and management». J. Hepatol. 33 (6): 1012–21. doi:10.1016/S0168-8278(00)80139-7. PMID 11131439.
- ^ Gonzalez MC, Reyes H, Arrese M, et al. (July 1989). «Intrahepatic cholestasis of pregnancy in twin pregnancies». Journal of Hepatology. 9 (1): 84–90. doi:10.1016/0168-8278(89)90079-2. PMID 2768798.
- ^ a b Reyes H, Sjövall J (March 2000). «Bile acids and progesterone metabolites in intrahepatic cholestasis of pregnancy». Annals of Medicine. 32 (2): 94–106. doi:10.3109/07853890009011758. PMID 10766400. S2CID 25925651.
- ^ Abu-Hayyeh, S (2015). «Prognostic and mechanistic potential of progesterone sulfates in intrahepatic cholestasis of pregnancy and pruritus gravidarum». Hepatology. 63 (4): 1287–1298. doi:10.1002/hep.28265. PMC 4869673. PMID 26426865.
- ^ Abu-Hayyeh, S; Ovadia, C; Lieu, T; Jensen, DD; Chambers, J; Dixon, PH; Lovgren-Sandblom, A; Bolier, R; Tolenaars, D; Kremer, AE; Syngelaki, A; Noori, M; Williams, D; Marin, JJG; Monte, MJ; Nicolaides, KH; Beuers, U; Oude-Elferink, R; Seed, PT; Chappell, L; Marschall, H-U; Bunnett, NW; Williamson, C (2016). «Prognostic and mechanistic potential of progesterone sulfates in intrahepatic cholestasis of pregnancy and pruritus gravidarum». Hepatology. 63 (4): 1287–1298. doi:10.1002/hep.28265. PMC 4869673. PMID 26426865. S2CID 20203783.
- ^ Dixon, PH (2017). «An expanded role for heterozygous mutations of ABCB4, ABCB11, ATP8B1, ABCC2 and TJP2 in intrahepatic cholestasis of pregnancy». Scientific Reports. 7 (1): 11823. Bibcode:2017NatSR…711823D. doi:10.1038/s41598-017-11626-x. PMC 5603585. PMID 28924228.
- ^ Stieger B, Fattinger K, Madon J, Kullak-Ublick GA, Meier PJ (2000). «Drug- and estrogen-induced cholestasis through inhibition of the hepatocellular bile salt export pump (Bsep) of rat liver». Gastroenterology. 118 (2): 422–30. doi:10.1016/S0016-5085(00)70224-1. PMID 10648470.
- ^ Debry P, Nash EA, Neklason DW, Metherall JE (January 1997). «Role of multidrug resistance P-glycoproteins in cholesterol esterification». Journal of Biological Chemistry. 272 (2): 1026–31. doi:10.1074/jbc.272.2.1026. PMID 8995398.
- ^ Williamson, Catherine; Geenes, Victoria (2014). «Intrahepatic cholestasis of pregnancy». Obstetrics and Gynecology. 124 (1): 120–33. doi:10.1097/AOG.0000000000000346. PMID 24901263. S2CID 9986882.
- ^ Ovadia, Caroline; Williamson, Catherine (2016). «Intrahepatic cholestasis of pregnancy: recent advances». Clinics in Dermatology. 34 (3): 327–34. doi:10.1016/j.clindermatol.2016.02.004. PMID 27265070.
- ^ Kauppila A, Korpela H, Mäkilä UM, Yrjänheikki E (January 1987). «Low serum selenium concentration and glutathione peroxidase activity in intrahepatic cholestasis of pregnancy». British Medical Journal (Clinical Research Edition). 294 (6565): 150–2. doi:10.1136/bmj.294.6565.150. PMC 1245162. PMID 3109544.
- ^ Conti-Ramsden, F; McEwan, M; Hill, R; Wade, J; Abraham, G; Buckeldee, O; Williamson, C; Knight, CL; Girling, J; Chappell, LC (2019). «Detection of additional abnormalities or co-morbidities in women with suspected intrahepatic cholestasis of pregnancy». Obstetric Medicine. 13 (4): 185–191. doi:10.1177/1753495X19868873. PMC 7726172. PMID 33343695.
- ^ Chappell, LC; Chambers, J; Dixon, PH; Dorling, J; Hunter, R; Bell, JL; Bowler, U; Hardy, P; Juszczak, E; Linsell, L; Rounding, C; Smith, C; Williamson, C; Thornton, JG (2019). «Ursodeoxycholic acid versus placebo in the treatment of women with intrahepatic cholestasis of pregnancy (ICP) to improve perinatal outcomes: protocol for a randomised controlled trial (PITCHES)». Lancet. 394 (10201): 849–860. doi:10.1016/S0140-6736(19)31270-X. PMC 6739598. PMID 31378395.
- ^ Walker, Kate F.; Chappell, Lucy C.; Hague, William M.; Middleton, Philippa; Thornton, Jim G. (27 July 2020). «Pharmacological interventions for treating intrahepatic cholestasis of pregnancy». The Cochrane Database of Systematic Reviews. 2020 (7): CD000493. doi:10.1002/14651858.CD000493.pub3. ISSN 1469-493X. PMC 7389072. PMID 32716060.
- ^ a b c Ovadia, Caroline (2019). «Association of adverse perinatal outcomes of intrahepatic cholestasis of pregnancy with biochemical markers: results of aggregate and individual patient data meta-analyses». Lancet. 393 (10174): 899–909. doi:10.1016/S0140-6736(18)31877-4. PMC 6396441. PMID 30773280. S2CID 72333644.
- ^ Glantz, A; Marschall, HU; Mattsson, LA (2004). «Intrahepatic cholestasis of pregnancy: Relationships between bile acid levels and fetal complication rates». Hepatology. 40 (2): 467–474. doi:10.1002/hep.20336. PMID 15368452. S2CID 44954417. Retrieved 26 October 2020.
- ^ Geenes V, Williamson C (2009). «Intrahepatic Cholestasis of pregnancy». World Journal of Gastroenterology. 15 (17): 2049–2066. doi:10.3748/wjg.15.2049. PMC 2678574. PMID 19418576.
- ^ Fisk NM, Storey GN: «Fetal outcome in obstetric cholestasis. Br J Obstet Gynaec 1988;95:1137- 1143.
- ^ Zecca E, Costa S, Lauriola V; et al. (2003). «Bile acid pneumonia: A «new» form of neonatal respiratory distress syndrome?». Pediatrics. 114 (1): 269–272. doi:10.1542/peds.114.1.269. PMID 15231944.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Shaw D, Frohlich J, Wittmann BA, Willms M (1982). «A prospective study of 18 patients with cholestasis of pregnancy». Am J Obstet Gynecol. 142 (6): 621–625. doi:10.1016/s0002-9378(16)32430-9. PMID 7065033.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Davies MH, Silva RC, Jones SR; et al. (1995). «Fetal mortality associated with cholestasis of pregnancy and the potential benefit of therapy with ursodeoxycholic acid». Gut. 37 (4): 580–584. doi:10.1136/gut.37.4.580. PMC 1382915. PMID 7489950.
{{cite journal}}: CS1 maint: multiple names: authors list (link) - ^ Puljic A, Kim E, Page J; et al. (2015). «The risk of infant and fetal death by each additional week of expectant management in intrahepatic cholestasis of pregnancy by gestational age». Am J Obstet Gynecol. 212 (5): 667.e1–5. doi:10.1016/j.ajog.2015.02.012. PMID 25687562.
{{cite journal}}: CS1 maint: multiple names: authors list (link)
External links[edit]
- E A Fagan «Intrahepatic cholestasis of pregnancy»
Обновлено: 04.05.2023
Внутрипеченочный холестаз при беременности – это осложнение второй половины беременности, связанное с нарушением функции печени. При этом заболевании происходит избыточное поступление желчных кислот в кровяное русло. Основным симптомом этого заболевания является кожный зуд. При его появлении Вам следует как можно скорее обратиться к врачу, который назначит биохимический анализ крови с печеночными пробами и обязательным определением уровня желчных кислот. Повышенное содержание желчных кислот в крови беременной является основным критерием диагностики этого состояния. При этом могут встречаться и другие отклонения от нормы в лабораторных показателях, которые требуют проведения дифференциальной диагностики с другими заболеваниями и осложнениями беременности.
Внутрипеченочный холестаз беременных в ряде случаев сопровождается достаточно сильным кожным зудом, а при высоком уровне желчных кислот может привести к ухудшению состояния плода, вплоть до его внутриутробной гибели при отсутствии должного лечения и динамического наблюдения. Поэтому следует помнить о необходимости строгого выполнения рекомендаций врача. Вы должны следить за частотой и характером шевелений плода и регулярно проходить кардиотокографическое и допплерометрическое исследование (ультразвуковую допплерографию маточно-плацентарного кровотока).
При установлении окончательного диагноза врач назначает лечение препаратами урсодезоксихолиевой кислоты. Терапия проводится под тщательным регулярным контролем за состоянием беременной и плода. В ряде случаев показана госпитализация в родильный дом для обследования, лечения и наблюдения. В качестве дополнительного препарата может назначаться адеметионин. Оба этих лекарственных средства разрешены к использованию у беременных и не оказывают неблагоприятного воздействия на плод.
При отсутствии достаточного эффекта от лекарственной терапии могут применяться эфферентные методы лечения – плазмаферез, который также не противопоказан беременным. Его эффективность доказана целым рядом исследований. При внутрипеченочном холестазе родоразрешение осуществляется по акушерским показаниям, то есть самостоятельные роды не противопоказаны. Но сроки и методы родоразрешения у каждой конкретной женщины определяются индивидуально, так как в большинстве случаев роды следует провести раньше 40 недель (37 – 38 недель) из-за повышенного риска внутриутробной гибели плода с увеличением срока беременности. В зависимости от состояния родовых путей врач может предложить какой-либо метод подготовки родовых путей и индукции родов. Из-за повышенного риска геморрагических и гипоксических осложнений новорожденные при внутрипеченочном холестазе требуют тщательного наблюдения, своевременного обследования и лечения по показаниям. В послеродовом периоде в большинстве случаев лечение не требуется, так как происходит быстрая нормализация лабораторных параметров. Но следует помнить о более высоком риске развития внутрипеченочного холестаза при повторных беременностях.
Наш центр — это государственное учреждение родовспоможения по оказанию стационарной акушерской помощи женщинам и неонатальной помощи новорожденным, наблюдению беременных на всех сроках, а также по предоставлению консультационных, диагностических медуслуг и лечению всех категорий гинекологических больных, в т.ч. и операбельным путем.
Холестаз: симптомы и лечение холестатического синдрома
Холестаз – клинико-лабораторный синдром, при котором нарушена выработка желчи или полностью либо частично блокирован ее отток в двенадцатиперстную кишку.
Состояние может быть вызвано различными заболеваниями. Оно характеризуется накоплением в крови выводимых с желчью веществ, что сопровождается кожным зудом, слабостью, желтухой и другими проявлениями.
Диагностика патологии основана преимущественно на данных анализов, а также инструментальных методов исследования.
Лечение холестатического синдрома включает прием медикаментов, диету и в ряде случаев хирургическое вмешательство на органах печени и желчевыводящих путей.
Распространенность и особенности холестаза
По данным статистики, этой патологией страдает 1 человек на 10 тысяч населения планеты в год. При этом около 50-70% людей с заболеваниями печени и желчных путей (даже пролеченных ранее) может столкнуться в той или иной степени с холестазом в разные периоды жизни.
Большая часть заболевших мужского пола, в возрасте старше 40 лет. Среди беременных женщин состояние выявляется от 0,2 до 27% среди обследованных, в зависимости от региона и дополнительных заболеваний и состояний.
- попадание компонентов желчи в кровоток;
- отсутствие или недостаточное количество секрета в кишечнике, что нарушает пищеварение (желчь участвует в переваривании пищи);
- застой и обратный ток жидкости по желчевыводящим путям.
Причины и виды холестатического синдрома
Существует две основные формы патологии – внепеченочная и внутрипеченочная. Первая развивается в случае полной или частичной закупорки желчных протоков, чаще всего камнями при желчнокаменной болезни и холедохолитиазе, а также при опухоли органов гепатобилиарной системы, дисфункции сфинктера Одди, описторхоза, врожденных аномалий желчевыводящих путей.
Внутрипеченочный холестаз – следствие заболеваний гепатоцеллюлярной системы, таких как гепатиты вирусного, алкогольного и медикаментозного происхождения, жировая болезнь печени (довольно частая патология современного человека, поражающая до 20% людей и более, в зависимости от возраста и массы тела) и ее аутоиммунные поражения, дефекты внутрипеченочных протоков.
Среди частых причин патологии также врожденные метаболические нарушения (галактоземия, муковисцидоз и другие), саркоидоз, изменения гормонального фона, например, при беременности.
- Парциальный холестаз – уменьшена секреция желчи.
- Диссоцианный холестаз – задержка отдельных компонентов желчи.
- Тотальный холестаз – характерны выраженные нарушения поступления желчи в кишечник.
Проявления застоя желчи
- Кожный зуд. Симптом усиливается вечером и после соприкосновения кожи с теплой водой. Это провоцирует появление на коже расчесов, гнойничковой сыпи. Пациент становится тревожным, раздражительным, страдает бессонницей.
- Чувство распирания и боль в подреберье с правой стороны. Последняя может «отдавать» в правую лопатку, руку, ключицу, поясничную область.
- Изменение цвета кожи и слизистых. Обычно это проявляется в виде желтизны склер глаз, затем желтушность распространяется и на другие части тела. Также может наблюдаться гиперпигментация – потемнение кожных покровов.
- Нарушение стула. Для холестаза характерен обесцвеченный желтый, серый или белый кал. Из-за обилия жиров он становится жидким, имеет зловонный запах. Позже присоединяются нарушение пищеварения и запоры.
- Образования на коже. На груди, спине, локтях можно увидеть ксантомы (утолщенные участки огрубевшей кожи на теле коричневого или желтого цвета). Симметричные образования на веках желтого цвета называются ксантелазмами. Они появляются при росте количества холестерина в крови в течение трех и более месяцев и могут исчезать после его нормализации.
- Диспепсические расстройства. Во рту присутствует горький привкус, отмечаются тошнота и рвота. Аппетит часто снижен или отсутствует, из-за чего пациент теряет вес.
- Потемнение мочи. Выделяемая жидкость из соломенно-желтой становится цвета «темного пива».
- Признаки гиповитаминоза (из-за нарушения усвоения жиров нарушается усвоение жирорастворимых витаминов — А, Д, Е, К). Витамин К при затяжном холестазе недостаточно всасывается из кишечника, и появляется повышенная кровоточивость. Дефицит витамина D сопровождается хрупкостью костей и болевыми ощущениями в конечностях и спине. При плохом всасывании витамина А ухудшается зрение вдаль, и человек хуже видит в темноте. Дефицит витамина Е снижает либидо.
Холестаз у беременных женщин и детей
Отдельного внимания заслуживают такие формы патологии, как холестаз во время вынашивания плода и в детском возрасте. В этих случаях механизм развития нарушений и симптомы имеют свои особенности.
Проявления холестаза у беременных наблюдаются в третьем триместре. Кожный зуд может быть ярко выраженным или практически не доставлять дискомфорта. Расчесы чаще отмечаются на руках, голенях, предплечьях. Желтуха встречается лишь у одной из десяти женщин и, как правило, проходит самостоятельно через две недели после родов. Однако при выраженной желтухе и раннем начале (до 25-27-й недели беременности) может повышать риск осложнений в родах.
Детский холестаз может наблюдаться как с первых месяцев жизни, так и появиться в более старшем возрасте. В младенчестве чаще встречаются внутрипеченочный холестатический синдром, вызванный врожденными метаболическими нарушениями, идиопатический неонатальный гепатит и пороки развития желчных протоков. Причинами холестаза могут быть также инфекции, токсические поражения органов, цирроз печени, сердечно-сосудистая недостаточность, опухоли поджелудочной железы, паразитарные поражения, склерозирующий холангит.
Опасность холестаза в том, что он развивается у детей в скрытой форме. Симптоматика зависит от возраста, в котором проявилось заболевание, и особенностей организма.
Диагностика патологии
Диагностику и лечение синдрома холестаза проводит врач-гастроэнтеролог. Некоторые пациенты ошибочно консультируются с дерматологом, акцентируя внимание только на кожном зуде и не принимая во внимание прочие симптомы.
Заподозрить патологию врачу позволяют беседа с больным, внешний осмотр кожи и слизистых пациента. Пальпация и перкуссия часто позволяют выявить увеличение печени в размерах, болезненные области. Нередко холестатический синдром протекает почти бессимптомно, и на его наличие указывают только лабораторные анализы. Они заключаются в определении уровня билирубина, холестерина, щелочной фосфатазы, ферментов и желчных кислот в крови, желчных пигментов в моче.
Для общего анализа крови при холестазе характерны анемия, лейкоцитоз, завышенные значения СОЭ. В биохимическом анализе крови выявляются гипербилирубинемия (за счет прямого (конъюгированного) билирубина), гиперлипидемия, повышение активности ферментов, таких как аланинаминотрансфераза (АЛТ), аспартатаминотрансфераза (АСТ), щелочная фосфатаза (ЩФ), гаммаглутамилтранспептидаза (ГГТП). Обнаружение антимитохондриальных, антинуклеарных антител и антител к гладкомышечным клеткам позволяет заподозрить аутоиммунное поражение печени как возможную причину холестаза.
Инструментальная диагностика холестаза предполагает ультразвуковое и рентгеновское исследования органов брюшной полости, гастро- и дуоденоскопию, магнитно-резонансную или эндоскопическую ретроградную холангиопанкреатографию, чрескожную чреспеченочную холангиографию. Диагноз может быть установлен на любом этапе, даже просто после выполнения лабораторных анализов и УЗИ, не все вышеперечисленные исследования обязательно потребуются для диагностики.
Если результаты проведенных обследований сомнительны, то прибегают к биопсии печени (которая также может быть назначена на любом этапе диагностического поиска).
Лечение холестаза
Первая мера при выявлении холестаза или подозрении на него – коррекция питания. Особенностью такой диеты является замена животных жиров на растительные. Рекомендуется употреблять больше овощей и фруктов, выбирать нежирные сорта мяса и виды молочных продуктов. Полезны также каши на основе злаковых культур. Нужно ограничить жареные, копченые и острые продукты. Следует полностью отказаться от спиртного, крепкого кофе и чая.
- гепатопротекторы;
- антибиотики;
- цитостатики;
- препараты урсодезоксихолевой кислоты.
Лечение беременных осложняется рисками для плода при применении лекарств, потому для уменьшения симптоматики прибегают в первую очередь к простым и безопасным средствам – маски из овсяных хлопьев, отвар ромашки, использованию детского крема.
Холодная вода и сон в прохладном помещении облегчают кожный зуд. Однако при его усилении врачом могут быть назначены препараты желчных кислот, разрешенные к применению у беременных (в частности – урсодезоксихолевая кислота). Эти препараты определены американской Food and Drug Administration (FDA) на основании проведенных клинических исследований. Препараты, по которым накоплено достаточно данных о применении их у беременных, отнесены данной организацией к соответствующей группе (категории действия на плод).
Для успешного лечения холестаза у детей важно своевременно установить причину данного синдрома. Часто одними лекарствами патологию у этой группы больных не вылечить, тогда проводят хирургическую операцию.
- пластика желчевыводящих путей и наложение анастомозов;
- внешнее дренирование желчных протоков;
- удаление камней из полости желчного пузыря или самого органа.
Осложнения и прогноз
Часто прогноз для жизни пациента благоприятный – при холестазе печень довольно долго сохраняет свою функцию. Однако длительная желтуха и некомпенсированное течение синдрома приводят к печеночной недостаточности и печеночной энцефалопатии. У малой части пациентов при отсутствии лечения не исключено развитие сепсиса.
Холестаз
Холестаз – это не самостоятельная болезнь, а достаточно тяжелый клинический синдром, который возникает при некоторых заболеваниях печени, желчных путей или желчного пузыря. Для данного симптомокомплекса характерно уменьшение или полное прекращение оттока желчи из внутрипеченочных или внепеченочных протоков.
Холестатический синдром в значительной степени является проблемой гастроэнтерологии, но дерматолог тоже может заподозрить данное патологическое состояние, поскольку первыми проявлениями холестаза являются выраженный кожный зуд, желтушность и специфические образования на коже, такие как ксантомы и ксантелазмы.
Возникновение данного синдрома возможно в любом возрасте, но в группе риска находятся мужчины старше 40 лет, которые ведут нездоровый образ жизни. У детей холестаз встречается достаточно редко. Основной причиной возникновения холестатического синдрома в детском возрасте являются врожденные пороки развития билиарной системы.
Отдельной формой в медицине выделяют холестаз беременных. Он встречается крайне редко и имеет тенденцию к полному восстановлению работы билиарной системы после родов.
Содержание:
Причины возникновения холестаза
Существует множество патологических факторов, которые способствуют развитию холестатического синдрома. К основным причинам возникновения данной патологии относятся:
- заболевания печени (вирусные гепатиты В и С, цирроз);
- побочное действие некоторых лекарственных препаратов;
- злоупотребление алкоголем;
- повреждение печени токсическими веществами (например, отравление тяжелыми металлами, ядами);
- ишемия печени;
- хроническая сердечно-сосудистая недостаточность;
- эндокринная патология;
- аутоиммунные поражения печени;
- нерациональное питание, злоупотребление жирной, жареной пищей;
- врожденные пороки развития билиарной системы (например, атрезия желчных протоков);
- желчнокаменная болезнь;
- болезни внепеченочных желчных протоков;
- онкологические заболевания (например, рак хвоста поджелудочной железы);
- сепсис.
Виды холестаза
В медицинской практике выделяют следующие виды холестаза:
- внепеченочный – нарушение оттока желчи связано с механическими факторами (например, закупорка желчного протока камнем или сужение просвета вследствие стеноза);
- внутрипеченочный – является одним из синдромов при хронических заболеваниях печени, таких как гепатит, цирроз.
По характеру течения патологический процесс бывает:
Симптомы холестаза
Для холестатического синдрома характерны следующие признаки:
- Выраженный кожный зуд, который усиливается в ночное время, а днем его интенсивность немного уменьшается. Он возникает из-за задержки в организме солей желчных кислот и других веществ, которые выводятся с желчью. Достаточно долгое время зуд может быть единственным симптомом.
- Следы расчесов на коже.
- Гиперпигментация кожи.
- Ксантелазмы – небольшого размера образования, которые, как правило, располагаются на веках в виде небольших желтоватых бляшек. Они немного возвышающихся над кожей и могут располагаться небольшими группами.
- Ксантомы – образования, похожие на ксантелазмы, но они локализуются на спине, локтях. Ксантомы и ксантелазмы возникают вследствие длительного постоянного повышения холестерина.
- Признаки механической желтухи. Вследствие избытка в крови прямого билирубина цвет кожных покровов становится темно-желтым, моча приобретает специфический темный цвет (ее описывают, как «моча цвета пива»), а кал становится обесцвеченным.
- Диспепсические проявления: вздутие живота, боль в эпигастральной области и в правом подреберье, тошнота, рвота, потеря аппетита.
При холестазе нарушается поступление в организм жирорастворимых витаминов и возникает такое патологическое состояние, как гиповитаминоз витаминов А, Е, D, К. В этом случае возможно появление следующих симптомов:
- При дефиците витамина А: сухость кожных покровов и слизистых оболочек, нарушение сумеречного зрения.
- При дефиците витамина Е: выраженная мышечная слабость и снижение кожной чувствительности.
- При дефиците витамина D: частые простуды, хрупкость костей, мышечная слабость.
- При дефиците витамина К: повышенная кровоточивость.
Описанные симптомы характерны не только для холестаза, но могут возникнуть и при других заболеваниях. При выявлении у себя хотя бы одного из перечисленных признаков необходимо обратится к доктору, так как «самодиагностика» в большинстве случаев бывает ошибочной.
Диагностика холестаза
После детального сбора анамнеза и проведения тщательного осмотра, врач может заподозрить данный патологический синдром. Но для того, чтобы выявить причину его возникновения и определить тяжесть течения болезни, специалист может назначить дополнительные лабораторные и инструментальные диагностические исследования:
- общеклинические анализы крови и мочи;
- копрограмма;
- биохимический анализ крови;
- определение маркеров аутоиммунного поражения печени;
- биопсия печени;
- УЗИ органов брюшной полости;
- эндоскопическая ретроградная холангиопанкреатография;
- чрескожная чреспеченочная холангиография;
- КТ (компьютерная томография);
- магнитно-резонансная холангиография.
Методы лечения холестаза
Самостоятельные попытки лечить данную патологию могут еще больше навредить и ухудшить общее состояние пациента. Только доктор, после выяснения причины возникновения холестатического синдрома, может назначить адекватное лечение. Могут использоваться следующие методы:
- Диетотерапия. При холестазе нужно ограничить в рационе нейтральные жиры. Вместо них в диету включаются жиры растительного происхождения, так как их всасывание происходит без использования желчных кислот.
- Медикаментозное лечение. Могут быть назначены гепатопротекторы, цитостатики, витаминные препараты, антиоксиданты, желчегонные средства и др.
- Хирургическое лечение. Назначается при невозможности устранить холестаз медикаментозно. Могут быть использованы следующие оперативные вмешательства: наложение анастомозов, наружное дренирование желчевыводящих протоков, холецистэктомия.
В период реабилитации положительный эффект оказывают физиотерапевтические процедуры, лечебная физкультура и массаж.
Последствия холестаза
Холестаз – достаточно опасный синдром, который необходимо вовремя выявить и устранить. При соблюдении всех рекомендаций доктора, возможно добиться стойкой ремиссии, и даже полного выздоровления. Если же этот синдром игнорировать, то могут возникнуть следующие неблагоприятные последствия:
Холестаз
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Холестаз: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Холестаз – это клинико-лабораторный синдром, характеризующийся повышением в крови содержания экскретируемых (выводящихся) с желчью веществ вследствие нарушения синтеза, секреции и оттока желчи.
Холестаз вызывает ряд гистологических изменений в печени: расширение желчных капилляров, образование желчных тромбов, повреждение клеточных мембран, ведущее к повышению их проницаемости, попадание желчи в кровь, отек и склероз, воспаление, инфаркты, развитие микроабсцессов, гибель клеток и др. Персистирующий холестаз ведет к необратимым изменениям в печени и развитию билиарного цирроза.
К симптомам холестаза можно отнести кожный зуд, желтуху, слабость, боль и дискомфорт в правом подреберье, обесцвеченный кал, темный цвет мочи, проблемы с пищеварением, бессонницу, повышенную кровоточивость, которая объясняется нарушением всасывания витамина К, снижение остроты зрения и ухудшение адаптации глаз в темноте вследствие недостатка витамина А. Некоторые пациенты обращаются к дерматологу из-за сильного кожного зуда.
При хроническом течении процесса за счет увеличения уровня липидов в крови и отложения холестерина под кожей формируются ксантомы на коже век, под молочными железами, в области шеи и спины, на ладонной поверхности кистей.
Бывает, что симптомы холестаза не доставляют особых неудобств – тогда этот синдром диагностируют только на основании изменений в анализах крови, случайно, в ходе диспансерного обследования или при проведении исследования крови по поводу другого заболевания.
В редких случаях диагноз выявляют уже на стадии развития осложнений портальной гипертензии, характеризующейся наличием асцита, печеночной энцефалопатии, кровотечения из варикозно- расширенных вен пищевода.
Разновидности холестаза
Холестаз подразделяется на внутрипеченочный и внепеченочный, острый и хронический, желтушный и безжелтушный.
Клиническая картина холестаза в значительной мере обусловлена признаками основного заболевания печени. Например, первичный билиарный цирроз (аутоиммунное прогрессирующее хроническое воспаление мелких внутрипеченочных желчных протоков, которое постепенно приводит к замещению здоровых клеток печени фиброзной тканью) проявляется слабостью, кожным зудом, желтухой. Может присутствовать боль или дискомфорт в правом подреберье, увеличение размеров печени и селезенки, ксантелазмы.
При первичном склерозирующем холангите (хроническом прогрессирующем холестатическом заболевании печени) наблюдаются воспаление и фиброз внутри- и внепеченочных желчных протоков, зуд, боль в правом подреберье, слабость, потеря массы тела, эпизоды лихорадки. В итоге развиваются цирроз и печеночная недостаточность. У большинства пациентов с первичным склерозирующим холангитом имеются воспалительные заболевания кишечника (язвенный колит).
Прогрессирующий семейный внутрипеченочный холестаз – это группа генетических аутосомно-рецессивных заболеваний, которые проявляются у новорожденных или в раннем детском возрасте. Зуд и желтуха развиваются в течение первых недель после рождения. Дети отстают в развитии. Цирроз печени формируется в течение первых десяти лет жизни.
Холестаз во время беременности характеризуется интенсивным кожным зудом, возникающим во втором или третьем триместрах беременности и спонтанным разрешением всех симптомов в течение 4–6 недель после родов. Значение холестаза во время беременности заключается в риске преждевременных родов, асфиксии во время родов, внутриутробной смерти.
При остром вирусном гепатите больного беспокоят тупые боли в правом подреберье, лихорадка, слабость, боли в суставах. Затем появляется желтуха, а разбитость и артралгии значительно уменьшаются. На коже могут появляться синяки. Моча приобретает темный желто-зеленый цвет, кал становится светлее.
Холестаз при остром алкогольном гепатите может протекать с выраженной желтухой, признаками портальной гипертензии, явлениями печеночно-клеточной недостаточности. Больных беспокоят слабость, недомогание, снижение аппетита, тошнота, горечь во рту, повышение температуры. Печень увеличена и болезненна.
Лекарственный гепатит возникает в результате токсико-аллергического воздействия на печень лекарственных средств (некоторых антибиотиков, сульфаниламидов, цитостатиков, анаболических стероидов и др.) или токсических веществ.
При циррозе печени наблюдаются телеангиэктазии в зоне лица и плечевого пояса, эритема ладоней, побледнение ногтей, деформация концевых фаланг пальцев в виде «барабанных палочек», кровоточивость десен, подкожные кровоизлияния, атрофия скелетной мускулатуры, усиленный венозный рисунок на животе. Может быть асцит.
Холестаз вследствие нарушения оттока желчи по внепеченочным протокам приводит к изменению количества поступающей в пищеварительный тракт желчи. В результате нарушается нормальное всасывание и переваривание пищи. Отток желчи может затрудняться за счет камня, опухоли, рубцовой стриктуры протоков.
При присоединении инфекции манифестирует холангит, при котором наблюдаются желтуха, увеличение печени, пациент жалуется на боль и лихорадку. В тяжелых случаях может развиться сепсис. При закупорке опухолью (рак головки поджелудочной железы) желчный пузырь может увеличиваться, но не быть болезненным.
При прохождении желчного камня из пузыря и его задержке в общем желчном протоке возникает холедохолитиаз. Пациенты жалуются на коликообразные боли в правом подреберье с иррадиацией в спину, повышение температуры, головную боль, озноб, кожный зуд, кожа и слизистые приобретают желтый оттенок.
Возможные причины холестаза
Внепеченочный холестаз развивается при механической обструкции магистральных внепеченочных или главных внутрипеченочных протоков (камни, опухоли).
Внутрипеченочный холестаз развивается при отсутствии обструкции магистральных желчных протоков и может быть следствием:
- функциональных дефектов образования желчи на уровне гепатоцита,
- обструкции на уровне внутрипеченочных желчных протоков,
- обоих механизмов (при лимфомах).
- Гепатоцеллюлярный холестаз развивается при сепсисе, вирусных гепатитах, алкогольном и неалкогольном стеатогепатите, генетических нарушениях (доброкачественный рецидивирующий внутрипеченочный холестаз, прогрессирующий семейный внутрипеченочный холестаз, дефицит ABCB4, эритропоэтическая протопорфирия и др.), злокачественных процессах (гематологических заболеваниях, метастазах опухолей, при амилоидозе, саркоидном гепатите, болезнях накопления, паранеопластических синдромах (лимфогранулематозе), врожденном печеночном фиброзе, узловой регенеративной гиперплазии, при различных сосудистых патологиях (синдроме Бадда–Киари, веноокклюзионной болезни, застойной печени), циррозе.
- Холангиоцеллюлярный холестаз развивается на фоне первичного билиарного цирроза, первичного склерозирующего холангита, IgG4-ассоциированного холангита, идиопатической дуктопении взрослых, порока развития желчных протоков (билиарной гамартомы, синдрома Кароли), муковисцидоза, лекарственной холангиопатии.
- с вовлечением билиарного тракта (недостаточность α1-антитрипсина, муковисцидоз);
- без вовлечения билиарного тракта (галактоземия, тирозинемия, дефекты окисления жирных кислот, болезни накопления липидов и гликогена и др.);
- специфические расстройства билиарной функции (прогрессирующий семейный внутрипеченочный холестаз).
- с наличием синдромов (синдром Алажиля);
- без синдромов.
Инфекции (бактериальные, вирусные).
Токсические факторы (лекарства).
Идиопатический неонатальный гепатит.
Цирроз любой этиологии.
- камни, опухоли, кисты, абсцессы, стриктуры;
- лимфаденопатия узлов в воротах печени;
- паразитарные инфекции (описторхоз, фасциолез, аскаридоз, клонорхоз, эхинококкоз);
- аневризма печеночной артерии.
При подозрении на заболевание печени, для уточнения диагноза и определения дальнейшей тактики лечения пациенту необходимо обратиться к терапевту , педиатру . В дальнейшем может потребоваться консультация гастроэнтеролога , гепатолога, гематолога, онколога , инфекциониста, хирурга .
Диагностика и обследования при холестазе
При обследовании больного с холестазом необходимо разграничение внутри- и внепеченочного холестаза на основании тщательного сбора анамнеза, объективного обследования, данных лабораторного исследования крови (диагностическими критериями холестаза принято считать повышение уровня щелочной фосфатазы в 1,5 раза и уровня γ-ГТП в 3 раза от верхней границы нормы), ультразвукового исследования с целью выявления закупорки желчных путей, проведения холангиографии, исследования антимитохондриальных антител в сыворотке, магнитно-резонансной холангиопанкреатографии, биопсии печени, генетического анализа.
Выполняется комплекс лабораторно-инструментальных методов обследования:
- клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий.
Холестаз
Холестаз – состояние, характеризующееся замедлением или полным прекращением выделения желчи, что сопровождается повышением содержания в крови выделяемых вместе с желчью веществ.
Согласно статистике, с холестазом сталкивается приблизительно 10 человек из 100 тысяч. Также можно отметить, что у мужчин холестаз диагностируется несколько чаще, нежели у женщин. В большинстве случаев данная патология отмечается у людей старше 40 лет.
К самым распространенным причинам развития холестаза можно отнести:
- поражение паренхимы печени в результате длительного употребления алкогольных напитков, приема лекарственных средств, обладающих гепатотоксическим действием;
- инфекционное поражение печени;
- врожденные метаболические нарушения, например, галактоземия, муковисцидоз и другие;
- воспалительное поражение желчных протоков;
- желчнокаменная болезнь;
- приобретенное или врожденное заращение желчных протоков;
- саркоидоз;
- онкологическое заболевание гепатоцеллюлярной системы;
- гормональные изменения в организме, например, во время беременности.
Холестаз принято делить на следующе виды:
- внутрипеченочный – возникает в результате снижения выработки желчи и выделения ее в желчные капилляры;
- внепеченочный – в большинстве случаев свидетельствует о непроходимости желчных путей.
По механизму развития встречаются следующие виды холестаза:
- парциальный – характеризуется уменьшением количества вырабатываемой желчи;
- тотальный – желчь не попадает в двенадцатиперстную кишку;
- диссоциативный – характеризуется уменьшением в организме количества веществ, необходимых для выработки желчи.
Как правило, прогноз достаточно благоприятный. В большинстве случаев при холестазе удается добиться полного выздоровления или длительной ремиссии. Это достигается благодаря своевременной диагностики и специализированного лечения. В некоторых случаях отмечается развитие осложнений, в частности может формироваться печеночная недостаточность, которая грозит нарушением нормального функционирования других систем органов. Также важно соблюдать профилактические меры, которые заключаются в исключении из рациона питания острой, жареной пищи, спиртных напитков. Кроме того, необходимо своевременно лечить патологию, вызывающую развитие холестаза.
Симптомы
Достаточно длительное время единственным симптомом холестаза является кожный зуд, который беспокоит преимущественно в ночное время и уменьшается днем. Выраженный кожный зуд приводит к расчесыванию кожи, что опасно вторичным инфицированием данных расчесов, в результате чего появляются гнойничковые высыпания. Также могут появляться жалобы на боль в эпигастральной области или правом подреберье. В некоторых случаях отмечается иррадиация боли в правое плечо, лопатку или правую половину шеи. Интенсивность болевых ощущений различна, при развитии желчной колики боль становится нестерпимой и мучительной. Диспептические расстройства проявляются в виде тошноты, рвоты, чувства горечи во рту. Кроме того, как правило, отмечается снижение аппетита, в исключительных случаях наблюдается полная его потеря. Снижение аппетита на протяжении длительного времени приводит к потере массы тела.
Также на развитие холестаза будет указывать желтушность кожных покровов и видимых слизистых оболочек. Наиболее часто в первую очередь желтеют склеры глаз. Помимо этого, на веках могут появляться, так называемые, ксантелазмы – образования желтовато-коричневого цвета. Как правило, данные образования имеют небольшой размер и расположены в большинстве случаев симметрично. Также имеются ксантомы, которые, в отличие от предыдущих образований, располагаются на груди, спине или локтях, имеют желтый оттенок. Поскольку отток билирубина в кишечник заблокирован, в результате чего нарушается его выведение из организма вместе с калом, наблюдается обесцвечивание каловых масс. Также каловые массы могут содержать повышенное количество жира, что связано с нарушением переваривания жира, поступающего с пищей, возникающего вследствие нарушения поступления желчи в кишечник. На данное явление будет указывать «жирный» блеск кала. Помимо этого, моча обретает темный цвет (цвет пива), что также указывает на возможность наличия холестаза.
Так как желчь участвует в процессе всасывания витаминов, поступающих в организм с пищей, при холестазе наблюдается клиническая картина гиповитаминоза. Для этого состояния характерно следующее:
- быстрая утомляемость, снижение работоспособности и концентрации внимания;
- повышенная сонливость, в особенности в дневное время суток;
- сухость кожных покровов;
- повышенная ломкость волос и ногтей;
- мышечная слабость;
- снижение сумеречного зрения;
- повышенная кровоточивость десен.
Диагностика
При беседе с пациентов врач уточняет жалобы, время их появления, наличие хронических заболеваний. Как правило, поступают жалобы на кожный зуд, дискомфорт в эпигастральной области и правом подреберье, тошноту, изредка рвоту, чувство горечи во рту. Во время осмотра отмечается желтушность кожных покровов и видимых слизистых оболочек, наличие расчесов, которые могут инфицироваться.
Затем назначаются общие лабораторные анализы (общий анализ крови, общий анализ мочи, биохимический анализ крови). Картина общего анализа крови может оставаться в пределах нормы, изредка обнаруживается снижение гемоглобина и увеличение лейкоцитов. В биохимическом анализе крови особое внимание уделяется уровню билирубина и его фракций, трансаминаз, щелочной фосфатазы, холестерина, ГГТ. В общем анализе мочи, как правило, отклонения от нормальных показателей отсутствуют, однако в некоторых случаях отмечается появление желчных пигментов.
Из инструментальных методов исследования при холестазе наиболее доступным и простым в использование является УЗИ органов брюшной полости. Данное исследование позволяет изучить размеры печени и желчного пузыря, оценить состояние желчных протоков, а также выявить место обтурации протоков. Для получения максимально точного результата УЗИ, необходимо соблюдать подготовку к исследованию, о которой предварительно информирует лечащий врач. Также в диагностике холестаза используется эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). Данное исследование производится с помощью введения контрастного вещества через большой дуоденальный сосочек. Позволяет оценить не только состояние желчных протоков, но также и протока поджелудочной железы. Важно отметить, что данная процедура выполняется строго натощак, о чем заранее должен быть предупрежден пациент.
Инвазивным способом изучения состояния желчных протоков является чрескожная чреспеченочная холангиография. Как и любая инвазивная процедура, чрескожная чреспеченочная холангиография имеет ряд осложнений. Однако стоит отметить, что данный метод исследования желчных протоков не потерял свою актуальность, несмотря на редкое использование в настоящее время.
При необходимости назначается КТ (компьютерная томография) или МРТ (магнитно-резонансная томография) органов брюшной полости, поскольку в настоящее время данные исследования являются наиболее информативными неинвазивными методами диагностики в том числе и для холестаза.
Лечение
Чтобы устранить явление холестаза, следует выявить причину его возникновения. В некоторых случаях требуется оперативное вмешательство, необходимое для ликвидации фактора, явившегося причиной развития холестаза. Так, например, при наличии конкрементов в желчном пузыре производится холецистэктомия.
Также следует соблюдать специальную диету при холестазе, которая заключается в ограничении употребления жареных, копченых и острых продуктов. В рационе питания рекомендуется максимально заменить животные жиры на жиры растительного происхождения. Следует отдавать предпочтение овощам и фруктам, которые содержат большое количество витаминов и микроэлементов, необходимых для нормального функционирования организма. Из мясных продуктов важно выбирать нежирные сорта. Также разрешается потреблять нежирные молочные продукты. Настоятельно рекомендуется не забывать о существовании различных каш, богатых злаками. Категорически запрещается употреблять спиртные напитки, крепкий кофе и чай. Кроме того, важно отказаться от таких вредных привычек, как курение и употребление наркотических веществ.
В качестве симптоматического лечения используются следующие группы препаратов:
- гепатопротекторы, необходимые для защиты гепатоцитов (клеток печени);
- холестерамин, действие которого направлено на связывание солей желчных кислот, благодаря чему устраняется кожный зуд;
- витамин К. Применяется при кровотечениях, связанных с наличием холестаза;
- витаминные или витаминно-минеральные комплексы. Назначаются при развитии клинической картины гиповитаминоза.
В реабилитационном периоде используются немедикаментозные методы лечения, использование которых направлено на стимуляцию защитных механизмов организма человека. Так, например, могут назначаться физиопроцедуры, массаж или лечебная физкультура.
Лекарства
Выделяют следующие группы гепатопротекторов:
- эссенциальные фосфолипиды (Эссенциале Форте, Антралив, Фосфоглив), которые содержат фосфатидилхолин и ненасыщенные жирные кислоты. Действие данных препаратов заключается в восстановлении клеточной стенки гепатоцитов, которые в большей степени состоят из фосфолипидов. Помимо этого, эссенциальные фосфолипиды усиливают дезинтоксикационную функцию печени, препятствуют появлению соединительной ткани в паренхиме печени, а также обладают антиоксидантными свойствами. Чтобы достичь желаемый эффект, данные средства используются не менее полугода;
- аминокислоты (Гептрал, Гепа-мерц). Участвуют в синтезе фосфолипидов, которые являются структурным компонентом клеточной стенки гепатоцитов, обладают регенерирующим и дезинтоксикационным эффектом. Препараты данной группы рекомендуется использовать с помощью внутривенного введения, поскольку при пероральном приеме аминокислоты метаболизируются и доходят до печени в незначительном количестве;
- витамины (В1 (тиамин), В6 (пиридоксин), В12 (цианокобаламин), Е (токоферол)). Облегчают обменные процессы в печени, тем самым способствуют восстановлению ее клеток. Как правило, не используются в качестве монотерапии, а дополняют другие гепатопротекторы;
- ингибиторы перекисного окисления липидов (Тиогамма, Берлитион). Действие препаратов направлено на ускоренное выведение из клеток печени молочной кислоты, которая оказывает токсическое действие. Образование молочной кислоты происходит в результате соединения азота с кислородом. Данные препараты могут назначаться как в форме инъекций, так и в форме таблеток;
- урсодезоксихолевая кислота (Урсофальк). Стимулирует вывод желчи из печени, благодаря чему достигается гепатопротективный эффект;
- комбинированные препараты, которые содержат компоненты, относящиеся к нескольким группам гепатопротекторов (Эссел Форте, Фосфонциале, Резалют Про, Гепатрин, Сирепар).
В лечении холестаза предпочтение отдается препаратам урсодезоксихолевой кислоты. Не используются эссенциальные фосфолипиды, поскольку их длительное использование может привести к застою желчи.
При развитии клинической картины гипо- или авитаминоза назначаются витаминные или витаминно-минеральные комплексы, содержащие необходимое для нормального функционирования организма количество витаминов и минералов. В настоящее время на фармакологическом рынке существует большое количество различных наименований данных препаратов. К Вашему вниманию предлагаем следующие:
- Ревит – в своем составе содержит витамины А, В1, В2 и С. Подходит для использования как взрослым, так и детям;
- Дуовит – является довольно распространенным представителем витаминно-минеральных комплексов. В каждой упаковке препарата находятся капсулы красного цвета, содержащие витамины (А, Е, С, Д3, В1, В2, В5, В6, В12 и фолиевую кислоту) и капсулы голубого цвета, содержащие микроэлементы (кальций, фосфор, магний, железо, медь, цинк, марганец, молибден). Такое разделение капсул на цвета значительно облегчает их применение. Дело в том, что рекомендуется разделять прием комплекса витамином и минералов в разные дни, поэтому созданная форма в виде капсул голубого и красного цветов позволяет не запутаться в чередовании;
- Теравит. Содержит витамины А, С, Д3, В2, В1, Е, РР, В5, В6, В12, а также ряд микроэлементов: кальций, железо, фосфор, йод, магний, цинк, селен, медь, марганец, хром, молибден и калий. Назначается взрослым и детям после 12 лет.
- Супрадин. В своем составе содержит такие витамины, как А, Е, С, Д2, В1, В2, В3, В5, В6, В9 и В12. Из микроэлементов в препарате содержатся следующие: кальций, магний, фосфор, медь, железо, марганец, цинк, молибден.
Как правило, длительность приема витаминных или витаминно-минеральных комплексов составляет 1 месяц, при необходимости курс продлевается.
Холестирамин усиливает выведение из организма желчных кислот, а также уменьшает всасывание холестерина в кишечнике. Препарат выпускается в форме порошка, который, согласно инструкции, разводится с помощью воды. На один порошок приходится ½ стакана кипяченной воды. Важно отметить, что после изготовления раствора и перед его применением не должно пройти свыше 10 минут. Продолжительность курса приема холестирамина составляет не менее 1го месяца.
Народные средства
Как известно, в некоторых случаях требуется хирургическое вмешательство, необходимое для устранения причины, вызвавшей холестаз. Именно поэтому настоятельно рекомендуется не заниматься самолечением в домашних условиях, а незамедлительно обратиться к специалисту при первых симптомах холестаза. Важно понимать, что использование средств народной медицины в данном случае не только не окажет какую-либо помощь, но также может навредить. Однако существуют народные средства, которые можно использовать с профилактической целью. К Вашему вниманию предлагаем следующие:
- возьмите 20 г предварительно подготовленных плодов шиповника и 10 г измельченных листьев крапивы. Перемешайте перечисленные компоненты и залейте их двумя стаканами кипятка, затем поставьте на водяную баню и прокипятите в течение 15 минут. После чего полученный отвар следует настоять в течение 1 часа, предварительно укутав емкость, содержащую отвар. Напиток становится готовым к использованию после тщательного процеживания. Рекомендуется употреблять по 50 мл на протяжении дня;
- высушите листья березы и мелко измельчите их. Возьмите 1 столовую ложку растительного сырья и залейте одним стаканом крутого кипятка, после чего нагрейте на медленном огне на водяной бане в течение 30 минут. Затем полученному отвару необходимо дать настояться в течение получаса, после чего следует его процедить. Рекомендуется употреблять по 1/3 стакана 3 раза в день за 30 минут до еды;
- перемешайте в равных пропорциях измельченный корень цикория и просушенные листья перечной мяты. Для приготовления настоя понадобится 10 г полученного растительного сбора. Залейте 10 г сбора стаканам крутого кипятка и дайте настояться в течение 1 часа. После этого полученный настой следует процедить через ситечко. Один стакан настоя выпивается в течение дня. Курс приема варьирует от 1 недели до 1 месяца;
- измельчите 1 стакан семян льна и залейте их тремя стаканами молока. Затем поставьте на медленный огонь до тех пор, пока в емкости не останется приблизительно 1/3 от изначального объема жидкости. После этого раствор тщательно процеживается через ситечко. Рекомендуется выпивать один стакан в день. Продолжительность использования данного рецепта составляет 10 дней, после чего делается перерыв;
- возьмите 3 капли мятного масла и одну чайную ложку меда. Перечисленные компоненты тщательно перемешайте. Полученную массу следует употреблять 3 раза в день. Продолжительность курса составляет 1 месяц;
- перемешайте в равных пропорциях сок красной столовой свеклы с соком черной редьки. Рекомендуется употреблять 1 стакан в день, желательно в утреннее время. Продолжительность курса составляет 1 месяц.
Информация носит справочный характер и не является руководством к действию. Не занимайтесь самолечением. При первых симптомах заболевания обратитесь к врачу.
Читайте также:
- Огнестрельные переломы. Патологические переломы
- Фонокардиография. Методика фонокардиографии
- Листериоз
- Трепонемы. Представители трепонем. Свойства трепонем.
- Молекулярная биология вестибулярной шванномы
Холестаз представляет собой патологический синдром, в основе развития которого лежит нарушение продукции или оттока желчи. Клинические признаки выражаются желтухой и диспепсическими расстройствами. Диагностика включает лабораторный контроль уровня общего билирубина и его фракций, а также инструментальное обследование гепатобилиарного тракта (желчевыводящих путей, печени).
Данная статья даст ответы на многие интересующие вопросы, и начнем мы с определения холестаза.
Что такое холестаз?
Патологический процесс, при котором нарушается синтез желчи печеночными клетками или прекращается ее отток по протокам, входит в понятие холестаза. Зачастую он диагностируется после сорока лет. Распространенность достигает 10 случаев на 100 тысяч населения. Отдельно стоит выделить холестаз беременных, который регистрируется в 2%. Лечить заболевание можно консервативно или путем хирургического вмешательства. Это зависит от причины патологии и тяжести ее течения.
Код холестаза согласно мкб 10 К71.0.
Виды
Существует несколько классификаций болезни, отдельно выделяют холестаз у детей и беременных. В основе разделения может лежать локализация патологического очага, фаза, активность процесса (хронический, острый), а также наличие или отсутствие желтушного синдрома.
Форма холестаза (по течению)
Застой желчи на протяжении 3-4 дней предрасполагает возникновению структурных изменений в печени, которые при своевременной медицинской помощи могут иметь обратимый характер. При развернутой форме наблюдается расширение капилляров, появление желчных тромбов, поражение клеточных мембран и увеличение их проницаемости.
Если холестаз не устранить, возникает отек тканей, отмечаются склеротические изменения и некроз. Это приводит к абсцессам и воспалению.
Что касается персистирующей формы, ее патогенез основан на замещении печеночной ткани соединительной. В результате этого болезнь приобретает необратимый характер.
Таким образом, быстро развивается внутрипеченочный застой, билиарный фиброз и, как следствие, цирроз. Процесс замещения соединительной тканью может занимать несколько месяцев или лет.
Форма патологии (по локализации)
В зависимости от расположения застойного очага различают внепеченочный и внутрипеченочный холестаз. Последняя форма может проявляться в виде:
- функционального расстройства, для которого характерно уменьшение канальцевого желчеоттока;
- морфологических изменений, когда в выделительных путях и гепатоцитах (печеночных клетках) накапливаются желчные компоненты;
- клинических нарушений характеризуется задержкой в кровеносном русле веществ, которые должны выделяться с желчью.
Внепеченочный холестаз наблюдается на фоне обтурации просвета желчевыводящих протоков. Это может быть следствием изменения расположения крупного камня или разрастания опухоли. Внутрипеченочный, наоборот, возникает при отсутствии блока. Для него характерен застой на уровне гепатоцитов.
Отдельно следует выделить внутрипузырный вид патологии, при котором нарушение желчеоттока наблюдается на фоне сократительной дисфункции пузыря или поражения его сфинктеров. Также причиной может стать изменение свойств желчи. Вследствие застоя пузырь увеличивается в размере, и повышается риск развития воспаления.
Причины
Развитие болезни может быть обусловлено множеством провоцирующих факторов. Механизм возникновения холестаза представлен:
- расстройствами продукции желчи, причина которых заключается в злоупотреблении алкоголем, вирусном, токсическом, лекарственном поражении печени, кишечном дисбактериозе, циррозе, бактериальном заражении организма или эндогенной интоксикации. В эту группу также относится беременный период, когда гормональные колебания могут обусловить развитие холестаза;
- нарушениями желчеоттока, причина которого скрывается в билиарном циррозе, болезни Кароли, склерозирующем холангите, туберкулезе, атрезии желчевыводящих путей, саркоидозе или лимфогранулематозе. Также возможен перегиб протока или его сдавление опухолью.
Токсическое действие желчных кислот провоцирует цитолиз (гибель клеток), выраженность которого зависит от их свойств растворяться в воде или липидах.
Симптомы холестаза
Появление симптомокомплекса обусловлено избыточным содержанием желчи в гепатоцитах, а также выводящих протоках. Его выраженность зависит от причины, площади поражения печеночных клеток и путей.
Наиболее частый клинический симптом патологии это желтушный синдром. Для него характерен:
- кожный зуд, интенсивность которого увеличивается в вечернее время, а также после купания в теплой воде;
- обесцвеченные каловые массы;
- темный окрас мочи;
- желтизна слизистых. Кожа становится субиктеричной или ярко оранжевой. Оттенок может изменяться на отдельных участках или окрашивать все тело.
Еще один признак холестаза представлен гепатомегалией, когда печень увеличивается в объеме, вследствие чего человека беспокоит распирание и тяжесть в зоне правого подреберья.
Заболевание также может характеризоваться диспепсическими расстройствами в виде тошноты, рвоты, метеоризма, кишечной дисфункции (зловонной диареи) и тяжести в желудочной зоне. Кроме того, страдает психоэмоциональное состояние человека. Он становится раздражительным, апатичным, и беспокоит бессонница.
В каловых массах увеличивается содержание нейтрального жира, а также жирных кислот, так как желчь поступает в кишку в ограниченном количестве или вовсе отсутствует.
Витамины оказывают влияние на работу внутренних органов. Расстройство их всасывания приводит к нарушению свертывания крови, из-за чего появляется кровоточивость и кожная сыпь в виде сосудистых звездочек.
Помимо этого, дефицит витамина D сопровождается снижением костной плотности. В результате — человек отмечает болезненность, ломоту в конечностях, позвоночном столбе, а также возможны спонтанные переломы.
Поздний признак холестаза это ухудшение адаптации глаз к сумеречному свету, что наблюдается из-за нарушения всасывания ретинола. Хроническое течение патологии приводит к накоплению меди в желчи на фоне расстройств обмена веществ. Это стимулирует разрастание фиброзной ткани, в том числе в паренхиме печени.
Высокий липидный уровень сопровождается возникновением ксантелазм вследствие скопления холестерина под кожным покровом. Они могут локализоваться на веке, под молочными железами, в шейной или спинной зоне. Их появление обусловлено длительным сохранением высокого уровня холестерина в кровеносном русле. После его снижения жировики могут самостоятельно исчезать.
Нарушение пищеварения сопровождается увеличением содержания фосфолипидов, что приводит к кишечной дисфункции и поражению нервных клеток.
В некоторых случаях патология имеет скрытое течение, что существенно затрудняет диагностику. Пациент может изначально консультироваться с дерматологом по поводу зуда, не обращая внимания на диспепсические нарушения и распирание в печеночной зоне.
При сохранении признаков на протяжении трех и более лет развивается печеночная недостаточность и энцефалопатия. Еще одно нежелательное последствие — это сепсис, который возникает в результате инфицирования желчи и крови.
Холестаз при беременности
Беременность сопровождается глобальными изменениями в организме женщины, которые необходимы для обеспечения полноценного развития эмбриона. Двойная нагрузка приводит к ослабеванию внутренних сил и определенной системной дисфункции. Даже незначительный сдвиг гормонального фона может нарушить пищеварение и продукцию желчи.

В большинстве случаев единственным проявлением патологии является зуд ладонной поверхности и ступней. На этом фоне нарушается сон, и женщина становится раздражительной. При легком течении болезни ребенок не страдает. Как только проходят роды, спустя несколько дней функция желчного пузыря нормализуется, и общее состояние улучшается.
Тяжелая форма заболевания проявляется желтушным синдромом, выраженной рвотой и слабостью, отчего страдает плод. Ребенок может родиться раньше срока и умереть в первые часы жизни.
Причиной смерти является попадания мекония в околоплодные воды.
Опасность для женщины заключается в высоком риске развития кровотечения. Для предупреждения осложнений беременная должна заранее госпитализироваться в стационар. Основная рекомендация находиться под врачебным контролем, чтобы при необходимости была оказана своевременная медицинская помощь. Для динамического наблюдения за прогрессией холестаза должен регулярно проводиться биохимический анализ, в котором интересует уровень билирубина и печеночных ферментов.
Чтобы уменьшить риск осложнений, врач может дать совет о проведении родов раньше предполагаемого срока (до 37 недель). Еще один способ облегчить печеночный холестаз это нормализовать питание и принимать лекарственные средства, такие как витамин К, антациды, а также препарат на основе урсодезоксихолевой кислоты.
Вопрос о назначении антигистаминных медикаментов для уменьшения зуда решается индивидуально, так как особого эффекта при холестазе они оказывают. Для снижения выраженности симптома можно прикладывать холод к ладоням. С замедлением местного кровотока облегчаются зудящие ощущения.
Диагностика
Когда появляется желтуха или начинает болеть в правом подреберье, пациент обычно обращается к гастроэнтерологу. На приеме взрослый человек должен рассказать о симптомах, особенностях их возникновения, сопутствующих и наследственных заболеваниях.
При физикальном осмотре врач обращает внимание на состояние кожных покровов (окрас, наличие расчесов) и характеристику печени (размер, плотность, болезненность при прощупывании).
Заподозрив патологию, гастроэнтеролог составляет примерный план обследования, который поможет ему подтвердить или исключить болезнь.
Лабораторная диагностика
Для оценки степени тяжести холестаза требуется:
- биохимия, где обнаруживается повышение билирубина, липидов, холестерина, а также щелочной фосфатазы и трансаминаз. Каждый показатель указывает на поражение гепатобилирного тракта в большей или меньшей степени;
- поиск маркеров аутоиммунного процесса;
- анализ мочи, в котором интересует наличие желчных пигментов.
Если у пациента ранее был диагностирован гепатит, врач может назначить анализ на вирусные маркеры. Для проведения исследования требуется кровь из вены. Для большинства исследований забор осуществляется натощак.
Инструментальное обследование

Кроме того, врач назначает эндоскопическую холангиопанкреатографию, которая путем контрастирования протоков дает возможность обнаружить конкременты и склерозирующее воспаление.
Если не удается провести данное обследование, рекомендуется чрескожная чреспеченочная холангиография. Эти исследования позволяют дренировать протоки при их обструкции.
Еще один информативный метод, который подтверждает диагноз в 95% случаев — это магнитно-резонансная холангиопанкреатография. Также не стоит забывать о позитронно-эмисионной томографии.
Научный подход подразумевает проведение биопсии, однако в жизни методика применяется редко, так как не дает возможности провести дифференцировку между внутри- и внепротоковой формой патологии.
Лечение
Лечебная тактика представлена консервативным методом и хирургическим вмешательством. В зависимости от причины заболевания врач может назначить:
- стол №5. Диета подразумевает исключение алкоголя, жирных блюд, копченостей, соленьев, маринада, острых приправ, сдобы и кремовых сладостей. Меню должно состоять из растительных жиров, обезжиренной молочки, мяса или рыбы, приготовленных на пару, путем варения или запекания. Важное условие это частое дробное питание небольшими порциями;
- лекарство на основе урсодезоксихолевой кислоты;
- гепатопротекторы. Таблетка может включать растительные или синтетические компоненты;
- цитостатики;
- ферментные средства (панкреатин);
- антигистамины;
- витамины;
- антиоксиданты;
- физиотерапию — в реабилитационном периоде (массаж, ЛФК).
Пример меню стола №5:
| Прием пищи | Понедельник | Вторник | Среда | Четверг | Пятница | Суббота | Воскресенье |
|---|---|---|---|---|---|---|---|
| Завтрак | омлет, овсяная каша, чай | творог со сметаной и сахаром, некрепкий кофе с молоком | гречнево-рисовые диетические оладьи с вареньем, чай | яйцо всмятку, молочная овсяная каша, чай | сырники со сметаной (запеченные), кофе с молоком | молочный суп, чай | тыквенно-яблочная запеканка, чай |
| Ланч | запеченное яблоко | банан | фрукты | кисель | фрукты | фруктовый салат | отвар шиповника |
| Обед | овощной суп с гречневой крупой, куриное филе, рис, компот из сухофруктов | вегетарианский борщ, макароны, котлетки говяжьи | овощной суп с рисом, рыбные тефтели, ячневая крупа | тыквенный суп, котлетки из кабачков на пару, рис | овощной борщ, винегрет, гречневая каша | картофельный суп с макаронами, запеканка с курицей и овощами | уха с ячневой крупой, овсянка, индюшиные котлетки |
| Полдник | отвар шиповника. | кефир | фруктовое желе | фрукты | пудинг | мармелад | суфле |
| Ужин | картофельное пюре, отварная рыба, овощной салат | плов с отварным мясом, запеченные овощи | гречневая каша с цветной капустой, куриные котлетки | куриные тефтели, пюре из цветной капусты, овощной салат | картофельное пюре, рыбные котлетки, запеченные овощи | голубцы, овощи | тушеная телятина с овощами, гречка, овощной салат |
Список оперативных вмешательств может быть представлен формированием анастомозов для обеспечения желчеоттока, наружным дренированием протоков, вскрытием или удалением пузыря.
Народный подход в лечении предлагает принимать настои и отвары, которые стимулируют продукцию и движение желчи. Для этого может использоваться трава зверобоя, кукурузные рыльца, бессмертник, листья березы и шиповник.
Профилактика и прогноз
Среди профилактических мероприятий следует выделить:
- соблюдение диетического режима. Нормализация питательного рациона позволяет восстановить желчеотток и предупредить застой;
- отказ от алкоголя;
- строгий контроль дозы и длительности приема гепатотоксичных препаратов;
- своевременное обращение к врачу при появлении диспепсических расстройств и распирания в печеночной области.
Также необходимо соблюдать осторожность при работе с зараженными медицинскими инструментами. Это касается сотрудников здравоохранения во избежание инфицирования вирусами гепатитов В и С.
При своевременной диагностике и лечении удается замедлить прогрессию патологии и нормализовать работу гепатобилиарного тракта. Важно помнить, что диетотерапия и профилактические осмотры дают возможность не только выявить холестаз на начальной стадии, но и поддержать функционирование всей пищеварительной системы.