Также:
Эмфизема легких
Версия: Справочник заболеваний MedElement
Категории МКБ:
Эмфизема (легкого) (легочная): (J43.9)
Общая информация
Краткое описание
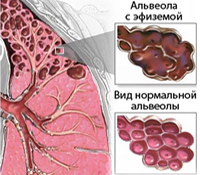
Эмфизема легких — это хроническое прогрессирующее заболевание, которое характеризуется патологическим расширением воздушных пространств дистальнее терминальных бронхиол с деструктивными изменениями альвеолярных стенок.
GOLD 2011: Согласно Глобальной инициативе по ХОБЛ 2011 (GOLD 2011) термины «эмфизема» и «хронический бронхит», которые включены в традиционное определение ХОБЛ, не определяют и не исчерпывают понятие ХОБЛ. Эмфизема, или деструкция газообменной поверхности легких(альвеол), – патоморфологический термин, который часто (однако некорректно) используется в клинической практике и описывает только одно из многих структурных изменений, имеющихся при ХОБЛ.
Облачная МИС «МедЭлемент»
Облачная МИС «МедЭлемент»

Автоматизация клиники: быстро и недорого!
- Подключено 500 клиник из 4 стран
- 1 место — 800 RUB / 5500 KZT / 27 BYN в месяц
Классификация
По этиопатогенетическим признакам различают следующие виды эмфиземы легких:
— Первичная (идиопатическая) — развивается без предшествовавшего бронхолегочного заболевания.
— Вторичная (обструктивная) — чаще всего выступает как осложнение хронического обструктивного бронхита.
В зависимости от распространенности эмфизема может быть диффузной или очаговой.
Различают эмфизему
— панацинарную, которая характеризуется равномерным поражением всех альвеол, входящих в состав ацинуса легкого. При этой форме процесс преобладает в нижней части легких и разрушает все альвеолы равномерно. Панацинарная эмфизема «в чистом виде» наблюдается в основном у пациентов с недостаточностью альфа1-антитрипсина. У курильщиков очаги панацинарной эмфиземы могут сопровождать явления центриацинарной эмфиземы.
— центриацинарную, которая характеризуется разрушением респираторных бронхиол, альвеолярных ходов и альвеол в центре ацинуса и сохранением окружающих альвеол. Центриацинарная эмфизема легких начинается с дыхательных бронхиол и распространяется в сторону периферии, поражая преимущественно верхнюю часть легких.. Она также называются центродолевой эмфиземой. Эта форма связана с длительным курением.
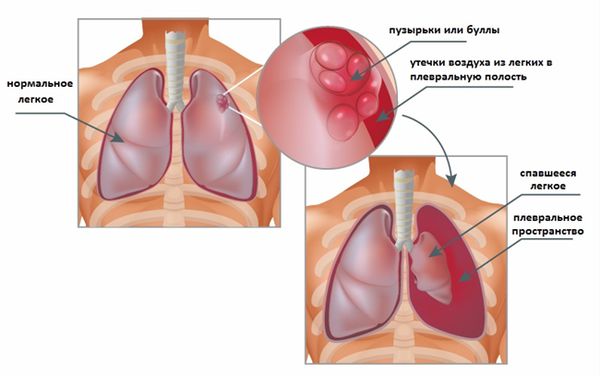
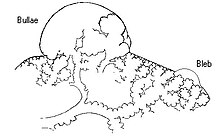
— парасептальную, которая также известна как дистальная ацинарная эмфизема, и преимущественно связана с дистальными структурами дыхательных путей, альвеолярными протоками и альвеолярными мешочками. Процесс локализуется вокруг перегородок легких и плевры. Хотя характеристики потока воздуха часто не изменяются, возникающие апикальные буллы могут привести к спонтанному пневмотораксу. Гигантские буллы могут иногда вызывать тяжелые компресии соседних тканей легкого. Буллезную эмфизему диагностируют, если эмфизематозный участок легкого по размерам превышает 1 см.
Эмфизема легких входит в состав группы хронических обструктивных болезней легких вместе с хроническим обструктивным бронхитом и бронхиальной астмой. Хронический бронхит и эмфизема легких протекают, как правило, одновременно, поскольку их возникновению способствуют одни и те же факторы. В клинической картине могут доминировать проявления только одного из этих заболеваний.
Этиология и патогенез
Причины, приводящие к развитию эмфиземы легких разделяют на две группы.
1. Факторы, нарушающие эластичность и прочность легочных структурных элементов (могут вызвать развитие первичной, всегда диффузной эмфиземы):
-врожденный дефицит альфа один-антитрипсина,
-табачный дым,
-патологическая микроциркуляция,
-изменение свойств сурфактанта,
-газообразные вещества (соединения кадмия, окислы азота и др.),
-частицы пыли во вдыхаемом воздухе.
В основе ее патогенеза лежит патологическая перестройка всего респираторного отдела легкого. Вследствие ослабления эластических свойств легкого, во время выдоха и повышения внутригрудного давления мелкие бронхи, не имеющие своего хрящевого каркаса и лишенные эластической тяги легкого, пассивно спадаются, усиливая этим бронхиальное сопротивление на выдохе и повышение давления в альвеолах — экспираторный коллапс лежит в основе необратимой бронхиальной обструкции при развитии эмфиземы легких. При первичной эмфиземе не нарушается бронхиальная проходимость на вдохе.
2. Факторы, способствующие повышению давления в респираторном отделе легких и усиливающие растяжение альвеол, альвеолярных ходов и респираторных бронхиол. Главною роль среди них играет обструкция дыхательных путей, возникающая при хроническом обструктивном бронхите. Данное заболевание является основной причиной развития вторичной или обструктивной эмфиземы легких, поскольку именно при нем появляются условия для формирования клапанного механизма перерастяжения альвеол. Понижение внутригрудного давления во время вдоха вызывает пассивное растяжение бронхиального просвета и уменьшает степень имеющейся бронхиальной обструкции. Во время выдоха положительное внутригрудное давление вызывает дополнительную компрессию бронхиальных ветвей и, усугубляя уже существующую бронхиальную обструкцию, способствует задержке инспирированного воздуха в альвеолах и их перерастяжению. Важное значение имеет распространение воспалительного процесса с бронхиол на прилегающие альвеолы с развитием альвеолита и деструкции межальвеолярных перегородок. Развитие очаговой (локализованной, иррегулярной) эмфиземы легких может быть также вызвано такими причинами, как неполная клапанная обтурация бронха воспалительного или опухолевого генеза; врожденная патология (врожденная долевая эмфизема, врожденная односторонняя эмфизема), ателектаз или цирроз участка легкого.
Вторичная эмфизема проявляется вздутием респираторных бронхиол и изменением формы преимущественно тех альвеол, которые расположены вблизи от них (центроацинарная эмфизема). При прогрессировании заболевания в патологический процесс может включаться весь ацинус. Альвеолы уплощены, устья расширены, гладкомышечные пучки гипертрофированы, а после дистрофичны. Эластические волокна выпрямлены. Истончены стенки респираторных бронхиол, в них уменьшено количество капилляров и клеточных элементов. На поздних стадиях эмфиземы происходят нарушение и полное исчезновение структурных элементов респираторного отдела легких.
При первичной эмфиземе наблюдается равномерное поражение всех альвеол, входящих в состав ацинуса легкого (панацинарная эмфизема), атрофия межальвеолярных перегородок; редукция капиллярного русла. В бронхах и бронхиолах не выражены воспалительные изменения, и не возникает их обструкции, связанной с воспалительным отеком.
Под воздействием протеолитических ферментов лейкоцитов, участвующих в воспалительном процессе, происходит разрушение альвеолярной стенки. В норме этому процессу препятствует антипротеолитическая система.
Определенное значение в развитии эмфиземы легких имеет равновесие между воздействием оксидантов и активностью антиоксидантной системы.
Эмфизема обычно сочетается с хроническим бронхитом. Хронический бронхит приводит к обструкции и вызывает сужение т.н. больших и малых (диаметр <2 мм) проводящих дыхательных путей. В крупных дыхательных путях проявляется увеличением бокаловидных клеток, плоскоклеточной метаплазией цилиарных эпителиальных клеток, и потерей серозных ацинусов. В малых дыхательных путях отмечается метаплазия бокаловидных клеток , гиперплазия гладких мышц, и субэпителиальный фиброз. У здоровых людей, малые дыхательные пути мало влияют на общее сопротивление дыхательных путей, однако у больных ХОБЛ, они становятся основным местом ограничения скорости воздушного потока.
Эпидемиология
Данные значительно разнятся в различных странах. В США количество больных расценивается как 18 на 1000 обратившихся за помощью с хроническим проблемами дыхания. Цифры могут быть заниженными, поскольку большинство пациентов не обращается за медицинской помощью, пока болезнь не прогрессирует в позднюю стадию. Мужчины болеют чаще. Возраст большинства пациентов превышает 40 лет.
Факторы и группы риска
1.Основные факторы риска эмфиземы легких, нарушающие баланс этих систем,
— врожденный дефицит основного ингибитора протеаз альфа один-антитрипсина,
— курение (активное и пассивное),
— загрязнение воздуха диоксидами серы, азота,
— профессиональные вредности (пыль, содержащая кадмий и кремний),
— повторяющиеся респираторные инфекции.
2.Более редкие причины:
2.1.Лица, употребляющие внутривенные наркотики, а именно:
2.1.1.Эмфизема легких встречается примерно у 2% лиц, употребляющих внутривенные наркотики и объясняется повреждением сосудов легкого, из-за нерастворимого наполнителя (например, кукурузный крахмал, хлопковое волокно, целлюлоза, тальк), содержащихся в метадоне или метилфенидате.
2.1.2. Буллезные кисты обнаружены в связи с внутривенным употреблением кокаина или героина выявляются преимущественно в верхних долях. В отличие от метадона и метилфенидата, они морфологически связаны с базилярной и панацинарной эмфиземами.
2.2. Дефицит иммунной системы, а именно:
Вирус иммунодефицита человека (ВИЧ-инфекция) оказался независимым фактором риска развития ХОБЛ, даже после учета сопутствующих факторов, таких как курение, внутривенное употребление наркотиков, расы и возраста. Верхушечные буллезные повреждения легких возникает у пациентов с аутоиммунным синдромом дефицита и пневмоцистной инфекцией, как ретинционные в 10-20% случаев.
2.3. Некотые васкулиты проявляющиеся крапивницей, отеком Квинке, недеформирующим артритом, синуситом, конъюнктивитом, и перикардитом.
2.4. Заболевания соединительной ткани, а именно: Cutis laxa (нарушение синтеза эластина), синдром Марфана, синдром Элерса-Данло, болезньСалла.
Клиническая картина
Клинические критерии диагностики
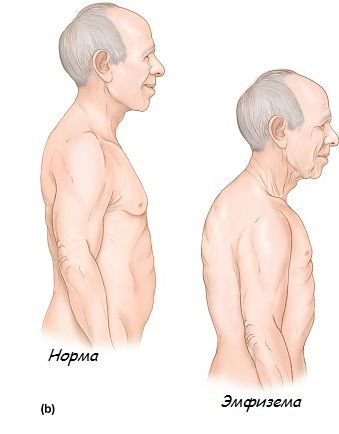
одышка при физической нагрузке, бочкообразная грудная клетка с уменьшением ее дыхательных экскурсий, выбухание надключичных областей, расширение межреберных промежутков, ослабленное дыхание, коробочный перкуторный звук, уменьшение области относительной тупости сердца, глухость сердечных тонов.
Cимптомы, течение
Характерными симптомами эмфиземы легких являются
— одышка при физической нагрузке
— бочкообразная грудная клетка, уменьшение ее дыхательных экскурсий
— выбухание надключичных областей
— расширение межреберных промежутков
— ослабленное дыхание
— коробочный перкуторный звук
— уменьшение области относительной тупости сердца, глухость сердечных тонов.
При первичной эмфиземе (в значительно большей степени, чем вторичной) наблюдается тяжелая одышка, с которой начинается заболевание (без предшествовавшего кашля). У больных объем вентиляции предельно велик даже в состоянии покоя, поэтому они имеют очень низкую переносимость физических нагрузок. Для больных первичной эмфиземой характерен симптом «пыхтения» — выдох производится через сложенные трубочкой губы с раздуванием щек. Такой симптом вызван необходимостью повысить внутрибронхиальное давление во время выдоха и тем самым уменьшить экспираторный коллапс мелких бронхов, мешающий увеличению объема вентиляции.
При первичной эмфиземе, в сравнении со вторичной, менее нарушен газовый состав крови, мало выражен цианоз (т.н. «розовый» тип эмфиземы). Удовлетворительную оксигенацию крови поддерживает усиленная вентиляция вплоть до терминальной стадии, поэтому у больных не бывает компенсаторной полиглобулии, свойственной вторичной эмфиземе. В отличие от вторичной, при первичной эмфиземе обычно не развивается хроническое легочное сердце.
Диагностика
Рентгенография. Общими признаками считаются уплощение и высокое стояние диафрагмы в сочетании с повышенной прозрачностью легких.
При рентгенологическом исследовании для первичной эмфиземы характерны низкое стояние диафрагмы, однородное повышение прозрачности легочных полей и обеднение легочного рисунка, особенно в нижних отделах легких.
При вторичной эмфиземе прозрачность нижних отделов легких уменьшена за счет перибронхиальных изменений; поскольку общий объем легких
изменяется незначительно, диафрагма может быть не смещена.
КТ и КТВР очень специфичены для диагностики эмфиземы и выявляют буллы, которые не всегда наблюдаются на рентгенограммах. КТ показана, когда в отношении пациента рассматривается вопрос о хирургическом вмешательстве. КТ не назначается рутинно в лечении пациентов с ХОБЛ.
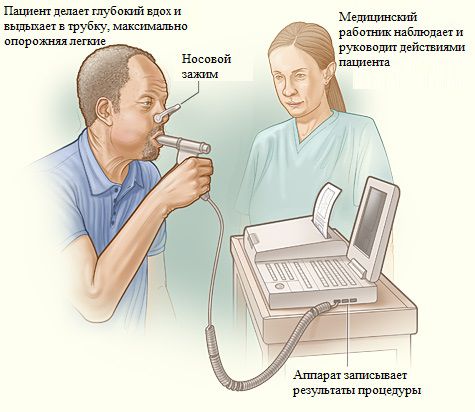
Спирометрия. При исследовании функции внешнего дыхания определяется увеличение общей ёмкости легких и остаточного объема, снижение жизненной ёмкости, объема форсированного выдоха, эластических свойств легких. Обратимость бронхиальной обструкции позволяет оценить проба с ингаляцией бронходилататоров (более или менее 15%). Однако, около 30% пациентов имеют увеличение ОФВ1 на 15% и более, после применения бронходилятаторов, что не исключает диагноза эмфиземы.
Лабораторная диагностика
Гематокрит: хроническая гипоксия может привести полицитемии. Значение гематокрита более 52% у мужчин и более 47% у женщин указывает на это состояние. Следует иметь в виду вторичные полицитемии у пациентов, которые бросили курить.
Анализ газов артериальной крови: пациенты с легкой формой имеют гипоксию от легкой до умеренной степени без гиперкапнии. По мере прогрессирования болезни, изменения газового состава ухудшаются развиваются как гипоксемия так и гиперкапния. Пациенты должны быть обследованы на наличие гипоксемии в покое, при нагрузке и/или во время сна.
Бикарбонат: хронический дыхательный ацидоз приводит к компенсационному метаболическому алкалозу. В отсутствие измерения газов крови, уровни бикарбоната могут быть полезны для последующих оценок прогрессирования заболевания.
Альфа-1-антитрипсин: Диагноз острого дефицита ААТ подтверждается, когда в сыворотке крови его уровень падает ниже защитного порогового значения (т.е., 3-7 ммоль / л). Генетические исследования необходимы для пациентов, у которых сывороточный уровень ААТ равен 7-11 ммоль / л или при генетическом консультировании или при анализе семейных случаев наличия эмфиземы.
Мокрота: при обострении ХОБЛ, мокрота становится гнойной, с чрезмерным количеством нейтрофилов и смесь микроорганизмов, определяющихся при окраске по Грамму. Пневмококк и гемофильная палочка являются возбудителями наиболее часто культивируемыми во время обострений.
См. также Хроническая обструктивная легочная болезнь неуточненная (J44.9)
Дифференциальный диагноз
Бронхоэктазы, хронический бронхит, ХОБЛ, лимфангиолейомиоматоз (лейомиоматоз — ЛАМ)
Осложнения
Лечение
См. Хроническая обструктивная легочная болезнь неуточненная (J44.9)
При первичной эмфиземе показано симптоматическое лечение: дыхательная гимнастика, направленная на максимальное включение диафрагмы в акт дыхания; курсы кислородотерапии; ограничение физической нагрузки; исключение курения и других вредных воздействий, в том числе профессиональных.
Разрабатывается терапия ингибиторами альфа1 -антитрипсина.
В случае присоединения бронхолегочной инфекции назначаются антибиотики.
При вторичной эмфиземе проводят терапию основного заболевания и лечение, направленное на купирование дыхательной и сердечной недостаточности.
Хирургическое лечение.
1.Буллэктомия. Удаление гигантских булл было стандартным подходом у отдельных пациентов на протяжении многих лет. Буллы могут варьироваться в размерах от нескольких сантиметров до занимающих треть гемиторакса. Гигантские пузыри могут сжимать соседние ткани легких,вызывая снижение кровотока и вентиляции в относительно здоровых частях легких. Удаление этих пузырей может привести к расширению сжатых легких и улучшению их функции. Буллэктоми могут приводить к субъективным и объективным улучшениям у отдельных пациентов, то есть у тех, кто имеет буллы:
— которые занимают не менее 30% , а предпочтительно 50% от объёма гемиторакса,
— которые сжимают соседние участки легких,
— которые сопровождаются падением ОФВ1 менее 50% от должного при относительном сохранении функции легких.
2.Операция уменьшения объема легкого (LVRS)
3.Бронхоскопическое уменьшение объема легких, в т.ч. установка эндобронхиального клапана с помощью бронхоскопии исследуется в качестве альтернативы LVRS. Эти клапаны являются однонаправленными и позволяют производить выдох, но не позволяют производить вдох. Это приводит в спадению легкого дистальнее клапана. Бронхи выбираются так, чтобы изолировать сегменты легких, в которых выявляется наибольшая эмфизема и гиперинфляция. Результаты иссследования (VENT) показали улучшения как в показателях ФОВ1 (относительное увеличение на 6,8%) так и в тесте с 6-минутной ходьбой (относительное увеличение на 19,1 м) в исследуемой группе. Детальные показания и противопоказания пока не определены.
4.Трансплантация легких. Пациенты с ХОБЛ (в т.ч. и с эмфиземой) составляет крупнейшую категорию пациентов, перенесших трансплантацию легких. Трансплантация легких обеспечивает улучшение качества жизни и функциональной способности, но не приводит к повышению выживаемости. Современным руководством Международного общества трансплантации сердца и легких рекомендуются показания для трансплантации, при индексе Боде превышающим 5 баллов.
5.Существуют попытки хирургического лечения очаговой эмфизмы в виде резекции пораженных участков легкого.
Прогноз
Различные показатели коррелируют с прогнозом у больных ХОБЛ, в том числе
— объем форсированного выдоха за 1 секунду (ОФВ1),
— диффузионная способность по окиси углерода (DLCO),
— показатели измерения газов крови,
— индекс массы тела (ИМТ),
— толерантность к физической нагрузке ( например тест с 6 минутной ходьбой),
— оценка клинического состояния.
Корреляция была также установлена между рентгенографической тяжестью эмфиземы и смертностью.
Широко используется простой инструмент прогнозирования, которым является BODE индекс, который основан на определении индекса массы тела, степени обструкции (ОФВ1), оценке одышки (определяется по шкале mMRC), и оценке переносимости физической нагрузки (тест с 6-минутной ходьбой).
Госпитализация
Профилактика
Профилактика вторичной эмфиземы заключается в профилактике хронического обструктивного бронхита.
Информация
Источники и литература
-
Полный справочник практикующего врача /под редакцией Воробьева А.И., 10 издание, 2010
- стр 194-195
-
www.monomed.ru
- Электронный медицинский справочник
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Дата публикации 14 февраля 2022Обновлено 23 июня 2022
Определение болезни. Причины заболевания
Эмфизема лёгких (Emphysema) — это болезнь, при которой количество воздуха в лёгких повышается настолько, что нарушается их анатомия: альвеолы становятся больше, а их стенки постепенно разрушаются [1][2].
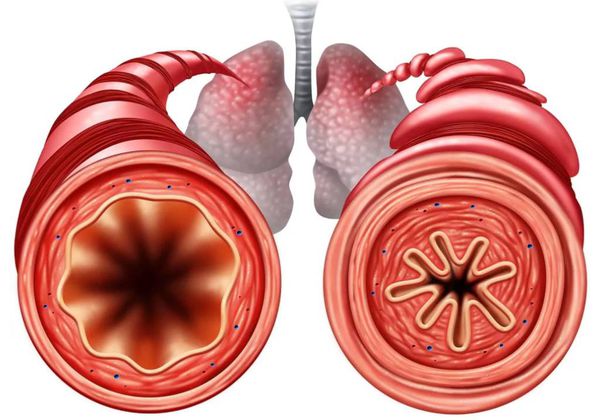
При эмфиземе разрушаются коллагеновые волокна, которые отвечают за эластичность лёгких. Из-за этого альвеолы больше не могут сжиматься и разжиматься и в итоге перераздуваются. Общая плотность лёгочной ткани снижается и становится более «воздушной». Когда стенки между альвеолами разрушаются, они сливаются друг с другом и образуют буллу — воздушную полость с чёткими, ровными и тонкими стенками диаметром более 1 см. Такую эмфизему называют буллёзной.
Эмифизема встречается у 0,5–5,7 % людей старше 40 лет. Чаще всего ею болеют пожилые мужчины старше 65 лет [3].
Причины эмфиземы лёгких
Обычно эмфизема лёгких появляется не как самостоятельная болезнь, а как сопутствующий синдром другого заболевания.
Причины развития эмфиземы могут быть как внешними, так и внутренними, иногда они сочетаются. Наиболее частой причиной развития болезни является курение табака. У курильщиков со стажем может развиться хроническая обструктивная болезнь лёгких (ХОБЛ), при которой сосуществуют эмфизема и хронический обструктивный бронхит. Однако эмфизема может быть и начальным этапом развития ХОБЛ: ею болеют 52 % курящих людей без ХОБЛ [4].
Более редкая причина возникновения болезни — работа на вредном производстве, где на человека без необходимых мер дыхательной защиты воздействуют дымы и аэрозоли.
Эмфизема может встречаться и при других состояниях, не связанных с курением, например при ВИЧ-инфекции, гиперчувствительном (аллергическом) пневмоните или при пороках развития лёгких (нарушении закладки лёгочной ткани или недоразвитии участка лёгкого) [5].
Причиной также могут стать вирусы: аденовирус, РС-вирус и пневмоцисты. Эти агенты снижают иммунитет, усиливают воспалительные процессы и влияют на разрастание ткани, снижают синтез коллагена и истончают альвеолярные перегородки.
Основной генетической болезнью, которая может привести к развитию эмфиземы, является дефицит фермента альфа-1-антитрипсина. Человек с дефицитом этого фермента может заболеть эмфиземой, даже если он не контактирует с дымом или аэрозолями, а при сочетании дефицита и вредных внешних факторов болезнь появляется до 40–45 лет и протекает более агрессивно.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы эмфиземы легких
Характерными признаками эмфиземы лёгких являются:
- Одышка — основной симптом эмфиземы. Чаще всего пациентам тяжело дышать: при дыхании они чувствуют дискомфорт и нехватку воздуха. У больных людей одышка появляется даже при такой физической нагрузке, которую раньше они переносили без особых усилий. Однако этот симптом может прогрессировать очень медленно (от 1–2 до десятков лет), поэтому пациент может не заметить произошедших изменений, пока одышка не появится во время привычных занятий.
- Удлинение выдоха — длится дольше вдоха. Это происходит из-за образования воздушной «ловушки»: бронхиолы раскрываются на вдохе и нормально наполняют лёгкие воздухом, но в конце выдоха они резко закрываются. При этом человек пытается «держать» бронхиолы открытыми, удлиняя выдох. В тяжёлых случаях пациент начинает выдыхать через сомкнутый рот или губы, сложенные в трубочку, что повышает давление, и выпускает воздух из лёгких.
- Кашель — чаще всего хронический кашель, который суммарно длится больше трёх месяцев в год на протяжении последних двух лет. Он может быть как сухим, так и влажным. Мокрота также может быть разной: обычно она скудная и слизистая, но с присоединением инфекции становится гнойной. Иногда кашель сопровождается кровохарканьем. В этом случае необходимо пройти комплексное обследование.
- Хрипы в грудной клетке — обусловлены развитием бронхита (спутника эмфиземы при ХОБЛ) и часто сочетаются с продуктивным кашлем. Как правило, пациент может ощутить их самостоятельно без помощи стетофонендоскопа.
- Снижение веса — неспецифичный симптом, который также может быть связан с болезнями желудочно-кишечного тракта, онкологией, гормональными нарушениями и расстройствами пищевого поведения. При этом возможна обратная ситуация, когда молодые пациенты заболевают эмфиземой уже после того, как у них начались проблемы с набором веса [6].
Патогенез эмфиземы легких
Важную роль в появлении эмфиземы играет плохое кровоснабжение лёгочной ткани. Она излишне растягивается, истончается и отмирает. Бронхиальная непроходимость затрудняет выдох и повышает альвеолярное давление, которое вместе с воспалением истончает альвеолы.
Не до конца ясен механизм возникновения булл. Исследователи предполагают, что болезнь развивается поэтапно: от одиночных булл до распространённой эмфиземы.
Кроме того, исследование, проведённое на животных, показывает, что существует несколько взаимосвязанных параллельных процессов, каждый из которых приводит к болезни. Однако учёные пока не выяснили, какой из них преобладает.
Концепции развития эмфиземы лёгких
Концепция сдвига протеазно-антипротеазного равновесия и разрушение внеклеточного матрикса
Все клетки нашего организма продуцируют разнообразные молекулы, часть из которых является ферментами. Некоторые из этих ферментов, протеазы, разрушают собственные ткани для последующей их перестройки. При эмфиземе они разрушают эластические волокна лёгких.
Также в организме существуют ферменты, антипротеазы, которые подавляют чрезмерную активность протеаз, если она возникает. Наиболее изученная из таких молекул — альфа-1-антитрипсин.
Сдвиг происходит, когда нарушается равновесие между активностью собственных протеаз и антипротеаз. Активность протеаз повышается, когда табачный или другой дым, аэрозоли или бактериальная инфекция повреждает лёгочную ткань. В месте повреждения появляется воспаление, куда проникают нейтрофилы, чтобы его устранить. Они расщепляют эластин, а остатки эластиновых волокон усиливают приток новых нейтрофилов и других клеток, содержащих протеазы.
Помимо сдвига активности важную роль играет дефицит альфа-1-антитрипсина. Это генетическая болезнь, причём достаточно распространённая (в среднем на 5000–10000 человек приходится 1 больной). При дефиците этого фермента даже слабые повреждающие факторы, не влияющие на здорового человека, например пыль или испарения, активируют протеазную систему и приводят к развитию эмфиземы.
Кроме того, дефицит альфа-1-антитрипсина часто провоцирует цирроз печени, особенно в молодом возрасте, поэтому в таком случае эмфизема лёгких обычно развивается вместе с циррозом.
Концепция оксидативного стресса и повреждения клеток лёгкого
Наибольшее воздействие кислород оказывает на лёгкое, поэтому лёгочные ткани хорошо адаптированы к его высоким концентрациям. Однако курение способствует выработке активных форм кислорода, которые повреждают окружающие клетки. Разрушение межклеточных перегородок сокращает количество альвеол, оголяя «скелет» лёгочной ткани, который теперь становится лёгкой мишенью для протеаз.
Концепция аутоиммунного воспаления
Достаточно часто эмфизема начинает прогрессировать уже после того, как человек бросил курить. Поэтому болезнь начали связывать с хроническим самоуничтожением клеток и неспособностью организма это остановить (неэффективным фагоцитозом). Комбинация этих факторов нарушает клеточный обмен и провоцирует развитие болезни лёгких [8].
Кроме того, в очаге поражения и плазме пациентов с эмфиземой находят большое количество Т-лимфоцитов, лимфоцитарных фолликулов и антиэластиновых антител, что также подтверждает аутоиммунную природу болезни [9].
Классификация и стадии развития эмфиземы легких
Врачи применяют классификацию эмфиземы лёгких, основанную на местоположении поражения. В связи с этим выделяют:
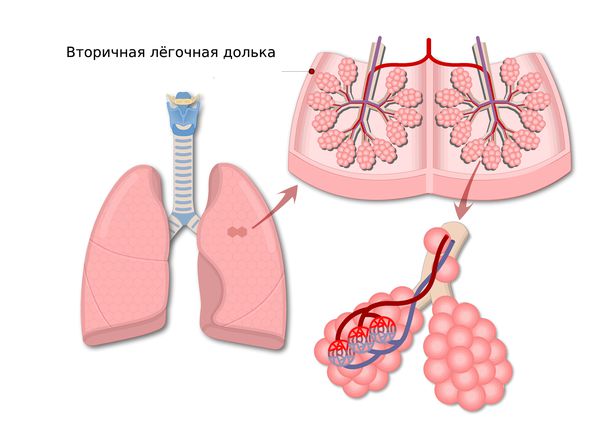
- Центриацинарную (центрилобулярную) форму — поражает центр лёгочной дольки вокруг бронхиолы, которая доставляет воздух в дольку для газообмена. Этот тип эмфиземы развивается под воздействием сигаретного дыма, так как вредные компоненты оседают в основном рядом с бронхиолой. Поэтому чаще всего такая форма болезни поражает верхние отделы лёгких и болеют ею курящие пациенты (в том числе с ХОБЛ).
- Панацинарную (панлобулярную/диффузную) форму — разрушает всю дольку, обычно не затрагивая бронхиолу. Изменения происходят или в нижних отделах, или распространяются по всему объёму легких. Чаще всего этот тип эмфиземы связан с дефицитом альфа-1-антитрипсина, но встречается и у курящих пациентов без дефицита фермента.
- Парасептальную форму — поражает всю дольку, при этом в большинстве случаев страдают дольки, прилегающие к плевре. Этот тип эмфиземы может встречаться у курящих пациентов, а также у пациентов, причина болезни которых неизвестна. Если стенка дольки разрывается, воздух проникает в грудную клетку между листками плевры.
- Дистальную форму — в патологический процесс обычно вовлечены альвеолярные ходы.
- Иррегулярную (неправильную) форму — проявляется разным увеличением долек и их разрушением, сочетается с разрастанием рубцовой ткани в лёгком. Часто сопровождается пневмокониозом, туберкулёзом и саркоидозом.
Буллёзная эмфизема может быть исходом любой формы болезни, когда размер участка разрушения превышает 1 см [9]. Буллы могут достигать гигантских размеров, занимая пространство целого лёгкого, и давить на здоровую ткань [10]. Пациенты с такой формой эмфиземы обычно жалуются на выраженную одышку, возникающую при минимальной повседневной физической нагрузке, что не является специфичным симптомом.
Осложнения эмфиземы легких
Основными осложнениями эмфиземы лёгких являются:
- хроническая дыхательная недостаточность;
- спонтанный пневмотракс;
- снижение веса тела;
- лёгочное сердце.
Хроническая дыхательная недостаточность становится главным осложнением при беспрерывном прогрессировании болезни. Степень дыхательной недостаточности устанавливает врач с помощью пульсоксиметрии. Если у пациента вне обострения болезни насыщенность крови кислородом менее 90 %, врач может назначить домашнюю кислородотерапию. Обычно кислородотерапию назначают пожизненно или её отменяют после операции, устраняющей дыхательную недостаточность. При этом пациент с помощью маски или носовых канюль должен дышать воздушной смесью с повышенным содержанием кислорода, которая поступает через портативный кислородный концентратор, не менее 13 часов в сутки [11].
Спонтанный пневмоторакс — это состояние, при котором в плевральной полости появляется воздух, а лёгкое внезапно спадается. Спонтанный пневмоторакс может возникнуть, например, при разрыве буллы или при истончении и разрыве стенки альвеолы и прилегающей к ней плевре (чаще всего при парасептальной форме эмфиземы). Это осложнение также может быть первым проявлением эмфиземы [11].
Снижение веса. Из-за повышенной утомляемости дыхательных мышц у пациента появляется выраженная одышка, поэтому он начинает меньше заниматься спортом. Без нагрузок мышцы атрофируются и их масса уменьшается. Это создаёт порочный круг: теперь пациент задыхается при ещё меньшей активности. В условиях кислородного голодания меняется метаболизм, из-за чего уменьшается мышечная масса и вес в целом.
Лёгочное сердце — увеличение правых отделов сердца из-за повышенного давления в лёгочных сосудах. При разрушении лёгочной ткани также уменьшается количество кровеносных сосудов. Однако объём крови, проходящий единовременно через лёгкие, остаётся прежним, поэтому давление и сопротивление кровотоку растут. Первоначально лёгочное сердце — это способ организма компенсировать работу повреждённых тканей, поэтому оно протекает бессимптомно (не считая другие характерные симптомы эмфиземы). Но дальнейший застой крови по большому кругу кровообращения приводит к отёку ног и увеличению печени и селезёнки [16]. Образуется позже, чем при ХОБЛ.
Диагностика эмфиземы легких
Важными пунктами анамнеза являются курение, работа в помещениях с загрязнённым воздухом, хронические или частые острые болезни лёгких и дефицит альфа-1-антитрипсина у пациента и его родственников.
Характерными признаками при физикальном обследовании, указывающими на эмфизему, могут служить:
- изменение формы грудной клетки по типу «бочки»;
- горизонтальное расположение рёбер и сглаженность межрёберных промежутков;
- выбухание надключичных ямок из-за увеличения верхушек лёгкого;
- недостаток веса.
Важным признаком эмфиземы также является звук над лёгкими, напоминающий звук при ударе по коробке или подушке, и увеличение границ лёгких [11]. Иногда сопровождается ослабленным дыханием.
Чтобы исключить дыхательную недостаточность, проверяют количество эритроцитов в крови и сатурацию периферической крови. Если сатурация ниже 93 %, нужно провести анализ артериальной крови на содержащиеся в ней газы, чтобы уточнить характер и степень дыхательной недостаточности.
Если врач подозревает у пациента наследственный дефицит альфа-1-антитрипсина, также необходимо сдать кровь на определение его активности. Это не самое распространённое исследование, однако многие частные лаборатории его выполняют. Главным показанием для такого анализа является заболевание ХОБЛ до 40 лет или когда пациент с ХОБЛ выкуривает не менее одной пачки сигарет в день на протяжении 20 лет [11]. Если активность фермента будет снижена, генотип вируса определяет врач-генетик с помощью генотипирования.
Чтобы выявить повышение количества эритроцитов и гемоглобина, проводят общий анализ крови.
Инструментальная диагностика
Основными методами диагностики являются:
- Рентген лёгких в прямой проекции — назначают пациенту с предполагаемой эмфиземой, чтобы уточнить диагноз [11]. При эмфиземе показывает уменьшение количества сосудов и «капельное», вытянутое сердце.
- Компьютерная томография органов грудной клетки в высоком разрешении — если рентгенограмма показала эмфизему. С помощью КТ врач определяет структурный характер болезни и уточняет объём вовлечённой лёгочной ткани. КТ также показывает гипервоздушность, появление булл и изменение соотношения кровотока и вентиляции в разных отделах лёгких. Кроме того, она исключает другие болезни со схожими симптомами, например интерстициальную пневмонию, пульмонит или идиопатический лёгочный фиброз.
- Спирометрия с лекарственным тестом — оценивает объём лёгких и скорость дыхания.
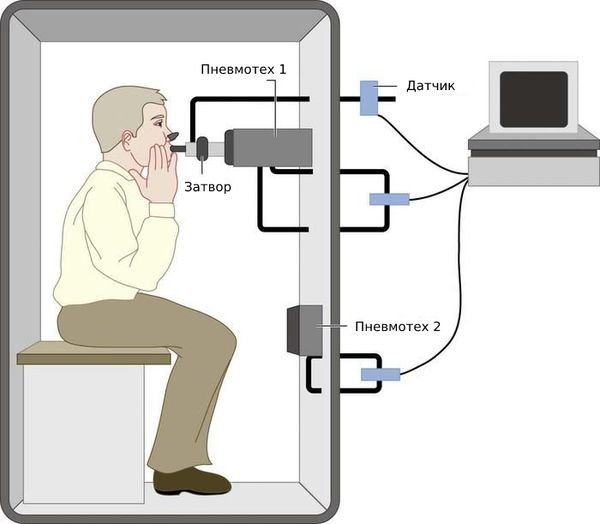
- Бодиплетизмография и исследование диффузионной способности лёгких — более точно анализируют работу лёгких и определяют объём мёртвого пространства и размер отдельной гигантской буллы. Эти исследования врач назначает перед планируемой операцией по поводу эмфиземы.
- УЗИ сердца — показывает давление в лёгочной артерии, которое появляется через несколько лет после возникновения эмфиземы лёгких.
Лечение эмфиземы легких
Эмфизема лёгких, как и ХОБЛ, — это хроническая болезнь, с которой люди живут всю жизнь, поэтому её нельзя вылечить, но можно замедлить прогрессирование, контролировать симптомы, предупреждать и лечить обострения [16].
Пациентам с эмфиземой лёгких следует отказаться от курения, причём это относится ко всем больным, вне зависимости от типа эмфиземы и стажа курения, поскольку прекращение курения замедляет прогрессирование болезни [12][13].
При эмфиземе также назначают препараты, снимающие спазм и отёк бронхов, и средства, которые облегчают отход мокроты, например АЦЦ и Флуимуцил.
При обострениях хронического бронхита, который сочетается с эмфиземой, к лечению добавляют антибактериальные препараты.
Лечение эмифиземы лёгких с ХОБЛ
Если эмфизема сопровождает ХОБЛ, то больному необходимо делать ежедневные ингаляции с бронхорасширяющими препаратами. Терапия длится всю жизнь за редкими исключениями, когда возникнет потребность отменить лекарство.
Чтобы предотвратить обострение ХОБЛ, пациентам важно вовремя заметить, что количество мокроты увеличилось, а её структура изменилась со слизистой на гнойную. Каждое обострение ХОБЛ активизирует процессы разрушения лёгочной ткани и приводит к обострению эмфиземы. Стоит отметить, что лёгочная ткань не восстанавливается.
Лечение эмфиземы лёгких генетической природы
Больному назначают внутривенную заместительную терапию альфа-1-антитрипсином, если у пациента выявили комплекс следующих факторов:
- дефицит альфа-1-антитрипсина с проведённым генотипированием;
- симптомы болезни;
- снижение параметров спирометрии.
Показатели КТ подтвердили, что такая терапия замедляет развитие болезни [14]. Этот препарат зарегистрирован в России.
Хирургическое лечение эмфиземы лёгких
Торакальные хирурги проводят операции по лечению эмфиземы. Среди них выделяют:
- Буллэктомию — удаление буллы. После неё поджатый участок лёгкого расправляется и начинает участвовать в дыхании и газообмене, уменьшая дыхательную недостаточность.
- Операцию по уменьшению объёма лёгких — удаление верхушки лёгкого для улучшения вентиляции лёгочной ткани. Проводят при развитии эмфиземы в верхней доле лёгких, когда пациента беспокоит выраженная одышка.
- Эндоскопическую установку бронхиального клапана — способствует вентиляции лёгкого в поражённом участке и предусматривает удаление мокроты и остаточного воздуха при выдохе через эндобронхиальный клапан. Однако учёные всё ещё изучают эффективность этого метода лечения.
- Трансплантацию лёгких — рекомендуется при выраженной эмфиземе с одышкой в спокойном состоянии или при минимальной физической нагрузке, которая сохраняется несмотря на медикаментозную и реабилитационную терапию.
Чтобы назначить операцию, необходимо получить консультацию многих специалистов, в частности пульмонолога, рентгенолога, терапевта и отоларинголога.
Реабилитация при эмфиземе лёгких
Практически все пациенты с эмфиземой нуждаются в реабилитации. Она включает в себя несколько компонентов:
- физические упражнения;
- нутритивную поддержку;
- обучение пациента;
- психологическую помощь.
Регулярные физические нагрузки увеличивают общую тренированность. Пациентам с ХОБЛ рекомендуют тренироваться на беговой дорожке или велоэргометре и упражняться с лёгкими гантелями два раза в неделю. Кроме того, следует ежедневно гулять пешком столько, сколько позволяет одышка и общее состояние (средняя протяжённость около 3–4 км). Такие занятия повышают физический тонус и снижают степень одышки [11].
Нутритивная поддержка необходима пациентам со сниженным весом и слабыми межрёберными мышцами. Их консультирует диетолог: корректирует суточный рацион и добавляет в ежедневную диету недостающие питательные вещества и витамины.
При обучении пациенту рассказывают о болезни, возможной профилактике обострений и учат правильно использовать ингаляционные препараты.
Психологическая помощь может потребоваться больным с выраженными симптомами, например длительной одышкой, поскольку такое состояние может спровоцировать депрессию.
Программу реабилитации составляют индивидуально для каждого больного.
Прогноз. Профилактика
Прогноз жизни и её качества зависит от провоцирующего фактора, который привёл к развитию эмфиземы. Например, при дефиците альфа-1-антитрипсина течение болезни и её исход зависят от генотипа белка и его уровня в крови. Наиболее неблагоприятный прогноз у пациентов с фенотипом ZZ, ZNull, NullNull [11][14].
Отказ от курения, стабильное течение ХОБЛ и своевременное предотвращение его обострений являются важными факторами для благоприятного прогноза жизни у пациента с эмфиземой [14].
Профилактика эмфиземы лёгких
Для профилактики эмфиземы необходимо:
- Отказаться от курения.
- Вакцинироваться против респираторных инфекций (например, COVID-19, гриппа и пневмококковой инфекции), так как острые болезни лёгких провоцируют прогрессирование эмфиземы.
- Исключить контакт с вредными веществами, раздражающими дыхательные пути, например с пылью, испарениями и дымом. Если пациент работает на вредном производстве, рекомендуется сменить место работы [11].
Чтобы оценить эффективность постоянного лечения и контролировать динамику течения болезни, нужно посещать врача 2–4 раза в год, даже при отсутствии симптомов. Если постоянные симптомы ярко выражены, врач усиливает терапию. Кроме того, пациент должен сообщить врачу о всех новых симптомах и обострениях, которые больной смог купировать самостоятельно. При постоянном контроле врач сможет уменьшить количество обострений, своевременно выявить осложнения болезни и устранить их [15].
From Wikipedia, the free encyclopedia
| Emphysema | |
|---|---|
 |
|
| Advanced centrilobular emphysema showing total lobule involvement on the left side | |
| Specialty | Pulmonology |
| Symptoms | Shortness of breath, chronic cough[1] |
| Usual onset | Over 35 years old[1] |
| Duration | Long term[1] |
| Causes | Tobacco smoking,[2] air pollution, genetics |
| Diagnostic method | Spirometry[3] |
| Differential diagnosis | Asthma, congestive heart failure, bronchiectasis, tuberculosis, obliterative bronchiolitis, diffuse panbronchiolitis[4] |
| Prevention | Stopping smoking, improving indoor and outdoor air quality, tobacco control measures[5] |
| Treatment | Pulmonary rehabilitation, long-term oxygen therapy, lung volume reduction[5] |
| Medication | Inhaled bronchodilators and corticosteroids[5] |
Emphysema, in general is any air-filled enlargement in the body’s tissues.[6] Specifically emphysema refers to the enlargement of air spaces (alveoli) in the lungs,[6] and is also known as pulmonary emphysema.
Emphysema is a lower respiratory tract disease,[7] characterised by enlarged air-filled spaces in the lungs, that can vary in size and may be very large. The spaces are caused by the breakdown of the walls of the alveoli, and they replace the spongy lung tissue. This reduces the total alveolar surface available for gas exchange leading to a reduction in oxygen supply for the blood.[8] Emphysema usually affects the middle aged or older population because it takes time to develop with the effects of tobacco smoking,[2] and other risk factors. Alpha-1 antitrypsin deficiency is a genetic risk factor that may lead to the condition presenting earlier.[9]
When associated with significant airflow limitation, emphysema is a major subtype of chronic obstructive pulmonary disease (COPD), a progressive lung disease characterized by long-term breathing problems and poor airflow.[10][11] Without COPD, the finding of emphysema on a CT lung scan still confers a higher mortality risk in tobacco smokers.[12] In 2016 in the United States there were 6,977 deaths from emphysema – 2.2 per 100,000 of the population.[13] Globally it accounts for 5% of all deaths.[14] A 2018 review of work on the effects of tobacco and cannabis smoking found that a possibly cumulative toxic effect could be a risk factor for developing emphysema, and spontaneous pneumothorax.[15][16]
There are four types of emphysema, three of which are related to the anatomy of the lobules of the lung – centrilobular or centriacinar, panlobular or panacinar, and paraseptal or distal acinar emphysema, and are not associated with fibrosis (scarring).[17] The fourth type is known as paracicatricial emphysema or irregular emphysema that involves the acinus irregularly and is associated with fibrosis.[17] Though the different types can be seen on imaging they are not well-defined clinically.[18] There are also a number of associated conditions including bullous emphysema, focal emphysema, and Ritalin lung. Only the first two types of emphysema – centrilobular and panlobular – are associated with significant airflow obstruction, with that of centrilobular emphysema around 20 times more common than panlobular. Centrilobular emphysema is the only type associated with smoking.[17]
Osteoporosis is often a comorbidity of emphysema. The use of systemic corticosteroids for treating exacerbations is a significant risk factor for osteoporosis, and their repeated use is recommended against.[19]
Signs and symptoms[edit]
Diagram of alveoli with emphysema
Emphysema is a respiratory disease of the lower respiratory tract.[7] It is commonly caused by tobacco smoking but a significant number of people are affected who either do not smoke, or have never smoked.[14] The presence of emphysema is a clear risk factor for the development of lung cancer, made stronger in those who smoke.[20]
Early symptoms of emphysema may vary from person to person. Symptoms can include a cough (with or without sputum), wheezing, a fast breathing rate, breathlessness on exertion, and a feeling of tightness in the chest. There may be frequent cold or flu infections.[21] Other symptoms may include anxiety, depression, fatigue, sleep problems and weight loss. Since these symptoms could also relate to other lung conditions or other health problems, emphysema is often under diagnosed.[22] The shortness of breath caused by emphysema can increase over time and develop into chronic obstructive pulmonary disease.
A sign of emphysema in smokers is the finding of a higher number of alveolar macrophages sampled from the bronchoalveolar lavage (BAL) in the lungs. The number can be four to six times greater in those who smoke than in non-smokers.[23]
Types[edit]
There are four main types of emphysema, three of which are related to the anatomy of the lobules of the lung – centrilobular or centriacinar, panlobular or panacinar, and paraseptal or distal acinar and are not associated with fibrosis (scarring).[17] Although fibrosis is not a normal feature of these subtypes, repair strategies in end-stage emphysema may lead to pulmonary fibrosis.[14] The fourth subtype is known as paracicatricial emphysema or irregular emphysema, involves the acinus irregularly and is associated with fibrosis.[17]
Only the first two types of emphysema – centrilobular, and panlobular are associated with significant airflow obstruction, with that of centrilobular emphysema around 20 times more common than panlobular.[17] The subtypes can be seen on imaging but are not well-defined clinically.[18]
There are also a number of associated conditions including bullous emphysema, focal emphysema, and Ritalin lung.
Centrilobular[edit]
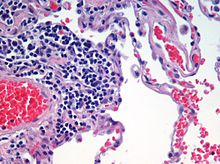
Stained lung tissue from end-stage emphysema.
Centrilobular emphysema, also called centriacinar emphysema, affects the centre of a pulmonary lobule (centrilobular) in the lung, the area around the terminal bronchiole, and the first respiratory bronchiole, and can be seen on imaging as an area around the tip of the visible pulmonary artery. Centrilobular emphysema is the most common type usually associated with smoking, and with chronic bronchitis.[17] The disease progresses from the centrilobular portion, leaving the lung parenchyma in the surrounding (perilobular) region preserved.[24] Usually the upper lobes of the lungs are affected.[17]
Panlobular[edit]
Panlobular emphysema, also called panacinar emphysema affects all of the alveoli in a lobule and can involve the whole lung or mainly the lower lobes.[18][25] This type of emphysema is associated with alpha-1 antitrypsin deficiency (A1AD or AATD), and Ritalin lung,[25] and is not related to smoking.[18]
Complications[edit]
Likely complications of centrilobular, and panlobular emphysema, some of which are life-threatening, include: respiratory failure, pneumonia, respiratory infections, pneumothorax, interstitial emphysema, pulmonary heart disease, and respiratory acidosis.[26]
Paraseptal[edit]
Paraseptal emphysema, also called distal acinar emphysema relates to emphysematous change next to a pleural surface, or to a fissure.[18][27] The cystic spaces known as blebs or bullae that form in paraseptal emphysema typically occur in just one layer beneath the pleura. This distinguishes it from the honeycombing of small cystic spaces seen in fibrosis that typically occurs in layers.[27] This type of emphysema is not associated with airflow obstruction.[28]
Bullous[edit]
When the subpleural bullae are significant, the emphysema is called bullous emphysema. Bullae can become extensive and combine to form giant bullae. These can be large enough to take up a third of a hemithorax, compress the lung parenchyma, and cause displacement. The emphysema is now termed giant bullous emphysema, more commonly called vanishing lung syndrome due to the compressed parenchyma.[29] A bleb or bulla may sometimes rupture and cause a pneumothorax.[17]
Paracicatricial[edit]
Paracicatricial emphysema, also known as irregular emphysema, is seen next to areas of fibrosis (scarring) as large spaces. The scarring is most often a result of silicosis, granulomatous infection, tuberculosis, or pulmonary infarction. It can be difficult to differentiate from the honeycombing of pulmonary fibrosis.[30]
HIV associated[edit]
Classic lung diseases are a complication of HIV/AIDS with emphysema being a source of disease. HIV is cited as a risk factor for the development of emphysema, and COPD regardless of smoking status.[31] Around 20 percent of those with HIV have increased emphysematous changes. This has suggested that an underlying mechanism related to HIV is a contributory factor in the development of emphysema. HIV associated emphysema occurs over a much shorter time than that associated with smoking; an earlier presentation is also seen in emphysema caused by alpha-1 antitrypsin deficiency. Both of these conditions predominantly show damage in the lower lungs which suggests a similarity between the two mechanisms.[32]
[edit]
Emphysema may develop in some people with alpha-1 antitrypsin deficiency, the only genotype of chronic obstructive pulmonary disease. This usually occurs a lot earlier, as does HIV associated emphysema than other types.[33]
Ritalin lung[edit]
The intravenous use of methylphenidate, commonly marketed as Ritalin and widely used as a stimulant drug in the treatment of attention deficit hyperactivity disorder, can lead to emphysematous changes known as Ritalin lung. The mechanism underlying this link is not clearly understood. Ritalin tablets contain talc as a filler, and these need to be crushed and dissolved for injecting. It has been suggested that the talc exposure causes granulomatosis leading to alveolar destruction. However, other intravenous drugs also contain talc and there is no associated emphysematous change. High resolution CT scanning shows the emphysema to be panlobular.[34]
CPFE[edit]
Combined pulmonary fibrosis and emphysema (CPFE) is a rare syndrome that shows upper-lobe emphysema, together with lower-lobe interstitial fibrosis. This is diagnosed by CT scan.[35] This syndrome presents a marked susceptibility for the development of pulmonary hypertension.[36]
SRIF[edit]
Smoking-related interstitial fibrosis (SRIF) is another type of fibrosis that occurs in emphysematous lungs and can be identified by pathologists. Unlike CPFE, this type of fibrosis is usually clinically occult (i.e., does not cause symptoms or imaging abnormalities). Occasionally, however, some patients with SRIF present with symptoms and radiologic findings of interstitial lung disease.[37]
Congenital lobar[edit]
Congenital lobar emphysema (CLE), also known as congenital lobar overinflation and infantile lobar emphysema,[38] is a neonatal condition associated with enlarged air spaces in the lungs of newborn infants. It is diagnosed around the time of birth or in the first 6 months of life, occurring more often in boys than girls. CLE affects the upper lung lobes more than the lower lobes, and the left lung more often than the right lung.[39] CLE is defined as the hyperinflation of one or more lobes of the lung due to the partial obstruction of the bronchus. This causes symptoms of pressure on the nearby organs. It is associated with several cardiac abnormalities such as patent ductus arteriosus, atrial septal defect, ventricular septal defect, and tetralogy of Fallot.[40] Although CLE may be caused by the abnormal development of bronchi, or compression of airways by nearby tissues, no cause is identified in half of cases.[39] CT scan of the lungs is useful in assessing the anatomy of the lung lobes and status of the neighbouring lobes on whether they are hypoplastic or not. Contrast-enhanced CT is useful in assessing vascular abnormalities and mediastinal masses.[40]
Focal[edit]
A large bulla and a smaller bleb illustrated
Focal emphysema, is a localized region of emphysema in the lung that is larger than alveoli, and often associated with coalworker’s pneumoconiosis.[41] This is also known as localized pulmonary emphysema.[42] Blebs and bullae may also be included as focal emphysema. These can be differentiated from the other type of enclosed air space known as a lung cyst by their size and wall thickness. A bleb or bulla has a wall thickness of less than 1 mm, and are smaller.[43]
Occupational[edit]
A number of occupations are associated with the development of emphysema due to the inhalation of varied gases and particles. In the US uranium mining that releases radon gas and particles has been shown to be a cause of emphysema deaths; the figures in the study included some miners who also smoked. Uranium mining and milling was found to create environmental pollution.[44]
The inhalation of coal mine dust that can result in coalworker’s pneumoconiosis is an independent risk factor for the development of emphysema. Focal emphysema is associated with the coal macule, and this extends into progressive centrilobular emphysema. Less commonly a variant of panlobular emphysema develops.[45]
Silicosis results from the inhalation of silica particles, and the formation of large silica nodules is associated with paracicatricial emphysema, with or without bullae.[46]
Ozone-induced emphysema[edit]
Ozone is another pollutant that can affect the respiratory system. Long-term exposure to ozone can result in emphysema.[47]
Osteoporosis[edit]
Osteoporosis is a major comorbidity of emphysema. Both conditions are associated with a low body mass index.[48] There is an association between treating emphysema, and osteoporosis; the use of systemic corticosteroids for treating exacerbations is a significant risk factor for osteoporosis, and their repeated use is not recommended.[19]
Other terms[edit]
Compensatory emphysema, is overinflation of part of a lung in response to either removal by surgery of another part of the lung or decreased size of another part of the lung.[49]
Pulmonary interstitial emphysema (PIE) is a collection of air outside of the normal air space of the alveoli, found as pneumatoses inside the connective tissue of the peribronchovascular sheaths, interlobular septa, and visceral pleura.
Lung volume reduction[edit]
Lung volume reduction may be offered to those with advanced emphysema. When other treatments fail, and the emphysema is located in the upper lobes, a surgical option may be possible.[50] A number of minimally invasive bronchoscopic procedures are increasingly used to reduce lung volume.[51]
Surgical[edit]
Where there is severe emphysema with significant hyperinflation that has proved unresponsive to other therapies, lung volume reduction surgery (LVRS) may be an option.[52][53] LVRS involves the removal of tissue from the lobe most damaged by emphysema, which allows the other lobes to expand and give improved function. The procedure appears to be particularly effective if the emphysema primarily involves the upper lobes; however, the procedure increases the risk of adverse events and early death in people who have diffuse emphysema.[54][50]
Bronchoscopic[edit]
Minimally invasive bronchoscopic procedures may be carried out to reduce lung volume. These include the use of valves, coils, or thermal ablation.[55][56] Endobronchial valves are one-way valves that may be used in those with severe hyperinflation resulting from advanced emphysema; a suitable target lobe and no collateral ventilation are required for this procedure. The placement of one or more valves in the lobe induces a partial collapse of the lobe that ensures a reduction in residual volume that improves lung function, the capacity for exercise, and quality of life.[57]
The placement of nitinol coils instead of valves is recommended where there is collateral ventilation that would prevent the use of valves.[58] Nitinol is a biocompatible shape-memory alloy.
Both of these techniques are associated with adverse effects, including persistent air leaks and cardiovascular complications. Bronchoscopic thermal vapor ablation has an improved profile. Heated water vapor is used to target affected lobe regions, which leads to permanent fibrosis and volume reduction. The procedure is able to target individual lobe segments, can be carried out regardless of collateral ventilation, and can be repeated with the natural advance of emphysema.[59]
Other surgeries[edit]
Lung transplantation – the replacement of either a single lung or both (bilateral) – may be considered in end-stage disease. A bilateral transplant is the preferred choice as complications can arise in a remaining single native lung; complications can include hyperinflation, pneumonia, and the development of lung cancer.[60] Careful selection as recommended by the National Emphysema Treatment Trial (NETT) for transplant surgeries is needed as in some cases there will be an increased risk of mortality.[50] Several factors including age, and poor exercise tolerance, using the BODE index need to be taken into account.[60] A transplant is only considered where there are no serious comorbidites.[51] A CT scan or a ventilation/perfusion scan may be useful in surgery considerations to evaluate cases for surgical interventions, and also to evaluate post-surgery responses.[61] A bullectomy may be carried out when a giant bulla occupies more than a third of a hemithorax.[51]
In other tissues[edit]
Trapped air can also develop in other tissues such as under the skin, known as subcutaneous emphysema. Orbital emphysema is the trapping of air in the orbit; a type of this is palpebral emphysema that affects just the eyelids.[62]
History[edit]
The terms emphysema and chronic bronchitis were formally defined in 1959 at the CIBA guest symposium, and in 1962 at the American Thoracic Society Committee meeting on Diagnostic Standards.[63] The word emphysema is derived from Ancient Greek ἐμφύσημα ‘inflation, swelling’[64] (referring to a lung inflated by air-filled spaces), itself from ἐμφυσάω emphysao ‘to blow in, to inflate’,[65] composed of ἐν en, meaning «in«, and φυσᾶ physa,[66] meaning «wind, blast«.[67][68]
René Laennec, the physician who invented the stethoscope, used the term emphysema in his book A Treatise on the Diseases of the Chest and of Mediate Auscultation (1837) to describe lungs that did not collapse when he opened the chest during an autopsy.[63] He noted that they did not collapse as usual because they were full of air and the airways were filled with mucus.[63] Early descriptions of probable emphysema include: in 1679 by T. Bonet of a condition of «voluminous lungs» and in 1769 by Giovanni Morgagni of lungs which were «turgid particularly from air».[63][69] In 1721 the first drawings of emphysema were made by Ruysh.[69] These were followed the illustrations of Matthew Baillie in 1789 and descriptions of the destructive nature of the condition.
References[edit]
- ^ a b c «Chronic obstructive pulmonary disease». nice.org.uk. National Institute for Health and Care Excellence. Retrieved 5 July 2021.
- ^ a b Laniado-Laborín, Rafael (January 2009). «Smoking and Chronic Obstructive Pulmonary Disease (COPD). Parallel Epidemics of the 21st Century». International Journal of Environmental Research and Public Health. MDPI. 6 (1: Smoking and Tobacco Control): 209–224. doi:10.3390/ijerph6010209. ISSN 1660-4601. PMC 2672326. PMID 19440278. S2CID 19615031.
- ^ Gold Report 2021, pp. 20–23, Chapter 2: Diagnosis and initial assessment.
- ^ Gold Report 2021, pp. 33–35, Chapter 2: Diagnosis and initial assessment.
- ^ a b c Gold Report 2021, pp. 40–46, Chapter 3: Evidence supporting prevention and maintenance therapy.
- ^ a b «Definition of Emphysema». www.merriam-webster.com. Retrieved 10 April 2023.
- ^ a b «ICD-11 — ICD-11 for Mortality and Morbidity Statistics». icd.who.int. Retrieved 9 August 2021.
- ^ Saladin, K (2011). Human anatomy (3rd ed.). McGraw-Hill. p. 650. ISBN 9780071222075.
- ^ Murphy, Andrew; Danaher, Luke. «Pulmonary emphysema». radiopaedia.org. Retrieved 16 August 2019.
- ^ Algusti, Alvar G.; et al. (2017). «Definition and Overview». Global Strategy for the Diagnosis, Management and Prevention of COPD. Global Initiative for Chronic Obstructive Lung Disease (GOLD). pp. 6–17.
- ^ Roversi, Sara; Corbetta, Lorenzo; Clini, Enrico (5 May 2017). «GOLD 2017 recommendations for COPD patients: toward a more personalized approach» (PDF). COPD Research and Practice. 3. doi:10.1186/s40749-017-0024-y.
- ^ Diedtra Henderson (2014-12-16). «Emphysema on CT Without COPD Predicts Higher Mortality Risk». Medscape.
- ^ «FastStats — Chronic Lower Respiratory Disease». www.cdc.gov. 23 May 2019. Retrieved 30 May 2019.
- ^ a b c Martini, K.; Frauenfelder, T. (November 2020). «Advances in imaging for lung emphysema». Annals of Translational Medicine. 8 (21): 1467. doi:10.21037/atm.2020.04.44. PMC 7723580. PMID 33313212.
- ^ Underner, M; Urban, T; Perriot, J; et al. (December 2018). «REVUE GÉNÉRALE — Pneumothorax spontané et emphysème pulmonaire chez les consommateurs de cannabis» [Spontaneous pneumothorax and lung emphysema in cannabis users]. Revue de pneumologie clinique (in French). 74 (6): 400–415. doi:10.1016/j.pneumo.2018.06.003. PMID 30420278. S2CID 59233744.
- ^ Coffey, Donavyn (15 November 2022). «Buzz Kill: Lung Damage Looks Worse in Pot Smokers». Medscape.
- ^ a b c d e f g h i Kumar 2018, pp. 498–501.
- ^ a b c d e Smith, B (January 2014). «Pulmonary emphysema subtypes on computed tomography: the MESA COPD study». Am J Med. 127 (1): 94.e7–23. doi:10.1016/j.amjmed.2013.09.020. PMC 3882898. PMID 24384106.
- ^ a b «COPD and comorbidities» (PDF). p. 133. Retrieved 24 September 2019.
- ^ Global Strategy for Prevention, Diagnosis and Management of COPD: 2021 Report (PDF). 25 November 2020. p. 123. Retrieved 3 October 2021.
- ^ «Emphysema». Retrieved 3 October 2021.
- ^ «Pulmonary Emphysema». www.hopkinsmedicine.org. 19 November 2019. Retrieved 3 October 2021.
- ^ Naeem, Ahmed; Rai, Sachchida N.; Pierre, Louisdon (2021). «Histology, Alveolar Macrophages». StatPearls. StatPearls Publishing. PMID 30020685. Retrieved 22 October 2021.
- ^ Takahashi, M; Fukuoka, J (2008). «Imaging of pulmonary emphysema: a pictorial review». International Journal of Chronic Obstructive Pulmonary Disease. 3 (2): 193–204. doi:10.2147/COPD.S2639. PMC 2629965. PMID 18686729.
- ^ a b Weerakkody, Yuranga (2013). «Panlobular emphysema». Radiopaedia. doi:10.53347/rid-21965. S2CID 239605521. Retrieved 22 May 2019.
- ^ Pahal, Parul; Avula, Akshay; Sharma, Sandeep (2021). «Emphysema». StatPearls. StatPearls Publishing. PMID 29489292. Retrieved 26 August 2021.
- ^ a b «Chest». Radiology assistant. Retrieved 20 June 2019.
- ^ Mosenifar, Zab (April 2019). «Chronic Obstructive Pulmonary Disease (COPD)». emedicine.medscape. Retrieved 25 July 2019.
- ^ Sharma, N.; Justaniah, A. M. (August 2009). «Vanishing lung syndrome (giant bullous emphysema):CT findings in 7 patients and a literature review». J Thoracic Imaging. 24 (3): 227–230. doi:10.1097/RTI.0b013e31819b9f2a. PMID 19704328. S2CID 882767.
- ^ Weerakkody, Yuranga. «Paracicatricial emphysema | Radiology Reference Article | Radiopaedia.org». Radiopaedia. Retrieved 28 July 2021.
- ^ Kumar, A; Mahajan, A; Salazar, EA; Pruitt, K; Guzman, CA; Clauss, MA; Almodovar, S; Dhillon, NK (30 June 2021). «Impact of human immunodeficiency virus on pulmonary vascular disease». Global Cardiology Science & Practice. 2021 (2): e202112. doi:10.21542/gcsp.2021.12. PMC 8272407. PMID 34285903.
- ^ Stephenson SE, Wilson CL, Crothers K, Attia EF, Wongtrakool C, Petrache I, Schnapp LM (April 2018). «Impact of HIV infection on α1-antitrypsin in the lung». Am J Physiol Lung Cell Mol Physiol. 314 (4): L583–L592. doi:10.1152/ajplung.00214.2017. PMC 5966776. PMID 29351445.
- ^ «Alpha-1 antitrypsin deficiency: MedlinePlus Genetics». medlineplus.gov. Retrieved 26 August 2021.
- ^ Sharma, R. «Ritalin lung». radiopaedia.org. Retrieved 9 July 2019.
- ^ Wand, O; Kramer, MR (January 2018). «The Syndrome of Combined Pulmonary Fibrosis and Emphysema — CPFE». Harefuah. 157 (1): 28–33. PMID 29374870.
- ^ Seeger, W (December 2013). «Pulmonary hypertension in chronic lung diseases». J Am Coll Cardiol. 62 (25 Suppl): 109–116. doi:10.1016/j.jacc.2013.10.036. PMID 24355635.
- ^ Vehar SJ, Yadav R, Mukhopadhyay S, Nathani A, Tolle LB (December 2022). «Smoking-Related Interstitial Fibrosis (SRIF) in Patients Presenting With Diffuse Parenchymal Lung Disease». Am J Clin Pathol. 159 (2): 146–157. doi:10.1093/ajcp/aqac144. PMID 36495281.
- ^ «UpToDate: Congenital lobar emphysema». Retrieved 10 July 2016.
- ^ a b Guidry, Christopher; McGahren, Eugene D. (June 2012). «Pediatric Chest I». Surgical Clinics of North America. 92 (3): 615–643. doi:10.1016/j.suc.2012.03.013. PMID 22595712.
- ^ a b Demir, Omer (May 2019). «Congenital lobar emphysema: diagnosis and treatment options». International Journal of Chronic Obstructive Pulmonary Disease. 14: 921–928. doi:10.2147/COPD.S170581. PMC 6507121. PMID 31118601.
- ^ Weinberger, S; Cockrill, B; Mandel, J (2019). Principles of pulmonary medicine (Seventh ed.). p. 147. ISBN 9780323523714.
- ^ Weerakkody, Yuranga. «Localised pulmonary emphysema | Radiology Reference Article | Radiopaedia.org». Radiopaedia. Retrieved 2 August 2021.
- ^ Gaillard, Frank. «Pulmonary bullae | Radiology Reference Article | Radiopaedia.org». Radiopaedia. Retrieved 16 June 2019.
- ^ «Worker Health Study Summaries — Uranium Miners | NIOSH | CDC». www.cdc.gov. 15 June 2020. Retrieved 29 July 2021.
- ^ «Pathology Basis of Occupational Lung Disease, Pneumoconiosis | NIOSH | CDC». www.cdc.gov. 5 August 2020. Retrieved 31 July 2021.
- ^ «Pathology Basis of Occupational Lung Disease, Silicosis | NIOSH | CDC». www.cdc.gov. 5 August 2020. Retrieved 31 July 2021.
- ^ Mumby S, Chung KF, Adcock IM (2019). «Transcriptional Effects of Ozone and Impact on Airway Inflammation». Front Immunol. 10: 1610. doi:10.3389/fimmu.2019.01610. PMC 6635463. PMID 31354743.
- ^ Martinez, CH; Han, MK (July 2012). «Contribution of the environment and comorbidities to chronic obstructive pulmonary disease phenotypes». The Medical Clinics of North America. 96 (4): 713–27. doi:10.1016/j.mcna.2012.02.007. PMC 4629222. PMID 22793940.
- ^ Han, Xinwei; Wang, Chen (2018). Airway Stenting in Interventional Radiology. Springer. p. 27. ISBN 9789811316197.
- ^ a b c Marchetti N, Criner GJ (August 2015). «Surgical Approaches to Treating Emphysema: Lung Volume Reduction Surgery, Bullectomy, and Lung Transplantation». Semin Respir Crit Care Med. 36 (4): 592–608. doi:10.1055/s-0035-1556064. PMID 26238644.
- ^ a b c Duffy S, Marchetti N, Criner GJ (September 2020). «Surgical Therapies for Chronic Obstructive Pulmonary Disease». Clin Chest Med. 41 (3): 559–566. doi:10.1016/j.ccm.2020.06.011. PMID 32800206. S2CID 221145423.
- ^ Gold Report 2021, p. 96, Chapter 4: Management of stable COPD.
- ^ van Geffen, WH; Slebos, DJ; Herth, FJ; et al. (April 2019). «Surgical and endoscopic interventions that reduce lung volume for emphysema: a systemic review and meta-analysis» (PDF). The Lancet. Respiratory Medicine. 7 (4): 313–324. doi:10.1016/S2213-2600(18)30431-4. PMID 30744937. S2CID 73428098.
- ^ van Agteren JE, Carson KV, Tiong LU, Smith BJ (October 2016). «Lung volume reduction surgery for diffuse emphysema». The Cochrane Database of Systematic Reviews. 2016 (10): CD001001. doi:10.1002/14651858.CD001001.pub3. PMC 6461146. PMID 27739074.
- ^ Gold Report 2021, pp. 60–65, Chapter 3: Evidence supporting prevention and maintenance therapy.
- ^ «1 Recommendations | Endobronchial valve insertion to reduce lung volume in emphysema | Guidance | NICE». www.nice.org.uk. Retrieved 7 July 2021.
- ^ Klooster K, Slebos DJ (May 2021). «Endobronchial Valves for the Treatment of Advanced Emphysema». Chest. 159 (5): 1833–1842. doi:10.1016/j.chest.2020.12.007. PMC 8129734. PMID 33345947.
- ^ Welling JB, Slebos DJ (August 2018). «Lung volume reduction with endobronchial coils for patients with emphysema». J Thorac Dis. 10 (Suppl 23): S2797–S2805. doi:10.21037/jtd.2017.12.95. PMC 6129816. PMID 30210833.
- ^ Valipour, Arschang (1 January 2017). «Bronchoscopic Thermal Vapour Ablation: Hot Stuff to Treat Emphysema Patients!». Archivos de Bronconeumología (English Edition). 53 (1): 1–2. doi:10.1016/j.arbr.2016.11.009. PMID 27916315. Retrieved 3 July 2021.
- ^ a b Inci I (November 2020). «Lung transplantation for emphysema». Ann Transl Med. 8 (21): 1473. doi:10.21037/atm-20-805. PMC 7723607. PMID 33313218.
- ^ Mortensen, Jann; Berg, Ronan M.G. (1 January 2019). «Lung Scintigraphy in COPD». Seminars in Nuclear Medicine. 49 (1): 16–21. doi:10.1053/j.semnuclmed.2018.10.010. PMID 30545511. S2CID 56486118.
- ^ Zimmer-Galler, Ingrid E.; Bartley, George B. (1 February 1994). «Orbital Emphysema: Case Reports and Review of the Literature». Mayo Clinic Proceedings. pp. 115–121. doi:10.1016/S0025-6196(12)61036-2. Retrieved 10 April 2023.
- ^ a b c d Petty TL (2006). «The history of COPD». International Journal of Chronic Obstructive Pulmonary Disease. 1 (1): 3–14. doi:10.2147/copd.2006.1.1.3. PMC 2706597. PMID 18046898.
- ^ «Greek Word Study Tool — ἐμφύσημα». www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ «Greek Word Study Tool». www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ «Greek Word Study Tool». www.perseus.tufts.edu. Retrieved 2021-08-25.
- ^ & Klein 1971, p. 245.
- ^ «Emphysema». Dictionary.com. Archived from the original on 24 November 2013. Retrieved 21 November 2013.
- ^ a b Wright & Churg 2008, pp. 693–705.
Bibliography[edit]
- Klein, Ernest (1971). A Comprehensive Etymological Dictionary of the English Language. Elsevier Publishing Company. ISBN 978-0-444-40930-0.
- Kumar, Vinay (2018). Robbins Basic Pathology. Elsevier. ISBN 9780323353175.
- Wright JL, Churg A (2008). «Pathologic Features of Chronic Obstructive Pulmonary Disease: Diagnostic Criteria and Differential Diagnosis» (PDF). In Fishman A, Elias J, Fishman J, Grippi M, Senior R, Pack A (eds.). Fishman’s Pulmonary Diseases and Disorders (4th ed.). McGraw-Hill. ISBN 978-0-07-164109-8. Archived from the original (PDF) on 2016-03-03. Retrieved 2021-08-14.
- «Gold report 2021» (PDF). Global Initiative for Chronic Obstructive Lung Disease. 2021.
External links[edit]
Эмфизема легких
Эмфизема легких – это хроническое неспецифическое заболевание легких, в основе которого лежит стойкое, необратимое расширение воздухоносных пространств и повышенное вздутие легочной ткани дистальнее концевых бронхиол. Эмфизема легких проявляется экспираторной одышкой, кашлем с небольшим количеством слизистой мокроты, признаками дыхательной недостаточности, рецидивирующими спонтанными пневмотораксами. Диагностика патологии проводится с учетом данных аускультации, рентгенографии и КТ легких, спирографии, анализа газового состава крови. Консервативное лечение эмфиземы легких включает прием бронхолитиков, глюкокортикоидов, кислородотерапию; в некоторых случаях показано резекционное хирургические вмешательство.
Общие сведения
Эмфизема легких (от греч. emphysema — вздутие) – патологическое изменение легочной ткани, характеризующееся ее повышенной воздушностью, вследствие расширения альвеол и деструкции альвеолярных стенок. Эмфизема легких выявляется у 4% пациентов, причем у мужчин встречается в 2 раза чаще, чем у женщин. Риск развития эмфиземы легких выше у пациентов с хроническими обструктивными заболеваниями легких, особенно после 60 лет. Клиническая и социальная значимость эмфиземы легких в практической пульмонологии определяется высоким процентом развития сердечно-легочных осложнений, нетрудоспособности, инвалидизации больных и возрастающей летальностью.
Эмфизема легких
Причины
Любые причины, приводящие к хроническому воспалению альвеол, стимулируют развитие эмфизематозных изменений. Вероятность развития эмфиземы легких повышается при наличии следующих факторов:
- врожденной недостаточности α-1 антитрипсина, приводящей к разрушению протеолитическими ферментами альвеолярной ткани легких;
- вдыхании табачного дыма, токсичных веществ и полютантов;
- нарушениях микроциркуляции в тканях легких;
- бронхиальной астме и хронических обструктивных заболеваниях легких;
- воспалительные процессы в респираторных бронхах и альвеолах;
- особенностей профессиональной деятельности, связанных с постоянным повышением давления воздуха в бронхах и альвеолярной ткани.
Патогенез
Под воздействием данных факторов происходит повреждение эластической ткани легких, снижение и утрата ее способности к воздухонаполнению и спадению. Переполненные воздухом легкие приводят к слипанию мелких бронхов при выдохе и нарушениям легочной вентиляции по обструктивному типу. Формирование клапанного механизма при эмфиземе легких вызывает вздутие и перерастяжение тканей легкого и формирование воздушных кист – булл. Разрывы булл могут вызывать эпизоды рецидивирующего спонтанного пневмоторакса.
Эмфизема легких сопровождается значительным увеличением легких в размерах, которые макроскопически становятся похожими на крупнопористую губку. При исследовании эмфизематозной легочной ткани под микроскопом наблюдается деструкция альвеолярных перегородок.
Классификация
Эмфизема легких подразделяется на первичную или врожденную, развивающуюся как самостоятельная патология, и вторичную, возникшую на фоне других заболеваний легких (чаще бронхита с обструктивным синдромом). По степени распространенности в легочной ткани выделяют локализованную и диффузную формы эмфиземы легких.
По степени вовлечения в патологический процесс ацинуса (структурно-функциональной единицы легких, обеспечивающей газообмен, и состоящей из разветвления терминальной бронхиолы с альвеолярными ходами, альвеолярными мешками и альвеолами) различают следующие виды эмфиземы легких:
- панлобулярную (панацинарную) — с поражением целого ацинуса;
- центрилобулярную (центриацинарную) – с поражением респираторных альвеол в центральной части ацинуса;
- перилобулярную (периацинарную) – с поражением дистальной части ацинуса;
- околорубцовую (иррегулярную или неравномерную);
- буллезную (буллезную болезнь легких при наличии воздушных кист — булл).
Особо выделяют врожденную долевую (лобарную) эмфизему легких и синдром Маклеода – эмфизему с неясной этиологией, поражающую одно легкое.
Симптомы эмфиземы легких
Ведущим симптомом эмфиземы легких является экспираторная одышка с затрудненным выдохом воздуха. Одышка носит прогрессирующий характер, возникая сначала при нагрузке, а затем и в спокойном состоянии, и зависит от степени дыхательной недостаточности. Пациенты с эмфиземой легких делают выдох через сомкнутые губы, одновременно надувая щеки (как бы «пыхтят»). Одышке сопутствует кашель с выделение скудной слизистой мокроты. О выраженной степени дыхательной недостаточности свидетельствуют цианоз, одутловатость лица, набухание вен шеи.
Пациенты с эмфиземой легких значительно теряют в весе, имеют кахектичный вид. Потеря массы тела при эмфиземе легких объясняется большими энергозатратами, расходуемыми на интенсивную работу дыхательных мышц. При буллезной форме эмфиземы легких возникают повторные эпизоды спонтанного пневмоторакса.
Осложнения
Прогрессирующее течение эмфиземы легких приводит к развитию необратимых патофизиологических изменений в сердечно-легочной системе. Спадение мелких бронхиол на выдохе приводит к нарушениям легочной вентиляции по обструктивному типу. Деструкция альвеол вызывает уменьшение функциональной легочной поверхности и явления выраженной дыхательной недостаточности.
Редукция сети капилляров в легких влечет за собой развитие легочной гипертензии и возрастание нагрузки на правые отделы сердца. При нарастающей правожелудочковой недостаточности возникают отеки нижних конечностей, асцит, гепатомегалия. Неотложным состоянием при эмфиземе легких является развитие спонтанного пневмоторакса, требующее дренирования плевральной полости и аспирации воздуха.
Диагностика
В анамнезе пациентов с эмфиземой легких отмечаются большой стаж курения, профессиональные вредности, хронические или наследственные заболевания легких. При осмотре пациентов с эмфиземой легких обращает внимание увеличенная, бочкообразная (цилиндрической формы) грудная клетка, расширенные межреберные промежутки и эпигастральный угол (тупой), выпячивание надключичных ямок, поверхностное дыхание с участием вспомогательной дыхательной мускулатуры.
Перкуторно определяется смещение нижних границ легких на 1-2 ребра книзу, коробочный звук по всей поверхности грудной клетки. Аускультативно при эмфиземе легких выслушивается ослабленное везикулярное («ватное») дыхание, глухие сердечные тона. В крови при выраженной дыхательной недостаточности выявляется эритроцитоз и повышение гемоглобина.
- Рентгендиагностика. При рентгенографии легких определяется повышение прозрачности легочных полей, обедненный сосудистый рисунок, ограничение подвижности купола диафрагмы и ее низкое расположение (спереди ниже уровня VI ребра), почти горизонтальное положение ребер, сужение сердечной тени, расширение загрудинного пространства. С помощью КТ легких уточняется наличие и расположение булл при буллезной эмфиземе легких.
- Исследование ФВД. Высокоинформативно при эмфиземе легких исследование функции внешнего дыхания: спирометрия, пикфлоуметрия и др. На ранних этапах развития эмфиземы легких выявляется обструкция дистальных отрезков дыхательных путей. Проведение теста с ингаляторами-бронходилататорами показывает необратимость обструкции, характерную для эмфиземы легких. Также при ФВД определяется снижение ЖЕЛ и пробы Тиффно.
- Лабораторные тесты. Анализ газового состава крови выявляет гипоксемию и гиперкапнию, клинический анализ – полицитемию (увеличение Hb, эритроцитов, вязкости крови). В план обследования необходимо включать анализ на α -1-ингибитор трипсина.
Лечение эмфиземы легких
Консервативная терапия
Специфическое лечение отсутствует. Первостепенным является устранение предрасполагающего к эмфиземе фактора (курения, вдыхания газов, токсических веществ, лечение хронических заболеваний органов дыхания).
Лекарственная терапия при эмфиземе легких симптоматическая. Показано пожизненное применение ингаляционных и таблетированных бронхолитиков (сальбутамола, фенотерола, теофиллина и др.) и глюкокортикоидов (будесонида, преднизолона). При сердечной и дыхательной недостаточности проводят оксигенотерапию, назначают диуретики. В комплекс лечения эмфиземы легких включают дыхательную гимнастику.
Хирургическое лечение
Хирургическое лечение эмфиземы легких заключается в проведении операции по уменьшению объема легких (торакоскопической буллэктомии). Суть метода сводится к резекции периферических участков легочной ткани, что вызывает «декомпрессию» остальной части легкого. Наблюдения за пациентами после перенесенной буллэктомии показывают улучшение функциональных показателей легких. Пациентам с эмфиземой легких показана трансплантация легких.
Прогноз и профилактика
Отсутствие адекватной терапии эмфиземы легких приводит к прогрессированию заболевания, нетрудоспособности и ранней инвалидизации вследствие развития дыхательной и сердечной недостаточности. Несмотря на то, что при эмфиземе легких происходят необратимые процессы, качество жизни пациентов можно повысить постоянно применяя ингаляционные препараты. Оперативное лечение буллезной эмфиземы легких несколько стабилизирует процесс и избавляет пациентов от рецидивирующих спонтанных пневмотораксов.
Существенным моментом профилактики эмфиземы легких является антитабачная пропаганда, направленная на предупреждение и борьбу с курением. Также необходимы раннее выявление и лечение пациентов с хроническим обструктивным бронхитом. Пациенты, страдающие ХОБЛ, подлежат наблюдению пульмонолога.
Эмфизема легких — лечение в Москве
Эмфизема легких: причины, симптомы, лечение
Причины
Классификация
Симптомы
Осложнения
Диагностика
Лечение
Прогноз и профилактика
Эмфизема легких (МКБ – J43) – хроническое заболевание легких с постоянно прогрессирующим течением, развитием повышения воздушности легочной ткани (гипервентиляции), легочно-сердечной недостаточности.
Болезнь чаще регистрируется в пожилом возрасте.
Клинические симптомы эмфиземы легких впервые описал французский врач и ученый Рене Лаэннек в 1826 году.
Причины эмфиземы легких
Эмфизема легких развивается, когда стенки альвеол теряют эластичность.
Изменения происходят при генетических нарушениях, когда вырабатывается недостаточно нужных ферментов.
К другим причинам, провоцирующим заболевание, относятся:
- Табачный дым, который содержит соединения, агрессивно влияющие на легкие. Это касается не только курящих, но и тех, кто находится в прокуренном помещении.
- Присутствие в воздухе поллютантов, веществ, загрязняющих атмосферу. К ним относятся мельчайшие пылевые фракции, диоксид азота и диоксид серы; есть и другие раздражители, приводящие к поражению легких.
- Регулярное употребление алкоголя, хроническая интоксикация продуктами распада этилового спирта.
- Частые вирусные и бактериальные воспалительные заболевания дыхательных путей, склонность к повторным респираторным вирусным инфекциям, обусловленная снижением активности иммунитета.
К предрасполагающим причинам развития эмфиземы легких относятся профессиональные вредные факторы, проживание в мегаполисах или вблизи активно действующих промышленных предприятий, а также различные иммунодефициты, приводящие к частым вирусным поражениям дыхательных путей.
Классификация эмфиземы легких
По происхождению различают следующие виды эмфиземы легких:
- первичную, или врожденную, обусловленную генетическими нарушениями наследственного происхождения, часто сопровождается циррозом печени;
- вторичную, являющуюся следствием различных причин, в том числе и других болезней.
По распространению патологического процесса выделяют:
- локализованную, или очаговую;
- диффузную, или распространенную.
С учетом анатомического расположения пораженных участков легких описаны:
- панацинарная, или панлобулярная, когда вовлечен полностью ацинус (единица легочной ткани, в которой происходит газообмен);
- проксимальная, центроацинарная, в этом случае преимущественно нарушена вентиляция в средней части ацинуса;
- дистальная, периферическая, периацинарная, парасептальная эмфизема с поражением в большей степени периферии ацинуса;
- околорубцовая, возникающая в непосредственной близости от уплотнения легочной ткани, появившегося в результате перенесенного воспаления или травмы, фиброза или рубца;
- буллезная с формированием полостей диаметром более половины сантиметра, которые получили названия булл.
Симптомы эмфиземы легких
Особенностью эмфиземы легких является то, что на ранних этапах она протекает незаметно, и симптомы появляются уже при развитии осложнений.
Основным симптомом является нарастающая одышка. Она развивается медленно. Сначала отмечается только при физической нагрузке, потом постепенно теряется возможность активно передвигаться, даже в покое организм работает на пределе возможного. Одышка экспираторная, характеризуется небольшим кратковременным активным вдохом и протяжным, продолжительным выдохом, который иногда прерывается. Больной как бы «пыхтит», делая выдох с практически закрытым ртом и надувая щеки.
Лицо при этом приобретает розовый оттенок. Раньше таких больных называли «розовыми пыхтельщиками».
Кашель не самый характерный признак эмфиземы легких, он носит непродуктивный характер, неинтенсивный, мокроты мало, она слизистая, скудная и прозрачная.
У пациентов обычно уменьшается масса тела в результате усиленной работы дыхательных мышц.
Грудная клетка деформируется, внешне напоминает бочку.
Из-за недостатка кислорода кожа становится сухой и тонкой, волосы ломкими и тусклыми.
У больных уменьшается работоспособность, снижается память и ухудшается сообразительность.
Обычно эмфизема легких сочетается с хроническим обструктивным бронхитом, носит смешанный характер.
В таких случаях говорят о хронической обструктивной болезни легких (ХОБЛ). Она может протекать с преобладанием симптомов эмфиземы, и тогда в клинической картине основной жалобой будет одышка.
Другой вариант течения – бронхитический, и среди симптомов болезни основными будут влажный кашель и затрудненное дыхание.
Осложнения эмфиземы легких
- Дыхательная недостаточность, имеющая хроническое течение. Ее проявлениями будут прогрессирующая одышка, снижение трудоспособности, бледность кожных покровов, цианоз, головная боль, эпизоды потери сознания. У больных с хронической дыхательной недостаточностью формируются изменения конечных фаланг, и пальцы приобретают вид барабанных палочек.
- Сердечная недостаточность развивается на фоне прогрессирующей легочной недостаточности, и основными симптомами являются учащенное сердцебиение, прогрессирующий цианоз и появление отеков.
- При буллезной эмфиземе легких может развиться спонтанный пневмоторакс, для него характерно внезапное появление болей в грудной клетке, прогрессирующее нарастание симптомов легочно-сердечной недостаточности.
Диагностика эмфиземы легких
Диагностические мероприятия начинаются с анализа жалоб больного и осмотра. Обязательно проводится выслушивание (аускультация) легких, при этом дыхание равномерно ослабленное.
При перкуссии над легкими характерный коробочный звук.
Внешне больные обычно пониженного питания, с бочкообразной грудной клеткой. Выражена одышка, усиливающаяся при малейшем движении.
Для уточнения состояния легочной паренхимы проводятся:
- Рентген, на котором эмфизема легких проявляется повышением прозрачности легочного рисунка.
- Компьютерная томография (КТ), имеющая важное значение при подозрении на спонтанный пневмоторакс и позволяющая оценить размер и локализацию булл.
- Определение функции внешнего дыхания (ФВД), оценивающей степень функциональных нарушений.
- Оценка оксигенации с использованием пульсоксиметра.
Дополнительными диагностическими критериями, позволяющими судить о состоянии организма, являются показатели общего анализа крови, общего анализа мочи, результаты исследования мокроты.
Лечение эмфиземы легких
К сожалению, эффективных методов лечения самого патологического процесса пока нет.
Проводится терапия с применением препаратов, оказывающих симптоматическую помощь при эмфиземе легких.
Используются:
- бронхолитики;
- средства, разжижающие и выводящие мокроту;
- антибиотики при наличии воспаления;
- глюкокортикостероиды с противовоспалительной и десенсибилизирующей целью.
Важное значение имеют вспомогательные лечебные методики, проведение дыхательной гимнастики, обучение пациентов технике правильного дыхания.
Каждый больной, у которого диагностирована эмфизема легких, должен следить за своим дыханием, знать, как дышать.
Последовательность правильного дыхания такая:
- вдыхать через нос, при этом стараться не поднимать плечи;
- выдыхать продолжительно и постепенно, не надувая щеки (даже можно придерживать их ладонями).
При поддержании правильного дыхания возникают условия для улучшения подвижности грудной клетки, восстановления мышц туловища и сохранения подвижности диафрагмы.
Научившись правильно дышать, можно переходить к комплексу специальных дыхательных упражнений, позволяющих уменьшить проявления легочно-сердечной недостаточности, повысить снабжение организма кислородом и улучшить общее самочувствие.
Среди самых простых упражнений:
- ходьба в умеренном темпе с вдохом на 1–2 и выдохом на 1–2–3–4–5;
- сидя на стуле в удобной позе, произносить согласные звуки, ощущая в груди вибрацию, продолжительность около 3 минут;
- лежа на спине, при вдохе подтягивать колени к груди, а на выдохе распрямлять ноги.
Прогноз и профилактика эмфиземы легких
Профилактические меры сводятся к тому, чтобы по возможности как можно раньше выявить и замедлить прогрессирование патологического процесса.
Для этого надо:
- остерегаться всех провоцирующих моментов;
- не курить;
- стараться меньше болеть респираторными инфекциями, своевременно проводить вакцинацию от возможных возбудителей, поражающих легкие;
- не заниматься самолечением;
- научиться правильно дышать и выполнять дыхательную гимнастику несколько раз в день;
- больше бывать на свежем воздухе.
Прогноз для больных эмфиземой легких во многом зависит от самих пациентов. Болезнь не вылечивается и постоянно прогрессирует, приводя к инвалидности. Но этот процесс можно замедлить и приостановить. Главное тщательно и неукоснительно выполнять все предписания лечащего врача.
Услуги
- Название
- Прием (осмотр, консультация) врача-пульмонолога первичный2300
- Прием (осмотр, консультация) врача-пульмонолога повторный1900
- Прием (осмотр, консультация) врача-терапевта первичный2300
- Прием (осмотр, консультация) врача-терапевта повторный1900