Тиреоидит Риделя (Зоб Риделя, Фиброзный инвазивный тиреоидит)
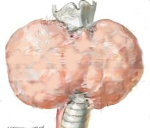
Тиреоидит Риделя – это висцеральный фиброматоз, характеризующийся замещением функциональной ткани паренхимы щитовидной железы соединительной тканью. Фиброз нередко распространяется на нервно-сосудистый пучок шеи, трахею и пищевод. Пациентов беспокоит дискомфорт в области горла – сдавливание, ощущение кома или инородного тела, усиливающееся во время глотания. На поздних стадиях ограничивается подвижность языка, кадыка. Для установления диагноза используются КТ и УЗИ щитовидной железы, тонкоигольная аспирационная биопсия узлов. Лечение хирургическое – резекция перешейка, гемитиреоидэктомия, тиреоидэктомия.
Общие сведения
Во второй половине XIX века немецкий хирург Б. Ридель первым описал форму тиреоидита, при которой зоб формируется в результате постепенного роста соединительной ткани. Синонимичные названия тиреоидита Риделя – фиброзный тиреоидит, фиброзно-инвазивный зоб. Патология имеет хроническое течение, диагностируется очень редко. На ее долю приходится 0,05% случаев от всех заболеваний щитовидной железы. Распространенность среди прооперированных пациентов составляет 0,01%. Диагноз фиброзного тиреоидита может быть подтвержден у лиц любого возраста, однако заболеваемость повышается в промежутке 35-60 лет. Патология заметно чаще встречается у женщин.
Тиреоидит Риделя
Причины
В настоящее время не существует единой точки зрения на факторы, провоцирующие формирование и рост фиброзно-инвазивного зоба. Некоторые исследователи предполагают, что тиреоидит Риделя имеет аутоиммунное происхождение и представляет собой финальную стадию болезни Хашимото. Однако подтвердить это предположение не удается, поскольку антитела в плазме крови пациентов не обнаруживаются. Согласно другой теории, фиброматозный тиреоидит является специфической стадией подострого тиреоидита. Но информация, объективно подтверждающая переход гранулематозной формы в фиброзную, отсутствует.
Как наиболее вероятный провоцирующий фактор болезни рассматривается вирусная инфекция. Вирусы поступают в область железы по кровеносным или лимфатическим сосудам. Воспаление протекает на фоне разрастания соединительной ткани, образования зоба. Нередко фиброзные изменения распространяются не только на железу, но и на находящиеся рядом ткани и органы. Характерно сочетание тиреоидита Риделя с висцеральными фиброматозами: склерозирующим холангитом, ретробульбарным фиброзом, болезнью Ормонда. Это доказывает системное происхождение заболевания.
Патогенез
Большинство исследователей в качестве патофизиологической основы тиреоидита Риделя рассматривают системный инфекционный процесс, нарушающий производство коллагена – белковых молекул, являющихся основой разных видов соединительных тканей. Воспаление и реакция на инфекцию запускают интенсивное деление клеток фиброзной ткани, которая постепенно замещает паренхиму щитовидной железы. Формируется уплотнение – зоб. Со временем соединительнотканные разрастания сдавливают пищевод, трахею, кровеносные сосуды, близлежащие мышцы и нервы.
Снижение гормональной активности нехарактерно, гипотиреоз может возникнуть только при длительном течении болезни. Пораженные участки железы похожи на опухолевидные образования, имеют плотную консистенцию, слегка бугристую поверхность. Все железистая ткань или ее часть заключены в капсулу. Постепенно между этой капсулой и расположенными рядом органами формируются соединительнотканные спайки.
Симптомы тиреоидита Риделя
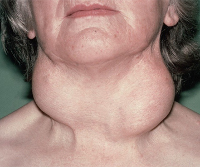
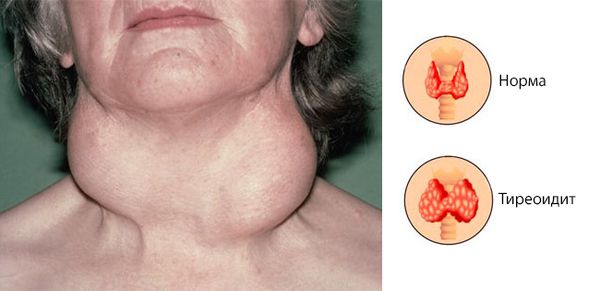
Поскольку заболевание протекает хронически, состояние больных долго остается удовлетворительным. Щитовидная железа увеличивается, уплотняется. Болезненность отсутствует. Происходящие в органе изменения субъективно не распознаются на протяжении нескольких лет после начала патологического процесса. Первые симптомы возникают, когда зоб увеличивается настолько, что начинает сдавливать окружающие ткани или когда фиброзная ткань прорастает в близлежащие органы.
Пациенты жалуются на дискомфорт при глотании, чувство сжатия, сдавливания в передней части шеи, затрудненное дыхание, одышку, осиплость голоса, кашель. Нередко они сообщают об ощущении кома либо инородного предмета в горле. Степень выраженности клинической картины обусловлена интенсивностью сдавливания пищевода и трахеи. Так, у одних больных дыхание непривычно учащается при физической нагрузке, у других в состоянии покоя развиваются приступы удушья и прогрессирующие расстройства глотания. Для женщин более характерна ограниченность подвижности задней части языка, для мужчин – обездвиженность кадыка.
Осложнения
При отсутствии лечения соединительнотканные разрастания в значительной мере замещают паренхиму железы, в итоге развивается гипотиреоз – недостаточность производства гормонов. Нарушается белковый и кислотно-основной обмен, жидкость задерживается в тканях, формируется муцинозный отек – микседема. Существует риск перерождения фиброзной ткани в злокачественное новообразование, поэтому важна своевременная патоморфологическая дифференциальная диагностика, включающая биопсию материала из пораженного участка.
Диагностика
Для постановки диагноза используются результаты комплексного обследования, включающего клинический, физикальный, инструментальный и лабораторный методы. Первичное обследование проводит врач-эндокринолог. Он выясняет симптомы болезни (характерно медленное прогрессирование, расстройства дыхания, глотания, голосообразования), уточняет наличие других видов висцеральных фиброматозов. Для подтверждения фиброзного зоба, исключения рака щитовидной железы, тиреоидита Хашимото применяются следующие методики:
- Осмотр, пальпация. Размер железы увеличен, поверхность неоднородная, бугристая, плотная, твердая, обычно безболезненная. В зависимости от сформированности спаек и стадии заболевания железа частично подвижна либо полностью фиксирована. Кожные покровы пораженной области без изменений. Кожа легко собирается в складку (не вовлечена в спаечный процесс). Подчелюстные лимфоузлы нормального размера.
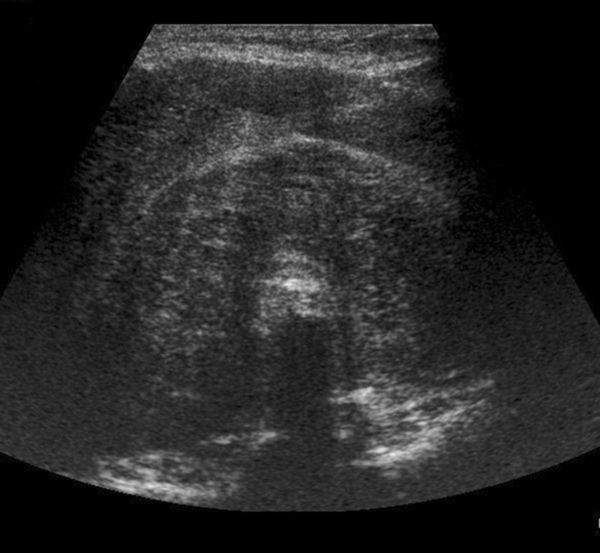
- Эхография. УЗИ щитовидной железы показано всем пациентам. Метод позволяет оценить объем замещения функциональной ткани соединительной. Подтверждается выявленное при физикальном обследовании увеличение размера и уплотненность железы, утолщение капсулы.
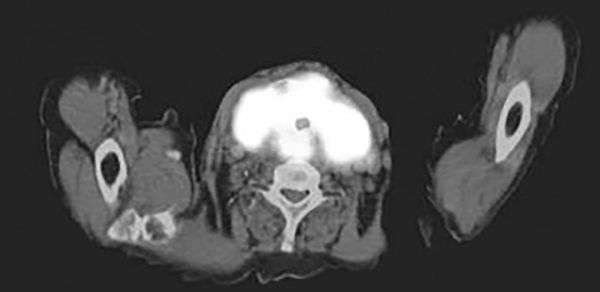
- МСКТ щитовидной железы. Если в ходе пальпации определяется значительное уплотнение зоба и/или предполагается его сращение с другими тканями, назначается МСК-томография щитовидной железы. Результат сканирования подтверждает сдавливание трахеи, пищевода.
- Пункционная биопсия. Из-за необходимости дифференциации фиброзного и онкологического процесса большинству пациентов рекомендуется проведение биопсии с гистологическим исследованием. Данные подтверждают доброкачественность пункционного материала. В сложных случаях проводится повторное (послеоперационное) исследование тканей удаленной железы.
- Анализ на аутоантитела. В рамках дифференциальной диагностики фиброзного инвазивного и аутоиммунного тиреоидита назначается лабораторный тест на выявление в крови повышенного титра АТ-ТГ и анти-ТПО. При тиреоидите Риделя данные анализа отрицательны.
Лечение тиреоидита Риделя
Фиброзную ткань удаляют хирургическим путем. Из-за особенностей течения болезни операцию проводят в плановом порядке. На этапе подготовки, а также в послеоперационном периоде пациентов направляют на диспансерное наблюдение к эндокринологам и хирургам. После оперативного вмешательства больным назначают препараты тиреоидных гормонов и кальция, витамин D. Выбор метода лечения зависит от стадии заболевания и распространенности фиброза:
- Экстирпация перешейка железы. Перешеек расположен наиболее близко к гортани и более всего подвержен фиброзу, поэтому его резекция нередко способствует устранению симптомов болезни. При этом железа остается функционально активной.
- Гемитиреоидэктомия. Удаление одной доли железы и перешейка рекомендуется при одностороннем фиброматозном процессе. Гемитиреоидэктомия позволяет устранить заболевание, сохранив гормональную функцию железы. Оставшаяся доля спустя некоторое время адаптируется к потребностям организма и начинает вырабатывать большее количество гормонов.
- Тиреоидэктомия. Полное удаление железы необходимо при сильном сдавливании трахеи, приводящем к удушью, при невозможности исключить злокачественность новообразования. Удаляют ткань железы, все спайки и сращения. После операции выполнят гистологическое исследование биоматериала. Пациентам показана пожизненная гормонозаместительная терапия.
Прогноз и профилактика
Хирургическая операция – достаточно эффективный метод лечения тиреоидита Риделя. Прогноз у большинства больных благоприятный, вероятность рецидива низкая. Для предупреждения повторного развития фиброматоза пациентам необходимы периодические (не реже 1 раза в полугодие) осмотры эндокринолога. Профилактика заболевания не разработана, поскольку отсутствует единое мнение о его причинах. Лицам из групп риска, имеющим фиброз в других органах, рекомендуются регулярные скрининговые обследования с целью раннего выявления тиреоидита.
|
Литература 1. Дооперационная диагностика и лечение тиреоидита Риделя/ Зубеев П.С., Коновалов В.А., Орлинская Н.Ю., Бедерина Е.Л., Саранцев Б.В., Жуков М.А.// Медицинский альманах. – 2010 — №3 (12). 2. Эндокринология. Ч. 2: Учебно-методическое пособие/ Ваюта Н.П., Кулагина Т.И., Везикова Н.Н. — 2010. 3. Заболевания щитовидной железы: Практическое руководство/ Валдина Е.А. – 2006. |
Код МКБ-10 E06.5 |
Тиреоидит Риделя — лечение в Москве
Также:
Фиброзный тиреоидит, зоб Риделя, фиброзно-инвазивный тиреоидит, деревянистый зоб, хронический склерозирующий тиреоидит.
Версия: Справочник заболеваний MedElement
Категории МКБ:
Другой хронический тиреоидит (E06.5)
Разделы медицины:
Эндокринология
Общая информация
Краткое описание
Данный вид тиреоидита характеризуется диффузным увеличением щитовидной железы (ЩЖ), нормальная структура которой замещается фиброзной тканью с небольшой
инфильтрацией
лимфоцитами и плазматическими клетками.
Это заболевание впервые было описано швейцарским хирургом Риделем в 1896 года. В некоторых литературных источниках оно встречается под следующими названиями: зоб Риделя, фиброзно-инвазивный тиреоидит, деревянистый зоб, хронический склерозирующий тиреоидит. Наиболее известное название — фиброзный тиреоидит.
Встречается реже, чем аутоиммунный тиреоидит, в возрасте 23-78 лет, хотя большинство случаев приходится на 40-60 лет. Зоб, развивающийся в этом случае, отличается необычной плотностью (каменный или деревянный зоб) и может захватывать одну или обе доли ЩЖ. В патологический процесс вовлекаются не только
строма
ЩЖ, но и ее капсула, а также окружающие ткани (мышцы, нервы, сосуды).
Основными предъявляемыми жалобами являются: нарушение глотания, дыхания, кашель, иногда
афония
, увеличение зоба. Заболевание прогрессирует годами, приводя к
гипотиреозу
. В некоторых случаях возможно появление судорог, как результата распространения фиброзного процесса на околощитовидные железы, и развитие
гипопаратиреоза
.
Лечение в большинстве случаев хирургическое. Показаны гормоны ЩЖ, даже при отсутствии признаков гипотиреоза; препараты кальция и витамина D при явлениях гипoпаратиреоза.
Этиология и патогенез
Этиология и патогенез до конца не выяснены. Предположение, что фиброзный тиреоидит является последующей стадией аутоиммунного тиреоидита, не разделяют многие исследователи. Однако, описаны случаи сочетания фиброзного тиреоидита с аутоиммунным тиреоидитом и диффузным токсическим зобом. По данным I.D.Hay (1985), у 45% больных фиброзным тиреоидитом выявляют антитела к антигенам щитовидной железы, что свидетельствует о возможности участия определенных аутоиммунных механизмов.
Эпидемиология
Очень редкая форма тиреоидита. По данным клиники Мейо (США), на 42 000 операций на щитовидной железе отмечено всего 0,05% случаев зоба (1,06 на 100 000 населения). Заболевание чаще наблюдается у женщин, чем у мужчин (соотношение 1:2 — 1:4), в возрасте старше 50 лет.
Факторы и группы риска
— люди, болевшие диффузным токсическим зобом;
— больные аутоиммунным тиреоидитом;
— больные с любой формой эндемического зоба;
— перенесшие операцию на щитовидной железе;
— больные с сахарным диабетом;
— люди, страдающие аллергическими и аутоиммунными заболеваниями;
— женщины старше 50 лет;
— люди, имеющие наследственную предрасположенность.
Клиническая картина
Cимптомы, течение
Заболевание обычно имеет постепенное начало. Субъективные жалобы отсутствуют, однако, в ряде случаев больных беспокоит чувство «кома» и давления в области щитовидной железы.
Последующее увеличение размеров зоба и прирастание к соседним органам (гортань, пищевод, сосуды, нервы) обуславливает возникновение следующих проявлений:
— затруднение дыхания;
— боль при глотании;
— сухой кашель;
— осиплость голоса вплоть до
афонии
;
— расстройства кровообращения.
Щитовидная железа обычно увеличена; при пальпации безболезненна, деревянистой плотности, с гладкой поверхностью. Подвижность щитовидной железы ограничена или полностью утрачена вследствие спаек с окружающими тканями. Кожа над щитовидной железой не спаяна с ней, легко берется в складку. Лимфатические узлы не увеличены. Температура тела не повышена. В некоторых случаях увеличение зоба может сопровождаться усиливающимися явлениями гипотиреоза. Значительно реже фиксируются судороги, как результат распространения фиброзного процесса на околощитовидные железы, и развитие гипопаратиреоза.
Диагностика
Сканограмма: холодные узлы.
Пункционная биопсия: участки фиброза с элементами лимфоцитарной инфильтрации. В связи возникающей трудностью при взятии пункционного материала (значительная плотность щитовидной железы) и затруднением интерпретации полученных данных (схожая гистологическая картина с раком щитовидной железы) целесообразно проводить открытую биопсию и взятия
ad oculos
определенного количества ткани для гистологического исследования.
Рентгенодиагностика. При рентгенологическом исследовании часто выявляется смещение или сужение пищевода или трахеи.
Лабораторная диагностика
Лабораторные данные: изменений периферической крови нет; иногда наблюдается увеличение СОЭ.
Показатели основного обмена в пределах нормы или несколько снижены.
Гормоны щитовидной железы: уровень св.Т3 и Т4 в норме или понижен.
Антитела к антигенам щитовидной железы: не обнаруживают или обнаруживают в низком титре.
Дифференциальный диагноз
Дифференциальную диагностику проводят с аутоиммунным тиреоидитом и раком щитовидной железы.
О наличии аутоиммунного тиреоидита свидетельствуют умеренная плотность щитовидной железы, подвижность ее при пальпации, а также повышение титра циркулирующих антитиреоидных антител (АТ-ТПО, АТ-ТГ).
Исключить рак щитовидной железы можно только после гистологического исследования пораженной доли щитовидной железы.
Осложнения
—
гипотиреоз
в исходе заболевания;
— компрессионный синдром (осиплость голоса, затруднение глотания, дыхания).
Лечение
При фиброзном тиреоидите лечение хирургическое. Проводится полная резекция щитовидной железы с максимальным иссечением фиброзной ткани и сращений.
В последующем назначается заместительная гормональная терапия тиреоидными гормонами.
Назначение гормонов щитовидной железы показано даже при отсутствии клинических симптомов гипотиреоза.
Препараты кальция и витамина D — при явлениях гипопаратиреоза.
Прогноз
Для фиброзного тиреоидита характерно длительное прогрессирующее течение с развитием гипотиреоза и компрессионных явлений. После хирургического лечения прогноз благоприятный.
Госпитализация
Госпитализация показана по поводу хирургического лечения компрессионного синдрома, от 7 до 14 дней — в зависимости от объема планируемой операции. Срок стационарного обследования и лечения по поводу развившегося гипотиреоза зависит от степени тяжести последнего.
Профилактика
Первичная профилактика отсутствует.
Информация
Источники и литература
-
-
Braverman L. Diseases of the thyroid. — Humana Press, 2003
-
Балаболкин М.И., Клебанова Е.М., Креминская В.М. Дифференциальная диагностика и лечение эндокринных заболеваний. Руководство, М., 2002
- стр. 270-271
-
Дедов И.И, Мельниченко Г.А. Эндокринология. Национальное руководство, 2012.
-
Дедов И.И., Мельниченко Г.А., Андреева В.Н. Рациональная фармакотерапия заболеваний эндокринной системы и нарушений обмена веществ. Руководство для практикующих врачей, М., 2006
-
Дедов И.И., Мельниченко Г.А., Пронин В.С. Клиника и диагностика эндокринных нарушений. Учебно-методическое пособие, М., 2005
-
Дедов И.И., Мельниченко Г.А., Фадеев В.В. Эндокринология. Учебник для ВУЗов, М., 2007
- стр. 142-143
-
Ефимов А.С, Боднар П.Н., Зелинский Б.А. Эндокринология, К,1983
- стр. 143
-
Старкова Н.Т. Руководство по клинической эндокринологии, СПб, 1996
- стр. 169
-
Харрисон Т.Р. Внутренние болезни. Книга 9.Эндокринология. Патология костной ткани. Нарушение минерального обмена. М.:Медицина,1997
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники. Стандарты лечения
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»

- Профессиональные медицинские справочники
- Коммуникация с пациентами: онлайн-консультация, отзывы, запись на приём
Скачать приложение для ANDROID / для iOS
Внимание!
Если вы не являетесь медицинским специалистом:
-
Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
-
Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
-
Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
-
Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
-
Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Дата публикации 29 сентября 2021Обновлено 29 сентября 2021
Определение болезни. Причины заболевания
Тиреоидит Риделя (Riedel’s thyroiditis) — это очень редкое хроническое воспалительное заболевание щитовидной железы. Оно проявляется фиброзом, при котором соединительная ткань разрастается и замещает ткани щитовидной железы.
Болезнь ещё называют фиброзным тиреоидитом и фиброзно-инвазивным зобом.
При тиреоидите Риделя щитовидная железа сильно увеличивается, уплотняется и может сдавливать трахею, пищевод, сонные артерии и внутренние яремные вены. У пациента утолщается шея, нарушаются её контуры, возникает дискомфорт при глотании, чувство кома в горле и желание откашляться.
Впервые патология упоминается в 1864 году в трудах австрийского хирурга С. Семпла. В 1896 году немецкий анатом Бергард Ридель подробно описал разрастание щитовидной железы с распространением ткани на трахею и сосуды [1]. С тех пор в честь него заболевание называют тиреоидитом Риделя.
Распространённость
На 2010 год в мире описано всего около 200 случаев тиреоидита Риделя [14].
Причины тиреоидита Риделя
В основе заболевания лежит аутоиммунное поражение щитовидной железы, но как именно развивается болезнь до конца не изучено. По последним данным, она возникает из-за действия иммуноглобулина группы G (IgG4-RD), который вызывает воспаление и разрастание соединительной ткани, т. е. фиброз. Под влиянием IgG4-RD фиброз может начаться и в других органах, например в печени и жёлчном пузыре, из-за чего нарушаются их функции.
Факторы риска:
- наличие антител к тиреопероксидазе (АТ-ТПО) — встречается у 90 % пациентов с тиреоидитом Риделя [2];
- дефицит йода.
Однако антитела к ТПО и дефицит йода выявляются очень часто, а тиреоидит Риделя является редким заболеванием. Предположительно, болезнь развивается при генетической предрасположенности, но пока неизвестно, какие именно мутации приводят к патологии.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы тиреоидита Риделя
Симптомы могут нарастать постепенно, иногда годами. К первым проявлениям относятся ощущение кома в горле, дискомфорт в области шеи и её увеличение, першение, слабость и сонливость. Но эти признаки неспецифичны — они могут возникать и при других видах тиреоидитов (аутоиммунном, подостром и пр.), что затрудняет первичную диагностику.
Тиреоидит Риделя проявляется двумя основными синдромами:
- диффузным зобом и компрессией органов шеи;
- гипотиреозом.
Синдром диффузного зоба и компрессии органов шеи
При болезни щитовидная железа сильно увеличивается и не только сдавливает, но и как бы срастается с трахеей, пищеводом и сосудами. Симптомы зависят от того, какие органы пострадали.
При сдавлении трахеи возникают:
- одышка, особенно в положении лёжа;
- чувство неполного вдоха и нехватки воздуха;
- ощущение кома в горле;
- сухой кашель;
- дискомфорт при ношении одежды с воротником.
При компрессии пищевода пациенты часто давятся пищей. Также они отмечают:
- что стало сложно глотать твёрдую пищу;
- приходится запивать еду водой, иначе можно закашляться;
- не получается проглотить большой кусок пищи, что-то мешает.
При сдавлении сонных артерий и внутренних яремных вен в головной мозг поступает недостаточно крови и кислорода. В результате развиваются неврологические симптомы:
- ухудшается память;
- появляется сильная усталость и сонливость;
- возникает головокружение и болит голова.
Синдром гипотиреоза
С развитием фиброза снижается количество клеток щитовидной железы (тиреоцитов). В результате вырабатывается меньше тиреоидных гормонов и возникает гипотериоз. Он может развиваться очень медленно, от четырёх месяцев до года, поэтому пациент не сразу замечает, что самочувствие ухудшилось.
Симптомы гипотиреоза:
- слабость, сонливость в течение дня, плохая переносимость привычной физической нагрузки («стало тяжело подниматься на свой этаж», «раньше доходил до остановки нормально, а сейчас устаю»);
- выпадение волос и сухость кожи;
- нарушение менструального цикла (слишком частые или редкие менструации, неодинаковые промежутки между ними);
- снижение потенции и либидо, бесплодие;
- припухлость лица, чаще возникающая в первой половине дня;
- отёки рук и ног;
- увеличение веса и низкая эффективность диет;
- кровоточивость дёсен;
- боли в суставах;
- замедленный пульс и одышка при нагрузке;
- подавленное настроение и апатия;
- нарушения режима сна и бодрствования, ухудшение качества сна («просыпаюсь, а как будто не спал», «нет чувства, что отдохнул за ночь») [6].
Патогенез тиреоидита Риделя
Механизм развития тиреоидита Риделя до конца не изучен. В разное время болезнь рассматривали как стадию аутоиммунного тиреоидита, патологию соединительной ткани и даже злокачественное новообразование.
Сейчас доминирует теория о том, что тиреоидит Риделя — это самостоятельная фиброзирующая патология ткани щитовидной железы.
Эту теорию подтверждают характерные признаки болезни:
- выраженный объём и особенности распространения фиброзной ткани;
- наличие у большинства больных специфических иммуноглобулинов (IgG4).
Обнаружено, что при тиреоидите Риделя избыточно вырабатываются иммуноглобулины класса G4 — белки, которые в норме защищают организм от бактерий и вирусов. При IgG4-ассоциированном заболевании иммуноглобулины запускают воспалительный процесс, в результате которого разрастается соединительная ткань [4].
Также уже доказано, что из-за избытка IgG4 развиваются фиброзирующие патологии поджелудочной железы, жёлчного пузыря и протоков (аутоиммунный панкреатит, ретроперитонеальный фиброз и синдром Микулича) [2].
Классификация и стадии развития тиреоидита Риделя
Долгое время тиреоидит Риделя рассматривали как тяжёлую стадию атипичного аутоиммунного тиреоидита Хашимота. Однако сейчас его выделяют как отдельное заболевание.
В Международной классификации болезней (МКБ-10) тиреоидит Риделя относится к группе E06.05 Другой хронический тиреоидит. Его причисляют к хроническим болезням, потому что он развивается медленно — в течение года и более. Также при заболевании, в отличие от острых форм, клетки щитовидной железы не разрушаются стихийно с выбросом в кровь гормонов [2].
По наличию клинических признаков выделяют две формы болезни: с симптомами и без них.
Бессимптомная фаза может продолжаться несколько лет. Её длительность индивидуальна и зависит от телосложения пациента, расположения щитовидной железы, пола, возраста и других особенностей. На этой стадии человек зачастую не знает о своей болезни. Иногда её выявляют при проведении компьютерной томографии или ультразвуковой диагностики шеи по другим поводам.
По функциональному состоянию щитовидной железы выделяют два типа заболевания:
- с эутиреозом — щитовидная железа вырабатывает достаточно гормонов;
- с гипотиреозом — низкий уровень гормонов, из-за чего возникает слабость, сонливость, ухудшается состояние кожи и волос.
По наличию осложнений заболевание подразделяют на две формы: со сдавлением органов шеи и без него.
Осложнения тиреоидита Риделя
К осложнениям тиреоидита относятся:
- сдавление пищевода, трахеи и сосудов;
- асфиксия (удушение).
С увеличением щитовидной железы заметно деформируется шея, поэтому зачастую пациенты обращаются к врачу до того, как произошло сдавление трахеи.
Реже, при низком расположении щитовидной железы, её доли спускаются за грудину — кость, к которой прикрепляются рёбра. В этом случае грудина ограничивает рост железы спереди и оттесняет её назад, тем самым усиливая сдавление трахеи и пищевода.
При компрессии трахеи её просвет сильно сужается и хуже пропускает воздух. Пациент чувствует заложенность в груди, ему тяжело дышать. При длительном сдавлении может развиться хроническое кислородное голодание. Трахея зачастую повреждается необратимо: если хрящевые кольца сильно сжаты, то дефект остаётся даже после удаления щитовидной железы.
Сдавление трахеи может никак не проявляться в начале болезни и выявляется только с помощью инструментальной диагностики.
При тиреоидите Риделя, в отличие от большинства других зобов щитовидной железы, фиброз может поражать сонные артерии и внутренние яремные вены [5]. В результате кислородное голодание усиливается, в мозг поступает всё меньше крови и развивается энцефалопатия — состояние, при котором из-за нехватки кислорода гибнут нервные клетки. У пациента ухудшается память и мышление, замедляются нервные процессы.
При выраженном зобе щитовидной железы может сужаться просвет пищевода. В начале заболевания становится тяжело глотать твёрдую пищу, при выраженном сдавлении сложно даже пить. Из-за дисбаланса питания нарушается белковый и жировой обмен, развивается дефицит витаминов и минералов, астения и сильное истощение. В таких случаях нужно корректировать рацион и принимать минералы, микроэлементы и витамины. В отличие от стеноза трахеи, после удаления щитовидной железы проходимость пищевода чаще всего восстанавливается.
Диагностика тиреоидита Риделя
Диагностика заболевания включает осмотр, лабораторные анализы, гистологическое исследование и инструментальные методы.
Осмотр
К характерным признакам болезни относятся:
- увеличенная шея с деформированными контурами;
- плотная и разросшаяся щитовидная железа, безболезненная при ощупывании.
Подвижность железы сохраняется в начале заболевания, но с развитием фиброза постепенно снижается.
Лабораторные анализы
Специфическим маркером тиреоидита Риделя является уровень IgG4, но из-за сложности и высокой стоимости исследования его редко проводят в рутинной практике [7]. Сдать тест можно в специализированных эндокринных клиниках и некоторых коммерческих лабораториях.
Обычно при диагностике оценивается функция щитовидной железы. Для этого пациенту нужно сдать кровь на гормоны:
- тиреотропный гормон (ТТГ);
- трийодтиронин (Т3 свободный);
- тироксин (Т4 свободный).
Исследование не требует специальной подготовки, достаточно не есть за 6–8 часов до анализа. В большинстве случаев функция щитовидной железы снижена, т. е. выявляется гипотиреоз.
Кроме того, следует сдать общий анализ крови. При тиреоидите Риделя обычно повышен уровень лейкоцитов и умеренно увеличена скорость оседания эритроцитов (СОЭ). Данные признаки характерны для различных видов тиреоидитов, поэтому с помощью общего анализа крови нельзя подтвердить диагноз, но его результаты влияют на тактику лечения.
Также рекомендуется оценить уровень антител к микросомальной тиреопероксидазе (АТ-ТПО) — при тиреоидите Риделя он чаще всего повышен. К дополнительным анализам относится исследование уровня паратгормона (ПТГ) и кальция. Они могут быть снижены, если сдавлены околощитовидные железы.
Инструментальные методы диагностики
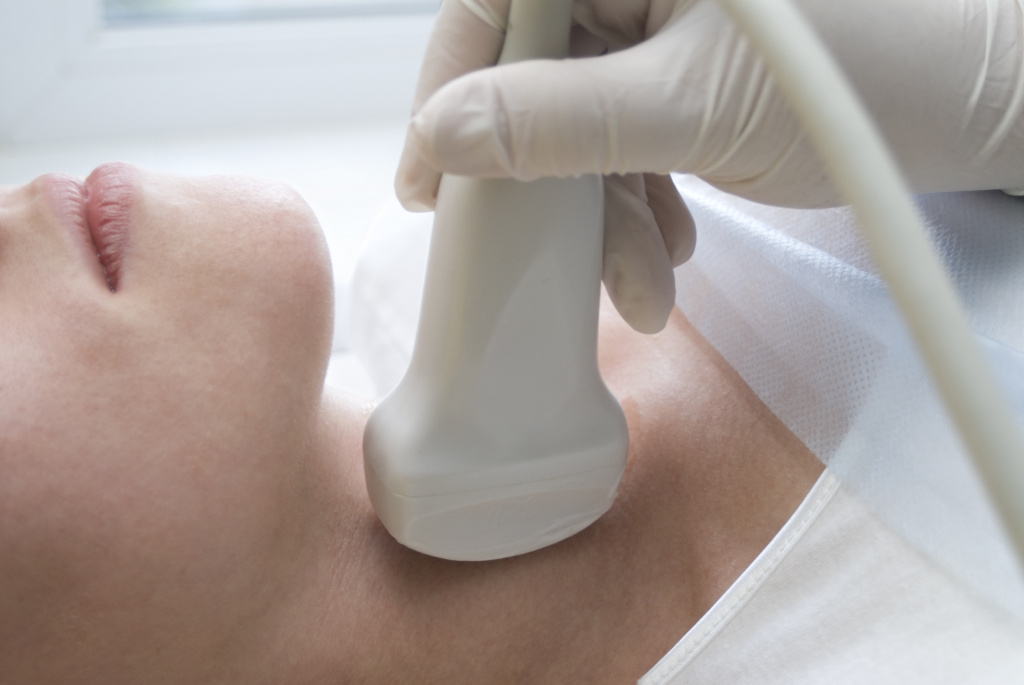
- Ультрасонография щитовидной железы (УЗИ) — это безболезненное исследование, с помощью которого оценивают размер железы, её объём, форму, структуру и кровоснабжение. Из-за значительного фиброза ткань щитовидной железы становится плотной, на снимке она выглядит как область с гиперэхогенными включениями, т. е. светлыми участками. Кровоснабжение значительно снижено. В процесс могут вовлекаться пищевод, трахея и сонные артерии, что напоминает метастазы, при которых опухоль прорастает в другие органы. Визуально на УЗИ эти процессы крайне сложно отличить друг от друга.
- Мультиспиральная компьютерная томография (МСКТ) — метод визуализации, который позволяет выявить сдавление органов шеи. Йодсодержащий контраст плохо накапливается в тканях щитовидной железы, поэтому они недостаточно окрашиваются и визуализируются как тёмное образование. Зато на МСКТ заметно, как фиброз распространяется вне щитовидной железы: примерно в 30 % случаев вовлекается яремная вена, в 50 % — сонная артерия [7].
- Магнитно-резонансная томография (МРТ) — как и при МСКТ, картина малоинформативна, ткани щитовидной железы представлены гипоинтенсивным, т. е. плохо окрашенным изображением.
- Позитронно-эмиссионная томография (ПЭТ-КТ) с фтордезоксиглюкозой (18F-ФДГ) — метод, позволяющий обнаружить фиброз как в щитовидной железе, так и в окружающих структурах. Метаболическая активность ФДГ также позволяет оценить действие терапии, но пока у этого метода недостаточно доказательств, и его применяют только в научных экспериментах [8].
Гистологическое исследование
Окончательный диагноз «тиреоидита Риделя» требует морфологического подтверждения, т. е. исследования структуры тканей [6]. Гистологическое исследование может быть проведено как до операции, так и после неё. Материал получают с помощью открытой биопсии или трепан-биопсии (со специальной тонкой иглой). Выбор метода зависит от анатомических особенностей пациента, навыков хирурга и оснащённости клиники.
Гистопатологические признаки тиреоидита Риделя:
- множество очагов диффузных лимфоидноклеточных инфильтратов нередко с примесью эозинофильных лейкоцитов;
- воспалительный процесс в щитовидной железе и окружающих тканях;
- наличие клеток соединительной ткани (фибробластов);
- микротромбы в просвете венозных сосудов;
- отсутствие в воспалительном инфильтрате гигантских клеток, лимфоидных фолликулов и гранулём (это признак лимфомы);
- нет признаков злокачественной опухоли, например атипичных клеток и раковых эмболов [7].
Дифференциальная диагностика
Заболевание следует отличать от других видов тиреоидитов и онкологических процессов: саркомы шеи и анапластического рака, при котором результаты цитологического исследования могут быть неоднозначны из-за множественных мутаций клеток. Чтобы подтвердить диагноз, после операции проводится развёрнутое иммунногистологическое исследование.
Лечение тиреоидита Риделя
Выбор метода лечения зависит от распространения фиброза и уровня гормонов щитовидной железы.
Консервативное лечение
Если болезнь началась недавно и развивается медленно, то допустимо динамическое наблюдение, которое включает:
- УЗИ — назначается, если щитовидная железа увеличена, но органы шеи не сдавлены;
- КТ — при компрессии органов шеи;
- анализ на тиреотропный гормон (ТТГ).
Обследование нужно проходить раз в 3–12 месяцев. Его частоту врач-эндокринолог определяет индивидуально.
Медикаментозная терапия при тиреоидите Риделя малоэффективна. Она применяется только в начале заболевания или в тех случаях, когда нельзя провести операцию.
Для лечения используются:
- глюкокортикоиды — уменьшают воспаление;
- антиэстрогены (Тамоксифен) — подавляют рост фиброзной ткани [2];
- тиреоидные гормоны — назначаются при сниженной функции щитовидной железы.
Хирургическое лечение
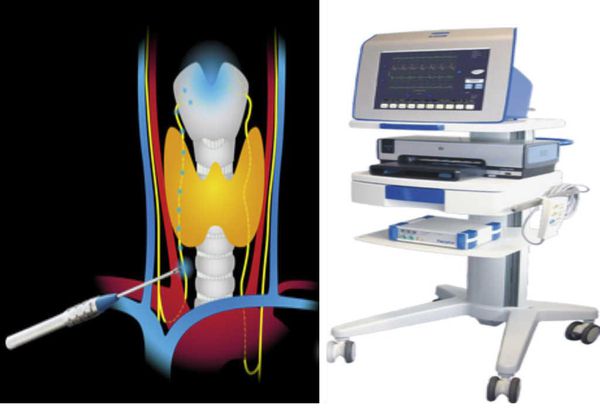
При развитии зоба, сдавлении трахеи или пищевода единственным эффективным методом лечения является тотальная тиреоидэктомия — полное удаление щитовидной железы [2]. Часто железа плотно прилегает к трахее или сосудам, словно прирастает к ним с помощью фиброзной ткани. Это осложняет проведение операции, увеличивает риски кровотечения и травмирования органов и крупных сосудов.
К возможным осложнениям тиреоидэктомии относятся:
- Сдавление и травма возвратного гортанного нерва — приводит к обездвиженности голосовых складок, что нарушает фонацию: голос становится грубым, хриплым, осиплым, вплоть до шёпота и немоты. При двухстороннем парезе может нарушиться дыхание, что потребует наложения трахеостомы.
- Гипопаратиреоз — при удалении околощитовидных желёз может снизиться уровень кальция, нарушиться чувствительность и появиться судороги. В этом случае после операции нужно принимать препараты кальция и витамин Д (от 1–2 месяцев до пожизненного приёма).
- Повреждение трахеи — может потребоваться наложение трахеостомы.
- Повреждение пищевода — чаще лечится хирургически, в особо тяжёлых случаях накладывают гастростому.
- Повреждение крупных сосудов шеи — массивное кровотечение внутренних сонных артерий или внутренних яремных вен.
Осложнения развиваются реже, если операцию проводит эндокринный хирург в специализированным стационаре и применяются современные методы. К таким методам относятся:
- нейромониторинг — исследование с помощью прибора, который показывает анатомию возвратных гортанных нервов, что позволяет реже повреждать их;
- видео-ассистирование — в операционное поле вводят камеру, с помощью которой хирург может с разных сторон изучить труднодоступные участки;
- выделение возвратного гортанного нерва по всему протяжению — хирург не продолжает операцию, пока визуально не определит расположение этого важного нерва [11].
При заболевании не показаны операции, позволяющие сохранить щитовидную железу: резекция её доли и субтотальная тиреоидэктомия. Это связано с высокой вероятностью рецидива, развития фиброза и травматичности последующих операций. При повторных вмешательствах повышается риск кровопотери и травм тканей, так как после первой операции часто развивается спаечная болезнь — ткани сложно отделить друг от друга, они словно склеиваются.
Если полностью удалить поражённую щитовидную железу невозможно, выполняют симптоматические операции: трахеостомию и гастростомию — введение трубочки в трахею для восстановления дыхания и зонда в желудок для кормления.
Заместительная терапия
Сразу после тиреоидэктомии необходимо начать приём тиреоидных гормонов [4]. Синтетический гормон Левотироксин натрия практически идентичен тироксину — природному гормону щитовидной железы. Дозировку врач-эндокринолог подбирает индивидуально в зависимости от ряда факторов: возраста и веса пациента, репродуктивных планов и прочего.
Соблюдать специальную диету после удаления щитовидной железы не требуется, достаточно сбалансированно и полноценно питаться.
Прогноз. Профилактика
Прогноз зависит от распространения фиброза, вовлечённости сосудов, степени сдавления трахеи и пищевода [12]. Поэтому чем раньше выявлено заболевание и проведено лечение, тем он благоприятнее.
Механизм развития тиреоидита Риделя недостаточно изучен, поэтому профилактические меры не разработаны. Можно рекомендовать потреблять достаточно йода, для этого в пищу добавляют йодированную соль. В периоды повышенной потребности в йоде (в детстве, во время беременности и лактации) следует принимать Йодид калия. Перед его приёмом необходимо проконсультироваться с врачом-эндокринологом.
Тиреоидит: причины появления, симптомы, диагностика и способы лечения.
Тиреоидиты – это группа заболеваний щитовидной железы, различных по причине возникновения, но объединенных одним общим признаком – воспалением ткани железы. В данной статье не будут описаны аутоиммунные тиреоидиты.
Причины появления тиреоидита
Причины возникновения тиреоидита могут быть разными. Согласно литературным данным, существует связь развития заболевания с перенесенными ранее бактериальными, грибковыми, вирусными инфекциями ЛОР-органов (отитами, синуситами, тонзиллитами), пневмониями, описаны тиреоидиты у пациентов с ВИЧ, а также после трансплантации органов и химиотерапии.
У взрослых заболевание может быть вызвано стафилококками, стрептококками, сальмонеллой, бруцеллой, клебсиеллой, синегнойной палочкой, кишечной палочкой и др. У детей заболевание чаще связано с α- и β-гемолитическими стрептококками и разнообразными анаэробными бактериями.
Инфекция попадает в щитовидную железу с током крови, по лимфатическим путям или в результате травмы, ранения, медицинских манипуляций. В результате развивается острый тиреоидит.
Вирусы (вирус Коксаки, аденовирусы, вирус эпидемического паротита, кори, ЕСНО-вирусы, вирусы гриппа и вирус Эпштейна–Барр) также рассматриваются в качестве причины воспалительного процесса в щитовидной железе. Проникая внутрь клетки, вирусы запускают синтез атипичных белков, на которые организм реагирует воспалительной реакцией. Развивается подострый тиреоидит.
Частота заболеваемости вирусным тиреоидитом возрастает в осенне-зимний период во время эпидемического подъема вирусных заболеваний.
Тиреоидит де Кервена – одна из наиболее распространенных форм подострого тиреоидита. Его причиной считают вирусную инфекцию, но конкретный возбудитель не выявлен. Обычно тиреоидит развивается через 5–6 недель после ОРВИ, паротита, инфекционного мононуклеоза. Женщины болеют в 4 раза чаще мужчин.
Тиреоидит Риделя — редкая форма хронического тиреоидита, характеризующаяся обширным фиброзом, помимо щитовидной железы поражающим и окружающие ее структуры. Причина заболевания неизвестна. Есть предположение, что тиреоидит Риделя может быть проявлением системного фиброза, связанного с продукцией иммуноглобулина подкласса IgG4.
В литературе также описаны случаи тиреоидита грибкового (возбудители — Сandida, Аspergillus, Pneumocystis, Histoplasma), паразитарного (Echinococcosis, Cysticercosis), туберкулезного и сифилитического происхождения, возникающие на фоне основного заболевания.
В детском возрасте частой причиной тиреоидита является наличие сообщения (фистулы) доли щитовидной железы с грушевидным синусом.
Тиреоидит может возникнуть на фоне приема препаратов лития, йодсодержащего рентгеноконтрастного вещества. Известен радиационно-индуцированный тиреоидит после применения I131.
В результате приема некоторых лекарственных средств (интерферонов, интерлейкинов, моноклональных антител для лечения онкологических, вирусных и аутоиммунных заболеваний) могут возникнуть медикаментозные тиреоидиты.
Классификация заболевания
- Острые тиреоидиты:
- гнойный;
- негнойный.
- Подострые тиреоидиты:
- диффузный;
- очаговый.
- Хронические тиреоидиты:
- аутоиммунные (тиреоидит Хашимото, лимфоцитарный тиреоидит детей и подростков, послеродовой тиреоидит и др.);
- фиброзный тиреоидит Риделя (зоб Риделя) с отсутствием компрессионного синдрома или с наличием компрессионного синдрома;
- медикаментозные;
- специфические тиреоидиты (туберкулезный, сифилитический, септикомикозный).
Симптомы тиреоидита
Острый тиреоидит, вызванный бактериальной инфекцией, начинается с лихорадки, головной боли, сильного болевого синдрома и дискомфортных ощущений в области щитовидной железы. Причинами болевого синдрома являются отек щитовидной железы и растяжение ее капсулы. При осмотре определяется опухолевидное образование на передней поверхности шеи, покраснение кожи.
Присоединение гнойного процесса проявляется дальнейшим повышением температуры до 39-40°С. Боль в области шеи при повороте головы или при глотании может распространяться в челюсть, ухо и/или плечо со стороны поражения. При гнойном воспалении тканей с их расплавлением и образованием гнойной полости (абсцесса) определяется размягчение тканей. Шейные лимфоузлы увеличены, болезненны.
Подострый тиреоидит на фоне вирусного заболевания протекает как типичное воспалительное заболевание: на фоне недомогания, субфебрильной лихорадки, общей слабости появляется умеренная или сильная боль в области щитовидной железы, часто иррадиирущая в уши, челюсть или горло. Иногда отмечается боль при глотании и поворотах головы. Щитовидная железа обычно несколько увеличена, болезненна при пальпации, фиброз железы (разрастание соединительной ткани) проявляется повышением ее плотности. Если поражается не вся железа, а ее участок, то говорят об очаговом подостром тиреоидите, который определяется на ощупь как болезненное уплотнение.
Тиреоидит Риделя характеризуется диффузным увеличением щитовидной железы с замещением ее паренхимы фиброзной тканью и формированием плотного зоба. В процесс вовлекается не только сама железа, но и окружающие анатомические структуры: трахея, пищевод, сосуды, нервы, мышцы. Тиреоидит Риделя часто сочетается с фиброзами другой локализации (ретроперитонеальным, медиастинальным, легочным, орбитальным). Заболевание развивается медленно, первоначально пациенты отмечают появление опухолевидного образования на передней поверхности шеи каменистой плотности. В дальнейшем отмечается нарушение глотания, связанное с вовлечением в процесс пищевода; изменения голоса (хрипота); одышка из-за поражения трахеи; вторичный экзофтальм при поражении мышц глазного яблока и ретробульбарных тканей; стридорозное дыхание (свистящее, шумное дыхание, вызванное турбулентным воздушным потоком при прохождении через суженный участок верхних дыхательных путей) при поражении возвратного гортанного нерва; тромбоз венозного синуса из-за вовлечения сосудистой сети.
Диагностика тиреоидита
При диагностике острого тиреоидита необходимо исключить следующие заболевания: подострый тиреоидит, флегмону шеи, анапластическую карциному, острое кровоизлияние в кисту щитовидной железы, аденому, инфекцию глубоких тканей шеи, фарингит, эзофагит, отит, пародонтальный или десневой абсцесс.
Кроме того, необходимо исключить начальную форму диффузного токсического зоба, аутоиммунный тиреоидит, карциному.
Хронический тиреоидит Риделя дифференцируют (различают) от рака щитовидной железы.
В диагностике тиреоидита помимо осмотра, во время которого выявляют признаки воспаления щитовидной железы, используют данные дополнительных лабораторных и инструментальных исследований.
Лабораторная диагностика тиреоидита включает:
- клинический анализ крови: определение концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформулу и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
- сцинтиграфия ЩЖ с 99mТс-пертехнетатом при остром тиреоидите при подтвержденном тиреотоксикозе — с целью дифференциальной диагностики;
- КТ шеи пациентам с острым тиреоидитом — с целью диагностики осложнений: медиастинита, флегмоны шеи и свищей с трахеей, для оценки синдрома компрессии трахеи при наличии соответствующих жалоб;
- МРТ шеи показано при противопоказаниях к лучевым методам диагностики;
- тонкоигольная аспирационной биопсии (ТАБ) пациентам с острым тиреоидитом для дифференциальной диагностики;
- в сомнительных случаях лицам с подозрением на системный фиброз проводят исследование IgG4 крови.
К каким врачам обращаться
При первых проявлениях тиреоидита необходимо обратиться к врачу-терапевту или врачу общей практики. При подтверждении диагноза после проведения комплекса лабораторно-диагностических мероприятий врач-эндокринолог назначает терапию и следит за течением заболевания до полного выздоровления пациента.
Лечение тиреоидита
Тактика лечения при тиреоидите зависит от формы заболевания, выраженности клинических проявлений, наличия осложнений.
Терапию рекомендуется проводить в условиях круглосуточного стационара. Она может включать:
- антибактериальные препараты (не рекомендуются пациентам с подострым тиреоидитом);
- противовоспалительные препараты нестероидного ряда (НПВС);
- при отсутствии ответа на лечение полными дозами НПВС в течение нескольких дней могут быть назначены глюкокортикостероиды;
- инфузионно-детоксикационную терапию;
- при развитии деструктивного тиреотоксикоза — бета-адреноблокаторы;
- при расплавлении участков ткани щитовидной железы показано ее пункционное дренирование под контролем УЗИ;
- при наличии абсцесса, свища или флегмоны рекомендуется хирургическое лечение. Объем хирургического вмешательства определяется распространенностью поражения (вскрытие и дренирование абсцесса, при свищах щитовидной железы с трахеей иссечение пораженных тканей и ушивание, иссечение фистулы и ушивание грушевидного синуса при наличии фистулы левой доли щитовидной железы с грушевидным синусом в детском возрасте);
- на этапе снижения функции щитовидной железы пациентам с подострым тиреоидитом рекомендуется прием левотироксина натрия сроком на 3-6 месяцев;
- для лечения тиреоидита Риделя и других проявлений системного фиброза назначают селективный модулятор рецептора эстрогена (SERM).
Осложнения
В результате распространения инфекции или несвоевременного лечения могут возникнуть следующие осложнения:
- гипотиреоз (снижение функции щитовидной железы);
- медиастинит (воспалительный процесс в клетчатке средостенья);
- флегмона шеи (разлитое гнойно-некротическое воспаление клетчаточных пространств, подкожножировой клетчатки, межфасциальных пространств и других мягких тканей шеи);
- тромбоз яремных вен (формирование тромба в просвете яремных вен);
- сдавление органов шеи;
- сепсис (системная воспалительная реакция организма в ответ на распространение местного инфекционного процесса);
- свищ щитовидной железы (канал, соединяющий щитовидную железу с просветом трахеи);
- самопроизвольное вскрытие абсцесса в просвет трахеи пищевода или в средостение с развитием медиастинита.
Профилактика тиреоидита
Профилактикой тиреоидита и его осложнений является своевременное обращение к врачу и лечение первичных инфекций.
Источники:
- Клинические рекомендации «Тиреоидиты у детей». Разраб.: Российская ассоциация эндокринологов. – 2021.
- Клинические рекомендации «Острые и хронические тиреоидиты (исключая аутоиммунный тиреоидит)». Разраб.: Российская ассоциация эндокринологов. – 2020.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Щитовидная железа и её роль в организме
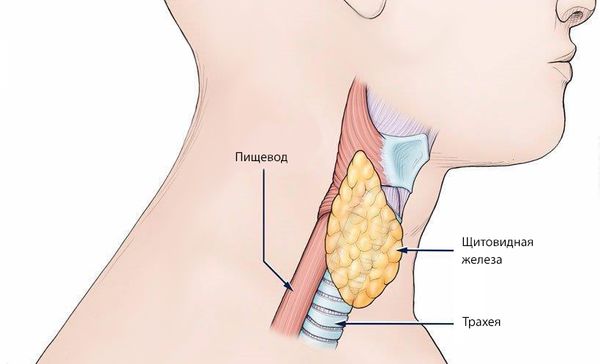
Щитовидная железа — небольшой орган в форме бабочки, расположенный у основания шеи.
Железа производит тиреоидные гормоны — ТЗ (трийодтиронин) и Т4 (тироксин), которые влияют практически на все важные процессы в организме, например обмен веществ, поддержание веса и сердечного ритма и температуры тела, синтез витаминов.
Если щитовидная железа вырабатывает недостаточное количество гормонов, возникает гипотиреоз, если избыточное — гипертиреоз (тиреотоксикоз).
Работу щитовидной железы регулирует гипофиз — железа размером с горошину, расположенная в основании головного мозга и синтезирующая тиреотропный гормон (ТТГ). Взаимодействие этих органов устроено по принципу обратной связи. Так, когда щитовидная железа начинает производить меньше Т4, чем нужно, уровень ТТГ в крови возрастает, чтобы стимулировать железу на работу. А при увеличении количества Т4 уровень ТТГ снижается.
Щитовидная железа расположена у основания шеи и по форме напоминает бабочку
Что такое тиреоидит. Причины развития тиреоидита
Тиреоидит — это воспаление щитовидной железы. Оно возникает из-за воздействия на орган различных травмирующих факторов.
Например, хронические тиреоидиты могут развиться из-за сбоя в работе иммунной системы, когда организм принимает клетки щитовидной железы за патогены и атакует их, стремясь уничтожить.
Также хроническое воспаление щитовидной железы может появиться при приёме некоторых лекарств.
Основные лекарства, провоцирующие развитие тиреоидита:
- Амиодарон. Этот препарат используется для лечения аритмии. Одна таблетка амиодарона с дозировкой 200 мг содержит 74 мг йода. При этом суточная потребность в йоде составляет лишь около 150 мкг. Получается, что при приёме амиодарона суточная потребность организма в йоде превышается в десятки раз. Из-за этого происходит угнетение функции щитовидной железы.
- Различные йодосодержащие препараты.
- Препараты лития. Используются в психиатрии для лечения биполярного расстройства. Литий также обладает способностью угнетать функцию щитовидной железы.
- Препараты на основе цитокинов. Цитокины — это белки, которые вырабатываются иммунной системой. Лекарства с цитокинами позволяют изменять иммунный ответ организма, что помогает в лечении некоторых заболеваний: онкологических (например, карциноидные опухоли), вирусных (гепатиты В, С и другие) и аутоиммунных (к примеру, рассеянный склероз).
Острые гнойные тиреоидиты возникают, если в щитовидную железу с током крови или напрямую (например, при проведении биопсии) попали болезнетворные агенты: вирусы, бактерии, грибки.
Острые негнойные тиреоидиты развиваются после травмы щитовидной железы, а также из-за радиационного воздействия на орган при лечении методом радиойодтерапии.
Подострые тиреоидиты обычно бывают осложнением вирусных инфекций, не связанных со щитовидной железой, например гриппа, ветряной оспы или коронавирусной инфекции. Также могут развиваться при бесконтрольном приёме препаратов йода.
В Международной статистической классификации болезней и проблем, связанных со здоровьем, десятого пересмотра (МКБ-10) разные виды тиреоидитов кодируются так:
- Е06.0 (острый тиреоидит),
- Е06.1 (подострый тиреоидит),
- E06.2 (хронический тиреоидит с преходящим тиреотоксикозом),
- Е06.4 (медикаментозный тиреоидит),
- Е06.5 (другой хронический тиреоидит),
- E06.9 (тиреоидит неуточнённый).
А аутоиммунный тиреоидит в МКБ — E06.3.
Тиреоидит: классификация
Тиреоидиты можно классифицировать по нескольким признакам.
Разновидности тиреоидитов по характеру и длительности болезни
- Острые. Болезнь начинается с острого воспаления и быстро развивается. При своевременном лечении острые тиреоидиты, как правило, полностью проходят за 1–2 месяца и не приводят к стойкому нарушению функции щитовидной железы.
- Подострые. Как правило, развиваются через 4–6 недель после перенесённой вирусной инфекции и могут длиться от одной недели до нескольких месяцев. Затем обычно наступает выздоровление и полное восстановление работоспособности органа.
- Хронические. Не излечиваются полностью.
В свою очередь, острые тиреоидиты делят на гнойные и негнойные.
Острые гнойные тиреоидиты:
- бактериальный;
- грибковый;
- паразитарный.
Острые негнойные тиреоидиты:
- радиационно-индуцированный: возникает после применения радиоактивного йода-131, который используют в радиойодтерапии щитовидной железы, также может развиваться после лучевой терапии в области шеи и верхней части грудной клетки;
- посттравматический: развивается из-за грубой пальпации щитовидной железы или травмы шеи.
Подострые тиреоидиты:
- подострый гранулёматозный тиреоидит (тиреодит де Кервена): на месте разрушившихся клеток щитовидной железы возникают очаги воспаления в виде узелков — гранулём;
- подострый лимфоцитарный тиреоидит (также называют безболевым, «немым»): сопровождается — лимфоцитарной инфильтрацией — «пропитыванием» органа лимфоцитами (иммунными клетками крови).
Хронические тиреоидиты также подразделяют на несколько групп:
- аутоиммунные: аутоиммунный тиреоидит щитовидной железы (тиреоидит Хашимото), болезнь Грейвса, — атрофический тиреоидит (первичная микседема), фокальный лимфоцитарный тиреоидит при папиллярной карциноме, ювенильный тиреоидит;
- связанные с приёмом некоторых медикаментов (амиодарона, йодосодержащих веществ, препаратов лития, цитокинов);
- фиброзные (фиброз — замена здоровой ткани щитовидной железы рубцовой тканью): тиреоидит Риделя (зоб Риделя) со сдавливанием увеличившейся щитовидной железой окружающих органов или тканей или без него.
Аутоиммунный тиреоидит — это заболевание, при котором собственные антитела атакуют клетки щитовидной железы
Разновидности тиреоидитов по состоянию щитовидной железы
- Деструктивные: сопровождаются повреждением ткани щитовидной железы. Это подострый гранулёматозный тиреоидит (тиреоидит де Кервена), подострый спорадический лимфоцитарный тиреоидит (безболевой, «немой»), послеродовой тиреоидит, амиодарон-индуцированный тиреоидит 2-го типа, цитокин-индуцированный тиреоидит, литий-ассоциированный тиреоидит, тиреоидит, который развился из-за применения рентгеноконтрастных йодосодежащих веществ, тиреотоксическая фаза аутоиммунного тиреоидита, радиационно-индуцированный тиреоидит, посттравматический тиреоидит, тиреоидит, вызванный воздействием Pneumocystis jirovecii.
- Недеструктивные: все другие тиреоидиты, в течении которых нет фазы тиреотоксикоза (избыточной выработки гормонов щитовидной железы).
- Специфические: тиреоидиты, которые возникли на фоне туберкулёза, амилоидоза, саркоидоза.
- Неспецифические: протекающие с фиброзом щитовидной железы, то есть заменой здоровой ткани органа на нефункциональную (не производящую гормоны) рубцовую ткань. К этой подгруппе относят тиреоидит Риделя.
Воспаление щитовидной железы: симптомы
Симптомы острого тиреоидита
Острый гнойный тиреоидит обычно сопровождается так называемой клинической триадой, то есть тремя основными симптомами.
Клиническая триада при остром гнойном тиреоидите:
- Значительное повышение температуры (до 39–40 °C). При этом развивается гектическая лихорадка — значительные (в 3–4 °С) перепады температуры тела несколько раз за сутки.
- Боль в шее с той стороны, с которой поражена щитовидная железа. Эта боль также отдаёт в челюсть, ухо, плечо.
- Местное воспаление в области шеи: покраснение, отёк, боль при нажатии пальцем, повороте головы, глотании.
Острый негнойный тиреоидит обычно сопровождается болью и дискомфортом в области шеи, а также симптомами тиреотоксикоза — избыточной выработки гормонов щитовидной железы.
Типичные симптомы тиреотоксикоза:
- потливость;
- лихорадка;
- учащённое сердцебиение;
- повышение артериального давления;
- перебои в работе сердца;
- дрожь в теле, руках;
- потеря веса;
- беспокойный сон;
- раздражительность;
- у женщин — нарушение менструального цикла.
Симптомы подострого тиреоидита
Подострый тиреоидит обычно протекает как типичное воспалительное заболевание. В начале болезни пациенты могут жаловаться на признаки воспаления: недомогание, утомляемость, незначительное повышение температуры, боль в горле и в мышцах.
Затем появляется боль в области щитовидной железы, которая отдаёт за ухо, в шею, затылок. Также может возникать боль при глотании и повороте головы. Щитовидная железа немного увеличена, болезненна при надавливании пальцами, может быть уплотнённой. Температура, как правило, повышается до 38–40 °C. Состояние сопровождается слабостью, потливостью, раздражительностью. Если в этот период болезни сдать анализ крови, он покажет повышение скорости оседания эритроцитов (СОЭ) до 40–60, а иногда и до 100 мм/ч, чаще всего при нормальном уровне лейкоцитов и незначительном повышении лимфоцитов.
В редких случаях болезнь развивается очень быстро: достигает пика за 3–4 дня и полностью проходит за неделю. Значительно чаще подострый тиреоидит последовательно проходит через несколько стадий.
Стадии развития подострого тиреоидита:
- Тиреотоксическая. Может продолжаться 3–10 недель. Она сопровождается тиреотоксикозом — временным повышением уровня гормонов щитовидной железы. Тиреотоксикоз развивается из-за воспаления органа: происходит частичный распад ткани щитовидной железы, а в кровь в большом количестве выделяются ранее синтезированные железой гормоны. Как только их запас истощается, тиреотоксическая стадия заканчивается.
- Эутиреоидная. Продолжается в среднем 1–3 недели. На этой стадии уровень гормонов щитовидной железы в крови нормализуется.
- Гипотиреоидная. Такая стадия подострого тиреоидита может продолжаться от 2 до 6 месяцев. Она сопровождается снижением уровня тиреоидных гормонов.
- Выздоровление.
У некоторых людей (по разным данным, от 5 до 25% пациентов) вместо выздоровления может развиться первичный гипотиреоз — снижение функции щитовидной железы.
Также у части пациентов подострый тиреоидит может рецидивировать (возникать повторно). Такое происходит в 1–4% случаев болезни.
Симптомы хронического тиреоидита
Симптомы хронического аутоиммунного тиреоидита зависят от стадии болезни.
На эутиреоидной стадии (гормоны в норме) симптомов нет.
На стадии тиреотоксикоза (уровень гормонов щитовидной железы повышен) из-за появления зоба пациенты могут жаловаться на трудности при глотании, чувство сдавливания в районе шеи, осиплость голоса.
На субклинической стадии (уровень ТТГ повышен, а гормоны щитовидной железы в норме) симптомов нет.
На стадии манифестного гипотиреоза (уровень гормонов щитовидной железы понижен) кожа и волосы становятся сухими, а ногти — ломкими. Волосы начинают выпадать. Появляются чувствительность к холоду, общая и мышечная слабость, сонливость, снижение концентрации внимания и ухудшение памяти, отёки, запоры, избыточный вес, боль в суставах. Возникает брадикардия — снижение частоты сердечных сокращений. Может развиться депрессия. У женщин признаками хронического аутоиммунного тиреоидита могут быть нарушения менструального цикла, болезненные и обильные менструации, трудности с зачатием. У мужчин — снижение потенции.
При хроническом тиреоидите Риделя щитовидная железа значительно увеличивается и со временем начинает сдавливать окружающие органы и ткани и «припаиваться» к ним. Поэтому такой тиреоидит вызывает симптомы со стороны соседних органов.
Симптомы хронического тиреоидита Риделя:
- одышка: развивается из-за поражения трахеи при увеличении щитовидной железы;
- нарушение глотания (дисфагия): возникает при сдавливании пищевода;
- хрипота, стридорозное (свистящее, шумное) дыхание: развивается при поражении возвратного гортанного нерва.
Также может развиваться вторичный экзофтальм — выпячивание глазного яблока (пучеглазие). Это бывает при поражении мышц глазного яблока и отёке тканей, находящихся за ним.
Вторичный экзофтальм (выпячивание глазного яблока) при тиреоидите Риделя
Если же хронический тиреоидит развился на фоне приёма медицинских препаратов, то симптомы могут значительно различаться в зависимости от воздействия конкретного вещества.
Диагностика тиреоидита
Тиреоидиты диагностируют на основе жалоб пациента, данных анамнеза и с помощью специальных методов: физического осмотра пациента и пальпации органа, анализов крови и инструментального обследования. В некоторых случаях требуется исследование ткани щитовидной железы, для этого проводят тонкоигольную биопсию.
Дифференциальная диагностика острого и подострого тиреоидита
Чтобы отличить острый тиреоидит от подострого, врач обращает внимание на следующие показатели:
- изменение температуры тела: при остром тиреоидите обычно бывает гектическая лихорадка — значительные (в 3–4 °С) перепады температуры тела несколько раз за сутки; при подостром тиреоидите, как правило, таких колебаний температуры не бывает;
- боль в области шеи: при остром тиреоидите боль сильная, при подостром — значительно менее выраженная.
Диагностика острого тиреоидита
При подозрении на острый тиреоидит пациенту могут порекомендовать сдать клинический анализ крови с определением лейкоцитарной формулы и скорости оседания эритроцитов (СОЭ).
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Обычно при остром тиреоидите значительно повышается уровень лейкоцитов и происходит сдвиг лейкоцитарной формулы влево, то есть увеличение количества незрелых палочкоядерных нейтрофилов (разновидность лейкоцитов) и уменьшение количества зрелых сегментоядерных. Это происходит, когда организм бросает все силы на борьбу с инфекцией. Для этого нейтрофилы устремляются к очагу инфекции, захватывают и уничтожают патогены. Но когда болезнь активно развивается, зрелые нейтрофилы в большом количестве разрушаются, борясь с инфекцией, а молодые не успевают созревать.
Также по мере развития острого тиреоидита нарастает скорость оседания эритроцитов. Отклонение этого показателя от нормы в анализе крови косвенно указывает на болезнь.
Если у пациента есть признаки тиреотоксикоза, целесообразно исследовать уровень тиреотропного гормона (ТТГ) в крови, чтобы удостовериться, что функция щитовидной железы нарушена.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

В то же время стоит учесть, что при остром тиреоидите редко нарушается функция щитовидной железы. Как правило, симптомы тиреотоксикоза развиваются, только если воспаление затронуло значительную часть ткани органа.
Также при подозрении на острый тиреоидит рекомендуется провести ультразвуковое исследование (УЗИ) щитовидной железы, чтобы оценить её структуру.
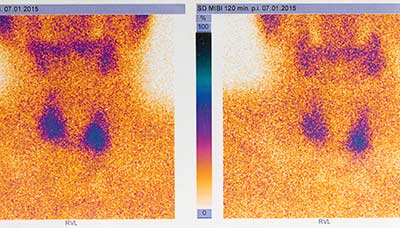
Для того чтобы отличить острый тиреоидит от других заболеваний щитовидной железы, сопровождающихся тиреотоксикозом, может проводиться сцинтиграфия органа. Такой метод исследования позволяет получить изображение щитовидной железы, на котором видны изменения ткани. Для этого в вену вводят радиоактивный препарат, который с током крови попадает в щитовидную железу. Специальный прибор фиксирует излучение и преобразует его в изображение. При этом зона воспаления окрашивается в синий цвет, так как не захватывает препарат. Это значит, что её активность снижена.
Сцинтиграфия щитовидной железы показывает очаги воспаления, которые окрашиваются в синий цвет
Иногда при остром тиреоидите также проводят компьютерную или магнитно-резонансную томографию шеи, чтобы диагностировать осложнения болезни.
Диагностика подострого тиреоидита
При подозрении на подострый тиреоидит также рекомендуют провести клинический анализ крови с определением лейкоцитарной формулы и СОЭ.
3.9.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

На заболевание укажет увеличение СОЭ свыше 40–60 мм/ч (иногда — свыше 100 мм/ч). При этом уровень лейкоцитов и лейкоцитарная формула, как правило, в норме. В редких случаях уровень лейкоцитов может быть повышен.
Если подострый тиреоидит находится на тиреотоксической стадии, для подтверждения диагноза целесообразно сдать анализы на гормоны.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Примерно у половины пациентов с подострым тиреоидитом болезнь начинается тиреотоксической стадией. В это время тиреоидные гормоны (Т3 и Т4) в большом количестве высвобождаются из повреждённых клеток щитовидной железы и поступают в кровь. Поэтому анализ может показать повышение уровней гормонов Т3 и Т4 и снижение уровня гормона гипофиза ТТГ (иногда — нормальный уровень ТТГ).
Также у большинства пациентов с подострым тиреоидитом в течение нескольких недель после появления симптомов болезни повышается уровень антител к белку тиреоглобулину (АТ-ТГ). Это свидетельствует об аутоиммунной реакции на попадание тиреоглобулина в кровоток из-за разрушения клеток щитовидной железы. По мере стихания деструктивного процесса на фоне лечения содержание АТ-ТГ в крови постепенно снижается.
26.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Спустя несколько месяцев после болезни антитела к тиреоглобулину обычно исчезают и больше не обнаруживаются в крови.
Пациентам с уже диагностированным подострым тиреоидитом также рекомендуют исследовать уровень гормонов ТТГ и Т4 в крови.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

По результатам этих анализов врач сможет понять, на какой стадии находится болезнь, и при необходимости назначить заместительную гормональную терапию.
При подозрении на подострый тиреоидит также рекомендуется провести УЗИ щитовидной железы, чтобы отличить подострый тиреоидит от других заболеваний щитовидной железы. Также в некоторых случаях целесообразно провести сцинтиграфию щитовидной железы.
Диагностика медикаментозного тиреоидита
Если есть подозрение, что тиреоидит спровоцирован приёмом лекарственных препаратов, то врач, во-первых, выясняет, когда и как (продолжительность приёма, дозировка) проводилась терапия такими препаратами. Во-вторых, расспрашивает пациента о самочувствии, а также выполняет пальпацию щитовидной железы.
Если во время лечения амиодароном у пациента появились симптомы тиреотоксикоза, целесообразно сдать анализ на антитела к рецептору ТТГ, чтобы понять, вызван ли тиреотоксикоз уже имевшейся у пациента ранее болезнью щитовидной железы или развился на фоне лечения препаратом.
26.3. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Также целесообразно оценить структуру и кровоток щитовидной железы с помощью дуплексного сканирования сосудов органа и провести сцинтиграфию щитовидной железы.
При лечении препаратами на основе цитокинов оценивать функцию щитовидной железы целесообразно по следующим показателям: уровень ТТГ, содержание в крови антител к тиреопероксидазе (АТ-ТПО), тиреоглобулину (АТ-ТГ), рецептору ТТГ (АТ к рецепторам ТТГ).
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

26.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

26.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

26.3. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

Эти показатели рекомендуется отслеживать в динамике (каждые 2–3 месяца).
Также при лечении цитокинами рекомендуется провести УЗИ щитовидной железы для оценки её структуры и сцинтиграфию (если есть тиреотоксикоз) для дифференциальной диагностики с другими заболевания щитовидной железы.
После начала лечения препаратами лития рекомендуется проводить мониторинг функции щитовидной железы: проверить уровень ТТГ один раз, через полгода-год после назначения препарата, или отслеживать его регулярно, каждые 3 месяца, если до начала лечения были выявлены антитела к тиреопероксидазе.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Также при лечении препаратами лития показан мониторинг структуры щитовидной железы с помощью УЗИ.
Диагностика хронических аутоиммунных тиреоидитов
Для диагностики хронического тиреоидита Риделя проводят пальпацию щитовидной железы — так можно установить увеличение размера органа и изменение его ткани. А чтобы проверить функцию щитовидной железы, исследуют уровень ТТГ в крови.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Специфический маркер, который позволяет диагностировать системный фиброз (состояние, приводящее в числе прочего к развитию тиреоидита Риделя) — повышение уровня иммуноглобулина G4 (IgG4).
Чтобы диагностировать тиреоидит Риделя, также используется УЗИ щитовидной железы. А если есть подозрение, что в патологический процесс вовлечены окружающие ткани, рекомендуется провести компьютерную томографию с контрастным усилением.
Для диагностики хронического аутоиммунного тиреоидита важно сочетание так называемых больших диагностических признаков: первичного манифестного (с симптомами) или стойкого субклинического (без симптомов) гипотиреоза или хашитоксикоза; обнаружение антител к ткани щитовидной железы; ультразвуковые признаки аутоиммунной патологии. Если хотя бы один из этих признаков отсутствует, диагноз «аутоиммунный тиреоидит» носит вероятностный характер.
2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

26.1. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

26.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.338. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

28.365. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

27.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

27.21. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

При остром, подостром, хроническом аутоиммунном тиреоидите и тиреоидите Риделя для дифференциальной диагностики с другими заболеваниями, в том числе онкологическими, в некоторых случаях целесообразно провести пункционную биопсию щитовидной железы. Решение о назначении такого исследования принимает врач.
14.16. 
3 дня

14.19. 
7 дней

Лечение тиреоидита
В зависимости от типа тиреоидита болезнь можно лечить как консервативно, то есть с помощью лекарств, так и хирургическим способом. А в некоторых случаях тиреоидит вообще не требует терапии, но при этом пациенту важно быть под наблюдением врача.
Лечение острого тиреоидита
Для лечения острого гнойного тиреоидита обязательно используют антибиотики или противогрибковые, противопаразитарные препараты, в зависимости от возбудителя, вызвавшего заболевание. Также может проводиться лечение, направленное на устранение неприятных симптомов болезни. Может быть показано и пункционное дренирование (использование дренажной трубки, чтобы вывести гной из очага воспаления) под контролем УЗИ, а также хирургическое лечение (удаление воспалённой доли щитовидной железы). Острый тиреоидит обычно лечат в больнице.
Лечение подострого тиреоидита
Подострый тиреоидит, как правило, лечат консервативно — с помощью лекарств: нестероидных противовоспалительных препаратов и глюкокортикостероидов (синтетические аналоги гормонов надпочечников, которые останавливают воспаление и уменьшают боль). В тиреотоксическую фазу также при необходимости могут использоваться бета-адреноблокаторы (препараты, воздействующие на сердечную мышцу) для предотвращения или купирования жизнеугрожающих аритмий.
Подострый тиреоидит не лечат антибиотиками, потому что его провоцируют предшествующие вирусные заболевания: во-первых, антибиотики неэффективны в отношении вирусов, во-вторых, острая фаза инфекции уже пройдена, поэтому такое лечение не показано.
Если у пациента с подострым тиреоидитом развился гипотиреоз, целесообразна заместительная гормональная терапия, которая назначается на 3–6 месяцев, пока не восстановится функция щитовидной железы.
Лечение медикаментозного тиреоидита
Амиодарон-индуцированный тиреоидит, который сопровождается гипотиреозом, лечат с помощью заместительной гормональной терапии; если заболевание сопровождается тиреотоксикозом — антитиреоидными препаратами и/или глюкокортикостероидами (в зависимости от природы тиреотоксикоза). Цель лечения — нормализовать функцию щитовидной железы.
Если же медикаментозное лечение амиодарон-индуцированного тиреоидита оказалось неэффективным, а состояние сердечно-сосудистой системы пациента ухудшилось, может рассматриваться вопрос об удалении щитовидной железы.
Альтернативой операции у пациентов с амиодарон-индуцированным тиреотоксикозом может быть радиойодтерапия.
Выбор лечения при цитокин-индуцированных тиреоидитах зависит от фазы заболевания. При тиреотоксикозе обычно наблюдают состояние пациентов в динамике. Антитиреоидные препараты при этом не назначают, поскольку тиреотоксикоз обычно бывает временным и проходит самостоятельно. Во время фазы гипотиреоза рекомендуется заместительная гормональная терапия в течение 1 года. Затем гормональный препарат пробуют отменить. Если за это время восстановилась функция щитовидной железы, дальнейшее гормональное лечение не требуется.
Тиреоидиты, которые возникли на фоне терапии препаратами лития, лечат так же, как и другие патологии щитовидной железы: при гипотиреозе показана заместительная гормональная терапия, при выраженном тиреотоксикозе — применение глюкокортикостероидов.
Как правило, функция щитовидной железы нормализуется после отмены препаратов лития. Однако отменять их не рекомендуется: патологию железы обычно легко скорректировать с помощью лекарств, а вот отказ от лечения биполярного расстройства может серьёзно ухудшить психическое состояние пациента.
Лечение хронических аутоиммунных тиреоидитов
Тиреоидит Риделя — очень редкое заболевание. Поэтому единого мнения о том, как правильно его лечить, нет.
Как правило, для консервативного лечения тиреоидита Риделя применяют глюкокортикостероиды и антиэстрогены. Может быть показано и хирургическое лечение, но только в минимальном объёме и в том случае, если увеличенная щитовидная железа сдавливает соседние органы и ткани.
Иногда при тиреоидите Риделя у пациента также развивается гипопаратиреоз — недостатоток гормонов паращитовидных желёз. В этом случае пациенту назначают препараты кальция и витамин D3.
При хроническом аутоиммунном тиреоидите выбор лечения напрямую зависит от стадии заболевания.
Если пациент на стадии эутиреоза, то есть уровень гормонов у него в норме, никакое лечение не требуется.
Если же выявлены нарушения функции щитовидной железы, показана заместительная гормональная терапия.
При манифестном гипотиреозе (повышение уровня ТТГ и снижение уровня Т4) обычно назначают левотироксин натрия из расчёта 1,6–1,8 мкг на килограмм массы тела пациента.
При субклиническом гипотиреозе (повышение уровня ТТГ при нормальном уровне Т4), как правило, сразу не назначают лекарство. Сперва проводят повторный (через 2–3 месяца) анализ крови на гормоны, а также исследование АТ-ТПО. Если по результатам такого анализа подтвердилось стойкое нарушение функции щитовидной железы (уровень ТТГ выше 10 мЕд/л или двукратное выявление уровня ТТГ в диапазоне 5–10 мЕд/л), то назначается заместительная гормональная терапия. Но если пациентам больше 55 лет и у них есть сердечно-сосудистые заболевания, заместительная терапия назначается только при хорошей переносимости препарата.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

26.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Если субклинический гипотиреоз выявили у беременной женщины, заместительная терапия в полной дозе назначается немедленно.
Лечение считается эффективным, когда благодаря приёму препарата удалось добиться устойчивого нормального уровня ТТГ в крови.
К какому врачу обращаться при тиреоидите
Диагностикой и лечением тиреоидитов занимается эндокринолог.
Этот врач специализируется на терапии заболеваний эндокринной системы. В неё входят железы внутренней секреции, которые вырабатывают и выделяют в кровь гормоны — биологически активные вещества, регулирующие работу внутренних органов и важные процессы в организме (обмен веществ, поддержание стабильной температуры тела и другие). Щитовидная железа — одна из желёз внутренней секреции.
Во время приёма эндокринолог может заподозрить тиреоидит щитовидной железы, увидеть симптомы и назначить лечение — как правило, после дополнительных исследований: УЗИ щитовидной железы и анализов крови на гормоны.
Прогноз при тиреоидите. Возможные осложнения
Если своевременно начать терапию острого тиреоидита, то прогноз благоприятный: болезнь полностью излечивается и щитовидная железа снова функционирует как следует. Но если затянуть с лечением, то инфекция, поразившая щитовидную железу, может распространиться.
Осложнения острого гнойного тиреоидита:
- медиастинит — воспаление средостения (органов, расположенных за грудиной: вилочковой железы, трахеи и других);
- абсцесс щитовидной железы;
- флегмона шеи — гнойное воспаление в области шеи (от нижней челюсти до ключиц);
- формирование свищевых ходов (каналов с выходом в полость) в трахею;
- тромбоз яремных вен — формирование тромбов в просвете вен, расположенных на шее (служат для оттока крови от шеи и головы);
- компрессия (сдавливание) органов шеи;
- сепсис (заражение крови).
Осложнения ухудшают прогноз при остром тиреоидите. Если быстро не начать их лечение, смертность достигает 12%.
При подостром тиреоидите прогноз обычно благоприятный: у большинства пациентов (порядка 90%) болезнь проходит самостоятельно и функция щитовидной полностью восстанавливается. Но при этом ткань органа может измениться — на месте ранее воспалённых участков железы появляются рубцы.
Достаточно редко (2,8–4% случаев) бывает, что подострый тиреоидит рецидивирует, то есть заболевание развивается повторно.
А примерно у 10% пациентов после перенесённого подострого тиреоидита развивается стойкий гипотиреоз — нарушение функции щитовидной железы, при котором орган вырабатывает меньше гормонов, чем нужно для обеспечения потребностей организма. Если возникло это осложнение, пациенту придётся постоянно принимать гормональный препарат. Такое лечение позволяет скомпенсировать частично утраченную функцию щитовидной железы.
Для заместительной гормональной терапии применяют препараты, действующим веществом которых выступает левотироксин натрия — это синтетическая форма гормона тироксина (Т4).
При хронических тиреоидитах прогноз зависит от того, какие причины спровоцировали заболевание.
Если хронический тиреоидит вызван приёмом лекарственных препаратов, прогноз будет зависеть от того, как продвигается лечение основного заболевания у пациента, есть ли у него другие сопутствующие патологии.
В случае с хроническим тиреоидитом Риделя важно, насколько распространился фиброз щитовидной железы, то есть как сильно рубцовая ткань заместила здоровую; задеты ли сосуды; в какой степени сдавлены трахея и пищевод. В целом чем раньше диагностирована болезнь и начато лечение, тем благоприятнее прогноз.
При хроническом аутоиммунном тиреоидите прогноз зависит от того, на какой стадии находится болезнь. Если у пациента стадия эутиреоза, то есть сохраняется нормальная концентрация гормонов Т3 и Т4, то заболевание не представляет опасности и не требует лечения.
Если же развился гипотиреоз, прогноз зависит от своевременности лечения. Если не восстановить нормальную концентрацию тиреоидных гормонов в крови, могут возникнуть опасные осложнения.
Осложнения аутоиммунного тиреоидита, сопровождающегося гипотиреозом:
- нарушение репродуктивной функции, включая бесплодие;
- выраженное снижение памяти вплоть до слабоумия;
- анемия — снижение количества гемоглобина в крови, из-за чего нарушается снабжение кислородом органов и тканей;
- нарушения в работе сердечно-сосудистой системы: изменение частоты сердечных сокращений; скопление жидкости в полости перикарда — оболочки из соединительной ткани, окружающей сердце; повышение уровня «плохого» холестерина (ЛПНП), а значит, увеличение риска развития атеросклероза, инфаркта и инсульта;
- микседематозная (гипотиреоидная) кома — состояние, которое может развиться из-за длительного нелеченого гипотиреоза. При этом пациент сперва ощущает сонливость, затем вялость и, наконец, теряет сознание. Спровоцировать микседематозную кому может переохлаждение, применение успокоительных препаратов, инфекция, стресс. Пациенту в микседематозной коме требуется неотложная медицинская помощь.
Профилактика тиреоидита
Для большинства тиреоидитов не существует эффективных мер профилактики.
Чтобы не допустить развития острого тиреоидита, важно своевременно лечить инфекционные заболевания: недолеченная инфекция может распространиться на щитовидную железу.
Доказанной профилактики тиреоидита Риделя не существует. Однако своевременная диагностика и вовремя начатое лечение помогают смягчить проявления болезни.
Исследования щитовидной железы перед назначением некоторых препаратов
В случае если пациенту ещё не назначен амиодарон, но планируется лечение этим препаратом, целесообразно определить уровень ТТГ в крови, при отклонениях — исследовать уровень свободных Т3 и Т4. Также один раз необходимо сдать анализ крови на антитела к тиреопероксидазе (ферменту, который вырабатывает щитовидная железа). Это позволит оценить риск дальнейшего развития болезни щитовидной железы: выявленные отклонения могут свидетельствовать об уже имеющейся патологии щитовидной железы и о повышенном риске развития амиодарон-индуцированного гипотиреоза, особенно во время первого года лечения.
26.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

2.2. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) Колич. 1 день

2.4. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день

Если планируется лечение препаратами лития, целесообразно сперва исследовать уровень ТТГ в крови, чтобы исключить уже имеющуюся патологию щитовидной железы.
2.5. Вен. кровь (+230 ₽) 
Вен. кровь (+230 ₽) 1 день