16.3.
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ
Переломы
верхней челюсти делятся на две основные
группы: огнестрельные и неогнестрельные.
Наиболее
простой и краткой, но в тоже время
достаточно полной, является классификация
огнестрельных
повреждений
верхней челюсти, предложенная Я.М.
Збаржем (1965), которая отражает
направление раневого канала и его
глубину (конечно относительную), характер
повреждения и функциональную
недостаточность:
I.
По
направлению
и глубине
раневого
канала:
1)
сквозное (поперечное, косое, продольное);
2)
слепое;
3)касательное.
II.
По
характеру
повреждения:
1)
без значительного дефекта мягких и
костных тканей;
2)
со значительным дефектом мягких и
костных тканей;
3)
непроникающие;
4)
проникающие в полость рта, носа,
верхнечелюстную пазуху и череп;
5)
со смещением отломков.
III.
По функциональному признаку:
1)
без нарушения функций;
2)
с нарушением функций:
а)
речи, жевания, глотания;
б)
дыхания, слуха;
в)зрения.
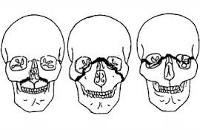
Рис.
16.3.1. Линии
переломов верхней челюсти по классификации
Лефор (Le
Fort,
1901) по первому (1), второму (2) и третьему
(3) типу.
Клинические
наблюдения показывают, что неогнестрельные
переломы
верхней челюсти, как правило, проходят
по типичным местам. При определении
типов переломов тела верхней челюсти
используется классификация Лефор
(Le
Fort,
1901). Автор описал разные типы переломов
верхней челюсти, выявленные им
экспериментальным путем (на трупах).
Установлено три основных типа переломов
тела верхней челюсти (рис. 16.3.1).
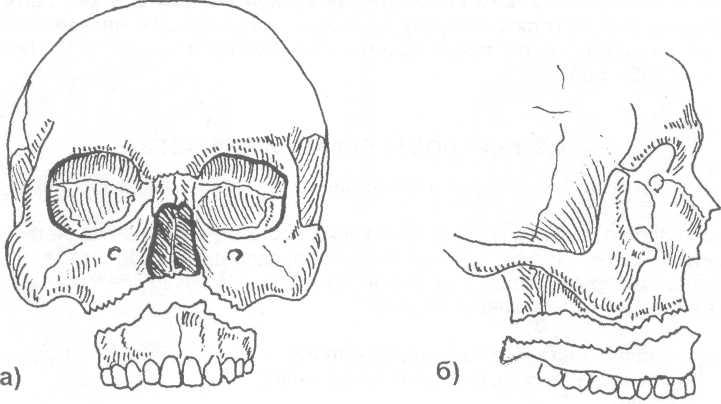
Первый
тип перелома
( нижний
)
характеризуется тем, что линия
перелома проходит над альвеолярным
отростком и над твердым небом (почти
параллельно им), через нижний край
грушевидного отверстия и концы крыловидных
отростков клиновидной кости, по дну
верхнечелюстных пазух (рис. 16.3.2-а,б).
Данный
перелом напоминает таковой, описанный
ранее Гереном, поэтому в литературе
этот тип перелома называют переломом
Герена-Лефора. Чаще возникает при ударе
тупым предметом по верхней губе.
Рис.
16.3.2. Первый
тип перелома верхней челюсти (перелом
Герена-Лефора):
а)
вид спереди; б)
вид
сбоку.
Рис.
16.3.3.
Второй
тип перелома верхней челюсти (суборбитальный
перелом):
а)
вид спереди; б) вид сбоку.
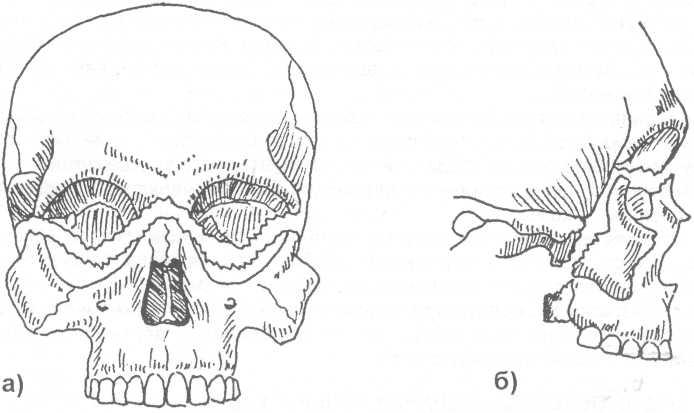
Второй
тип перелома
( суборбитальный,
средний
)
— отличается тем, что обе верхнечелюстные
кости как бы выламываются из окружающих
костей. Линия перелома проходит через
корень носа (место соединения лобных
отростков верхней челюсти и носового
отростка лобной кости), далее идет по
внутренней стенке глазницы до
нижнеглазничной щели, проходит через
нее и направляется вперед по нижней
стенке орбиты к месту соединения
скулового отростка верхней челюсти со
скуловой костью. Сзади линия перелома
идет через крыловидные отростки
клиновидной кости (рис. 16.3.3-а,б).
Такие
переломы чаще возникают при нанесении
удара тупым предметом в
область
переносицы.
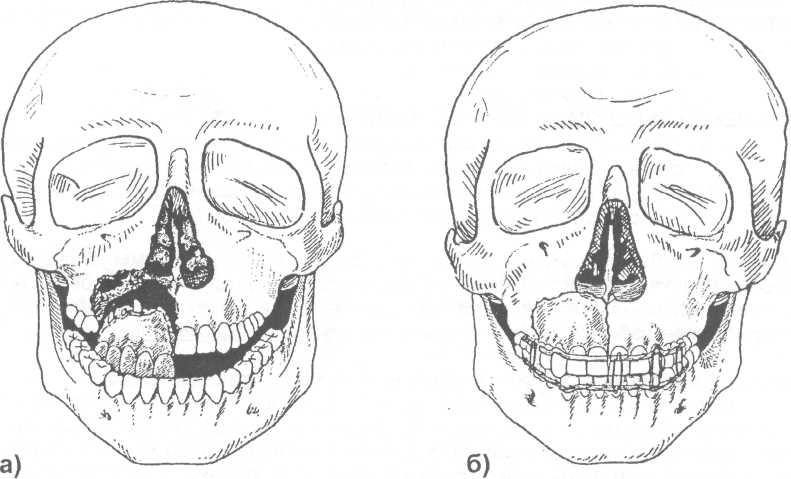
Третий
тип переломов
( суббазальный,
верхний
)
— наблюдается отрыв верхней челюсти
вместе со скуловыми костями от костей
мозгового черепа. Линия перелома проходит
в
области
корня носа (место соединения лобных
отростков верхнечелюстных костей с
носовым отростком лобной кости, по
медиальной стенке глазницы до
нижнеглазничной щели, через крыловидные
отростки клиновидной кости, затем
направляется вперед по нижней стенке
орбиты, через лобно — скуловой шов (место
соединения лобного отростка со скуловым
отростком лобной кости и
большим
крылом клиновидной кости) и
скуловую
дугу, которая образуется скуловым
отростком височной кости и
височным
отростком скуловой кости (рис. 16.3.4-а,б).
Встречается
при нанесении удара тупым предметом в
область
глазниц или основания носа, а также
при боковом ударе в
область
скуловой кости.
Рис.
16.3.4. Третий
тип перелома верхней челюсти (суббазальный
перелом):
а)
вид
спереди;
6)
вид сбоку.
Переломы
верхней челюсти сопровождаются
повреждением стенок верхнечелюстных
пазух и кровоизлиянием в них.
Присутствие
в пазухе крови еще не означает, что
обязательно разовьется посттравматический
гайморит, и поэтому не является показанием
к обязательной гайморотомии.
При огнестрельных переломах может быть
наличие
в верхнечелюстной пазухе инородных тел
и осколков кости — показания для
обязательной гайморотомии, что является
профилактикой посттравматического
гайморита и остеомиелита.
Рис.
16.3.5. Перелом
альвеолярного отростка верхней челюсти:
а)
до
лечения; б) после наложения назубных
проволочных шин.
Близкими
по клиническому течению к переломам 2
и 3 типа по классификации Лефор являются
варианты
Вассмунда, которые
отличаются тем, что в движениях не
участвуют кости носа, т.к. линия
перелома проходит от верхнего края
грушевидного отверстия к нижне-медиальному
углу глазницы (так называемая «медиальная
косая линия») и
дальше идет по линиям, описанным при
втором и третьем типе переломов верхней
челюсти. То есть кости носа не повреждены.
Вассмунд 1 — это перелом по типу Лефор
2, но без повреждения костей носа. Вассмунд
2 -это перелом по типу Лефор 3, но без
повреждения костей носа.
Другой
разновидностью переломов верхней
челюсти являются так называемые
сагиттальные
(односторонние) переломы, когда
отламывается только одна верхнечелюстная
кость.
Челюсть
как бы раскалывается спереди назад.
Снаружи линия перелома проходит в
типичном месте, а внутри (медиально)
— по средней линии (по небному шву,
соединяющему обе верхнечелюстные кости
в одну верхнюю челюсть). Такие переломы
возникают при действии тупых предметов
и косом направлении силы удара сверху
вниз в область верхней губы (на боковой
отдел верхней челюсти).
Указанные
ранее три типа переломов верхней челюсти
по классификации Лефор могут комбинироваться
между собой. С одной стороны может
встречаться один тип перелома, а со
второй — другой тип. Чаще всего наблюдается
сочетание второго и третьего типа.
Могут
обнаруживаться и атипичные
переломы верхней
челюсти, которые не укладываются в
ранее описанные схемы.
Наблюдаются
переломы
отростков верхнечелюстной кости (рис.
16.3.5): альвеолярного
(отламывается
часть отростка с несколькими зубами),
лобного
(чаще
бывает односторонним) и
твердого неба (возникает
при падении на выступающий предмет).
Может
встречаться оскольчатый
перелом передней
стенки верхнечелюстной кости.
Таким
образом, для деления неогнестрельных
переломов верхней челюсти предлагаю
воспользоваться следующей классификацией:
I.
ИЗОЛИРОВАННЫЕ
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ.
1.
Переломы
тела верхней челюсти:
—
односторонние (сагиттальные),
-типичные
(по классификации Лефор, Вассмунда),
—
комбинированные,
—
атипичные;
2.
Переломы
отростков верхней челюсти:
—
альвеолярного,
—
лобного,
—
небного.
3.
Оскольчатые
переломы (тела и отростков).
II.
СОЧЕТАННЫЕ
ПЕРЕЛОМЫ ВЕРХНЕЙ ЧЕЛЮСТИ:
—
с черепно — мозговыми повреждениями;
—
с повреждениями других костей;
—
с ранением мягких тканей.
III.
ОСЛОЖНЕНИЯ
ПЕРЕЛОМОВ ВЕРХНЕЙ ЧЕЛЮСТИ:
А
—
ранние осложнения (ранение и смещение
глазного яблока, повреждение сосудов
и нервов, подкожная эмфизема лица,
менингит и др.);
Б
— поздние осложнения (парез и паралич
мимической мускулатуры лица, птоз,
остеомиелит, гайморит, деформация лица
и др.).
Клиника.
Необходимо
уточнить обстоятельства и механизм
травмы, определить общее состояние
пострадавшего и его сознание (ясное,
спутанное, заторможенное, бессознательное),
была ли потеря сознания и на какой срок,
нарушение памяти (амнезия — ретроградная,
эпизодическая и др.). Может наблюдаться
так называемый челюстно
— церебральный синдром
(см. раздел 16.2).
При
осмотре больного следует обратить
внимание на нарушение формы лица и
состояние прикуса (связано со смещением
отломков), наличие кровоподтеков
(кровоизлияний в толщу кожи или
слизистой оболочки) или кровотечений,
характер и локализацию ран мягких
тканей.
Наблюдается
удлинение и уплощение средней зоны
лица, что связано со смещением вниз
верхней челюсти как самостоятельно,
так и со скуловыми костями. Имеется так
называемый симптом
очков
— кровоизлияние
в клетчатку век. Такой же симптом
встречается и при переломе костей
основания черепа. Отличие заключается
во времени его появления и распространенности.
При переломах верхней челюсти симптом
очков возникает сразу же после травмы
и имеет распространенный характер, а
при изолированных переломах костей
основания черепа — не ранее, чем через
12 часов (чаще через 24-48 часов) после
травмы и не выходит за пределы круговой
мышцы глаза.
При
переломах основания черепа можно выявить
ликворею
—
истечение
цереброспинальной жидкости через
дефект твердой мозговой оболочки.
Назальная
ликворея —
ликворея в полость носа через дефект
твердой мозговой оболочки в области
пластинки решетчатой кости или в месте
перелома клиновидной кости. Ушная
ликворея —
ликворея из наружного слухового прохода
при переломе пирамиды височной кости.
Визуально этот симптом выявить сложнее
из-за сопутствующего кровотечения. Для
диагностики наличия ликвореи используют
пробу
двойного пятна
— истекающая
кровь образует на марлевой салфетке
бурое пятно в центре, а по периферии —
желтый венчик цереброспинальной
жидкости. Симптом
носового платка
— чистый
носовой платок, смоченный ликвором,
при высыхании остается мягким, а если
смочить носовым отделяемым, то становиться
жестким («накрахмаленным»).
При
переломах верхней челюсти по второму
и третьему типу может выявляться синдром
верхней глазничной щели
— офтальмоплегия
(паралич мышц глаза), птоз (опущение
верхнего века), отсутствие чувствительности
верхнего века и кожи лба, расширение и
фиксированное положение зрачка
(Zachariades
N. et
al.,1985).
При кровоизлиянии в орбиту наблюдается
экзофтальм и диплопия. При повреждении
скуловых костей возникает скуловой
синдром
—
понижение чувствительности в зоне
иннервации скуло — лицевой и скуло —
височной ветвей II
ветви тройничного нерва, параличи
отдельных мимических мышц.
При
пальпации кожи можно определить
крепитацию
— ощущение
похрустывания или потрескивания,
возникающее в результате проникновения
воздуха из воздухоносных путей в
подкожную клетчатку. В подглазничной
области — симптом
ступеньки
(при
втором типе перелома по Лефор) из-за
повреждения кости в месте соединения
скулового отростка верхнечелюстной
кости с боковой поверхностью скуловой
кости. Отмечается подвижность костей
носа. При переломах верхней челюсти
по Вассмунду подвижность костей носа
отсутствует.
Имеется
нарушение прикуса, т.к. центральные зубы
на верхней и нижней челюсти не смыкаются
между собой. Возникает острый прикус.
Чаще наблюдается при переломе верхней
челюсти по второму типу и связано
это с тем, что вся верхняя челюсть
освобождается от связи с окружающими
костями. Верхняя челюсть опускается
вниз, поворачивается вокруг своей
поперечной оси и запрокидывается
кзади (под влиянием сокращения медиальных
крыловидных мышц, которые одним концом
прикрепляются к крыловидному отростку
клиновидной кости, а другим — к медиальной
поверхности угла нижней челюсти). Н.М.
Александров (1985) считает, что мышцы не
влияют на смещение верхней челюсти, а
зависит это от силы удара. С данным
утверждением, по моему мнению, нельзя
не согласиться, т.к. смещение верхней
челюсти происходит не только при втором,
но и при третьем типе перелома.
При
внутриротовом осмотре можно выявить
кровоизлияние под слизистую оболочку
и нарушение целостности костной
ткани {симптом
ступеньки)
в
области скуло — челюстного шва (место
соединения верхнечелюстной и скуловой
костей). Встречаются эти симптомы при
суборбитальном переломе.
Положительный
симптом Малевича
— звук
треснувшего горшка, возникающий при
постукивании по зубам на поврежденной
стороне (при переломах стенок
верхнечелюстных пазух). Положительный
симптом Герена
—
боли по ходу щели перелома при надавливании
указательным пальцем на крючки (снизу
вверх) крыловидных отростков клиновидной
кости. Подвижность отломков можно
определить захватив п
одной руки верхние зубы и осторожно
перемещать челюсть в передне — заднем
направлении, а пальцы другой руки
помещаем на кожу лица соответственно
предполагаемому перелому (рис. 16.3.6).
Рис.
16.3.6. Определение
подвижности отломков верхней челюсти
при ее переломе. Захватывают пальцами
одной руки верхние зубы и осторожно
перемещают челюсть в
передне
— заднем направлении.
Рентгенологически
контуры верхней челюсти сливаются с
контурами других лицевых костей,
поэтому диагностика переломов, особенно
без смещения отломков, достаточно
затруднительна. Для выявления
повреждений верхнечелюстных костей
необходимо делать несколько рентгенснимков
костей в разных укладках: носоподбородочная,
боковая и аксиальная. При неправильных
укладках, несимметричном положении
головы и неправильном направлении
центрального луча рентгеновские
снимки получаются искаженными и
достоверность их сводится к нулю (рис.
16.3.7).
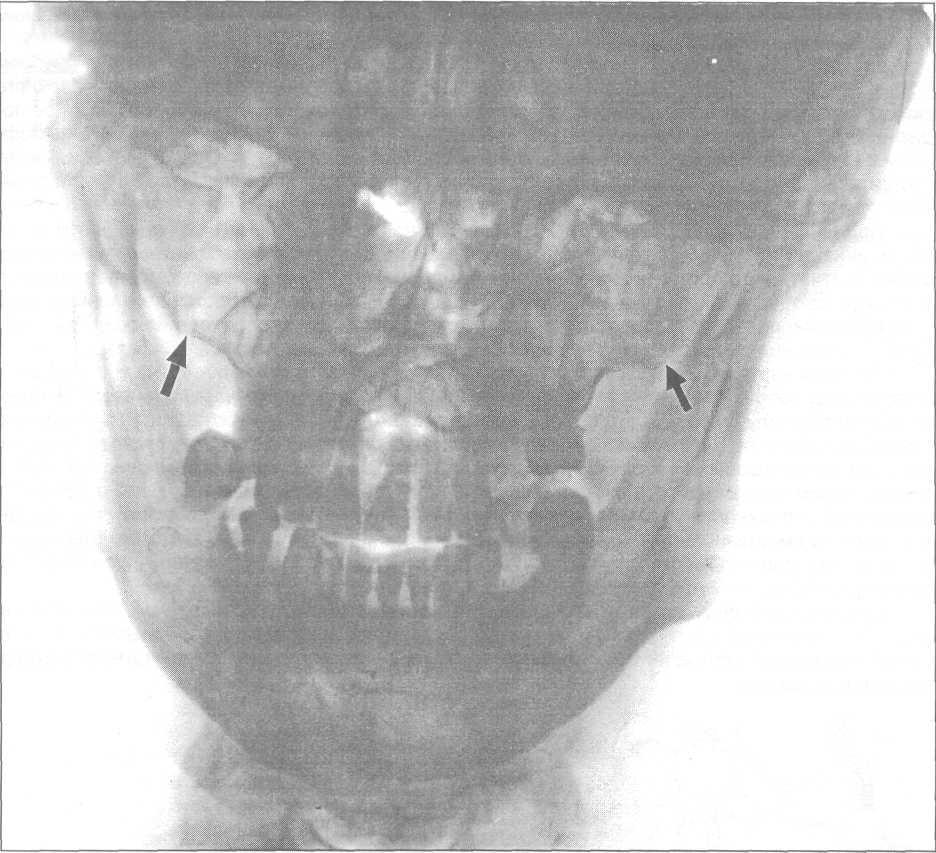
Рис.
16.3.7. Рентгенограмма
костей лицевого скелета, носоподбородочная
укладка. Стрелками указаны места
нарушения целостности костной ткани
при переломе верхней челюсти по Лефор
II.
Особенности
переломов челюсти у
детей.
Чаще
возникают при падении с высоты и во
время игр, драках, ударах качелями,
автомобильных происшествиях и др.
Сотрясение
головного мозга при переломах верхней
челюсти у детей встречается не менее,
чем у одной трети пострадавших. Вначале
повреждение головного мозга протекает
бессимптомно. Позднее у больных
появляются объективные неврологические
симптомы. Запоздалое проявление
клинической симптоматики можно объяснить
тем, что из-за эластичности костей свода
черепа и наличия незакрывшихся родничков
повышение внутричерепного давления
происходит медленно. Поэтому детям
с повреждениями верхней челюсти
необходимо сделать электроэнцефалограмму
для своевременной диагностики сотрясения
головного мозга.
Особенность
переломов верхней челюсти у детей
связана с тем, что прочность верхнечелюстной
кости снижена за счет наличия зачатков
непрорезавшихся постоянных зубов.
Наиболее это выражено у детей дошкольного
и младшего школьного возраста, что
значительно снижает прочность челюсти.
Чаще встречаются в детском возрасте
переломы альвеолярного отростка, т.е.
на границе тела и альвеолярного отростка
верхней челюсти , где находятся зачатки
постоянных зубов. Это приводит к их
повреждению в той или иной мере, что в
дальнейшем может вызвать аномальное
расположение отдельных зубов или группы
зубов и нарушение прикуса. В связи с
этим дети, у которых имелись повреждения
верхнечелюстных костей нуждаются в
диспансерном наблюдении в период до
завершения формирования у них постоянного
прикуса. Переломы
верхней челюсти заживают в течение
30-45 дней.
Первичная костная мозоль обычно не
прослеживается, а линия (щель) перелома
плохо рентгенологически выявляется
уже после 20 дня. Н.А. Рабухина (1974)
указывает, что при неустраненном смещении
фрагментов, деформация нижнеглазничного
края, стенок верхнечелюстной пазухи
или грушевидного отверстия может
сохраниться на всю жизнь.
Лечение.
Временными (транспортными) средствами
иммобилизации отломков при переломах
верхней челюсти являются: бинтовая
подбородочно-теменная повязка, эластичная
подбородочная праща (повязка)
Померанцевой-Урбанской, стандартная
транспортная повязка, эластичные
резиновые и сетчатые бинты. Цель
временной иммобилизации —
прижать нижнюю челюсть к верхней и
удержать их в таком положении до
проведения постоянного закрепления
отломков, т.е. до оказания больному
специализированной помощи.
Различают
ортопедические, хирургическо-ортопедические
и хирургические способы закрепления
отломков верхней челюсти.
Ортопедический
(консервативный) метод
лечения заключается в том, что
пострадавшему к зубам на верхней и
нижней челюстях фиксируют двухчелюстные
стандартные или алюминиевые шины с
зацепными петлями (см. раздел «Лечение
переломов нижней челюсти») Накладывают
межчелюстную резиновую тягу. Для
более точного сопоставления отломков
верхнечелюстной кости между большими
коренными зубами укладывают прокладку
из резиновой трубки. При
этом методе лечения необходима последующая
иммобилизация нижней челюсти с
помощью гипсовой подбородочной пращи
и шапочки с резиновой тягой. Последнюю
можно корректировать в динамике
проводимого лечения.
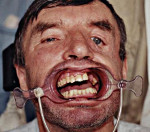
Рис.
16.3.8. Больной
с переломом верхней челюсти по Лефор
II
и двусторонним переломом нижней челюсти.
Метод лечения верхней челюсти по
Фидершпилю:
а)
вид спереди; б) вид сбоку;
в)
на зубы нижней челюсти наложена шина с
зацепными петлями и межчелюстной
резиновой тягой, которая фиксирована
к крючкам на верхнечелюстной шине.
Рис.
16.3.9.
Метод лечения застарелых переломов
верхней челюсти по способу Dingman
R.O.
Хирургическо-ортопедический
способ лечения предусматривает
фиксацию назубной шины к головной
опорной повязке или к неповрежденным
костям лицевого черепа.
Р.
Фальтин (1915) предлагает укреплять верхнюю
челюсть при помощи назубной проволочной
шины (фиксируют лигатурной проволокой)
с внеротовыми стержнями, которые впереди
ушных раковин изгибались вверх и
пригипсовывались к гипсовой шапочке.
А также при переломах верхней челюсти
автор рекомендовал привязывать ее
к неповрежденной скуловой дуге.
Фидершпиль (1934) предлагает на-зубную
шину, которая укреплена на верхней
челюсти, фиксировать тонкой проволокой
из нержавеющей стали, проведенной через
толщу мягких тканей щек, к головной
гипсовой шапочке (к зацепным петлям)
или привязывать стальную шину к зубам
с выводом ее из полости рта в виде
стержней и загипсовать их в головную
шапочку (рис. 16.3.8). При застарелых
переломах и тугоподвижных отломках
верхней челюсти Dingman
R.O.
(1939) модифицировал метод Фидершпиля.
Стальные проволоки одним концом
укреплялись к зацепным петлям на
верхнечелюстной шине, а другим — при
помощи резиновых колец (надетых на
проволочные крючки) к дуге на головной
шапочке. Перемещая крючки на дуге и
меняя, таким образом, направление
резиновой тяги, можно репонировать
отломки верхней челюсти при самых
различных ее смещениях (рис. 16.3.9).
В
1942 г. Z.H.
Adams
воскресил описанный нашим соотечественником
Р. Фальтиным (1915) метод укрепления
отломков верхней челюсти к неповрежденным
костям лицевого черепа. Способ
фиксации по Фальтину — Адамсу
заключается в том, что назубная проволочная
шина с двумя зацепными петлями (обращенными
вниз) плотно фиксируется к зубам, а
лигатурами из металлической проволоки
(нержавеющая сталь) поврежденная верхняя
челюсть прикрепляется (подвешивается)
к неповрежденным костям лицевого
скелета. К нижнеглазничному краю
верхнечелюстной кости и основанию
грушевидного отверстия фиксируется
отломок при переломе по первому типу,
к скуловой дуге — при первом и втором
типе перелома, а к скуловому отростку
лобной кости — при переломе по третьему
типу (рис. 16.3.10 и 16.3.11).
Фиксация
верхней челюсти по В.И. Мелкому (1982).
Перед операцией на верхнюю челюсть
накладывают внутриротовую назубную
проволочную шину. Под инфильтрационной
анестезией проводится разрез кожи
слева по лобно — скуловому гребню сверху
вниз длиной 0,5 см. С помощью иглы Кергера
внутриротовым путем делают вкол иглы
в слизистую на уровне верхнего левого
шестого зуба и проводят ее вместе с
проволочной лигатурой по внутренней
поверхности скуловой кости до кожной
линии разреза (рис. 16.3.12-а). Верхний конец
проволочной лигатуры освобождают и
извлекают иглу. Затем делают аналогичный
линейный разрез кожи длиной 0,5 см с
противоположной стороны, т.е. вдоль
лобно — скулового гребня справа. Верхний
конец проволочной лигатуры укрепляют
в проводнике (игле Кергера) и через левый
разрез проводят ее строго по лобной
кости слева направо (рис. 16.3.12-6). Затем
освобождают конец проволочной
лигатуры. Далее верхний конец лигатуры
вновь укрепляют в игле Кергера, которую
проводят через правый разрез в области
лобно — скулового гребня вниз через
мягкие ткани по внутренней поверхности
скуловой кости с выходом в преддверие
на уровне верхнего правого шестого
зуба (рис. 16.3.12-в). На кожные послеоперационные
раны накладывают швы. Проводят репозицию
отломков верхней челюсти с контролем
по прикусу и свободные концы проволочной
лигатуры укрепляют к назубной шине
(рис. 16.3.12-г).
В
результате операции верхняя челюсть
прочно фиксируется к основанию черепа.
Прикус восстанавливается. Данная
методика автором и нами была апробирована
при переломах верхней челюсти по
любому типу, а также при сочетании их с
переломами лобной кости. Способ позволяет
обеспечить прочную фиксацию верхней
челюсти к основанию черепа, прижимая
ее строго снизу вверх. Метод технически
прост и быстро осуществим.
Рис.
16.3.10. Способ
фиксации костных отломков по Фальтину
— Адамсу при первом типе перелома верхней
челюсти по классификации Le
Fort
(а, б), втором типе (в) и третьем типе (г).
В
литературе встречаются и другие
хирургическо-ортопедические методы
лечения переломом верхней челюсти
(К. Анастасов, П.З. Аржанцев и др.), которые
в настоящее время не имеют широкого
применения.
Хирургический
способ лечения повреждений верхней
челюсти. R.E.
Shands
(1956) применил для укрепления оторванной
верхней челюсти «трансмаксиллярный
стержень», который проводил через
обе верхнечелюстные кости в поперечном
направлении и через кожу щек с последующим
укреплением этого стержня к головной
шапочке или дуге, если имеются повреждения
кожных покровов черепа.
Рис.
16.3.11.
Рентгенограмма лицевых костей больного
с переломом верхней челюсти по Лефор —
II,
леченного способом Фальтина — Адамса.
Рис.
16.3.12.
Способ фиксации переломов верхней
челюсти по В.И. Мелкому (а, б, в). Объяснение
в тексте. Схематическое изображение
метода на черепе при переломах верхней
челюсти и лобной кости (г).
Рис.
16.3.13. Способ
фикса-ции костных отломков верх-ней
челюсти по первому (а), второму (б) и
третьему (в, г, д) типах по классификации
Le
Fort.
М.А.
Макиенко (1962) предлагает использовать
спицы Киршнера, которые вводятся под
разными углами через отломанную верхнюю
челюсть в неповрежденные кости черепа
(скуловая кость или дуга, верхнечелюстной
отросток лобной кости). Вводят спицы
специальным аппаратом. Скусывают
спицы так, чтобы они не выступали за
пределы мягких тканей (рис. 16.3.13).
Дополнительно автор рекомендует
больным одевать пращу Померанцевой-Урбанской
или круговую бинтовую повязку.
В
1955 г. М.М. Збаржем была проведена попытка
соединения отломанной верхнечелюстной
кости по лобно — скуловому шву при помощи
кетгута. Результат оказался отрицательным.
В 1957 г. этим же автором была повторена
попытка, но при помощи стальной проволоки,
результат — положительный. В последние
годы для этих целей мы используем
титановые минипластинки.
В.Г.
Центило (1996), при переломе передней
стенки верхнечелюстной кости, предлагает
трепанировать медиальную стенку
верхнечелюстной пазухи через нижний
носовой ход и путем последовательного
введения антисептического тампона (на
14 дней) до плотного выполнения всех
отделов пазухи проводится репозиция и
фиксация костного осколка в правильном
положении.
Наиболее
распространенными хирургическими
способами укрепления отломков верхней
челюсти являются различные варианты
костных швов, связывающих подвижные и
неподвижные кости лицевого скелета
(остеосинтез проволочным швом) или
фиксация отломков титановыми
минипластинками.
Травмы костей головы встречаются достаточно часто, но перелом верхней челюсти – исключение. Он диагностируется в 4% от общего количества челюстно-лицевых повреждений. Это травмирование относится к разряду самых сложных и опасных, требует незамедлительного оказания квалифицированной медицинской помощи. При ее отсутствии такие разрушения приводят к тяжелым последствиям. Когда травма сопровождается переломом основания черепа, есть риск повреждения головного мозга с летальным исходом.

Классификация преломов
К переломам относят повреждения костей с нарушением их целостности. При травмах, полученных в бытовых условиях, обычно разрушается нижняя челюсть, для разлома верхней требуется значительное механическое воздействие.
Это может произойти в результате:
- драки с применением предметов, используемых в качестве оружия (кастета, молотка и прочих);
- огнестрельного ранения;
- ДТП;
- падения с высоты на твердую поверхность;
- занятий экстремальными видами спорта.
Некоторые категории людей в большей степени подвержены переломам верхней челюсти. Дополнительными факторами риска являются:
- онкопатологии;
- воспаления костной ткани;
- прием некоторых лекарств;
- сильный авитаминоз;
- метаболические нарушения;
- деминерализации костей;
- инфекционные заболевания (например, туберкулез).
Особенность верхнечелюстных переломов в том, что они всегда сопровождаются выламыванием части кости, поскольку верхняя челюсть очень прочно соединена с остальными отделами черепа, повредить ее иным способом невозможно. Разлом проходит по линиям стыка либо по участкам с отверстиями для сосудов, нервных волокон. В таких местах костная ткань наименее прочная. Траектория смещения отломанных фрагментов зависит от силы травмирующего воздействия, расположения креплений жевательных мышц, размера осколка.
В соответствии с общим подходом к идентификации видов разрушения костей, верхнечелюстные повреждения подразделяются на: открытые (с разрывом мягких тканей) и закрытые; со смещением отломков и без такового.
Непосредственно переломы верхней челюсти врачи делят на две основные группы: огнестрельные и неогнестрельные.
Для травм первой категории используют систему Я.М. Збаржема, предложенную в 1965 году. Так, по направлению и глубине раневого канала огнестрельные верхнечелюстные разломы подразделяются на:
- сквозные (поперечные, косые или продольные);
- касательные;
- слепые.
В зависимости от характера повреждения ранения бывают:
- без выраженного дефекта костей и мягких тканей;
- со значительным дефектом;
- непроникающие;
- проникающие (в полость рта, черепную коробку).
По признаку влияния на функциональность челюсти либо окружающих органов травмы могут быть без нарушения функций либо с нарушением:
- речи;
- жевания;
- слуха;
- глотания;
- зрения;
- дыхания.
Применяемую современными травматологами классификацию переломов челюсти неогнестрельного характера предложил в 1901 году французский хирург Ле Фор. Он выделил три типа линии слабости костной ткани, по которым обычно проходят разломы: верхний, средний и нижний.
Что представляет собой перелом ле фор 1
Перелом I типа (перелом Герена или плавающее небо) – самая тяжелая из всех верхнечелюстных травм. Линия разлома в этом случае проходит по естественным зазорам глазниц сверху, по височным костям – по бокам.

В результате твердое небо полностью отрывается от основания черепа и прочих частей лица. Рассекаются все стенки верхнечелюстной пазухи, носовая перегородка, крыловидные отростки. Перелом I типа всегда сочетается с отломом основания черепа. Чаще травма происходит при ударе в область глаз.
Что собой представляет перелом ле фор 2
При переломе II типа (или «пирамидальном») образуется фрагмент в форме пирамидки, который перемещается обособленно от основания черепа и остальных лицевых костей. Верхушка отломка располагается в области носолобного шва (иногда немного ниже).

Травма относится к суборбитальным, поражает обе глазницы, разрушает проходящие под ними нервы. Иногда Ле Фор II бывает осложнен переломом основания черепа, ушибом либо сотрясением головного мозга.
Что такое перелом типа Ле Фор 3
Перелом III типа характеризуется полным отделением костей лица от основания черепа. Разлом проходит по дну носа и верхнечелюстным пазухам, распространяется на тыльную стенку глазницы, скулу, носолобный шов.

По время такой травмы повреждается нервный узел верхней челюсти, что провоцирует потерю чувствительности и функциональности в отдельных участках лица.
Симптомы
Клиническая картина этого вида переломов характеризуется рядом общих признаков. Основным симптомом перелома верхней челюсти любого типа выступает боль в лице, особенно при смыкании зубов, патологическая подвижность отделенных элементов.
Также такой травме присущи:
- кровотечения изо рта, носа;
- позывы к рвоте;
- зрительные нарушения (косоглазие, тремор яблок и другие), обусловленные разрушением глазниц, поражением головного мозга.
Помимо этого, каждому виду переломов (по классификации Ле Фора) соответствуют дополнительные симптомы.
При 1 типе разрушений наблюдаются:
- отечность;
- ощущение «кома» в горле;
- орбитальные кровоизлияния;
- скругление контуров лица;
- смещение глазных яблок.
Для 2 типа переломов по Ле Фору характерны:
- утрата обоняния;
- немота в области губ и щек;
- симптом «очков» — обширное симметричное кровоизлияние в периорбитальной области. Время его проявления: от нескольких минут до 12 и более часов после травмирования;
- двоение в глазах;
- трудности при дыхании, глотании;
- слезотечение (в некоторых случаях с вкраплениями крови);
- выпирание глазных яблок из глазниц;
- синюшность во рту;
- «одеревенение» верхних зубов и десен;
- отек глотки.
3 тип разрушения проявляет себя такими признаками, как:
- затруднения при попытке заговорить, открыть рот, проглотить пищу;
- отечность подбородка, губ;
- расстройство речи;
- сильные боли в носу;
- исчезновение носогубной складки;
- онемение десен, неба;
- избыточное слюнотечение;
- синюшность вокруг рта;
- изменение прикуса;
- кровотечения в слизистых оболочках ротовой полости.
Если больной получил травму первого или второго видов, наблюдается деформация лица при изменении положения тела человека. Когда пациент ложится — оно уплощается, если встает — удлиняется. Для перелома третьего типа характерно «отвисание» нижней челюсти и век. В сочетании с черепно-мозговой травмой верхнечелюстной перелом провоцирует обильную рвоту, вялость, побледнение кожных покровов, обмороки.
Внимание: симптомы такого повреждения в первое время после его получения бывают выражены слабо!
Проявления травм вариабельны, имеют разную интенсивность, самостоятельно установить степень тяжести, а также вид перелома не получится. При малейшем подозрении на разрушение лицевых костей надо обратиться в медицинское учреждение.
Лечение
Такая травма представляет угрозу для здоровья, жизни пациента, требует комплексного лечения. Терапия включает в себя мероприятия, направленные на:
- иммобилизацию отломков;
- стимулирование восстановительных процессов;
- предотвращение осложнений;
- возвращение полноценной функциональности челюсти.
Сначала врач обеззараживает место повреждения, для восстановления дыхания пострадавшему проводят трахеотомию. Далее обломки кости совмещаются, накладывается иммобилизационная шина. Манипуляция весьма болезненная, поэтому проходит под местной анестезией.
В сложных случаях (например, при разрушении скуловой дуги или верхнечелюстной пазухи) требуется остеосинтез. Отломки фиксируют с помощью специальных приспособлений: проволок, пластин, винтов. Отказываться от вмешательства нельзя, травма может спровоцировать развитие тяжелых нарушений.
Осложнения при переломах
Негативные последствия переломов верхней челюсти могут быть ранними, либо отсроченными. В первом случае они развиваются непосредственно после травмирования, могут выражаться в нарушении дыхательной, жевательной функций, инфицировании тканей.
Без своевременного купирования осложнения чреваты дефектами лицевых нервов, сосудов, тяжелыми воспалительными заболеваниями, асимметрией костей черепа. Разберем подробнее самые распространенные осложнения после перелома верхней челюсти.
Травматический гайморит
При разрушении кости в носовую пазуху могут попадать маленькие осколочки или соринки, которые врастают в слизистую оболочку, в результате в носу формируются гнойные полости.
Симптомами травматического гайморита являются:
- головные боли;
- припухлость переносицы;
- затрудненность дыхания;
- гноистые выделения из ноздрей;
- чувство тяжести при наклонах головы;
- «гриппозное» состояние.
Ситуация требует незамедлительного хирургического лечения. Вмешательство проводят путем иссечения пораженных участков слизистой, конструированием искусственного соустья.
Замедление консолидации отломков
Срастание верхней челюсти с минерализацией хрящей обычно длится от 4 до 5 недель. Иногда этот процесс затягивается еще на три недели. Признаками состояния выступают:
- отечность в области травмы;
- деформация лица;
- подвижность отломков.
Замедленное сращивание устраняют методом остеосинтеза. Параллельно проводят терапию, направленную на укрепление иммунитета.
Читайте также: Как ускорить срастание костей
Остеомиелит
Данное заболевание представляет собой гнойно-некротический процесс. Под воздействием патогенных микроорганизмов он развивается в костях, мягких тканей, костном мозге.
Болезнь развивается постепенно. Острая фаза наступает на 3-4 сутки, сопровождается:
- высокой температурой;
- слабостью;
- болями в поврежденной области;
- слабостью;
- повышенным потоотделением;
- неприятным запахом изо рта;
- сильной болью при разжатии челюстей.
Далее следует подострая стадия, на которой выраженность симптомов падает. Эта степень считается переходной к хронической форме. Для нее характерны слабые боли, субфебрильная температура.
Остеомиелит развивается на фоне:
- позднего обращения к врачу;
- бактериального инфицирования;
- попадания корешков зуба в зазор перелома;
- слабого иммунитета;
- нарушения процессов восстановления тканей;
- несоблюдения правил реабилитационного периода.
Лечение заключается в прочищении гнойной полости, приме антибиотиков, общеукрепляющих препаратов.
Ложный сустав
Это осложнение является вторичным, развивается после медленной консолидации осколков или остеомиелита. Условием формирования ложного сустава выступает гипоксия тканей.
Симптомы осложнения:
- деформация лицевого овала;
- неправильный прикус;
- визуальное движение кусочков кости во время открывания рта.
Для исправления ситуации проводят иссечение спаек, рубцовых тканей, отделение замыкательных пластин с последующим остеосинтезом.
Срастание отломков в неправильном расположении
Фрагменты кости, срастаясь, могут смещаться по горизонтали, вертикали либо в обоих направлениях. Это происходит из-за позднего обращения за квалифицированной помощью, неверного выбора способа обездвиживания, нарушения режима пациентом.
Заметить осложнение можно по таким признакам, как:
- изменение прикуса;
- затруднения при жевании;
- отечность;
- смещение подбородка.
Когда с момента травмирующей ситуации прошло менее 5 недель, возможно вытягивание костей. Если больше времени — требуется операция.
Восстановление
Реабилитация после перелома верхней челюсти в среднем длится 2,5 месяца. Ее успех зависит от степени тяжести травмы, индивидуальных особенностей организма пациента, скорости обращения к врачу, соблюдения всех клинических рекомендаций.
В этот период огромное значение имеет правильный уход за ротовой полостью. Это поможет избежать развития осложнений инфекционной этиологии. После каждого приема пищи рот надо споласкивать специальными антисептиками либо противовоспалительными растворами. Очищать установленные металлоконструкции от остатков еды. Делать это нужно с помощью зубной щетки с мылом. А также для успешного восстановления костей черепа необходимо соблюдать специальную диету.
Особенности питания
Для полноценной реабилитации после любой травмы крайне важно обеспечить пациенту сбалансированное питание, содержащее все необходимые для регенерации клеток витамины и микроэлементы.
При травмах верхней челюсти это условие выполнить сложно из-за невозможности пережевывания пострадавшим еды. Для кормления больного придется использовать специальные приспособления: зонды, бутылочки, соломинки, поильники.
Рацион должен состоять из следующих блюд:
- мясных бульонов;
- сырых яиц;
- протертых овощных супов;
- натуральных соков с мякотью;
- пюре из овощей и мяса;
- жидких каш;
- кисломолочных продуктов.
По мере восстановления костной ткани, следует предлагать пациенту более жесткие блюда, чтобы разрабатывать челюсть. Сухарики, твердые фрукты и прочие компоненты питания запрещены до момента полного выздоровления. Процесс занимает примерно один месяц.
Переход на твердую пищу проходит постепенно, под строгим контролем лечащего врача!
Ледяные либо слишком горячие продукты есть нельзя, все блюда должны быть комнатной температуры. Есть желательно часто, но понемногу. После удаления иммобилизирующих конструкций не рекомендовано быстро возвращаться к привычному питанию. Некоторое время следует соблюдать щадящую диету, чтобы предотвратить расстройства ЖКТ.
Читайте также: Питание при переломах
Как лечить перелом в домашних условиях
Полностью в домашних условиях вылечить верхнечелюстной перелом не получится. Репозицию отломков обязательно должен проводить врач в условиях медицинского учреждения.
Самостоятельная помощь больному заключается в правильном, своевременном доставлении его в больницу. А также очень важно соблюдать все клинические рекомендации во время амбулаторного лечения перелома верхней челюсти.
Первые действия после травмы
Прогноз выздоровления при верхнечелюстных переломах напрямую зависит от того, насколько грамотно была оказана первая помощь пострадавшему. При подозрении на разрушение костной ткани необходимо сразу вызвать «Скорую помощь».
Алгоритм действий до приезда врачей при подобных травмах должен быть следующим:
- Аккуратно остановить кровотечение с помощью пальцев, ватных тампонов, приложить к поврежденному месту ледяной компресс. Холод снимет отечность, уменьшит боль.
- Уложить больного на бок, вытащить язык, следить, чтобы он не западал — это поможет предотвратить асфиксию.
- Обездвижить пострадавшего. При рвоте уложить человека лицом вниз.
- Зафиксировать сломанную челюсть. Для этого можно проложить линейку или тоненькую досточку под зубы, закрепить на голове с помощью бинта. Если нет подручных средств, допустимо осторожно сомкнуть челюсти, перевязать мягкой тканью.
- Эти травмы сопровождаются сильной болью. Чтобы избежать шокового состояния надо дать пациенту обезболивающий препарат на основе фентанила, анальгина, кодеина либо других веществ.
Когда нет возможности вызвать бригаду медиков, следует самостоятельно доставить травмированного в ближайший травматологический пункт. Он должен находиться в положении «лежа на боку» с опущенным лицом.
В медицинском учреждении травматологи проведут репозицию отломков, иммобилизуют поврежденную кость. После пребывания в стационаре больного выписывают для продолжения лечения в амбулаторных условиях. На этапе домашнего восстановления важно соблюдать все врачебные рекомендации.
Способы лечения
В комплексную терапию челюстных травм входит:
- соблюдение специальной диеты;
- гимнастика;
- физиопроцедуры;
- прием фармацевтических препаратов.
Лекарства используются в форме таблеток (предварительно их придется измельчать в порошок) либо инъекций.
Обычно пострадавшему назначают:
- нестероидные противовоспалительные препараты (Кеторол, Ревмоксикам, Алмирал, Ксефокам). Они нужны для снятия отеков и боли;
- БАДы с кальцием, витамином D (такие, как Остеогенон, Кальций 3D Никомед);
- противовоспалительные гели местного применения (Лиотон, Гепариновая мазь, Вольтарен);
- антибактериальные (Цефтриаксон, Ципрофлоксацин) чаще используют в виде инъекций для предотвращения инфицирования.
Все названия препаратов приведены в информационных целях. Принимать какие-либо средства без назначения травматолога недопустимо!
Существенно ускоряют выздоровление физиотерапевтические процедуры:
- электрофорез с препаратами кальция доставляет необходимые вещества к разрушенной костной ткани;
- магнитотерапия снимает отечность, боль, купирует очаги воспаления;
- Уф — облучение способствует лучшему усвоению витамина D;
- УВЧ — стимулирует кровоток в пораженной области, активирует обменные процессы.
Для укрепления мышечного аппарата, восстановления функций челюсти необходимы занятия ЛФК. На начальном этапе упражнения направлены на предотвращение дыхательных и глотательных нарушений. Когда сформируются стойкие ограничения лицевых костей, добавляют челюстную гимнастику.
Приведем примерный комплекс упражнений:
- поднимать и опускать разведенные в стороны руки. Вдыхать через сомкнутые зубы, выдыхать — вытянув губы трубочкой;
- выполнять повороты корпуса, вдыхая через нос. Выдыхать, раздувая щеки;
- на вдохе через рот опускать нижнюю челюсть, на выдохе — поднимать;
- упереть кончик языка в небо, сжать зубы, уголки губ развести в стороны (мимическая мускулатура должна быть напряжена);
- опускать нижнюю челюсть, максимально высовывая язык;
- имитировать зевок, произнося звук «к».
Челюстно-лицевые действия хорошо сочетать с движениями рук. Занятия должны проходить под строгим контролем врача-физиотерапевта, который будет регулировать нагрузку, выбирать необходимые упражнения. Попытки ускорить процесс могут привести к тяжелым осложнениям.
Последствия неправильного лечения
Если пренебрегать рекомендациями травматолога во время восстановления верхней челюсти после перелома, кости, скорее всего, срастутся неправильно.
Это приводит к многочисленным негативным последствиям. В их числе:
- неспособность есть твердую пищу;
- изменение прикуса;
- инфицирование полости рта;
- формирование гнойных, воспалительных очагов;
- затруднения при дыхании, проглатывании;
- смещение зубов;
- дефекты речи;
- постоянная боль в челюсти;
- потеря чувствительности в нижней части лица.
Травма отражается на общем самочувствии пострадавшего. Человек регулярно ощущает головные боли, тошноту, недомогание, головокружения.
Перелом верхней челюсти успешно поддается лечению, если сразу обратиться к травматологу, тщательно соблюдать все назначения врача. Самолечение при таком тяжелом повреждении приводит к опасным осложнениям, вплоть до летального исхода. Важно помнить, что восстанавливать неправильно сросшиеся кости гораздо сложнее, чем вылечить «свежее» повреждение.
Верхняя челюсть – крупная парная кость лицевой части черепа. Она занимает центральное положение на лице и участвует в формировании стенок глазницы, полостей носа и рта. Травмы этой кости встречаются в 5% клинических случаев. Они существенно осложняют жизнь и грозят инвалидностью и опасными осложнениями, в числе которых – менингит, поражение костных тканей.
В медицинской практике принята классификация переломов верхней челюсти по Лефору, названной по имени французского медика начала XX столетия. Этот специалист выделил 3 типа переломов разного характера.
Причины

Перелом верхней челюсти (ВЧ) — результат анатомического разрушения целостности лицевой кости. В стоматологии диагностируют переломы средней части кости (до 50% общего числа), которые сопровождаются кровотечением, отеком, разрывом слизистой (открытая форма). Закрытые переломы встречаются реже. В ряде случаев диагностируют нарушение целостности соседних отделов черепа.
Обычно с переломом ВЧ сталкиваются лица мужского пола в результате драк, грубого физического воздействия. Травму провоцируют также ДТП, аварии, неудачные падения. К располагающим факторам относят:
Читайте также: Как можно расслабить мышцы челюсти при напряжении, спазмах и болях: полезные упражнения
- анатомия кости, формирующей челюсть;
- выступающий подбородок;
- езда на мотоцикле и горном велосипеде без шлема, который смягчает удар при падении;
- занятия боксом, вольной, греко-римской борьбой и некоторыми другими видами единоборств;
- недостаточный рацион, употребление алкоголя и другие вредные привычки.
Классификация по Лефору

Хирург Лефор тщательно изучил виды переломов верхней части челюсти и разработал подробную классификацию, которую медики используют в наши дни. Всего есть 3 группы переломов:
- Лефор 1. Перелом верхней части ВЧ. Наблюдается при косом ударе относительно вертикальных анатомических структур скелета или травмировании орбиты. При этом происходит отхождение верхнечелюстно-скулового комплекса.
- Лефор 2. Перелом среднего участка ВЧ. Следствие прямого удара в носовую кость при сомкнутой челюсти. Возникает также при отраженном повреждении подбородка. В этом случае ударная мощь передается верхней челюсти через нижние зубы.
- Лефор 3. Перелом нижнего отдела ВЧ. Возможен при поражении верхней губы в тот момент, когда разомкнуты нижние челюсти. Лишаясь опоры, открывается альвеолярный отросток, и при ударе происходит отделение нижней части челюсти от общей кости. Потеря целостности отмечается также в зоне стенок гайморовых пазух.
ЧИТАЕМ ТАКЖЕ: каковы последствия удара в челюсть?

Переломы без смещения наблюдаются редко. Обычно переломы ВЧ сопровождаются смещением кости – ее обломки расходятся в стороны. По форме и направлению классифицируют поперечный, косой, продольный, оскольчатый, компрессионный, клиновидный типы переломов.
Симптоматика
По классификации Лефора для каждого типа перелома характерны свои симптомы. Они служат опорой для медиков при постановке окончательного диагноза. Для перелома первого типа свойственно:
- отечность, округление лица;
- ощущение, что в горле находится инородное тело;
- трудности при глотании, открытии рта;
- кровоизлияние в зоне глаз;
- смещение глазных яблок;
- нарушение зрения;
- хруст отломков кости в районе глазниц при пальпации.
При переломе второго типа наблюдается:
-
носовое, ротовое кровотечение;
- хруст в зоне носолобного шва черепа;
- потеря обоняния;
- онемение лица, губ;
- кровоподтеки под глазами.
Перелом третьего типа (по Лефору) сопровождают такие симптомы:
- сложности при открытии рта, еде, разговоре;
- отечность нижней части лица, губ;
- деформация прикуса;
- сильная боль в зоне носа;
- сглаживание носогубной складки.
Диагностика
Когда характер и последствия травмы челюсти не ясны, важно грамотно оказать первую помощь. Она заключается в таких мероприятиях:
Читайте также: Симптомы и лечение неврита лицевого нерва у детей, причины и профилактика
- остановка кровотечения (если патология открытого характера);
- расположение пострадавшего на боку, для предотвращения перекрытия дыхательных путей;
- крепление верхней и нижней челюсти не тугой повязкой;
- охлаждение льдом пораженной зоны;
- транспортировка в стационар.
Для подтверждения диагноза «перелом верхней челюсти» обязателен рентген, который выполняют в нескольких проекциях. Осматривая фото костей черепа, врач акцентирует внимание на контурах анатомических образований. При их нарушении диагностируют переломы разной степени. Дополнительные снимки, когда пациент смыкает зубы, назначаются с обезболиванием. По ним оценивают характер смещения обломков.
ЧИТАЕМ ТАКЖЕ: перелом нижней челюсти: сколько заживает кость и каковы симптомы?
По показаниям проводятся панорамные рентгеновские снимки (ортопантомография), компьютерная томография пораженной области. Обязателен осмотр стоматологом. Он определяет повреждения слизистой, неба, изменения кости.

При своевременном выявлении поражения верхнечелюстной пазухи и грамотной медицинской помощи удается восстановить положение костных обломков, избежать осложнений и сократить время пребывания в стационаре.
Лечение перелома
Лечение переломов верхней челюсти зависит от характера травмы. Подбираются консервативный или оперативный методы. При травме без смещения кость фиксируют повязкой, назначают лекарства. При патологиях со смещением необходима репозиция обломков и контроль правильного сращивания костей. Переломы верхнечелюстной пазухи заживают самостоятельно, без оперативного вмешательства. При травмировании наружных стенок оценивается характер патологии, терапия не всегда только консервативная.
Сколько лечат перелом ВЧ? Средняя продолжительность больничного листа составляет 65 суток. Эта цифра может изменяться в зависимости от типа травмы. При переломе первой степени это около 55 дней, при второй – 65, при третьей – 75. При сочетании травмы с другими переломами костей лица восстановление занимает 120 суток и больше.
Медикаментозное лечение

Медикаменты назначают независимо от метода лечения. Их противоотечные, обезболивающие, антисептические свойства помогают облегчить состояние пациента. Показаны нестероидные противовоспалительные препараты – Алмирал, Аэртал, Ревмоксикам, Ксефокам, Кеторол. Они позволяют снять отечность, воздействуют комплексно. Принимать следует в дозировке, определенной врачом.
При повреждении костей лица назначают препараты с кальцием и витамином Д. Среди них – Остеогенон, Структум, Кальций 3D Никомед. Местно прописывают гели и мази с противовоспалительным эффектом. Среди них – Лиотон, Гепариновая, Вольтарен, Диклак. Для предотвращения воспалений в тканях назначают антибиотикотерапию. Обычно выписывают Цефтриаксон и Ципрофлоксацин в виде инъекций.
Консервативное
Проводится под контролем ортопедов и челюстно-лицевых хирургов. Схема лечения классическая. Она включает:
- Репозицию. Это перемещение отломков кости в физиологическое положение и одномоментное совмещение. Когда сразу совместить кости верхнечелюстной пазухи нет возможности, применяется вытяжение и постепенное смещение в течение суток.
- Иммобилизация. Происходит фиксация костных обломков в правильном положении за 3-5 недель. За это время идет формирование костной мозоли в зоне
перелома. Постоянная иммобилизация осуществляется посредством шин (стандартных или из металла).
- Физиотерапия и медикаментозное лечение. Вводится для профилактики возможных осложнений и поддержания организма.
Операция
При травмировании скуловой дуги, верхнечелюстной пазухи, сложных поражениях костей возможно оперативное вмешательство. Отломки устанавливаются на анатомическое место и фиксируются вместе со здоровыми костями черепа. Операция остеосинтеза проходит с использованием проволочных швов и титановых микропластин. Травмированные альвеолярные отростки фиксируются посредством серкляжной проволоки.
Читайте также: Периостит нижней и верхней челюстей: симптомы, причины, диагностика и лечение

При переломах 2 и 3 степени в кость скулы вкручивают винты из титана. К ним крепят проволоку и ушивают рану. Послеоперационные гематомы исчезают за 2 недели. Операцию (если она необходима) не следует откладывать, чтобы избежать неправильного срастания костей и дальнейшего более сложного лечения.
Восстановление после лечения
Реабилитационные мероприятия и неукоснительное соблюдение врачебных рекомендаций ускоряют восстановление после переломов ВЧ. Назначаются физиотерапия, медикаментозное лечение и физические упражнения, как показано в таблице.
| Вид терапии | Цель | Особенности |
| Медикаментозная | Снимает болевой синдром, отек, способствует восполнению нужных минералов, формированию костной мозоли | Препараты могут быть в форме таблеток и растворов для инъекций |
| Физиопроцедуры | Ускоряют заживление тканей, нормализуют кровоток и обменные процессы | Магнитотерапия, УВЧ, электрофорез |
| Гимнастика | Укрепляет мышечный аппарат, восстанавливает функции глотания, жевания, речь | Нагрузки необходимы через 4 недели после травмы верхней челюсти. Их объем и интенсивность постепенно нарастают |
| Правильное питание | Обеспечить организм необходимыми витаминами, энергией, не нагружая мышцы лица | Используются протертые, жидкие блюда с температурой 36-50 градусов. Приходится есть через трубочку |
Как быть в каждой конкретной ситуации при переломе ВЧ, знает только специалист. От его опыта и квалификации зависит успех лечения. Важно помнить, что сложные и открытые переломы могут приводить к деформации лица. Черты меняются не в лучшую сторону, и нередко пациентам приходится обращаться к пластическим хирургам.
Переломы верхней челюсти составляют от 2 до 5 % переломов костей лица. Для более полного понимания данной темы разберем анатомическое строение верхней челюсти и пограничных костей Вверхняя челюсть является парной костью, располагается в центре лица и связана с другими костями лицевого и мозгового черепа: скуловой, лобной, носа, решётчатой, клиновидной, слёзной. Различают четыре поверхности тела верхней челюсти: переднюю, подвисочную, глазничную, носовую. На передней поверхности расположено подглазничное отверстие. На подвисочной имеется бугор верхней челюсти, к которому прикрепляется головка латеральной крыловидной мышцы и имеется 3-4 отверстия, через которые в толщу кости входят задние верхние альвеолярные ветви. На глазничной поверхности имеется нижнеглазничная щель, через которую в глазницу входит нижнеглазничный нерв, проходящий в подглазничном канале и отдающий задние, средние и передние альвеолярные ветви. Носовая поверхность соединена с перпендикулярной пластинкой нёбной кости, нижней носовой раковиной и крючкообразным отростком решетчатой кости. Между нижней и средней раковинами расположено отверстие верхнечелюстной пазухи. Кпереди от него проходит носослёзный канал, открывающийся в полость носа. Кзади от него проходит большой нёбный канал. В области верхней челюсти различают лобный, альвеолярный, нёбный и скуловой отростки. В теле верхней челюсти расположена верхнечелюстная пазуха, она самая крупная из околоносовых пазух. Таким образом, верхняя челюсть принимает участие в образовании глазницы, полости носа и рта. Стенки верхнечелюстной пазухи тонкие. Тем не менее верхняя челюсть способна противостоять значительным механическим нагрузкам. Связано это с тем, что трабекулы губчатого вещества имеют вертикальный тип строения, а компактное вещество — утолщения в определённых участках, называемых контрофосами. Выделяют 4 контрофорса: лобно-носовой, скулоальвеолярный, крыловидно-челюстной и нёбный. Они обусловливают устойчивость верхней челюсти к жевательному давлению и её способность противостоять значительным механическим воздействиям.
Классификация преломов
К переломам относят повреждения костей с нарушением их целостности. При травмах, полученных в бытовых условиях, обычно разрушается нижняя челюсть, для разлома верхней требуется значительное механическое воздействие.
Это может произойти в результате:
- драки с применением предметов, используемых в качестве оружия (кастета, молотка и прочих);
- огнестрельного ранения;
- ДТП;
- падения с высоты на твердую поверхность;
- занятий экстремальными видами спорта.
Некоторые категории людей в большей степени подвержены переломам верхней челюсти. Дополнительными факторами риска являются:
- онкопатологии;
- воспаления костной ткани;
- прием некоторых лекарств;
- сильный авитаминоз;
- метаболические нарушения;
- деминерализации костей;
- инфекционные заболевания (например, туберкулез).
Особенность верхнечелюстных переломов в том, что они всегда сопровождаются выламыванием части кости, поскольку верхняя челюсть очень прочно соединена с остальными отделами черепа, повредить ее иным способом невозможно. Разлом проходит по линиям стыка либо по участкам с отверстиями для сосудов, нервных волокон. В таких местах костная ткань наименее прочная. Траектория смещения отломанных фрагментов зависит от силы травмирующего воздействия, расположения креплений жевательных мышц, размера осколка.
В соответствии с общим подходом к идентификации видов разрушения костей, верхнечелюстные повреждения подразделяются на: открытые (с разрывом мягких тканей) и закрытые; со смещением отломков и без такового.
Непосредственно переломы верхней челюсти врачи делят на две основные группы: огнестрельные и неогнестрельные.
Для травм первой категории используют систему Я.М. Збаржема, предложенную в 1965 году. Так, по направлению и глубине раневого канала огнестрельные верхнечелюстные разломы подразделяются на:
- сквозные (поперечные, косые или продольные);
- касательные;
- слепые.
В зависимости от характера повреждения ранения бывают:
- без выраженного дефекта костей и мягких тканей;
- со значительным дефектом;
- непроникающие;
- проникающие (в полость рта, черепную коробку).
По признаку влияния на функциональность челюсти либо окружающих органов травмы могут быть без нарушения функций либо с нарушением:
- речи;
- жевания;
- слуха;
- глотания;
- зрения;
- дыхания.
Применяемую современными травматологами классификацию переломов челюсти неогнестрельного характера предложил в 1901 году французский хирург Ле Фор. Он выделил три типа линии слабости костной ткани, по которым обычно проходят разломы: верхний, средний и нижний.
Что представляет собой перелом ле фор 1
Перелом I типа (перелом Герена или плавающее небо) – самая тяжелая из всех верхнечелюстных травм. Линия разлома в этом случае проходит по естественным зазорам глазниц сверху, по височным костям – по бокам.
В результате твердое небо полностью отрывается от основания черепа и прочих частей лица. Рассекаются все стенки верхнечелюстной пазухи, носовая перегородка, крыловидные отростки. Перелом I типа всегда сочетается с отломом основания черепа. Чаще травма происходит при ударе в область глаз.
Что собой представляет перелом ле фор 2
При переломе II типа (или «пирамидальном») образуется фрагмент в форме пирамидки, который перемещается обособленно от основания черепа и остальных лицевых костей. Верхушка отломка располагается в области носолобного шва (иногда немного ниже).
Травма относится к суборбитальным, поражает обе глазницы, разрушает проходящие под ними нервы. Иногда Ле Фор II бывает осложнен переломом основания черепа, ушибом либо сотрясением головного мозга.
Что такое перелом типа Ле Фор 3
Перелом III типа характеризуется полным отделением костей лица от основания черепа. Разлом проходит по дну носа и верхнечелюстным пазухам, распространяется на тыльную стенку глазницы, скулу, носолобный шов.
По время такой травмы повреждается нервный узел верхней челюсти, что провоцирует потерю чувствительности и функциональности в отдельных участках лица.
Краткая анатомия
Верхняя челюсть представляет собой парную кость, которая имеет тело, в толще какого располагается Гайморова пазуха, она сообщается с полостью носа. По внутреннему краю есть грушевидная вырезка, формирующая одноименное отверстие. В стороны отходят отростки, книзу – альвеолярный, в нем расположены зубы, от наружной поверхности – скуловой, вверх – лобный.
Кость имеет отверстия, через которые выходят нервы, иннервирующие лицо и, собственно, зубы. Наибольшим является подглазничное отверстие, из которого выходит ветвь тройничного нерва. Кость участвует в образовании полости рта, глазницы, носа. Позади скулового отростка расположен верхнечелюстной бугорок, через него входят нервы, иннервирующие зубы. Наглядно представить вышеописанное поможет фото.
Симптомы
Клиническая картина этого вида переломов характеризуется рядом общих признаков. Основным симптомом перелома верхней челюсти любого типа выступает боль в лице, особенно при смыкании зубов, патологическая подвижность отделенных элементов.
Также такой травме присущи:
- кровотечения изо рта, носа;
- позывы к рвоте;
- зрительные нарушения (косоглазие, тремор яблок и другие), обусловленные разрушением глазниц, поражением головного мозга.
Помимо этого, каждому виду переломов (по классификации Ле Фора) соответствуют дополнительные симптомы.
При 1 типе разрушений наблюдаются:
- отечность;
- ощущение «кома» в горле;
- орбитальные кровоизлияния;
- скругление контуров лица;
- смещение глазных яблок.
Для 2 типа переломов по Ле Фору характерны:
- утрата обоняния;
- немота в области губ и щек;
- симптом «очков» — обширное симметричное кровоизлияние в периорбитальной области. Время его проявления: от нескольких минут до 12 и более часов после травмирования;
- двоение в глазах;
- трудности при дыхании, глотании;
- слезотечение (в некоторых случаях с вкраплениями крови);
- выпирание глазных яблок из глазниц;
- синюшность во рту;
- «одеревенение» верхних зубов и десен;
- отек глотки.
3 тип разрушения проявляет себя такими признаками, как:
- затруднения при попытке заговорить, открыть рот, проглотить пищу;
- отечность подбородка, губ;
- расстройство речи;
- сильные боли в носу;
- исчезновение носогубной складки;
- онемение десен, неба;
- избыточное слюнотечение;
- синюшность вокруг рта;
- изменение прикуса;
- кровотечения в слизистых оболочках ротовой полости.
Если больной получил травму первого или второго видов, наблюдается деформация лица при изменении положения тела человека. Когда пациент ложится — оно уплощается, если встает — удлиняется. Для перелома третьего типа характерно «отвисание» нижней челюсти и век. В сочетании с черепно-мозговой травмой верхнечелюстной перелом провоцирует обильную рвоту, вялость, побледнение кожных покровов, обмороки.
Внимание: симптомы такого повреждения в первое время после его получения бывают выражены слабо!
Проявления травм вариабельны, имеют разную интенсивность, самостоятельно установить степень тяжести, а также вид перелома не получится. При малейшем подозрении на разрушение лицевых костей надо обратиться в медицинское учреждение.
Диагностические критерии повреждения
Для того чтобы подтвердить или опровергнуть диагноз необходимо выполнить рентген костей черепа. Диагностическая процедура выполняется в двух проекциях, могут быть использованы специальные укладки. На снимках костей черепа врач ориентируется на контуры основных анатомических образований, если они нарушены, можно говорить о переломе. Также снимки могут быть выполнены при смыкании зубов, отломки могут смещаться, однако, подобное выполняется при обезболивании и минимальном риске повреждения сосудов и нервов.
Лечение
Такая травма представляет угрозу для здоровья, жизни пациента, требует комплексного лечения. Терапия включает в себя мероприятия, направленные на:
- иммобилизацию отломков;
- стимулирование восстановительных процессов;
- предотвращение осложнений;
- возвращение полноценной функциональности челюсти.
Сначала врач обеззараживает место повреждения, для восстановления дыхания пострадавшему проводят трахеотомию. Далее обломки кости совмещаются, накладывается иммобилизационная шина. Манипуляция весьма болезненная, поэтому проходит под местной анестезией.
В сложных случаях (например, при разрушении скуловой дуги или верхнечелюстной пазухи) требуется остеосинтез. Отломки фиксируют с помощью специальных приспособлений: проволок, пластин, винтов. Отказываться от вмешательства нельзя, травма может спровоцировать развитие тяжелых нарушений.
Диагностика
Для уточнения диагноза и степени поражения костной ткани пациенту стоит посетить врача, который назначит обследование. Сегодня используется несколько наиболее эффективных методов, позволяющих оценить состояние больного.
Общий осмотр и опрос пациента проводится бесплатно в государственной клинике с целью выявления предположительной причины нарушения. Если больной в состоянии говорить, он рассказывает о том, что произошло.
Если же речь существенно нарушена, врач опрашивает родственников или тех, кто был рядом в момент получения травмы. Специалист также осматривает кожу, определяет степень отечности тканей и назначает другие методы обследования.
Общий и биохимический анализ крови считается стандартным методом диагностики и проводится в частных, государственных клиниках. В частных стоимость составляет примерно 400 руб.
Для исследования берется кровь из вены, после чего в лабораторных условиях определяются основные показатели, позволяющие оценить состояние пациентов. Обычно в крови присутствует повышенное количество лейкоцитов и другие признаки воспаления.
Рентгенография костей черепа считается наиболее важным и эффективным способом диагностики, поводится в клиниках, имеют специальное оборудование. Стоимость обследования может составлять 300-600 руб.
Во время процедуры с помощью рентгеновского аппарата делается несколько снимков в разных положениях, после чего врач их изучает и ставит окончательный диагноз. Рентген помогает обнаружить даже незначительные трещины и смещения.
Магнитно-резонансная томография считается одним из дополнительных и эффективных методов. Проводится в клиниках со специальными приспособлениями, помогает более подробно изучить мягкие ткани и увидеть возможные осложнения. Стоимость диагностики колеблется в пределах 2000-3000 руб.
Наиболее эффективным и информативным методом считается рентгенография, но пациенту всегда необходимо пройти комплексное обследование, позволяющее оценить общее состояние.
Осложнения при переломах
Негативные последствия переломов верхней челюсти могут быть ранними, либо отсроченными. В первом случае они развиваются непосредственно после травмирования, могут выражаться в нарушении дыхательной, жевательной функций, инфицировании тканей.
Без своевременного купирования осложнения чреваты дефектами лицевых нервов, сосудов, тяжелыми воспалительными заболеваниями, асимметрией костей черепа. Разберем подробнее самые распространенные осложнения после перелома верхней челюсти.
Травматический гайморит
При разрушении кости в носовую пазуху могут попадать маленькие осколочки или соринки, которые врастают в слизистую оболочку, в результате в носу формируются гнойные полости.
Симптомами травматического гайморита являются:
- головные боли;
- припухлость переносицы;
- затрудненность дыхания;
- гноистые выделения из ноздрей;
- чувство тяжести при наклонах головы;
- «гриппозное» состояние.
Ситуация требует незамедлительного хирургического лечения. Вмешательство проводят путем иссечения пораженных участков слизистой, конструированием искусственного соустья.
Замедление консолидации отломков
Срастание верхней челюсти с минерализацией хрящей обычно длится от 4 до 5 недель. Иногда этот процесс затягивается еще на три недели. Признаками состояния выступают:
- отечность в области травмы;
- деформация лица;
- подвижность отломков.
Замедленное сращивание устраняют методом остеосинтеза. Параллельно проводят терапию, направленную на укрепление иммунитета.
Восстановление
Реабилитация после перелома верхней челюсти в среднем длится 2,5 месяца. Ее успех зависит от степени тяжести травмы, индивидуальных особенностей организма пациента, скорости обращения к врачу, соблюдения всех клинических рекомендаций.
В этот период огромное значение имеет правильный уход за ротовой полостью. Это поможет избежать развития осложнений инфекционной этиологии. После каждого приема пищи рот надо споласкивать специальными антисептиками либо противовоспалительными растворами. Очищать установленные металлоконструкции от остатков еды. Делать это нужно с помощью зубной щетки с мылом. А также для успешного восстановления костей черепа необходимо соблюдать специальную диету.
Длительность пребывания на больничном листе
Длительность пребывания пациента на больничном листе зависит от характера повреждения и степени сложности. В среднем сроки лечения колеблются в пределах 2 месяцев. При повреждении альвеолярного отростка нетрудоспособность составляет 45 суток, перелом тела потребует 70 дней больничного листа. Переломы по типу Лефор 1 в среднем требуют 55, Лефор 2 – 66, Лефор 3 – 75 дней.
Неосложненные переломы требуют нетрудоспособности в течение 2 месяцев, осложненные от 120 до 130 дней. После 120 дней пребывания на больничном листе пациент должен быть направлен на МСЭК (медико-социальная экспертная комиссия), которая решает продлевать больничный лист или признать пострадавшего инвалидом.
Подходы к лечению и диагностике могут быть самые разные, но все они направлены на достижение максимального результата. О тонкостях лечения подскажет врач стоматолог или челюстно-лицевой хирург. В процессе лечения обязательной является профилактика осложнений и перелом может не оставить после себя последствий.
Особенности питания
Для полноценной реабилитации после любой травмы крайне важно обеспечить пациенту сбалансированное питание, содержащее все необходимые для регенерации клеток витамины и микроэлементы.
При травмах верхней челюсти это условие выполнить сложно из-за невозможности пережевывания пострадавшим еды. Для кормления больного придется использовать специальные приспособления: зонды, бутылочки, соломинки, поильники.
Рацион должен состоять из следующих блюд:
- мясных бульонов;
- сырых яиц;
- протертых овощных супов;
- натуральных соков с мякотью;
- пюре из овощей и мяса;
- жидких каш;
- кисломолочных продуктов.
По мере восстановления костной ткани, следует предлагать пациенту более жесткие блюда, чтобы разрабатывать челюсть. Сухарики, твердые фрукты и прочие компоненты питания запрещены до момента полного выздоровления. Процесс занимает примерно один месяц.
Переход на твердую пищу проходит постепенно, под строгим контролем лечащего врача!
Ледяные либо слишком горячие продукты есть нельзя, все блюда должны быть комнатной температуры. Есть желательно часто, но понемногу. После удаления иммобилизирующих конструкций не рекомендовано быстро возвращаться к привычному питанию. Некоторое время следует соблюдать щадящую диету, чтобы предотвратить расстройства ЖКТ.
Как лечить перелом в домашних условиях
Полностью в домашних условиях вылечить верхнечелюстной перелом не получится. Репозицию отломков обязательно должен проводить врач в условиях медицинского учреждения.
Самостоятельная помощь больному заключается в правильном, своевременном доставлении его в больницу. А также очень важно соблюдать все клинические рекомендации во время амбулаторного лечения перелома верхней челюсти.
Первые действия после травмы
Прогноз выздоровления при верхнечелюстных переломах напрямую зависит от того, насколько грамотно была оказана первая помощь пострадавшему. При подозрении на разрушение костной ткани необходимо сразу вызвать «Скорую помощь».
Алгоритм действий до приезда врачей при подобных травмах должен быть следующим:
- Аккуратно остановить кровотечение с помощью пальцев, ватных тампонов, приложить к поврежденному месту ледяной компресс. Холод снимет отечность, уменьшит боль.
- Уложить больного на бок, вытащить язык, следить, чтобы он не западал — это поможет предотвратить асфиксию.
- Обездвижить пострадавшего. При рвоте уложить человека лицом вниз.
- Зафиксировать сломанную челюсть. Для этого можно проложить линейку или тоненькую досточку под зубы, закрепить на голове с помощью бинта. Если нет подручных средств, допустимо осторожно сомкнуть челюсти, перевязать мягкой тканью.
- Эти травмы сопровождаются сильной болью. Чтобы избежать шокового состояния надо дать пациенту обезболивающий препарат на основе фентанила, анальгина, кодеина либо других веществ.
Когда нет возможности вызвать бригаду медиков, следует самостоятельно доставить травмированного в ближайший травматологический пункт. Он должен находиться в положении «лежа на боку» с опущенным лицом.
В медицинском учреждении травматологи проведут репозицию отломков, иммобилизуют поврежденную кость. После пребывания в стационаре больного выписывают для продолжения лечения в амбулаторных условиях. На этапе домашнего восстановления важно соблюдать все врачебные рекомендации.
Способы лечения
В комплексную терапию челюстных травм входит:
- соблюдение специальной диеты;
- гимнастика;
- физиопроцедуры;
- прием фармацевтических препаратов.
Лекарства используются в форме таблеток (предварительно их придется измельчать в порошок) либо инъекций.
Обычно пострадавшему назначают:
- нестероидные противовоспалительные препараты (Кеторол, Ревмоксикам, Алмирал, Ксефокам). Они нужны для снятия отеков и боли;
- БАДы с кальцием, витамином D (такие, как Остеогенон, Кальций 3D Никомед);
- противовоспалительные гели местного применения (Лиотон, Гепариновая мазь, Вольтарен);
- антибактериальные (Цефтриаксон, Ципрофлоксацин) чаще используют в виде инъекций для предотвращения инфицирования.
Все названия препаратов приведены в информационных целях. Принимать какие-либо средства без назначения травматолога недопустимо!
Существенно ускоряют выздоровление физиотерапевтические процедуры:
- электрофорез с препаратами кальция доставляет необходимые вещества к разрушенной костной ткани;
- магнитотерапия снимает отечность, боль, купирует очаги воспаления;
- Уф — облучение способствует лучшему усвоению витамина D;
- УВЧ — стимулирует кровоток в пораженной области, активирует обменные процессы.
Для укрепления мышечного аппарата, восстановления функций челюсти необходимы занятия ЛФК. На начальном этапе упражнения направлены на предотвращение дыхательных и глотательных нарушений. Когда сформируются стойкие ограничения лицевых костей, добавляют челюстную гимнастику.
Приведем примерный комплекс упражнений:
- поднимать и опускать разведенные в стороны руки. Вдыхать через сомкнутые зубы, выдыхать — вытянув губы трубочкой;
- выполнять повороты корпуса, вдыхая через нос. Выдыхать, раздувая щеки;
- на вдохе через рот опускать нижнюю челюсть, на выдохе — поднимать;
- упереть кончик языка в небо, сжать зубы, уголки губ развести в стороны (мимическая мускулатура должна быть напряжена);
- опускать нижнюю челюсть, максимально высовывая язык;
- имитировать зевок, произнося звук «к».
Челюстно-лицевые действия хорошо сочетать с движениями рук. Занятия должны проходить под строгим контролем врача-физиотерапевта, который будет регулировать нагрузку, выбирать необходимые упражнения. Попытки ускорить процесс могут привести к тяжелым осложнениям.
Последствия неправильного лечения
Если пренебрегать рекомендациями травматолога во время восстановления верхней челюсти после перелома, кости, скорее всего, срастутся неправильно.
Это приводит к многочисленным негативным последствиям. В их числе:
- неспособность есть твердую пищу;
- изменение прикуса;
- инфицирование полости рта;
- формирование гнойных, воспалительных очагов;
- затруднения при дыхании, проглатывании;
- смещение зубов;
- дефекты речи;
- постоянная боль в челюсти;
- потеря чувствительности в нижней части лица.
Травма отражается на общем самочувствии пострадавшего. Человек регулярно ощущает головные боли, тошноту, недомогание, головокружения.
Перелом верхней челюсти успешно поддается лечению, если сразу обратиться к травматологу, тщательно соблюдать все назначения врача. Самолечение при таком тяжелом повреждении приводит к опасным осложнениям, вплоть до летального исхода. Важно помнить, что восстанавливать неправильно сросшиеся кости гораздо сложнее, чем вылечить «свежее» повреждение.
Доврачебная помощь
Действия людей, ставших свидетелями тяжелой травмы, могут играть решающую роль в жизни пострадавшего, особенно при кровотечении или явления асфиксии.
Следует различать характер помощи, от которой зависит прогноз на выживание, излечение:
- взаимопомощь на месте происшествия;
- помощь дежурного медицинского персонала, прибывшего по вызову;
- первая помощь медиков-неспециалистов в пределах 4 часов после повреждения.
Прибывший персонал первой помощи эвакуирует больного, контролирует в целом состояние пациента.
Бывают случаи несоответствия внешнего вида человека и тяжести повреждения. Он самостоятельно может добраться до травмпункта, но проявление симптомов будет нарастать, ухудшение состояния стремительно прогрессировать.
Средний медперсонал обследует пострадавшего и выполняет первичные лечебные и профилактические мероприятия по предупреждению инфицирования раны, дальнейшего кровотечения, асфиксии. Противошоковые меры включают обезболивание, иммобилизацию.
На месте происшествия важно предупредить механическую асфиксию в результате западения языка, попадания обломков зубов в дыхательные пути, сильного кровотечения. Для этого положение пострадавшего должно быть на боку с поворотом головы в сторону раны либо вниз. На место повреждения нужно положить асептическую салфетку, слегка прижать для приостановки кровотечения.
Преемственность действий медперсонала от первой помощи на месте происшествия до врачебных мероприятий в стационаре очень важна, она способствует благоприятному исходу и сокращению периода восстановления пострадавшего.
Перелом верхней челюсти
Перелом верхней челюсти – повреждение кости с нарушением ее целостности. При всех типах переломов верхней челюсти возникает отек мягких тканей околоротовой зоны. На коже лица обычно определяются ссадины, рваные раны. Высота лица удлиняется, горизонтальные параметры уплощаются. Локализация костных выступов, кровоизлияний соответствует уровню повреждения. Прикус нарушен. Мягкое небо смещается вниз. Постановка диагноза перелом верхней челюсти базируется на основании жалоб пациента, клинического осмотра, результатов КТ. До оказания специализированной помощи проводится временная иммобилизация. Основным методом лечения является остеосинтез титановыми минипластинами.
Общие сведения
Перелом верхней челюсти – патологическое состояние, возникающие при нарушении анатомической целостности кости. В 1901 году французский врач Rene Le Fort предложил наиболее полную классификацию переломов верхней челюсти. Переломы верхней челюсти составляют около 4% от всего числа повреждений челюстно-лицевой области. В превалирующем большинстве случаев пациентами становятся мужчины. Наиболее часто в стоматологии диагностируются средние переломы верхней челюсти (44%), сопровождающиеся разрывом слизистой и кровотечением. Закрытые переломы встречаются крайне редко. В 15 % случаев наблюдаются не изолированные, а сочетанные повреждения, при которых нарушение целостности определяют и в окружающих тканях.
Перелом верхней челюсти
Причины
Лицевой скелет состоит из 3 парных вертикальных комплексов – скуловерхнечелюстного, носоверхнечелюстного и крыловерхнечелюстного и одной непарной срединной перегородочносошниковой опоры. Между вертикальными линиями в горизонтальном направлении проходят альвеолярный отросток, орбита, надбровные дуги, которые совместно усиливают лицевой скелет. В результате высокоэнергетических повреждений (удар тяжелым предметом в лицо, падение, в случае ДТП) развиваются прогиб и коллапс этих поддерживающих структур, вследствие чего возникает перелом верхней челюсти.
Траектория перемещения отломанных фрагментов при переломе верхней челюсти зависит от травмирующей силы, места крепления жевательных мышц, площади отломка. Кзади поврежденный фрагмент смещается под воздействием кинетической энергии удара, вниз – в результате тяги мышц. Медиальные крыловидные мышцы способствуют неравномерному перемещению отломков в направлении книзу, вследствие чего задние фрагменты смещаются больше передних.
Классификация
Переломы верхней челюсти разделяют на 3 группы:
- Ле Фор 1 – нижний перелом верхней челюсти. Возникает при повреждении верхней губы в момент, когда челюсти разомкнуты. При этом альвеолярный отросток лишается опоры и остается открытым, в результате чего при ударе наблюдается отделение нижней части верхней челюсти от ее тела. Нарушение целостности выявляют и в участке нижних стенок гайморовых синусов.
- Ле Фор 2 – средний перелом верхней челюсти. Основная причина – сильный прямой удар в участок носовых костей при сомкнутых челюстях. Также 2 тип перелома верхней челюсти может возникнуть при отраженном повреждении подбородка, когда травмирующая сила передается на верхнюю челюсть через нижние зубы. При этом происходит отделение массива, включающего верхнечелюстную кость и кости носа.
- Ле Фор 3 – верхний перелом верхней челюсти. Возникает при травмировании участка орбиты или при косом ударе относительно вертикальных анатомических структур лицевого скелета. Поврежденный верхнечелюстно-скуловой комплекс отделяется от костей черепа. У пациентов присутствует характерная неврологическая симптоматика.
Симптомы переломов верхней челюсти
У пациентов с 3 типом перелома верхней челюсти выявляют припухлость верхней губы, нарушение носового дыхания. Основные жалобы сводятся к болезненности в участке травмированной челюсти, нарастании болевого синдрома при смыкании зубов. Если смещения отломка при переломе верхней челюсти нет – фиссурно-бугорковый контакт в норме. В результате перемещения поврежденного дистального участка вниз пациент указывает на наличие стороннего тела в горле. В зависимости от траектории смещения отломка может наблюдаться нарушение смыкания зубов в сагиттальной, трансверзальной или вертикальной плоскостях.
При переломе верхней челюсти по 2 типу кровоизлияние локализуется в тканях вокруг орбиты, в результате чего возникают хемоз, экзофтальм. Горизонтальные параметры лица уплощаются, вертикальные удлиняются. При сжатии зубов усиливается болезненность. При 2 типе перелома верхней челюсти снижается обоняние, появляется слезотечение. Язычок мягкого неба дислоцируется вниз.
Перелом верхней челюсти по типу Ле Фор 1 сочетается с повреждением костей основания черепа. У пациентов наблюдается выраженный отек тканей. Кровью пропитываются конъюнктива, склера, ткани периорбитального участка. Смещение язычка мягкого неба книзу вызывает першение в горле, тошноту. Дислокация кзади верхней челюсти может привести к механической асфиксии вследствие перекрытия дыхательных путей. При повреждении зрительного и глазодвигательного нервов нарушается зрение, может развиться косоглазие.
Диагностика
При внеротовом осмотре пациентов с 3 типом перелома верхней челюсти выявляют нарушение целостности скулоальвеолярных гребней: отек тканей, ссадины, увеличение вертикальных параметров лица. На границе перехода неподвижной слизистой альвеолярного отростка в подвижную, а также на твердом небе диагностируют кровоизлияния. Смещение поврежденных отделов при переломе верхней челюсти приводит к разрыву слизистой. Дислокация заднего фрагмента вниз является причиной удлинения мягкого неба.
В ходе пальпаторного обследования на альвеолярном отростке определяют неровности, западения. При надавливании на крючки крыловидных отростков пациент ощущает болезненность в зоне, соответствующей линии перелома верхней челюсти. Чаще наблюдается дизокклюзия в переднем участке, реже диагностируют патологии прикуса по трансверзали и сагиттали. Касание кончиком зонда слизистой оболочки альвеолярного отростка пациент не ощущает, что говорит о потере болевой чувствительности. На КТ при переломе верхней челюсти 3 типа выявляют участки нарушения целостности в зонах грушевидной апертуры и скулоальвеолярных гребней, снижение прозрачности гайморовых синусов.
При переломе верхней челюсти по 2 типу симптом очков положительный – периорбитальная зона сразу после повреждения пропитывается кровью. Наблюдаются хемоз, экзофтальм, слезотечение. Болевая чувствительность кожи в участках, соответствующих уровню повреждения, снижена. В переднем отделе, как правило, дизокклюзия. В ходе пальпаторного обследования врач-стоматолог определяет подвижность верхнечелюстной кости на границе с глазницей, в участке скулоальвеолярного гребня, а также в области шва, соединяющего лобную кость с верхней челюстью. Эти же изменения удается диагностировать при проведении рентгенографического исследования.
При переломе верхней челюсти по 1 типу наблюдаются диплопия, хемоз, экзофтальм, субконъюнктивальные геморрагии, отек век. Если пациент лежит, выявляют энофтальм. В сидячем положении диплопия усиливается, при смыкании зубов уменьшается. Пальпаторно при верхнем переломе верхней челюсти удается выявить неровность в участках лобноверхнечелюстного, а также скулолобного швов, скуловой дуги. Проба нагрузки положительная. На компьютерной томографии обнаруживают нарушение целостности в участке корня носа, скуловой дуги, лобно-скулового шва, клиновидной кости. Диагностическим тестом, определяющим наличие ринореи, является проба носового платка. После высыхания структура ткани, пропитанной ликвором, остается неизменной. Если платок стал жестким, значит, ликвореи нет, с носовых ходов выделяется серозное содержимое.
Дифференцировать перелом верхней челюсти необходимо с другими повреждениями костей челюстно-лицевого скелета. Все пациенты должны быть обследованы челюстно-лицевым хирургом, а также невропатологом. При повреждении гайморовых пазух, зрительного нерва, костей черепа лечение проводят совместно с нейрохирургом, реаниматологом, офтальмологом, оториноларингологом.
Лечение переломов верхней челюсти
Лечение переломов верхней челюсти состоит из этапов репозиции, фиксации отломков, иммобилизации кости. При транспортировании пациента в специализированное учреждение на лобную кость и подбородок накладывают бинтовые повязки для обеспечения временной фиксации челюстно-лицевого комплекса. Краниофасциальное крепление при переломе верхней челюсти подразумевает использование назубных шин вместе с подковообразной скобой, которую устанавливают в области лобной кости.
При хирургическом способе лечения переломов верхней челюсти производят репозицию поврежденных отломков с их последующей фиксацией к здоровым костям лицевого скелета. Наиболее распространенным способом остеосинтеза является использование проволочных швов и титановых минипластин, соединяющих поврежденные и неподвижные кости челюстно-лицевого участка. При переломах верхней челюсти по 2 и 3 типам титановый винт вводят в скуловую кость, так как именно эта кость является близлежащей опорой для поврежденного отломка.
Доступ производят по переходной складке в проекции перелома верхней челюсти. Отслаивают слизисто-надкостничный лоскут, скелетируя фрагменты кости. Титановые винты вкручивают в скуловую кость и в альвеолярный отросток между большими коренными зубами под углом 90 градусов к линии перелома. После выполнения репозиции отломков винты соединяют между собой с помощью титановой проволоки, концы которой скручивают. После укладки слизисто-надкостничного лоскута рану ушивают.
При переломе верхней челюсти по 3 типу разрез делают по линии наружного края орбиты. Отслаивают лоскут в участке скулового отростка лобной кости, вводят титановый винт. Лигатуру проводят вокруг головки минипластины и под скуловой костью, выводят в преддверье ротовой полости между молярами, где фиксируют к головке второго вкрученного винта. При своевременно начатом лечении перелома верхней челюсти прогноз благоприятный. Формирование костной мозоли происходит в течение 2 месяцев. Посттравматические отеки рассасываются на протяжении 7 дней, субконъюнктивальные геморрагии удерживаются несколько недель. При позднем обращении возникает неправильное сращение отломков. В таком случае нужно проводить репозицию фрагментов кости после возобновления линии перелома верхней челюсти.