Аденокарцинома – это опасная для жизни опухоль, которая развивается в клетках, выделяющих слизь, пищеварительные соки и другие жидкости. Она представляет из себя разновидность карциномы – самого распространенного типа рака. Ее клетки способны прорастать в окружающие ткани, разрушать их, распространяться по телу и создавать различных его частях метастазы – дополнительные онкологические новообразования.
Что такое аденокарцинома и как она развивается?
В организме человека есть более 30 триллионов клеток, каждая из которых действует согласно строго определенной встроенной «программе»: рождается, работает и умирает. Иногда из-за влияния некоторых заболеваний, химических веществ, радиации, наследственных особенностей или случайных сбоев в процессе их деления возникают ошибки. В результате чего в теле появляются мутировавшие, или измененные клетки, обладающие особыми свойствами:
- Бесконтрольно размножаются.
- Не погибают по окончанию нормального жизненного цикла.
- Со временем из их множества формируется опухоль, которая не раздвигает окружающие ткани, а прорастает в них и разрушает.
- Они отрываются от основного, так называемого первичного очага, попадают в сосуды кровеносной и лимфатическойЛимфатическая система дублирует кровеносную. В ней циркулирует лимфа – межклеточная жидкость, которая омывает все клетки тела, доставляет в них необходимые вещества и забирает отходы. На всем протяжении ее сосудов расположены лимфоузлы – похожие на горошину маленькие органы, которые обезвреживают и выводят из организма опасные вещества. систем.
- С кровью и лимфой – жидкостью, омывающей все клетки организма, перемещаются в различные части тела.
- Закрепляются в других структурах и органах, таких как мозг, печень, легкие или кости, и создают в них метастазы – дополнительные раковые новообразования.
Со временем все большее количество жизненно важных тканей повреждается, а их работа нарушается.
Какие бывают метастазы и как они перемещаются по организму?
Измененными могут стать и клетки желез, выделяющие различные жидкости. Чаще всего аденокарциномы возникают в:
- Желудке, в котором происходит накопление и расщепление пищи.
- Легких, и составляют около 40% всех видов опасных опухолей дыхательных путей. Они развиваются в клетках, которые производят слизь, необходимую для выведения из тела пыли и микробов, содержащихся в воздухе. Обычно медленно растут и чаще встречаются у курильщиков, в том числе бывших.
- Молочной железе, и составляют большинство видов рака данного органа. Формируются в клетках, производящих грудное молоко.
- Пищеводе – трубке, по которой пища проходит из рта в желудок. Как правило, измененными становятся клетки, которые выстилают ее нижнюю часть и создают смазывающую слизь.
- Поджелудочной железе, расположенной за желудком. Около 85% всех случаев ее онкологических заболеваний – это аденокарциномы, возникающие в протоках, переносящих необходимые для пищеварения вещества.
- Предстательной железе у мужчин, находящейся чуть ниже мочевого пузыря. Развивается в клетках, производящих защищающую сперматозоиды жидкость.
- Прямой кишке, выводящей остатки переваренной пищи из организма.
- Толстой кишке, в которой происходит всасывание воды и питательных веществ. Аденокарцинома – это самый распространенный тип рака данного органа. Обычно они начинаются с небольшого полипа – нароста ткани на внутренней стенки.
Причины развития аденокарциномы
Сегодня научное сообщество не знает, почему именно возникают все случаи онкологии. Врачам известны только так называемые факторы риска, которые увеличивают вероятность появления в организме измененных клеток. Наличие одного или даже нескольких из них не гарантируют того, что заболевание обязательно разовьется. У каждого типа аденокарциномы есть свой список возможных причин.
Легкое:
- Курение, в том числе пассивное, то есть вдыхание табачного дыма.
- Загрязнение воздуха и химические вещества, такие как радиоактивный газ радон, диоксид кремния, прочие тяжелые металлы и использующийся в строительстве и другой промышленности асбест.
- Семейный анамнез – наличие кровных родственников, у которых уже есть подобный диагноз.
- Облучение: радиация, полученная в ходе диагностики и лечения различных видов онкологических заболеваний при воздействии на область грудной клетки.
Предстательная железа:
- Риск развития рака увеличивается после 50 лет, при этом большинство случаев выявляется у мужчин старше 65 лет.
- Мутации, или изменения генов BRCA1 и BRCA2, которые отвечают за устранение ошибок в клетках и предотвращение развитие опухолей.
- Синдром Линча, повышающий вероятность возникновения опасных новообразований у людей в возрасте до 50 лет.
- Курение.
- Ожирение и лишний вес.
- Семейный анамнез — наличие кровных родственников с подобным диагнозом.
- Неправильное питание: лишние калории, избыток животных жиров и сахара в рационе, а также нехватка фруктов и овощей.
- Недостаточная физическая активность.
- Воспалительные заболевания простаты.
Поджелудочная железа:
- Вероятность развития аденокарциномы повышается с возрастом. Большая часть случаев выявляется у пациентов старше 65 лет, причем у мужчин чаще, чем у женщин.
- Наследственные генетические синдромы, увеличивающие риск возникновения опухолей.
- Мутации, или изменения, вызывающие панкреатит – воспаление поджелудочной железы.
- Некоторые факторы образа жизни: курение, лишний вес, нехватка физической нагрузки, злоупотребление алкоголем и диета с высоким содержанием жира и красного мяса.
Пищевод:
- Пол и возраст: большинство случаев новообразований выявляется у мужчин старше 55 лет.
- Травмы и повреждения пищевода, в том числе от кислоты, забрасываемой из желудка, алкоголя и горячих жидкостей.
- Другие виды рака: легких, ротовой полости или горла.
- Наследственность – наличие кровных родственников, у которых уже есть подобный диагноз.
- Тилоз – чрезмерное разрастание верхнего слоя кожи на ладонях и подошвах стоп, а также образование папиллом, которые представляют из себя небольшие наросты ткани в пищеводе.
- Питание: нехватка в рационе фруктов и овощей.
- Воздействие химикатов и раздражителей, таких как сажа, табачный дым, выхлопные газы, металлическая пыль и других.
Кишечник:
- Чаще всего колоректальные аденокарциномы встречаются у мужчин старше 50 лет.
- Воспалительные заболевания, приводящие к постоянному повреждению стенок органа.
- Ожирение.
- Сидячий образ жизни и отсутствие физической нагрузки.
- Употребление алкоголя и табака.
- Полипы – разрастания тканей на стенке кишечника.
- Диета с низким содержанием клетчатки и высоким – жира и полуфабрикатов из мяса.
Молочная железа:
- Семейный анамнез – наличие родственников с подобным диагнозом.
- Возраст от 55 лет.
- Мутации, или изменения генов BRCA1 и BRCA2, которые отвечают за устранение ошибок в клетках и предотвращение развитие опухолей.
- Ранние менструации – до 12 лет, и менопауза после 55 лет.
- Лучевая терапия – облучение области грудной клетки.
- Плотная ткань молочной железы.
- Употребление алкоголя.
- Ожирение.
- Наличие рака груди или яичников, в том числе находящихся в ремиссииРемиссия – это полное отсутствие признаков заболевания.
- Нехватка физической активности.
- Отсутствие беременностей, грудного вскармливания и роды после 30 лет.
Желудок:
- Большинство пациентов – мужчины в возрасте от 60 лет.
- Избыточный вес.
- Алкоголь и табак.
- Полипы – разрастания ткани на стенке органа.
- Синдром Линча, повышающий вероятность возникновения опасных новообразований у людей в возрасте до 50 лет.
- Избыток красного мяса в рационе, употребление большого количества соленой, маринованной или копченой пищи.
- Инфекция Helicobacter pylori – бактерии, повреждающие слизистую оболочку желудка и приводящие к развитию язвы и гастритаГастрит – это воспаление слизистой оболочки желудка..
- Наличие родственников с подобным диагнозом.
- Группа крови А (II).
- Наследственные синдромы, провоцирующие разрастание тканей или возникновение опухолей.
Аденокарцинома развивается из-за ошибок в генах, которые контролируют рождение, работу и смерть клеток. Такие изменения происходят по нескольким причинам.
- Часть возникает при делении клеток.
- Некоторые из них вызваны воздействием вредных веществ и образом жизни.
- И в части случаев они наследуются от родителей.
Так называемые онкогены стимулируют развитие клеток, а супрессоры опухолей – замедляют их рост и вызывают гибель по окончанию жизненного цикла. Если в результате различных нарушений первые из них активируются, а вторые «выключаются», в организме человека появляется рак.

Диагностика аденокарциномы
Сегодня медицина предлагает множество различных методов, позволяющих выявлять раковые опухоли даже на самых ранних этапах.
- Биопсия – изъятие небольшого количества тканей для изучения свойств ее клеток. Данное исследование – единственный способ постановки точного диагноза. Материал забирается в ходе хирургической операции или прокола иглой, после чего передается в лабораторию, где специалисты выявляют в нем раковые клетки и определяют их тип. Эта информация необходима врачам для подбора правильного лечения и определения прогнозов пациента.
- Рентгенография грудной клетки, а также маммография, обнаруживающая новообразования в молочной железе.
- УЗИ , или сонография – оценка состояния внутренних структур с использованием звуковых волн. Процедура не наносит вреда организму пациента и часто выполняется для выявления очагов заболевания, расположенных в том числе в лимфатических узлах – органах иммунной системы, задерживающих и уничтожающих опасные вещества.
- Магнитно-резонансная томография, МРТ – создание крайне подробного и детализированного изображения мягких тканей, включая мозг, нервы и сосуды при помощи мощных магнитов и радиоволн. МРТ обнаруживает опухоли и определяет их точные размеры и границы. Она не назначается людям с несовместимыми трансплантатами и протезами и не дает возможности исследовать части скелета, в которые часто проникают измененные клетки.
- Компьютерная томография, или КТ. Специальный аппарат делает множество рентгеновских снимков и объединяет их в одну четкую черно-белую картинку. КТ позволяет изучать не только мягкие структуры, но и кости, а также содержащие большое количество воздуха органы, такие как легкие.
- Позитронно-эмиссионная томография. До начала процедуры человек получает небольшое количество радиоактивного сахара, который накапливается в быстро делящихся клетках, в том числе раковых. Затем проводится сканирование, выявляющее любые, даже самые маленькие их скопления. ПЭТ применяется для поиска в организме метастазов – дополнительных очагов онкологии, если врачи точно не знают, в какой именно области они могут находиться. Некоторое оборудование позволяет одновременно выполнять ПЭТ и КТ, благодаря чему доктор получает гораздо больше информации, чем дает каждое из данных исследований.
- Анализы крови. Назначаются для поиска онкомаркеров – белков, выделяемых некоторыми типами измененных клеток, а также для оценки качества работы внутренних органов, таких как почки и печень.
Пройти полную диагностику аденокарциномы можно в онкологическом центре «Лапино-2».
У нас есть высококвалифицированные специалисты и современное оборудование, которое позволяет выявлять опасные опухоли на самых ранних стадиях.
У пациентов нашей клиники нет необходимости тратить времени на поездки по разным медицинским учреждениям – все процедуры выполняются на территории Центра. Исследования проводятся без очереди, в максимально сжатые сроки, а результаты анализов мы получаем из собственной лаборатории.
Стадии аденокарциномы
После выявления рака врачи выясняют его стадию – количество пострадавших от измененных клеток тканей. Для определения этапа аденокарциномы используется международная система TNM, основанная на 3 ключевых моментах:
- Т: размере основной опухоли.
- N: количестве поврежденных лимфатических узлов.
- М: наличии или отсутствии метастазов – дополнительных очагов заболевания в различных областях организма.
Стадии:
В тканях присутствуют измененные клетки, но они есть только там, где впервые возникли.
I. Опухоль имеет минимальные размеры и находится в пределах органа, в котором она образовалась.
II. На этом этапе очаг разрастается до более крупных габаритов, но другие структуры здоровы.
III. Новообразование увеличивается еще сильнее и выходит за границы органа, в котором появилось. Либо неправильные клетки обнаруживаются в лимфатических узлах – «фильтрах» иммунной системы, задерживающих и обезвреживающих опасные вещества.
IV. Единственная стадия, в медицинском шифре которой рядом с буквой «М» стоит цифра «1», а не ноль. Это значит, что в теле пациента присутствуют метастазы – дополнительные раковые опухоли в других областях организма, расположенных далеко от первичного очага.

Лечение аденокарциномы
Тактика борьбы с раком зависит от большого количества факторов: количества пострадавших тканей, размера и расположения опухоли, возраста человека, наличия у него других тяжелых заболеваний и его общего состояния здоровья.
Часто основным методом лечения аденокарциномы является хирургия – удаление новообразования и небольшого количества окружающей ее здоровой ткани. Нормальные структуры изымаются для того, чтобы в организме не осталось ни одной измененной клетки, которая могла бы размножиться и сформировать новый очаг заболевания.
Операции проводятся как классическим способом – с выполнением крупных разрезов, так и лапароскопически – с использованием специального инструмента через небольшие проколы. Такие вмешательства позволяют повреждать минимум тканей и сокращают кровопотерю, болевые ощущения и сроки восстановления, но требуют большого опыта и мастерства хирурга.
Химиотерапия – применение препаратов для уничтожения неправильных клеток. Они вводятся в вену или принимаются внутрь, попадают в кровоток, распространяются по всему телу и действуют во всех его областях. Благодаря такому свойству их можно использовать в том числе на запущенных стадиях, при распространении рака и появлении метастазовМетастаз – это новая, дополнительная онкологическая опухоль, возникшая в тканях или органах, расположенных далеко от основного ракового очага.. «Химия» проводится циклами, каждый из которых чередуется с периодом отдыха, необходимого для восстановления организма.
Лучевая терапия – разрушение измененных клеток радиацией. Лечение предполагает 2 вида воздействия:
- внешнее – облучение из специального аппарата, расположенного вне тела;
- и внутреннее, или брахитерапию – размещение радиоактивных веществ в опухоли или близких к ней тканях.
Может назначаться совместно с химиотерапией. Проводится до операции для уменьшения размеров опухоли и облегчения ее удаления, а также после хирургического вмешательства для уничтожения всех оставшихся неправильных клеток.
Таргетная терапия – прием препаратов, которые воздействуют только на определенные изменения в клетках. С их помощью можно остановить рост новообразования или уменьшить его размеры. В отличие от обычной «химии», влияющей на любые быстро делящиеся клетки, такие вещества практически не повреждают здоровые ткани.
Гормональная терапия. Гормоны – это вещества, которые создаются железами, с кровью перемещаются в различные ткани и сообщают им, как действовать – работать или отдыхать, поглощать что-то или выделять. Данные соединения влияют на развитие некоторых видов аденокарцином. Контроль их количества или прекращение выработки с помощью специальных лекарств может замедлить или прекратить увеличение опухолей.
Иммунотерапия – средства, которые помогают собственной иммунной системе человека выявлять и разрушать измененные клетки. Такие препараты обычно назначаются пациентам с распространенным раком для сокращения размеров новообразований и остановки их роста.
В онкологическом центре «Лапино-2» проводится лечение различных типов аденокарцином на любой стадии.
У нас работают отличные специалисты – врачи с мировым именем и огромным опытом в области выявления и борьбы с онкологическими заболеваниями.
Мы применяем все современные методики и используем исключительно оригинальные препараты, дающие предсказуемый результат.
Нашим пациентам не приходится терять драгоценное время – у нас нет очередей, а все процедуры проводятся точно в срок, с максимальным комфортом для каждого посетителя.
Прогнозы и выживаемость при аденокарциноме
Прогноз индивидуален для каждого человека и зависит от множества факторов: возраста, наличия других тяжелых заболеваний, типа рака, его распространенности, свойств его клеток и реакции на проводимую терапию.
Врачи определяют примерные перспективы пациента, ориентируясь на данные «пятилетней выживаемости». Этот показатель представляет из себя статистическую выборку – количество больных, оставшихся в живых через 5 или более лет с момента постановки диагноза.
Для различных типов аденокарциномы общая для всех стадий цифра выглядит следующим образом:
- опухоли желудка: 32%;
- кишечника: 90%;
- легких: 56%;
- молочной железы: 90%;
- пищевода: 47%;
- поджелудочной железы: 10%;
- тонкой кишки: 68%.
Аденокистозный рак представляет собой достаточно редкое заболевание. Он образуется из клеток эпителиальной ткани, которая выстилает просветы выводных желез. Следовательно, данная разновидность злокачественных опухолей может развиваться лишь в некоторых органах. Наиболее часто поражаются слюнные железы, трахея, бронхи, пищевод, шейка матки, верхние дыхательные пути, молочные железы.
- Особенности аденокистозного рака
- Клинические проявления
- Методы диагностики
- Особенности лечения аденокистозного рака
- Прогноз
Особенности аденокистозного рака
Для каждой локализации опухоли характерны определенные особенности. Например, среди органов дыхательной системы аденокистозный рак в трахее выявляется в два раза чаще, чем в бронхах. Первичная опухоль локализуется на ее боковой и задней стенке. Отдаленные метастазы в регионарных лимфатических узлах выявляются в 30-50% случаев. Аденокистозный рак не связан с курением. Наиболее частыми причинами его развития являются:
- Генетическая предрасположенность.
- Воздействие некоторых канцерогенов.
- Частые инфекции дыхательных путей.
Опухоль характеризуется экзофитным ростом. Во время диагностики определяется новообразование бугристой структуры, которое выступает в просвет трахеи или бронха. В некоторых случаях опухоль имеет вид полипа.
Характерные особенности присущи и для аденокистозного рака других локализаций. Врач должен помнить и учитывать их при осмотре пациента, составлении плана диагностики и лечения.
Клинические проявления
Специфические симптомы аденокистозного рака любой локализации отсутствуют. Пациенты могут предъявлять стандартные жалобы на боль, слабость, плохой аппетит. Как и при других видах злокачественных опухолей, на первых стадиях часто не отмечается никаких симптомов. По мере прогрессирования, клиническая картина становится более отчетливой.
- При поражении слюнных желез отмечается появление опухолевидного образования в области щеки или слизистых оболочек полости рта. При этом отмечается онемение и нарушение двигательной функции лицевых мышц, воспалительные процессы в слюнной железе.
- При аденокистозном раке трахеи и бронхов пациентов беспокоит одышка, кашель (сухой или с мокротой, в которой могут определяться прожилки крови), осиплость голоса, свистящие звуки во время дыхания.
- Если поражается молочная железа, то женщины могут отмечать небольшое объемное образование, которое при надавливании может быть болезненным. В некоторых случаях отмечаются патологические выделения из сосков, изменение кожи в области опухоли.
На поздних стадиях рака клиническая картина дополняется выраженным похудением, постоянно повышенной температурой тела и др.
Методы диагностики
Для того чтобы выявить очаг рака, определить его размер, точную локализацию и особенности роста, пациенту назначается комплексное обследование. Важное место в нем занимают методы визуальной оценки опухоли. К ним относятся:
- Бронхоскопия.
- Эзофагогастроскопия.
- Ультразвуковая диагностика.
- Магнитно-резонансная и компьютерная томография.
- Рентгенография и др.
Однако поставить точный диагноз после визуализации рака невозможно, поэтому дополнительно назначаются и другие методы диагностики, например, биопсия, молекулярно-генетические и лабораторные исследования, диагностические операции и др.
Особенности лечения аденокистозного рака
Выбор метода лечения во многом зависит от стадии опухолевого процесса. Если рак выявлен на 1-2 стадии, то предпочтение отдается радикальному хирургическому лечению, которое подразумевает удаление опухоли в пределах здоровых тканей или полное удаление органа. При наличии показаний проводится лимфодиссекция (удаление регионарных лимфоузлов).
Аденокистозный рак считается умеренно чувствительным к лучевой терапии, поэтому ее редко используют в качестве единственного метода лечения. Однако при комбинации с хирургическим вмешательством лучевая терапия может оказаться достаточно эффективной. Ее активно применяют в таком сочетании при лечении аденокистозного рака слюнных желез средней и низкой степени дифференцировки. Также комбинация дистанционной лучевой терапии и хирургического вмешательства применяется в тех случаях, когда выявляются дополнительные неблагоприятные признаки:
- Периневральная инвазия.
- Нарушение капсулы слюнной железы.
- Положительные края резекции.
Химиолучевую терапию применяют на поздних стадиях аденокистозного рака при наличии отдаленных метастазов в лимфатических узлах или органах. Схемы лечения подбираются индивидуально.
После проведенного лечения пациент должен регулярно наблюдаться у онколога. Причем в первые 1-2 года консультироваться у специалиста и проходить специальное обследование необходимо каждые 3-6 месяцев, а затем не реже двух раз в год. Если отмечается высокий риск рецидива рака, то врач может назначить индивидуальный график консультаций.
Прогноз
Существует прямая связь между прогнозом заболевания, его стадией, общим состоянием здоровья пациента и его ответом на проведенное лечение. Например, 5-летняя выживаемость после радикального лечения аденокистозного рака трахеи на начальных стадиях составляет 65-85%, что является очень хорошим показателем. Если лечение проводится на более поздних стадиях, и при этом применяют радикальные операции в сочетании с лучевой терапией, то вероятность прожить 10 лет составляет около 25%.
Самые худшие показатели выживаемости при аденокистозном раке отмечаются при запущенных случаях либо при агрессивных видах опухолей, которые плохо поддаются лечению. Продолжительность жизни таких пациентов может не превышать и года, но, к счастью, на практике такие примеры встречаются очень редко.
Аденокистозная карцинома (АК) — это злокачественное новообразование слюнных желез. Впервые патология была описана как цилиндрома Billroth в 1856. Термин аденокистозная карцинома установлен в 1928 и используется по сегодняшний день. Аденокистозные карциномы составляют менее чем 1% от всех злокачественных опухолей головы и шеи, а 50% АК возникают в полости рта, в основном на твердом небе. Другие несколько менее распространенные локализации: нижняя губа, ретромолярная/тонзилярная область, подъязычная железа, слизистая оболочка щеки и дно полости рта. Аденокистозная карцинома клинически характеризуется малыми размерами и медленным ростом. Однако АК инвазивно распространяются в окружающие ткани и образуют отдаленные метастазы. Боль является важным симптомом для определения периневрального распространения. Таким образом, АК имеют длительное клиническое течение и сомнительный прогноз, причем прогноз несколько хуже при поражении малых слюнных желез, нежели больших. Мы приводим описание особенностей аденокистозной карциномы на слизистой оболочке щеки параллельно с обзором имеющейся литературы.
Клинический случай
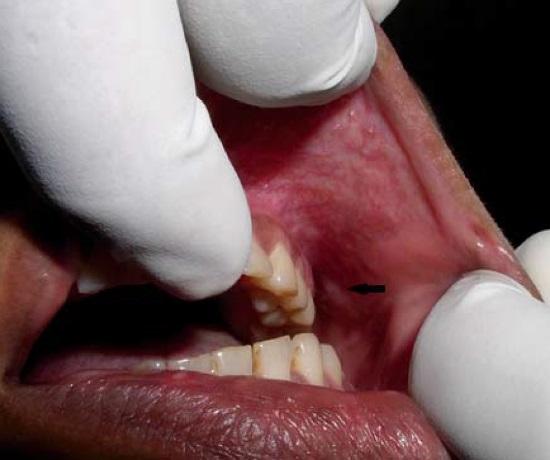
В клинику обратилась 45-летняя женщина с жалобами на болезненную припухлость на слизистой оболочке щеки слева. Впервые образование замечено 3 месяца назад, после чего оно постепенно увеличивалось в размерах. Появление патологии сопровождалось болевым синдромом, невыраженным и продолжительным. При внутриротовом осмотре выявлена припухлость с нечеткими границами на слизистой оболочке левой щеки в области моляров (фото 1). Пальпация выявила мягкую, хорошо определяющуюся, подвижную припухлость размерами 1х1 см. Покрывающая образование слизистая не изменена.
Фото 1: Внутриротовая фотография, показывающая припухлость в задней части слизистой оболочки щеки слева (черная полоса).
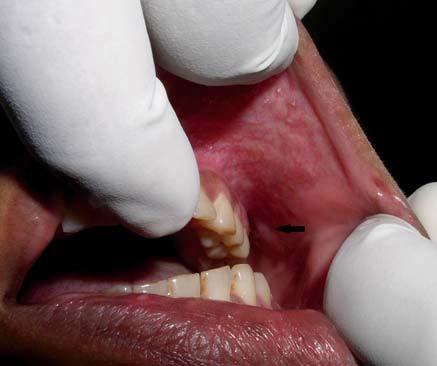
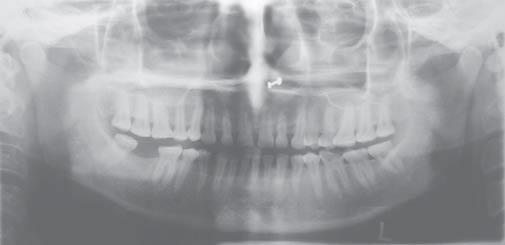
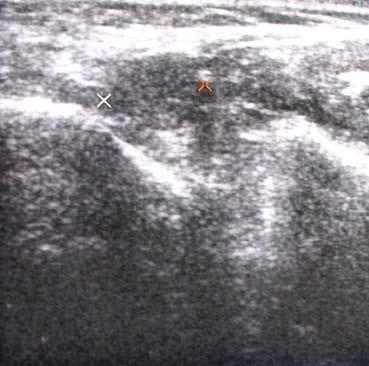
На ОПГ не выявлено нарушений костной структуры верхней и нижней челюстей (фото 2). УЗИ показало гипоэхогенную массу с однородной внутренней структурой и очерченными краями. Зон кальцификации не обнаружено, образование не спаяно с окружающими структурами (фото 3). Данные признаки указывали на хорошо очерченные, доброкачественные массы ткани. Образование хирургически иссечено. Гистопатологическое исследование выявило нарушение клеточной архитектоники и решетчатую структуру опухолевых клеток с множеством мелких кистозных полостей. Выявлена периневральная инвазия (фото 4). Основываясь на вышеперечисленных признаках, поставлен диагноз аденокистозной карциномы. Так как края раны были не затронуты, вспомогательную терапию решено не применять. Пациентка оставалась под наблюдением в течение 3 лет без признаков рецидива.
Фото 2: ОПГ без патологии костной ткани
Фото 3: Изображение УЗИ с хорошо различимой гипоэхогенной массой с однородной структурой (поражение отмечено х)
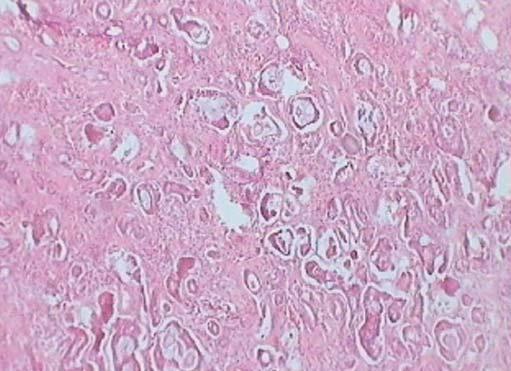
Фото 4: Микрофотография х10, показывающая решетчатую структуру опухолевых клеток
Обсуждение
Аденокистозная карцинома — это редкая эпителиальная опухоль, для которой характерны безболезненность и постоянный рост. ВОЗ определяет аденокарциному как базалоидную опухоль, содержащую эпителиальные и миоэпителиальные клетки в различных морфологических конфигурациях, включая тубулярную, решетчатую и солидную структуры. У данного заболевания утяжеляющееся клиническое течение и обычно фатальный исход.
АК возникает обычно на 4-6 десятилетии жизни с превалированием женщин в отношении 3:2. В нашем клиническом случае заболеванию подверглась 45-летняя женщина. Среди всех неоплазмов слюнных желез 9-23% возникают внутри полости рта, 50% из которых — злокачественные.
Большинство статей в литературе описывают случаи аденокарцином как малых, так и больших слюнных желез. Однако практически нет упоминаний о поражении только слизистой оболочки щеки. Данная статья является первой в этом аспекте из всех 41 опубликованных работ. После общего анализа обнаружено 2280 случаев аденокистозной карциномы в 41 статье. Из этого числа 1382 описывают внутриротовую локализацию и 178 с поражением слизистой оболочки полости рта. Основываясь на приведенных данных можно сделать вывод, что среди малых слюнных желез в 12,9% затрагивается слизистая оболочка щеки. Общий процент аденокистозной карциномы в области щеки -7,8%. Согласно обзору всех статей, 60,6% всех аденокарцином встречается в полости рта.
Клиническое проявление опухоли заключается в медленном росте, образовании плотной массы. Боль является частым и важным симптомом, иногда появляющимся раньше клинической манифестации. Болевой синдром обычно тупой и длительный. В описанном случае представлено медленно растущая болезненная припухлость. Местные лимфатические узлы вовлекаются редко. Гематогенное распространение встречается на поздних стадиях заболевания. Отдаленное метастазирование обычно происходит в легкие, кости и мягкие ткани.
Гистологически аденокистозная карцинома встречается трех видов: решетчатая, тубулярная и солидная. Тубулярная форма является самой благоприятной, а солидная — самой злокачественной. АК разделяют согласно гистологическому характеру по уровням: I, II, III. Уровень I: комбинация решетчатой и тубулярной, уровень II: совокупность решетчатой, тубулярной и солидной и уровень III: только солидный тип. Приведенный клинический случай являлся решетчатым типом и классифицирован как уровень I. Тенденция к периневральному распространения является весьма типичной для АК. Распространенный болевой синдром в некоторой степени может быть связан именно с этим фактором. Однако считать его патогномичным нельзя. Такое распространение нельзя считать прогностически значимым, в то время как некоторые авторы указывают, что данный параметр может быть знаком к отдаленному метастазированию.
Предлагались различные варианты лечения АК: включая хирургию, рентгенотерапию, химиотерапию и комбинированную терапию. Хирургическое широкое иссечение является терапией выбора. В данном случае был применен именно этот способ. На прогноз заболевания могут влиять самые различные факторы. Также учитывают стадию опухоли, краевое иссечение, локализацию, периневральную инвазию, солидный гистологический тип и наличие метастазов в шейные лимфатические узлы. АК обычно имеет длительное клиническое течение с образованием отдаленных метастазов на поздних стадиях заболевания. Согласно одному из исследований среднее время между диагностированием первичного поражения и обнаружением отдаленных метастазов — 60 месяцев с варьированием от 18 до 120 месяцев. В отличие от других злокачественных опухолей аденокарциномы обычно не приводят к смерти за короткие сроки, но в то же время имеют низкую выживаемость на длительные сроки.
Заключение
Аденокистозные карциномы — на первый взгляд безобидные поражения, которые характеризуются весьма медленным ростом. Однако из-за склонности к периневральному распространению и отдаленному метастазированию данная патология требует тщательного и длительного наблюдения.
Авторы:
Vidya Ajila, кафедра стоматологии и радиологии, A B Shetty Memorial Institute of Dental Sciences, Nitte University, Deralakatte, Mangalore
Shruthi Hegde, кафедра стоматологии и радиологии, A B Shetty Memorial Institute of Dental Sciences, Nitte University, Deralakatte, Mangalore
Gopakumar R Nair, MAHE Institute of Dental Sciences and Hospital, Chalakkara, Pallor, Mahe, India
Subhas G Babu, кафедра стоматологии и радиологии, A B Shetty Memorial Institute of Dental Sciences, Nitte University, Deralakatte, Mangalore

.png)