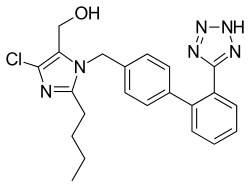
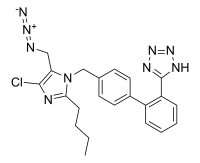
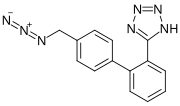
Сартаны — это группа медикаментов противогипертензивного действия по своему характеру похожих на ингибиторы АПФ, но работающих принципиально иным образом.
Вопрос целесообразности применения того или другого наименования, группы решается кардиологом. Часто специалист подбирает курс терапии методом пробы, начиная с небольших доз и отслеживая результаты и ответ организма на введение медикамента.
Сартаны не должны приниматься самостоятельно, без показаний и назначения. Это серьезные средства, вопросы полностью в компетенции докторов.
Механизм действия
В основе работы медикаментов рассматриваемой группы лежит блокирование определенного компонента естественной физиологической деятельности организма. Для начала стоит сказать пару слов о том, как повышается артериальное давление.
За тонус сосудов, его регулирование и, соответственно, показатели АД, отвечает целая группа специфических веществ организма человека: кортизол, гормоны коры надпочечников, альдостерон и ангиотензин-2.
Последний обладает наиболее выраженным действием. При влиянии на сосуды этого соединения, стенки приходят в повышенный тонус. Наступает их сужение и изменение просвета артерий организма. В конечном итоге растет давление, начинаются скачки показателя.
Сартаны — это блокаторы ангиотензиновых рецепторов, то есть особых волокон, которые располагаются в сосудистых структурах и отвечают за восприятие сигналов. Тех, которые стимулируются в результате влияния вещества при его выработке.
Ключевое отличие механизма действия сартанов от схожих ингибиторов АПФ заключается в блокировании конечной фазы реакции — организм попросту не воспринимает сигналы от влияния ангиотензина на сосуды, спазма не случается, давление остается в норме.
Что касается ингибиторов АПФ, они снижают саму скорость синтеза вещества, концентрация его становится меньше, что и приводит к нормализации артериального давления.
Сказать однозначно, какие медикаменты лучше, нельзя. Зависит от ситуации, переносимости препаратов, ряда прочих факторов субъективного характера.
Показания к применению
Показания к применению блокаторов рецепторов ангиотензина-2 (сокращенно БРА) очевидные, определяются кардиологическими изменениями со стороны организма.
Среди конкретных оснований для использования:
Артериальная гипертензия
Как правило, сартаны назначаются, начиная со второй стадии ГБ и позднее. Это довольно тяжелые препараты, он обладают выраженным эффектом, потому не применяются у пациентов на начальной фазе патологического процесса. Поскольку возможно слишком серьезное снижение показателя артериального давления. Это не менее опасно.
Вопрос целесообразности нужно решать на основании данных объективной диагностики.
Заместительная терапия при невозможности применения иАПФ
Несмотря на то, что названные средства обладают схожим конечным результатом, они имеют принципиально разную химическую структуру.
Подобный эффект, основанный на неидентичном строении, можно использовать на благо. Например, когда пациент в силу особенностей иммунитета, не способен переносить препараты типа ингибиторов АПФ.
Другой важный момент касается неэффективности этой группы медикаментов. В случае резистентности патологического процесса имеет смысл назначить близкие по глобальной классификации лекарства. Сартаны как раз годятся для комплексной терапии.
Медикаменты этого вида подходят для коррекции как первичной, эссенциальной, так и вторичной, реноваскулярной гипертензии.
Во последнем случае необходимо устранять еще и первопричину отклонения.
Хроническая сердечная недостаточность
Расстройства подобного плана имеют ишемическое происхождение. Миокард недополучает питательных веществ и кислорода.

Результатом оказывается стремительное нарастание ХСН как следствие частичного отмирания клеток. Это еще не инфаркт, но уже не далеко до момента критического состояния.

Сартаны в системе с прочими медикаментами снижают вероятность негативного явления. Хотя стопроцентной гарантии не дает никто, нужно систематически проверяться под контролем кардиолога. Чтобы не упустить момент декомпенсации, скорректировать курс терапии.
Склонность к поражению органов-мишеней
В первую очередь сетчатки глаза. В результате длительного течения артериальной гипертензии возникают очаги дистрофии. Недополучая крови, питательных веществ, сетчатая оболочка глаза начинает истончаться. Возможны разрывы и нарушения по типу отслоения.
Это не шуточное состояние. Вероятно полное исчезновение способности видеть.

Сартаны обладают функцией протекторов, то есть средств, защищающих клетки от разрушения.
Сетчатка глаза даже под влиянием кратковременных периодов недостаточного питания и дыхания не изменяется. Тем же эффектом обладают и ингибиторы АПФ.
Повышение выживаемости пациентов с перенесенным инфарктом
Блокаторы рецепторов ангиотензина II ускоряют и стабилизируют питание и клеточный газообмен. Потому шансов на коррекцию и восстановление у больных гораздо больше, чем у тех, кто не получает такой терапии.

Сартаны — не панацея. Потому применять их нужно с осторожностью, под контролем специалиста. Обо всех нестандартных ощущениях следует немедленно сообщать своему врачу.
Классификация по действующему веществу
Подразделение медикаментов проводится по основному действующему веществу, составляющему фундамент терапевтического эффекта препарата.
Соответственно, можно назвать четыре типа лекарственных средств.
Производные тетразола
- Кандесартан. Результат проявляется через 1-2 часа. Сохраняется на протяжении примерно 12 ч. При этом медикамент обладает способностью накапливаться в организме. Благодаря чему при систематическом применении возможен более качественный терапевтический эффект.
Перечень названий: Ангиаканд, Атаканд, Гипосарт, Кандекор, Ксартен, Ордисс.

- Лозартан. Результат наступает быстро, спустя несколько часов. Продолжительность сохраняется на протяжении почти суток. В зависимости от использованной дозировки. Имеет смысл принимать медикамент,только если все в порядке с печенью. Он метаболизируется именно этим путем, потому любые нарушения с одной стороны станут более выраженными, а с другой, снизится полезный результат от применения сартанов.
Лозартан на прилавках аптек представлен группой торговых наименований: Блоктран, Вазотенз, Зисакар, Карзартан, Лозап, Лориста, Реникард. Они полностью аналогичны, отличие только в производителе.

Негетероциклические средства
Основное наименование этой группы — Валсартан. Как и в предыдущем случае, он относится к «корневым», прочие считаются его аналогами.
Используется для срочного купирования артериального давления. Может применяться и для постоянной коррекции заболеваний сердечно-сосудистой системы. Согласно некоторым исследованиям, почти в половину повышает выживаемость пациентов с перенесенным инфарктом миокарда.
Фармакологический эффект наступает спустя 1-2 часа от момента приема. Выводится средство быстро, потому режим дозирования должен быть соответствующим.
Список торговых названий: Валз, Валсафорс, Вальсакор, Диован, Нортиван, Тарег.

Небифиниловые препараты
Эпросартан (Теветен). Какими-либо выдающимися свойствами не обладает. Используется, преимущественно, для коррекции расстройств работы сердца, повышения выживаемости пациентов после перенесенного инфаркта.

Список препаратов сартанов шире, названы только основные наименования.
Четвертый представитель встречается в реалиях российской медицины несколько реже. В данный момент можно встретить крайне мало наименований. Это современные препараты (см. ниже).
Классификация по поколениям
Другой способ классификации основан на поколениях лекарственных средств.
Всего их два.
- Первое — это все названные выше препараты. Блокируют только одну группу рецепторов. Терапевтические эффект при этом значительный, они еще не устарели. В условиях российской клинической практики используются наиболее активно.
- Второе поколение. Представлено скудно, но обладает комплексным действием. Может стабилизировать состояние быстро и имеет минимум побочных эффектов. Врачи предпочитают применять этот класс.
Нежелательно использование в рамках монотерапии, без поддержки медикаментами вспомогательных групп.
Препараты последнего поколения
Так называемые небифениловые производные тетразола. Сартаны последнего поколения представлены только одним средством на рынке России — Телмисартаном, он же Микардис.

Препарат имеет множество преимуществ:
- Биодоступность. Благодаря чему препарат обладает более высоким терапевтическим потенциалом и способностью нормализовать состояние человека.
- Выведение через пищеварительный тракт. По этой причине возможно применение у пациентов с почечной недостаточностью. Последнее поколение сартанов в этом отношении более безопасно.
- Минимальные сроки наступления полезного действия. Примерно 30 минут. Результат держится порядка суток.
- Нет необходимости часто принимать средство. 1 раз в день.
Кроме того, возникает куда меньше побочных явлений.
Что лучше: сартаны или ингибиторы АПФ?
Вопрос сложный. Как было отмечено ранее, говорить о принципиальном, концептуальном преимуществе той или иной группы не верно.
Необходимо отталкиваться от конкретной клинической ситуации, возраста пациента, его пола, общего состояния здоровья, индивидуальной реакции на лечение.
Ключевые отличия между сартанами и ингибиторами АПФ заключается в том, на каком участке цепочки негативного явления оно прерывается:
- В случае с сартанами ангиотензин вырабатывается как обычно. Но сосуды ввиду влияния препарата нечувствительны к этому соединению. Эффект минимален, артерии остаются в состоянии одного и того же тонуса.
- При приеме иАПФ — происходит снижение количества вещества.
В общем и целом, обе группы препаратов можно рассматривать как идентичные по эффективности и терапевтическому потенциалу средства.
Они взаимозаменяемы, могут использоваться при неэффективности противоположной группы. Таким образом, вопрос о том, какой тип лучше не имеет никакого практического смысла.
Возможные побочные эффекты
Негативные явления при подборе правильной дозировки встречаются сравнительно редко. Переносимость медикаментов довольно высокая, что позволяет без каких-либо проблем принимать их длительный период времени.
Среди негативных явлений можно выделить следующие:
- Кашель. Непродуктивный, без отхождения мокроты. Считается результатом раздражения эпителия дыхательных путей. Природа состояния до конца не уточнена.
- Диспепсическия. Типичные для препаратов кардиологического профиля. Среди вероятных явлений встречаются боли в животе, тошнота, рвота. Расстройства стула по типу запоров, поносов и их чередования в течение нескольких суток.
Наблюдается горечь во рту, повышенное кишечное газообразование. При наличии заболеваний пищеварительного тракта вероятность побочных явлений растет. Необходимо наблюдать за самочувствием, чтобы не упустить расстройство.
- Аллергические реакции. Встречаются часто среди прочих негативных явления. Наиболее распространенные нарушения этого плана у пациентов: крапивница, возникновение кожной сыпи, отечность дермальных слоев, покраснение без зуда. Крайне редко отмечают анафилактический шок, отек Квинке. Это скорее исключения.
- Мышечные боли. Миалгии. Происхождение таковых до конца не понятно.
- Нарушения функций почек. Дизурические явления. Снижение частоты позывов к посещению туалета, возможно падение количества суточной мочи.
- Головокружение. Нарушение ориентации в пространстве. Сравнительно малой интенсивности. Человек может перемещаться самостоятельно.
- Слабость, сонливость, апатичность. Проявления астенического синдрома. В рамках трудовой или учебной деятельности возможно снижение продуктивности.
- Встречаются изменения показателей лабораторных анализов. Это нужно учитывать при интерпретации результатов диагностики.
У пациентов с перенесенным инфарктом наблюдаются дополнительные негативные последствия приема сартанов:
- Ортостатическая гипотензия. Падение давления при резком вставании, перемене положения тела.
- Тахикардия. Увеличение числа сокращений сердца. Крайне редко. Средства влияют на АД, а не на ЧСС.
- Головные боли.
- Расстройства со стороны печени.
Лекарственное взаимодействие
Фармацевтическое перекрестное влияние одних медикаментов на другие зависит от конкретного средства. Наиболее часто обнаруживаются такие эффекты:
- При параллельном приеме с ингибиторами АПФ наблюдается взаимное усиление полезного действия. Артериальное давление снижается быстрее и в более широких пределах. Потому подобные комбинации могут использоваться только у пациентов с выраженными нарушениями работы сердечно-сосудистой системы.
- Если сартаны принимают вместе с калийсберегающими диуретиками (Верошпирон, Спиронолактон) велика вероятность повышения концентрации минеральных солей, электролитов. Это чревато нарушением работы сердца. Потому нужно вести строгое наблюдение за состоянием пациента.
- Системное применение медикаментов рассматриваемой группы и нестероидных противовоспалительных средств категорически не рекомендуется из-за ослабления противогипертензивного эффекта.
- Наконец, при применении сартанов и прочих средств для борьбы с высоким АД, мочегонными, действие усиливается.
Лекарственное взаимодействие позволяет понять, как организм среагирует на ту или иную комбинацию заранее.
Противопоказания
Оснований для отказа от применения сартанов не так много. В большинстве своем они относительны. То есть после устранения состояния можно прибегнуть к применению.
- Индивидуальная непереносимость к компонентам препарата. Считается абсолютным противопоказанием. Поскольку не миновать аллергических реакций.
- Возраст до 18 лет. Исследования на детях не проводились. Потому применение медикаментов рассматриваемой группы недопустимо. Возможны непредсказуемые осложнения.
- Нарушения функции печени. Выраженные расстройства работы железы. В том числе на фоне гепатита, суб- и декомпенсированного цирроза, прочих расстройств.
- Беременность. Средства-сартаны негативно влияют на гемодинамику плода и могут привести к нарушению его питания. Потому на любой стадии гестации медикаменты этого типа противопоказаны.
- Лактация. Грудное вскармливание. Компоненты лекарственного средства проникают в молоко и передаются ребенку. Применение в этот период недопустимо.
- Также нарушения функции почек. В декомпенсированной фазе. Чтобы не спровоцировать еще большего усугубления состояния.
Противопоказаний нужно придерживаться строго, чтобы не вызвать негативных непредсказуемых последствий бездумного применения препаратов.
Сартаны используются для терапии артериальной гипертензии. Это средства индивидуального выбора. Вопрос необходимости и общей возможности применения полностью находится в ведении врача-кардиолога.
Тонкости консультирования клиентов аптеки с рецептами на ингибиторы АПФ и сартаны
Артериальная гипертензия — самая распространенная сердечно-сосудистая патология, которой страдает около 40 % взрослого населения Европы [1]. Разумеется, это приводит и высокому спросу на антигипертензивные препараты независимо от сезона. И хотя в задачу первостольника прежде всего входит предложить несколько вариантов ЛС согласно выписанному в рецепте МНН, ему также предстоит разъяснять побочные эффекты, дозировку, а иногда и отвечать на вопросы об особенностях механизма действия. Поэтому мы решили предложить нашим читателям цикл статей о группе антигипертензивных препаратов и особенностях работы с запросами на них. Начнем с блокаторов ренин-ангиотензин-альдостероновой системы.
РААС: основа основ
Прежде чем приступить к описанию препаратов, ненадолго погрузимся в тонкости фармакологии и еще раз вспомним, каков механизм действия ренин-ангиотензин-альдостероновой системы, или РААС.
РААС — сложная гормонально-ферментативная система, в которую вовлечены практически все органы и ткани организма, но ключевые роли в ней принадлежат печени, почкам, надпочечникам и легким.
В печени постоянно синтезируется альфа-2‑глобулин ангиотензиноген. В то же время в почках вырабатывается фермент ренин в ответ на снижение внутрипочечного давления, снижение доставки натрия и хлора, а также на гипоксию. Он поступает, так же как и ангиотензиноген, в системный кровоток, где и связывается с ним с образованием ангиотензина I.
Ангиотензин I — вещество практически инертное. Он не действует на сосуды и является лишь предшественником активного компонента ангиотензина II. В образовании последнего наряду с ангиотензином I участвует ангиотензинпревращающий фермент (АПФ), который вырабатывается в легких.
Ангиотензин II — главное звено схемы РААС. Он проявляет мощный сосудосуживающий эффект и воздействует на органы-мишени, в которых расположены рецепторы к нему. Прежде всего речь идёт об эндотелии, сердце и почках. Вот почему высокий уровень ангиотензина II связан не только с повышением давления, но и с поражением сосудистой стенки, миокарда, почек и с развитием хронической сердечной и почечной недостаточности.
Кроме того, ангиотензин II вызывает усиление синтеза гормона надпочечников альдостерона. Последний участвует в контроле артериального давления (АД), регулируя гомеостаз калия, натрия и объема внутриклеточной жидкости. Под его влиянием повышается давление, увеличивается чувствительность гладких мышц сосудов к сосудосуживающим веществам, в том числе ангиотензину II.
Таким образом, РААС напрямую вовлечена в драму под названием «артериальная гипертензия», играя в ней одну из главных ролей. К счастью, существует возможность заблокировать эту систему. Сделать это позволяют препараты двух фармакологических групп — ингибиторы ангиотензинпревращающего фермента (иАПФ) и блокаторы рецепторов ангиотензина II (БРА, они же сартаны).
Первый класс препаратов — ингибиторы АПФ
Препараты этой группы стали одним из первых классов ЛС, которые эффективно снижают активность РААС, — их разработка началась еще в 60‑х годах прошлого века [2]. Сегодня они входят в категорию так называемых «лекарств, спасающих жизни» (life-saving drugs), в связи с доказанной способностью улучшать прогноз при ряде сердечно-сосудистых и почечных заболеваний [2].
Ингибиторы АПФ: механизм действия и эффект
Ингибиторы АПФ снижают уровень циркулирующего ангиотензина II за счет блокады ангиотензинпревращающего фермента, что обусловливает комплексный фармакологический эффект:
- антигипертензивный;
- кардиопротективный;
- ангиопротективный;
- антиатеросклеротический;
- противовоспалительный.
При приеме препаратов группы ингибиторы АПФ также улучшается углеводный обмен: повышается чувствительность тканей к инсулину и улучшается метаболизм глюкозы.
Показания и свойства
Спектр активности иАПФ позволяет использовать их при артериальной гипертензии, ишемической болезни сердца, хронической сердечной недостаточности, нефропатиях и остром инфаркте миокарда [3].
Ингибиторы АПФ относятся к группе антигипертензивных препаратов, которые определенно снижают АД и замедляют прогрессирование сердечной недостаточности, что определяет их широкое применение в кардиологии. Данные обзора с участием 158 998 пациентов с АГ показали, что прием иАПФ позволяет снизить смертность от всех вышеперечисленных причин. Это — существенное преимущество препаратов иАПФ, в том числе и по сравнению с блокаторами ангиотензина II [4].
Однако иАПФ все‑таки не способны полностью предотвратить превращение ангиотензина I в ангиотензин II, поскольку существует ряд других ферментов, которые успешно «заменяют» АПФ. Именно так работают, к примеру, ферменты химаза, эластаза и катепсин G [5]. При применении иАПФ эти вещества компенсаторно активируются, и блокада РААС становится неполной. Это — существенный недостаток иАПФ.
О чем предупредить клиента?
Важно! Во время консультации уместно подчеркнуть, что препараты, блокирующие активность РААС — иАПФ и БРА, — при постоянном применении наряду с антигипертензивным эффектом защищают сердце и сосуды, достоверно снижая частоту сердечно-сосудистых катастроф. Это маленькое замечание может послужить убедительным аргументом в пользу регулярного и дисциплинированного употребления таких ЛС, согласно инструкции и рекомендациям врача.
Ингибиторы АПФ: вспомним поименно
Рассмотрим особенности некоторых препаратов — представителей группы иАПФ.
- Каптоприл — первый непептидный иАПФ, синтезированный в 1975 году [2]. Единственный таблетированный иАПФ, который используется для купирования гипертонического криза. Дозу назначает врач (12,5–50 мг).
- Лизиноприл — единственный гидрофильный иАПФ, который не накапливается в жировой ткани. Поэтому его рекомендуют при АГ на фоне избыточной массы тела и метаболического синдрома [2].
- Рамиприл — иАПФ, который в рандомизированном исследовании продемонстрировал значительное снижение общей смертности от ССЗ у пациентов группы высокого риска на 16 %, смертности от инфаркта миокарда — на 20 %, от инсульта — на 32 %, а от хронической сердечной недостаточности на — 23 % [6]. Кроме того, частота развития новых случаев диабета на фоне приема рамиприла была на 33 % ниже, чем в группе плацебо [7].
- Фозиноприл — иАПФ, который подходит для больных АГ на фоне тяжелой почечной недостаточности, поскольку выводится двумя взаимозаменяемыми путями: через печень и почки.
- Эналаприл — единственный иАПФ, имеющий парентеральную форму (активный метаболит эналаприла — эналаприлат). Эналаприлат, так же как и каптоприл, применяется для купирования гипертонического криза.
- Зофеноприл — один из самых липофильных иАПФ. За счет высокой липофильности легко проникает в органы и ткани, проявляя особое сродство к сердцу и сосудам. Оказывает длительное антиишемическое и кардиопротективное действие, проявляет антиоксидантный эффект [8].
- Спираприл — имеет длительный период полувыведения, что обеспечивает длительное и равномерное антигипертензивное действие. Не требует титрования дозы [9].
- Хинаприл обладает высокой тканевой специфичностью — подавляет АПФ в плазме, легких, почках, сердце, стенке сосудов. Улучшает функцию эндотелия сосудов, оказывая антиатеросклеротическое действие [10].
Переносимость иАПФ
Предмет особого внимания первостольников, как специалистов, отпускающих препарат, — побочные эффекты иАПФ. Несмотря на в целом благоприятный профиль безопасности, неблагоприятные реакции — слабое звено препаратов этой группы.
О чем предупредить клиента?
- На фоне приема иАПФ в 1–10 % случаев развивается сухой кашель [6]. По способности его вызывать разные представители группы практически не различаются между собой, и замена одного иАПФ на другой не позволяет улучшить переносимость в этом отношении [11].
- При приеме монопрепаратов иАПФ крайне редко может возникать отек Квинке (но чаще, чем при приеме других антигипертензивных) [2]. Считается, что ЛС этой группы не вызывают это осложнение, а облегчают его возникновение у предрасположенных пациентов. Отпуская иАПФ, уместно подчеркнуть, что при появлении сложностей с дыханием и одышки необходимо немедленно связаться с лечащим врачом [11].
Причина кашля на фоне приема иАПФ окончательно не определена. Предполагается, что ведущую роль играет накопление в слизистой оболочке бронхов брадикинина, который активируется при блокаде ангиотензина II [11].
Второй класс препаратов — блокаторы рецепторов ангиотензина II
Исследования, которые были сконцентрированы на изучении возможностей блокады РААС, привели к открытию группы препаратов, лишенных классического недостатка иАПФ — побочного эффекта в виде кашля. БРА, или сартаны, более полно блокируют РААС, за счет чего обеспечивают лучшую переносимость, чем их предшественники. Несмотря на относительно недавнее введение в клиническую практику — сартаны начали использоваться для длительного лечения АГ только в 1999 году, — представители этой группы сегодня стали одними из наиболее популярных антигипертензивных ЛС [12].
Сартаны: механизм действия и эффект
Фармакологический эффект сартанов идентичен эффекту иАПФ. За счет конкурентной блокады рецепторов ангиотензина II они подавляют вазоконстрикцию, секрецию альдостерона, уменьшают гипертрофию миокарда, а также улучшают функцию эндотелия.
Механизм действия БРА заключается не в блокаде ангиотензинпревращающего фермента, как в случае с иАПФ, а в блокаде рецепторов ангиотензина АТ1, через которые и реализуется подавляющее большинство физиологических эффектов ангиотензина II (вазоконстрикция и так далее). АТ1‑рецепторы расположены преимущественно в гладкой мускулатуре сосудов, сердце, печени, коре надпочечников, почках, легких и мозге.
За последние 10 лет появились препараты, которые некоторые специалисты предлагают выделить в отдельное, второе поколение БРА. Они не только блокируют АТ1‑рецепторы, но и способствуют нормализации обмена углеводов и липидов.
Показания и свойства
Сартаны, так же как и иАПФ, назначают при целом ряде заболеваний, в том числе при артериальной гипертензии, хронической сердечной недостаточности, перенесенном инфаркте миокарда, диабетической нефропатии, фибрилляции предсердий и метаболическом синдроме. Кроме того, БРА становятся препаратами выбора в ситуациях, когда на фоне приема иАПФ развивается кашель [13].
Доказана эффективность сартанов выраженно снижать артериальное давление и оказывать кардиопротективное действие [13, 14], а также:
- снижать частоту инфаркта миокарда, инсульта;
- уменьшать частоту госпитализаций по причине хронической сердечной недостаточности;
- уменьшать выраженность симптомов ХСН;
Кроме того, некоторые БРА, так же как и иАПФ, снижают вероятность развития диабета и проявляют нефропротективный эффект.
Отдельные представители сартанов
Большинство сартанов имеет схожие свойства и мало чем отличается друг от друга как по фармакокинетическим показателям, так и по гипотензивной и кардиопротективной активности. Но всё же некоторые БРА имеют особенности:
- Лозартан — первый синтезированный сартан, оказывает урикозурическое действие, то есть повышает выведение мочевой кислоты. Поэтому его целесообразно применять при сопутствующей подагре [4].
- Валсартан блокирует, наряду с рецепторами АТ1, и рецепторы АТ2, расположенные в сосудах. За счет блокады последних препарат оказывает сосудорасширяющее действие [13].
- Телмисартан повышает чувствительность тканей к инсулину и усиливает утилизацию глюкозы в мышцах и тканях. При дозировках, используемых для лечения АГ, препарат действует подобно сахароснижающим ЛС — производным тиазолидиндиона (пиоглитазон, росиглитазон). Именно этот препарат некоторые специалисты считают представителем сартанов второго поколения [13].
- Азилсартана медоксомил — новый сартан, более прочно связывается с рецепторами АТ1 по сравнению с другими БРА, за счет чего оказывает мощный и продолжительный антигипертензивный эффект, превосходящий эффект других сартанов. Препарат повышает чувствительность тканей к инсулину и влияет на массу жировой ткани, снижая ее. Перспективен ЛС для больных АГ, имеющих метаболические нарушения [14].
- Фимасартан — еще один новый ингибитор БРА, разработанный корейской компанией. Применяется только в качестве антигипертензивного средства [15].
Переносимость сартанов
БРА отличаются хорошей переносимостью, в том числе и по сравнению с иАПФ, поскольку не вызывают кашель. Высокий профиль безопасности препаратов этой группы — залог приверженности больных лечению и успешного результата. Побочные эффекты, которые могут возникать при приеме сартанов, обычно мало выражены. Как правило, они носят преходящий характер и редко становятся основанием для отмены лечения.
О чем предупредить клиента?
- На фоне приема сартанов очень редко возникают неблагоприятные реакции — по данным исследований, их частота такая же, как при приеме плацебо. Тем не менее зарегистрированы такие побочные эффекты, как головная боль, головокружение и общая слабость. Обычно они проходят сами и не требуют отмены препарата [15].
В заключение еще раз подчеркнем: иАПФ и БРА доказали и гипотензивный, и кардиопротективный эффект. Подавляющее большинство препаратов этих групп (за исключением фимасартана) сегодня применяется для лечения широкого спектра сердечно-сосудистых заболеваний. Единственное важное условие их эффективности — регулярный, длительный прием и соблюдение всех рекомендаций врача. Напомнив об этом посетителю с рецептом на иАПФ и БРА в конце консультации, первостольник выполнит свой профессиональный долг, приобретет лояльного клиента, а заодно внесет свой вклад в борьбу с одним из самых распространенных заболеваний в мире.
Источники
- Карабаева А. И. и др. Этиология, патогенез, клиническая картина артериальной гипертензии в пожилом возрасте //Вестник Казахского Национального медицинского университета, 2013. № 4.
- Saleem T. S. M., Bharani K., Gauthaman K. ACE inhibitors–angiotensin II receptor antagonists: A useful combination therapy for ischemic heart disease //Open access emergency medicine: OAEM. 2010; 2 (51).
- Abuissa H. et al. Angiotensin-converting enzyme inhibitors or angiotensin receptor blockers for prevention of type 2 diabetes: a meta-analysis of randomized clinical trials //Journal of the American College of Cardiology. 2005; 46 (5): 821–826.
- Кузнецов В. И., Стуров Н. В. Применение ингибиторов АПФ и блокаторов рецепторов ангиотензина II (сартанов) в общей врачебной практике //Земский врач, 2010. № 2.
- Васильева А. Д. Блокаторы ангиотензиновых рецепторов в лечении артериальной гипертонии //Русский медицинский журнал, 2007. Т. 15. № 23. С. 1–5.
- Linda L. Herman; Khalid Bashir. Angiotensin Converting Enzyme Inhibitors NCBI (дата обращения 31.07.2019). URL: https://www.ncbi.nlm.nih.gov/books/NBK431051/
- Осадчий К. К., Подзолков В. И. Сердечно сосудистый континуум: могут ли ингибиторы АПФ разорвать «порочный круг»? //Редакционная коллегия, 2008. С. 7.
- Несукай Е. Г. Зофеноприл: ингибитор ангиотензинпревращающего фермента с особыми свойствами //Український кардіологічний журнал, 2013. № 2. С. 97–102.
- Горбунов В. М. Спираприл – современный ингибитор ангиотензинпревращающего фермента //Кардиоваскулярная терапия и профилактика, 2005. Т. 4. № 3 ч I.
- Сычев Д. А.., Муслимова О. В. Органопротективные аспекты хинаприла: фармакогенетические аспекты //Кардиоваскулярная терапия и профилактика, 2011. Т. 10. № 2. С. 98–101.
- Сиренко Ю. Н. Эналаприл в кардиологии и терапии: стандарт эффективности и безопасности среди ингибиторов АПФ //Новости медицины и фармации, 2011. № 13–14. С. 6–8.
- Булдакова Н. Г. Антагонисты рецепторов ангиотензина в клинической практике //Рус. мед. журн., 2008. № 11. С. 1567–1570.
- Бронская Г. М., Коршак Т. А., Казакевич Д. В. Клинико-фармакологическая характеристика блокаторов рецепторов ангиотензина II в лечении артериальной гипертензии и хронической сердечной недостаточности //Проблемы здоровья и экологии, 2009. № 3 (21).
- Чазова A. Е. Возможности нового блокатора рецепторов к ангиотензину II азилсартана медоксомила в лечении артериальной гипертонии у пациентов с метаболическими нарушениями //Системные гипертензии, 2015. Т. 11. № 4. С. 58–61.
- По данным ГРЛС на 01.08.2019.
Сартаны — лекарственные вещества, действие которых направлено на снижение артериального давления с помощью уменьшения чувствительности рецепторов эндотелия сосудов и сердца к ангиотензину 2. Препараты разработаны недавно, призваны заменить ингибиторы АПФ, имеющие побочные эффекты.
Содержание
1
Фармакодинамика группы препаратов
Увеличение АД происходит благодаря выделению ангиотензина 2 (АТ 2). Когда он действует на рецепторы, сосудистая стенка артерий сокращается, вызывая сужение просвета. Это приводит к повышению АД. Прием блокаторов рецепторов ангиотензина (БРА) препятствует этому действию.
Существуют другие лечебные эффекты, направленные на улучшение самочувствия пациента. Они учитываются при назначении вида лекарства. Данные представлены в таблице.
| Влияние на организм | Действие |
| Защита сосудов, сердца | Снижение нагрузки на миокард, что приводит к устранению гипертрофии желудочков. Уменьшение риска внезапной тахикардии, фибрилляции предсердий |
| Защита головного мозга | Улучшение умственной деятельности, концентрации внимания. Устранение головных болей, снижение риска развития инсульта |
| Защита почечной ткани, гломерулярного аппарата | Нормализация диуреза, устранение отеков, микроальбуминурии. Уменьшение повреждения клеток, что тормозит почечную недостаточность. Нормализация минерального обмена за счет устранения выделения минералов, белка с мочой |
| Нормализация обмена веществ | Устранение скопления холестерина, других липопротеинов в сосудах, препятствуя атеросклерозу. Гипогликемия, стабилизация сахарного диабета, повышение чувствительности тканей к инсулину |
Благоприятные фармакодинамические эффекты наблюдаются у людей, продолжительно применяющих сартаны. Однократное употребление средства только стабилизирует давление. Но это временный эффект.
Названия препаратов
Каждая группа лекарств и ее представитель отличаются по химическому строению. Они имеют показания к применению, противопоказания, побочные эффекты. Поэтому перед назначением лекарства предварительно собирают анамнез, проводят инструментальные и лабораторные обследования. Выделяют следующие группы и относящиеся к ним лекарственные средства.
- Бифениловые производные тетразола. Валсартан, Ирбесартан, Лозартан, Кандесартан.
- Небифениловые производные тетразола. Эпросартан или Теветен.
- Бифениловые нететразольные соединения. Телмисартан, олмесартан.
Разные химические соединения препаратов бывают сходны по механизму действия. То есть группы обладают схожим действием на гормон надпочечников. По влиянию на АТ 2, выделяют следующие лекарства:
- конкурентные — блокируют рецепторы, вытесняя гормональное вещество из комплекса (Эпросартан, Лозартан);
- неконкурентные — не вытесняют гормональное вещество, поэтому влияние на организм сохраняется продолжительно (Телмисартан, Валсартан, Кандесартан).
По влиянию на рецепторы, сосудистую ткань лекарство отличается от ингибиторов АПФ. Однако показания к применению идентичны. Поэтому сартаны часто назначают пациентам, у которых появилась резистентности к прилам (Эналаприл).
Деление по поколениям
Выделяют 2 поколения, каждое из которых включает список лекарственных препаратов. Их деление основано на качестве блокировки рецепторов. Данные описаны в таблице.
| Поколение | Список препаратов | Влияние на рецепторы, дополнительные эффекты |
| 1 | Лозартан, Валсартан, Кандесартан, Ирбесартан | Блокируют ангиотензин 1. Снижают АД, количество липопротеинов и холестерина в сосудах, защищают от почечной и сердечной ткани |
| 2 | Телмисартан | Подавляют все рецепторы АТ, активаторы пероксисом. Устраняют атеросклероз, снижают липопротеины и глюкозу. Стимулируют поджелудочную железу. Снимают воспалительную реакцию |
Группы 1, 2 поколений схожи по регулировке АД. Их разница незначительна, не выявляется с помощью инструментальных обследований. Если у пациента нет сахарного диабета или атеросклероза, предпочтительнее лекарство 1 поколения.
Часто в аптеке невозможно встретить основное наименование препарата. Однако существуют торговые названия, соответствующие по химическому составу, механизму действия. Выделяют следующую классификацию лекарственных средств:
- Валсартан: Вальсакор, Тарег;
- Лозартан: Блоктран, Зисакар, Лозап, Лариста, Реникард;
- Ирбесартан: Апровель, Фирмаста;
- Кандесартан: Ангиаканд, Гипосарт, Кандекор, Ордисс;
- Олмесартан: Кардосал.
Если у пациента появились побочные эффекты на один из назначенных препаратов, самостоятельно заменить его другим веществом запрещено. Возникают осложнения. Это ухудшает самочувствие, приводит к чрезмерному снижению АД.
Области применения
Основное показание к применению — стабильная артериальная гипертензия. Средство регулирует и другие отклонения внутренних органов. Поэтому оно дополнительно рекомендуется пациентам, страдающим следующими состояниями и заболеваниями:
- сердечная недостаточность, гипертрофия левого желудочка, замещение миокарда соединительной тканью после пережитого инфаркта, фибрилляция предсердий;
- протеинурия, почечная недостаточность, нефрит;
- сахарный диабет, гипергликемия;
- метаболический синдром;
- атеросклероз.
Достоинство БРА в возможности комбинированного применения с другими гипотензивными средствами. Эффективность показало сочетание с Амлодипином. Если использовать только 1 вид лекарственного вещества, успешность терапии снижается. При сочетании 2 и более средств самочувствие пациента стабильно, происходят улучшения в сердце, почках, сосудах, головном мозге.
Результат терапии возникает не сразу, образуется при продолжительном курсе употребления назначаемого средства.
Если наблюдается сахарный диабет, атеросклероз и другие заболевания, но давление в норме, сартаны назначать запрещено. Произойдет системная гипотензия, внезапный обморок.
Единственное средство из группы сартанов, разрешенное при пережитом инфаркте миокарда — Валсартан. Его назначают через 3 дня после инфаркта, но при отсутствии риска внезапного падения АД.
Достоинства и побочные эффекты
Часто кардиологи назначает сартаны из-за мгновенного достижения эффекта, благоприятного влияния на внутренние органы. Препараты имеют следующие положительные стороны:
- малое количество противопоказаний;
- рекомендуемая доза таблеток употребляется 1 раз в сутки, медленно выводится из организма;
- побочные эффекты развиваются у небольшого процента пациентов, они обратимы при коррекции дозы;
- возможность приема пожилым людям;
- отсутствие побочных эффектов в виде кашля, вызывающего ингибиторами АПФ;
- уменьшение смертности, улучшение уровня жизни;
Побочные эффекты бывают редко. Не образуется негативного действия на весь организм. Возможны небольшие головокружения, вызванные уменьшением артериального давления. Если состояние развивается часто, врачи регулирует дозировку таблеток. Побочные действия устраняются.
Противопоказания к применению
Лекарство прошло испытания на разных категориях больных. Его качество подтверждено фармакологами. После полученных данных было выявлено, что его запрещено применять следующим группам лиц:
- повышенная чувствительность, непереносимость на 1 из компонентов состава;
- беременность, грудное вскармливание.
Действующее вещество проникает через плацентарный барьер и в грудное молоко, влияя на плод, новорожденного. Возможно замедление развития, дисфункция внутренних органов. Если произошло незапланированное зачатие, прием таблеток прекращают.
Существует группа пациентов, которым можно применять средство, но с осторожностью. Врач регулирует дозировку, поэтому устраняется риск негативного действия. Контроль количества таблеток показан больным, имеющим следующие состояния:
- несовершеннолетний возраст до 18 лет;
- общий объем циркулирующей крови ниже нормы по полу;
- почечная недостаточность в стадии декомпенсации;
- цирроз, злокачественное перерождение печени;
- желчекаменная болезнь, другие патологии, приводящее к закупорке желчевыводящих путей;
- прием лекарств, направленных на сохранение калия в организме.
Если на начальном этапе лечения противопоказаний не было выявлено, но развились побочные эффекты, средство немедленно отменяют. Привыкание к нему не разовьется, но возникнут осложнения.
Лекарственные взаимодействия
Группу препаратов БРА назначают с другими лекарственными средствами, так как они редко входят в химическое взаимодействие, не нарушая лечебный эффект. Рекомендуется совместный прием с другими лекарствами, направленными на улучшение самочувствия пациента при сердечно-сосудистых патологиях, сахарном диабете.
Однако при подборе дозировки учитывают, что при сочетании гипотензивных веществ давление снизится еще больше. Чтобы устранить риск системной гипотензии, обморока, регулируют дозу обоих применяемых средств.
Существует группа лекарств, которые могут изменить состояние сердечно-сосудистой системы, печени, почек при комбинации с сартанами. Риск этого действия минимален, но требуется периодически сдавать лабораторный анализ крови, мочи. К таким средствам относятся:
- нестероидные противовоспалительные препараты;
От этих средств могут возникнуть побочные эффекты. Например, если употреблять Гепарин вместе с Валсартаном, кровь станет чрезмерно жидкой. У пациента может возникнуть внезапное кровотечение при незначительных ушибах.
Возможно ли развитие злокачественных новообразований?
Честь лекарственных средств, направленных на снижение АД, вызывает развитие злокачественных опухолей. Обычно рак образуется в легочной ткани. Первый признак патологии — наличие кашля. Это побочный эффект, возникающий у ингибиторов АПФ. Поэтому распознать осложнение или рак на первых этапах сложно.
Были проведены исследования, выявляющие наличие или отсутствие злокачественности клеток при использовании сартанов. Выявлены следующие данные последних исследований:
- отсутствие малейшего процента развития злокачественных клеток;
- снижение риска появления новообразований доброкачественной или злокачественной природы.
Исследования на тему рака до сих пор не закрытый. Часть гипотензивных средств обладают этим действием. Риски появления рака минимальны. Если пациент с артериальной гипертензией не будет принимать препараты, возникнет возможность инфаркта, инсульта. При использовании БРА у людей продлевается жизнь, улучшается ее качество.
Сравнение с ингибиторами АПФ
У БРА или ингибиторов АПФ механизмы влияния действующих веществ на организм схожи. Но иАПФ влияет на превращение ангиотензина 1 в ангиотензин 2. Это предотвращает его влияние на рецепторы эндотелия сосудов. Уже позже было выявлено, что можно ликвидировать не только эту реакцию, но и непосредственное влияние гормонального вещества на клетки. Это усиливает гипотензивный эффект, быстрее улучшает самочувствие человека.
Существуют другие типы рецепторов, из-за которых развивается повышение артериального давления. На них сартаны не влияют. Поэтому эти лекарства не смогут полностью устранить применение иАПФ.
По степени снижения артериального давления оба лекарства имеют схожий эффект.
Блокаторы рецепторов ангиотензина применяются для пациентов, у которых возникает сухой кашель. При его длительном образовании возникает изматывающее состояние, образуется головная боль.
БРА считаются лучшими, если у пациента развивается не только артериальная гипертензия, но и другие заболевания. Например, сахарный диабет, атеросклероз, почечная недостаточность. Так как это новые лекарственные средства, их влияние на организм до конца не изучено. Особенно это касается пациентов, которые применяют таблетки многие года.
Влияние БРА на пациентов с риском инфаркта миокарда
Единственное средство из группы БРА, чья эффективность доказана при инфаркте миокарда — Валсартан. Его назначают с 3 дня после инфаркта, но при отсутствии риска гипотензии. Если он есть, время продлевают до 10 суток.
Исследователи считают, что остальные препараты могут вызвать нарушение кровообращения в миокарде. Это вызовет внезапный инфаркт лекарственного происхождения. Однако эта теория остается недоказанной.
Из-за наличия подобных данных были проведены исследования. Результаты оказались противоречивы. У одних пациентов развивается инфаркт, у других его нет. Поэтому считается, что риск инфаркта присутствует, но он незначительно мал. Чаще он развивается у больных, которые пренебрегают правилами здорового образа жизни:
- курение;
- частое распитие алкогольных напитков, алкоголизм;
- прием химических веществ, наркотиков;
- употребление жирной, жареной, острой, копченой, соленой еды.
Ученые, считающие сартаны препаратами выбора при гипертензии, объясняют, что инфаркт вызван не лекарством, а неправильным образом жизни. Например, при нарушении запрета постельного режима, физической перегрузке. Другие исследователи приводят разумные доводы о том, что частота инфарктов увеличивается при употреблении БРА. Поэтому вопрос считается открытым, недоказанным.
Суть лечения с помощью БРА
Блокаторы рецепторов ангиотензина — лекарственные препараты, значительно улучшающие качество жизни пациента при артериальной гипертензии. Снижается артериальное давление, образуется нормальное состояние системного кровотока. Средство можно употреблять не только в качестве монолечения, но и в комплексе с другими препаратами. Возможность побочных эффектов и негативного лекарственного взаимодействия крайне мала.
Достоинство средства в малой дозировке, применяемой за сутки. Достаточно 1 таблетке в прописанной дозе, чтобы возник эффект. Это связано с продолжительным метаболизмом в печени, выделением почками. Если гипертензия возникла по причине сахарного диабета или атеросклероза, болезнь будет контролироваться, поэтому повторных скачков АД не возникнет.
Список препаратов для снижения давления нового поколения
Проблема повышенного артериального давления становится все более острой ввиду ежегодного увеличения пациентов с гипертонией. Поскольку в группу риска попадают чаще всего пожилые люди, перед фармакологами стоит задача разрабатывать не только эффективные препараты от давления, но также безопасные, без побочных эффектов.
Группы таблеток от повышенного давления
При систематическом повышении артериального давления до максимально допустимых отметок актуально принимать таблетки курсом.
Около 25% взрослого населения страдает гипертонией и по мере старения статистика ухудшается до 50-65%, возникает риск повышения внутриглазного давления и развития глаукомы.
Если лечение одним препаратом не приносит необходимого результата, используется комплекс лекарств из разных групп:
- Диуретики оказывают мочегонное действие и способствуют понижению АД за счет устранения лишней жидкости в организме.
- Бета-блокаторы понижают частоту сердцебиения.
Любой препарат, даже если он без побочных эффектов, может спровоцировать аллергию из-за индивидуальной непереносимости компонентов, поэтому перед началом курса лучше пройти обследование и комбинировать препараты под руководством врача, особенно беременным или при наличии сопутствующих патологий.
Существуют ли безопасные таблетки от давления?
Несмотря на то, что реклама того или иного лекарства убеждает нас в отсутствии побочных эффектов, они все же есть. Фармакологи пока не изобрели полностью безопасных таблеток, однако препараты, относящиеся к категории нового поколения имеют перед устаревшими аналогами существенные преимущества:
- Побочные эффекты минимальны. Несмотря на отсутствие универсального и безопасного лекарственного средства, современные таблетки для снижения давления разрабатываются с учетом максимальной минимизации рисков побочного действия.
- Лекарства нового поколения отличаются пролонгированным действием, соответственно, становится возможным снижение дозировки, а значит, и побочные эффекты снижаются.
Один и тот же препарат не подойдет всем пациентам. Рекомендуется подбирать курс лечения, учитывая наличие других патологий, например, повышенного внутричерепного давления, особенностей организма, показателей ЧСС и индивидуальной непереносимости компонентов.
Наиболее эффективные и безопасные препараты
Далее представлены лучшие таблетки от давления, при разработке которых применяются новейшие технологии, благодаря которым побочные действия минимизируются:
- Лизиноприл представлен в виде ингибитора АПФ 3 поколения с мочегонным действием. Благодаря новому составу средство назначается при сахарном диабете. Также лекарство безопасно для пациентов преклонного возраста.
Речь идет не о совершенно новых таблетках, это все те же диуретики, ингибиторы АПФ или антагонисты кальция. Разница лишь в меньшем количестве побочных действий и противопоказаний по сравнению с предыдущими поколениями.
Таблетки с быстрым эффектом
В определенных случаях нужны таблетки, способные оказать скорую помощь при повышенном давлении. Список антигипертензивных лекарств быстрого действия представлен далее:
- Эналаприл;
- Адельфан;
- Каптоприл;
Рассасывание целой таблетки Адельфана или Каптоприла под языком позволит уравновесить давление в среднем уже через 15 минут. Действуют рассмотренные лекарства непродолжительно, в этом и заключается их основной недостаток.
Таблетки пролонгированного действия
Чтобы стабилизировать сердечный ритм и давление в домашних условиях стоит пить таблетки длительного действия. Достаточно одной или двух таблеток в сутки следующих препаратов, и вы сможете добиться стойкой ремиссии:
- Пропранолол;
- Бисопролол;
- Престариум;
- Кордавлекс;
Терапевтическое действие продленное, их принято использовать при комбинированном лечении гипертонии. Гипертоникам до конца жизни показана поддерживающая терапия, поэтому однократный или двукратный прием таблеток в сутки очень удобен.
Для достижения стойкого результата и обеспечения накопительного эффекта продолжительность приема должна составлять 3 недели и более. При первом же снижении давления нельзя бросать курс.
Гипертензия у пожилых
Для лечения гипертензии у пожилых людей используется три группы лекарств:
-
- В первую группу входят диуретики —
Индапамид
-
- или
Гипотиазид
- , которые особо актуальны среди женщин в климактерический период или среди больных сахарным диабетом. При мягкой терапии допускается однокомпонентная терапия такими лекарствами.
Также возможен прием комбинированных препаратов: Тарка, в котором сочетаются Трандолаприл и Верапамил или Престанс, действие которого основано на таблетках Периндоприл и Амлодипин.
Комбинированная терапия
Если речь зашла о комбинированных препаратах, стоит также упомянуть и о эффективности комбинированной терапии. Имеется в виду прием разных групп препаратов одновременно. Среди возможных вариантов:
- В комбинации блокаторов кальциевых каналов с диуретиками наиболее популярны Атенолол и Хлорталидон.
- Сартаны с блокаторами кальциевых каналов могут быть представлены комбинациями Амлодипина с Лозартаном или Телмисартаном.
Лечение комбинированными лекарственными средствами рекомендуется пациентам с хронической почечной недостаточностью, протеинурией и сахарным диабетом.
Переходить на комбинированную терапию необходимо, если лечение одним препаратом не эффективно или при повышении артериального давления на 20/10 мм рт. ст. выше нормы.
Начинать необходимо с максимально низких доз лекарств и постепенно увеличивать дозировку для проверки индивидуальной переносимости компонентов и отслеживания изменения нижнего и верхнего давления (диастолического и систолического соответственно).
Лечение резистентной гипертензии
При резистентной артериальной гипертензии не только монопрепараты, но даже сочетание лекарств из двух групп не дает необходимого эффекта.
Стоит различать резистентную гипертензию и неконтролируемую, при которой вторичные АГ не диагностированы, лекарства принимаются в неоптимальных дозах или некорректное измерение АД.
Для нормализации давления необходимо пить лекарственные средства разных фармакологических групп согласно следующим схемам:
- Блокаторы Са-каналов с ингибиторами АПФ и диуретиками. Данное сочетание наиболее эффективно, как и комбинация тиазидных мочегонных средств со Спиронолактоном.
Самолечение в такой ситуации не просто не рекомендуется, а может привести к инфаркту или инсульту при подборе неправильного медикамента.
Купирование гипертонического криза
Сегодня гипертонический криз не купируется внутривенным введением лекарств или внутримышечными инъекциями магнезии.
Меры экстренной помощи предполагают прием следующих лекарств.
| Лекарство | Дозировка |
| Клонидин | 0,075-0,15 мг |
| Физиотенз | 0,4 мг |
| Капотен | 25-50 мг |
| Нифедипин | 5-10 мг |
Капотен — лучшее средство для купирования симптомов криза. Клонидин допускается только при условии приема Клофелина на постоянной основе, а он уже исключен из стандартов лечения.
Как быстро и эффективно снизить давление таблетками?
Гипертоническая болезнь — патология, которая может привести к кризу, инсульту, поэтому артериальное давление требуется контролировать с помощью лекарств. Они делятся по группам, цене, влиянию на организм.
Названия дешевых таблеток
Выделяют 4 наиболее распространенные группы дешевых таблеток. Они отличаются по ценам, механизму действия, количеству побочных эффектов, другим факторам. Данные лучших средств представлены в таблице.
| Группа | Названия лекарств | Средняя цена |
| Ингибиторы АПФ | Каптоприл, Эналаприл, Рениприл, Рамиприл, Фозиноприл | 60-100 руб. |
| Диуретики | Индапамид, Фуросемид | 40-80 руб. |
| Бета-адреноблокаторы | Бипрол, Бисогамма, Кординорм, Метопролол, Бисопролол | 100-200 руб. |
| Сартаны | Валсартан, Лозартан Ирбесартан, Олмесартан | 120-200 руб. |
Для достижения эффективной терапии при наличии одного слабого лекарства, рекомендуется комбинация лекарств. То есть врачи назначают несколько недорогих средств, улучшающих действие друг друга. Это рекомендуется пациентам, на которых не действует 1 средство или давление повышается быстро.
Чтобы устранить риск побочных эффектов, предварительно сдают лабораторные анализы. Проверяют состояние сердечно-сосудистой системы, почек, печени.
Ингибиторы ангиотензинпревращающего фермента
Средства действуют быстро, рекомендуются в экстренных ситуациях. Давление снижается из-за подавления перехода ангиотензина 1 в ангиотензин 2. Это вещество, взаимодействующее с рецепторами эндотелия сосудов, стимулирует секрецию альдостерона надпочечниками. Если фермент не влияет на рецепторы, давление остается в норме. При правильном применении образуются следующие действия в организме:
- расширение стенок сосудов;
- нормализация системного кровотока;
- снижение нагрузки с миокарда и легочной ткани;
- предотвращение инфаркта, инсульта, гипертонического криза, сердечной недостаточности;
- снижение агрегации тромбоцитов, препятствие тромбоза;
- улучшение кровотока в почках, препятствие диабетической нефропатии.
При пероральном употреблении всасывание веществ происходит в стенках кишечника. Связь с белками плазмы крови средняя. Метаболиты переходят через грудное молоко, поэтому противопоказаны при лактации. Метаболизм осуществляется в печени, выведение почками.
При постоянном применении у многих пациентов развивается сухой кашель. Это не серьезный побочный эффект, но постепенно он изматывает, приводит к головным болям. Поэтому больные отказываются от таблеток.
Ингибитор Каптоприл
Состоит из одноименного действующего вещества, выпускается в таблетках для быстрого снижения давления под язык. Средняя цена — 40-50 руб. Список показаний к применению:
- артериальная гипертензия;
- сердечная недостаточность, нарушение функции левого желудочка;
- перенесенный инфаркт миокарда в анамнезе;
- диабетическая нефропатия.
Лекарство противопоказано при беременности, лактации, несовершеннолетнем возрасте, индивидуальной непереносимости компонентов. Возможны следующие побочные эффекты:
- головная боль, головокружение, онемение конечностей;
- учащение ЧСС, пониженное давление;
- диспепсия, нарушение формирования стула, гипербилирубинемии, холестаз, панкреатит;
- сухой кашель;
- ацидоз;
- местные и системные аллергические реакции.
Лекарство разрешено принимать при почечной, печеночной недостаточности, но с осторожностью. Врач корректирует дозировку, чтобы не возникло побочных эффектов. При патологиях не рекомендуется одновременное употребление с диуретиками.
Эналаприл против гипертензии
Состоит из эналаприла малеата, выпускается в таблетках. Средняя цена 15-40 рублей. Показания к применению:
- стабильная артериальная гипертензия;
Средство противопоказано к применению при системных аллергических состояниях в анамнезе, стенозе почечных артерий, гиперкалиемии. Его нельзя использовать при беременности, лактации, в несовершеннолетнем возрасте. Побочные эффекты:
- усталость, головная боль, депрессия, нервозность, онемение конечностей, шум в ушах;
- гипотензия, обмороки, боль за грудиной, приливы;
- диспепсия, нарушение формирования стула, гипербилирубинемия, панкреатит, воспаление языка;
- агранулоцитоз;
- нарушение функции почек и диуреза;
- сухой кашель;
- импотенция;
- местная и системная аллергия, облысение.
Лекарство можно употреблять в условиях нарушения функции печени, но с осторожностью. При одновременном использовании с диуретиками, БАДами, препаратами кальция следят за микроэлементным и минеральным составом крови, мочи.
Диуретики для противоотечного эффекта
Препараты влияют на гломерулярный аппарат почек. То есть изменяется фильтрационная способность для веществ и жидкостей. Увеличивается выведение натрия, хлора. Повышается выделение жидкости с мочой. У пациента уменьшаются отеки. Дополнительно появляются следующие эффекты:
- снижение нагрузки на миокард, расширение вен;
- стабилизация кровотока;
- мочегонный эффект;
- коррекция водно-электролитного баланса, содержания микроэлементов;
- уменьшение артериального давления, объема циркулирующей жидкости.
Легкие диуретики можно применять каждый день, чтобы осуществлять гипотензивный, противоотечный эффект. Часть препаратов направлена на экстренные состояния, чтобы устранить риск комы, отека мозга.
Вид диуретика подбирают в зависимости от тяжести состояния. Отеки могут быть легкими или обильными, приводящими к коме (при накоплении жидкости в головном мозге, брюшной полости).
Сильнодействующее средство Фуросемид
Препарат на основе одноименного действующего вещества. Имеет много противопоказаний. Средство назначают в экстренных случаях, чтобы устранить тяжелые отеки, повышенное внутричерепное и артериальное давление. Его не рекомендуется употреблять при следующих состояниях и заболеваниях:
- гломерулонефрит, почечная недостаточность, мочекаменная болезнь;
- нарушение минерального обмена, алкалоз;
- печеночная недостаточность, кома;
- диабетическая, гипергликемическая кома или прекоматозное состояние;
- кардиомиопатия, инфаркт в анамнезе, гипотензия;
- панкреатит;
- патология водно-электролитного обмена.
Лекарство при неправильном употреблении вызывает обратный эффект, вазоконстрикцию. Если применять его 1 раз в сутки, гипотензивный эффект не возникнет, нужна большая доза. Появляются побочные эффекты:
- гипотензия, коллапс сосудов, аритмия, нарушение ЧСС;
- головокружение, головная боль, судороги, парестезии, спутанность сознания;
- нарушение функции слуха, зрения;
- диспепсия, запор или диарея, желтуха, панкреатит;
- задержка мочи, воспаление почек;
- импотенция;
- нарушение обмена веществ и водно-электролитного баланса;
- местная, системная аллергия.
Средство выпускают в таблетках, которые пьют от давления каждый день. Средняя цена 20-30 руб. Если проводится экстренная терапия, жидкость вводят внутривенно.
Щадящий диуретик Индапамид
Лекарство на основе одноименного действующего вещества. Его выпускают в капсулах. Регулируется количество жидкости в организме, выделяя излишек через почки. Показания к применению:
- артериальная гипертензия;
- хроническая сердечная недостаточность, сопровождающаяся задержками воды.
Средство противопоказано при нарушении мозгового кровообращения, тяжелых патологиях печени и почек, сахарном диабете, подагре. Его не рекомендуется применять при повышенной чувствительности к одному из компонентов. Побочные эффекты:
- боль в животе, тошнота;
- нервозность, утомляемость;
- гипотензия, обмороки;
- изменение соотношения минералов в организме;
- кожные реакции.
Беременным применение не рекомендуется. Если заболевание почек, печени находится в тяжелом состоянии, средство противопоказано. Средняя цена капсул — 20-30 руб.
Бета-адреноблокаторы
Селективные бета-адреноблокаторы перекрывают доступ к рецепторам сердце. Снижается образование цАМФ. Уменьшается количество ионов кальция. За счет этого снизится проводимость и возбудимость, сердцу больше не нужно большое количество кислорода. Это средство, снижающее нагрузку. Это приводит к следующим эффектам:
- уменьшение ЧСС, устранение риска внезапной тахикардии;
- гипотензивное действие (за счет подавления активности ренин-ангиотензиновой системы);
- восстановление сердечного ритма, устранение блокад;
- расширение сосудов, нормализация кровотока.
Лекарство всасывается в системный кровоток из кишечника, связь с белками плазмы крови высокая. Средство проникает через гематоэнцефалический, плацентарный барьер. Поэтому не рекомендуются при беременности. Метаболизм осуществляется в печени, выведение — почками, желчью.
Адреноблокатор Кординорм
Лекарство на основе бисопролола фумарата, выпускается в таблетках. Средняя цена составляет 150 руб. Показания к применению:
- артериальная гипертензия;
- ишемическая болезнь сердца, профилактика стенокардии.
За счет блокирующего действия на рецепторы, влияния на сердечную ткань противопоказаний много. Это ограничивает действия врача в лечении пациента. Средство не рекомендуется применять при следующих патологиях:
- шок, коллапс, отек легких;
- сердечная недостаточность, блокады, брадикардия, гипертензия, кардиомегалия;
- обструкция бронхиального дерева;
Побочные эффекты возникают при первичном или постоянном использовании лекарства. Может возникнуть привыкание, начинающего повторную гипертензию. Часто возникают следующие негативные влияния:
- депрессия, бессонница, головная боль, нарушение памяти;
- брадикардия, нарушение проводимости сердца, аритмия, сердечная недостаточность;
- диспепсия, нарушение формирования стула, воспаление печени;
Средство применяют при нарушении функции печени, почек. При сильных отклонениях дозировку регулируют. Возможен прием при беременности и лактации с разрешения врача.
Таблетки Бипрол
Выпускается в виде таблеток, содержащих бисопролола фумарат, гидрохлоротиазид. Средняя цена в аптеках 80-150 руб. В составе одновременно содержится бета адреноблокатор и диуретик. Средство показано к применению при артериальной гипертензии легкой или средней степени тяжести. Противопоказания к применению:
- спазм бронхиального дерева;
- нарушение проводимости и сокращения сердца, кардиогенный шок;
- феохромоцитома;
- нарушение периферического кровообращения, гипотензия;
Лекарство часто вызывает негативные реакции организма. Возникает нарушение сна, судороги, галлюцинации, изменение ритма и проводимости сердца, сердечная недостаточность, системная гипертензия. Возникают риски импотенции, аллергии, гепатита.
Вещество проникает через плацентарный барьер, молоко матери. Поэтому оно противопоказано при беременности, лактации. Если у больного наблюдается сахарный диабет, требуется снижение количества таблеток за сутки.
Сартаны — лекарства нового поколения
Сартаны — лекарственные средства нового поколения, не имеющие противопоказания для пожилых людей. Гипотензивный эффект наблюдается за счет блокировки рецепторов, чувствительных к ангиотензину 2. Они находятся на поверхности эндотелия сосудов. Однако существуют и другие рецепторы, на которой активный компонент не влияет. Это приводит к риску внезапного повышения АД при употреблении таблеток.
Сартаны относятся к препаратам выбора, если у пациента наблюдаются побочные эффекты при употреблении иАПФ. Чаще всего возникает сухой кашель, изматывающий организм, вызывающий головные боли.
Выделяют конкурентные и неконкурентные активные компоненты препарата. Если применяется первое лекарство, гипотензивный эффект непродолжителен. Неконкурентные вещества вызывают действие до 1 суток, поэтому пациенту требуется пить малую дозировку.
Лозартан при гипертензии
Лекарство на основе валсартана калия. Средняя цена в аптеках — 150руб. Помогает при следующих заболеваниях:
- артериальная гипертензия;
- снижение риска инфаркта, инсульта, гипертонического криза, смертности;
- патологии почек, сахарный диабет, сочетающийся с гипертензией;
Побочные эффекты возникают реже, чем у других гипотензивных лекарств. Но возникает влияние на внутренние органы, системы. Возможны следующие негативные последствия:
- головная боль, головокружение, нарушение сна;
- учащение ЧСС, стенокардия;
- запор, боль в эпигастрии;
- сыпь;
- отеки.
Лекарство не влияет на респираторный тракт, поэтому сужение просвета бронхиального дерева невозможно. Его не рекомендуется употреблять при беременности, грудном вскармливании. Используется взрослыми пациентами старше 18 лет. Это связано с отсутствием клинических испытаний на этой категории пациентов.
Валсартан — средство нового поколения
Средство на основе одноименного действующего вещества, выпускается в виде таблеток. Средняя цена 200 руб. Показания к применению:
- артериальная гипертензия;
- сердечная недостаточность;
- инфаркт.
Негативное влияние на организм может возникнуть при однократном или продолжительном использовании. Изменения обратимы, устраняются после завершения приема средства. Возможные побочные эффекты:
- боль в животе, гипербилирубинемия, гепатит;
- системные и местные аллергические реакции;
В связи с недостаточностью клинических испытаний, препарат не рекомендуется употреблять беременным, женщинам с лактацией, несовершеннолетним лицам. Запрещено применение при тяжелых поражениях печени, почек, индивидуальной непереносимости компонентов.
Таблетки с продолжительным действием
Чтобы пациентам было удобно употреблять лекарственное средство, разработаны препараты длительного действия. В них сосредоточены вещества, влияющие на организм в течение дня или 2 суток. Эффекты наблюдаются не только за счет активного компонента, но и при качественном механизме действия.
Хорошим, продолжительным эффектом обладают такие препараты, как Лозартан, Рениприл, Бисопролол, Амлодипин.
Они относятся к разным фармакологическим группам, но эффект сохраняется продолжительно. Без ведома врача запрещено выбирать препарат для лечения или заменять его другими действующими веществами.
Даже при продолжительном эффекте возможность скачка артериального давления. Например, когда пациент употребляет сартаны, блокируется только часть рецепторов в ренин-ангиотензиновой системе. Другие остаются открытыми, поэтому на них может подействовать альдостерон.
Быстродействующие препараты, лечение гипертонического криза
Артериальная гипертензия опасна внезапным подъемом АД. Это чревато гипертоническим кризом, из-за которого повреждаются сосуды. Пациенты склонны к инсультам, инфарктам, формированию аневризмы. Применяют препараты быстрого действия. Они могут понизить артериальное давление в течение 30 минут, самочувствие пациента становится лучше.
Гипертонический криз — резкое повышение артериального давления до критических пределов. Возникает у людей при появлении стресса, отмены лекарственного средства. Состояние нужно сбить быстро, так как оно вызывает повреждение стенок сосудов, образуя кровоизлияния.
Если у пациента в домашней аптечке есть нужное лекарство, рекомендуется выпить его до приезда скорой помощи. Рекомендуется иметь в аптечке Каптоприл, Нифедипин, Эналаприл, Клонидин. Они быстро сбивают давление, не вызывая при этом риск повреждения сосудов. Это самые рекомендованные кардиологами средства. Дополнительно происходит защита почек, головного мозга, миокарда сердца.
Эффективность гипотензивной терапии
Доказано, что гипотензивная терапия обладает эффективностью только при постоянном использовании. Это относится к пациентам, которые страдают артериальной гипертензией постоянно. Лекарства употребляют в строгой дозировке, в указанное время. Если у человека возникает риск инфаркта, инсульта, гипертонического криза, других осложнений, требуется иметь при себе быстродействующие препараты.
Часть лекарств вызывает привыкание, постепенно эффект снижается. Давление повысится, приводя к осложнениям, гибели пациента. Поэтому фармацевтические компании разрабатывают разные группы антигипертензивных средств. Самостоятельно их употреблять нельзя. Предварительно сдают лабораторные анализы крови, проводят инструментальное обследование. Только после этого врач назначит лекарство, которое будет иметь наименьшее количество побочных эффектов.
Нормы давления и препараты для его снижения
Каким должно быть нормальное давление и чем лечить гипертонию.
20 октября, 2021 год
Содержание
У каждого человека нормы артериального давления крови индивидуальны, на этот показатель влияет множество факторов. Тем не менее существуют усредненные медицинские показатели, по которым нужно ориентироваться. Медицинские нормы давления помогают врачу определить, что есть проблема со здоровьем.
Давление может меняться в зависимости от возраста человека, времени суток и т. д. Рассказываем, какие нормы давления у человека в определенном возрасте, почему оно меняется и что считать отклонением.
Артериальное давление: что это?
Артериальное давление – это сила, с которой кровь оказывает давление на стенки сосудов. Цифры артериального давления показывают то, с какой силой и скоростью работает сердце и сколько крови оно пропускает через себя за минуту.
По показателям давления можно определить, как работает сердце, вегетативная нервная и эндокринная системы человека.
Нормы давления
Измерять артериальное давление у взрослого измеряется только в состоянии покоя, потому что физические и эмоциональные нагрузки существенно искажают реальную картину.
Что касается нормальных цифр артериального давления, то сегодня медиками признаны такие показатели:
- 120/80 мм рт. ст. – абсолютная норма;
- 130/85 мм рт. ст. – слегка повышенное;
- 139/89 мм рт. ст. – повышенное нормальное;
- выше 140/90 – патология.
С возрастом в организме происходят различные необратимые изменения, поэтому чем старше становится человек, тем выше его артериальное давление.
Нормы давления по возрастам
Не существует однозначного ответа на вопрос, «какое нормальное давление у человека?», поскольку, как мы говорили выше, у каждого свои особенности организма. По медицинским показателям, норма давления для людей 20-40 лет – 120/80 мм рт. ст.
В возрасте 16-20 лет у человека может быть слегка пониженное давление (примерно 100/70 мм рт. ст.), и это – физиологическая норма.
С возрастом, как показано в таблице, повышается как систолическое, так и диастолическое давление.
Чтобы контролировать свое давление и вовремя обнаружить проблемы, нужно уметь пользоваться тонометром и вести специальный дневник давления. Желательно иметь этот аппарат у себя дома, причем неважно, какой у вас возраст.
Как правильно измерять давление?
В домашних условиях проще использовать автоматический тонометр, ведь для полуавтоматических и тем более ручных тонометров необходимы определенные навыки. Правила измерения давления:
- Перед тем как мерять давление, нужно исключить эмоциональные и физические нагрузки, максимально успокоиться и расслабиться.
- Перед измерением не курите.
- Удобно сядьте на стул с опорой для спины.
- Положите руку, на которую надеваете манжету, на уровне сердца (то есть лучше это делать за столом).
- Во время измерения не разговаривайте и не двигайтесь.
- Желательно измерить давление на обеих руках (сначала одна, потом через 10 минут – вторая).
Если вы обнаружили значительное отклонение от нормы, обязательно обратитесь к врачу. Если он заподозрит гипертонию (повышение давления), нужно будет принимать специальные препараты.
Почему может «скакать» давление?
Причин для повышения давления на самом деле множество, но есть список самых распространенных:
- Сердце не работает в прежнем режиме, его сила снижена.
- Поменялось качество крови. Чем старше человек, тем гуще его кровь, что затрудняет ее прохождение по сосудам. Спровоцировать сгущение крови могут, например, диабет или аутоиммунные заболевания.
- Сосуды стали менее эластичными. Возможная причина – неправильное питание, чрезмерные физические нагрузки, прием определенных лекарств.
- Атеросклеротические бляшки из-за повышенного уровня «плохого» холестерина.
- Резкое сужение сосудов из-за гормонального дисбаланса.
- Сбои в работе эндокринной системы.
- Наследственный фактор.
В большинстве случаев повышенное давление можно стабилизировать самостоятельно, начав правильно питаться, исключив вредные привычки и стрессы, начав больше двигаться. Это позволит как можно дольше оставаться здоровым и избежать грозных осложнений гипертонии (инсульта, инфаркта).
Если изменение образа жизни на ситуацию не влияет, врач назначает гипотензивные препараты, которые нужно принимать на постоянной основе, чтобы давление оставалось в норме.
Как выбрать таблетки от давления
ВАЖНО! При гипертонии ни в коем случае нельзя заниматься самолечением. Таблетки от давления назначает только врач, потому что у всех препаратов разный принцип действия, определенные противопоказания и побочные эффекты. И далеко не факт, что таблетки, выписанные вашей соседке, можно принимать и вам.
При выборе схемы лечения врач учитывает массу нюансов: возраст пациента, наличие проблем с почками или гормонами, диабета, лишнего веса, повышенного холестерина, состояния сосудов и т. д.
Для снижения давления применяют такие группы препаратов:
- Бета-блокаторы. Эти средства от давления понижают его благодаря уменьшению частоты сокращений сердца. При более медленной работе сердце перекачивает меньше крови, соответственно – снижается сила ее давления на сосуды. Побочные эффекты: брадикардия (выражается в виде общей слабости), высыпания на коже.
- Мочегонные средства (диуретики). Такие препараты выводят из организма лишнюю воду, что и снижает давление крови. Побочные эффекты: снижение пульса, тошнота, головокружение, онемение пальцев, мурашки по коже, судороги.
- Ингибиторы ангиотензино-превращающего фермента (и-АПФ). При гипертонии в организме вырабатывается избыточное количество гормона ангиотензина – он спазмирует сосуды, происходит задержка жидкости и скачок давления. Подобные же препараты уменьшают синтез этого гормона (спазм уменьшается, давление снижается). Побочные эффекты: аллергические реакции, приступы кашля.
- Антагонисты ангиотензина. Такие препараты от давления тоже влияют на гормон ангиотензин, связываясь с его рецепторами и подавляя активность. Побочные эффекты: снижение тонуса сосудов, головокружения, тошнота, резкое уменьшение давления.
- Кальциевые антагонисты. За тонус артериальных сосудов отвечают ионы кальция. Такие препараты расслабляют сосудистые стенки, благодаря чему давление снижается. Побочные эффекты: учащенное сердцебиение, головокружение.
Часто для лечения гипертонии применяется не один препарат, а несколько (из разных групп). Дозировка таблеток от давления подбирается индивидуально. Обычно на это уходит три-шесть месяцев, пока не удастся получить идеальную комбинацию.
В некоторых случаях базовая терапия дополняется препаратами для экстренного приема, когда у человека происходит гипертонический криз и нужно быстро стабилизировать давление. Здесь тоже важно подобрать правильную дозу.
Самые популярные таблетки от давления
Мы составили список самых часто назначаемых врачами средств из разных категорий. Если вам поставили диагноз «гипертония», обязательно попросите врача подобрать вам оптимальное лечение с учетом сопутствующих проблем со здоровьем, противопоказаний и возможных побочных эффектов от препаратов.
Верошпирон
Препарат из группы мочегонных средств, продается по рецепту, купить «Верошпирон» можно в таблетках или в капсулах. Это калий-сберегающий препарат, поэтому на фоне его приема не происходит «вымывание» из организма калия, такого необходимого для сердца минерала. «Верошпирон» блокирует выработку гормона надпочечников альдостерона, который задерживает жидкость в организме. «Верошпирон» назначают при гипертонии (в комплексе с другими препаратами), при отеках, заболеваниях надпочечников, почек или печени. Противопоказания: повышенный уровень кальция, калия или натрия в крови. С осторожностью назначают при проблемах с сердцем, почечной недостаточности, болезни Адиссона.
From Wikipedia, the free encyclopedia
«Sartan» redirects here. For the village in Iran, see Sartan, Iran.
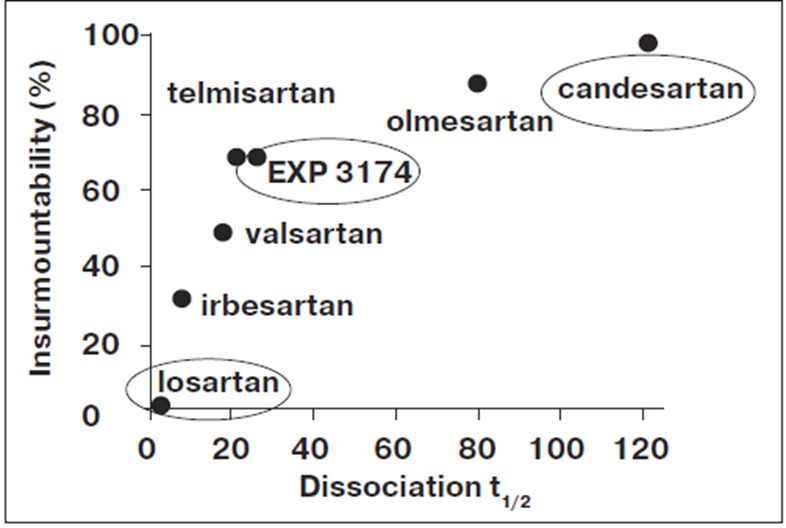
Angiotensin II receptor blockers (ARBs), formally angiotensin II receptor type 1 (AT1) antagonists,[1] also known as angiotensin receptor blockers,[2][3] angiotensin II receptor antagonists, or AT1 receptor antagonists, are a group of pharmaceuticals that bind to and inhibit the angiotensin II receptor type 1 (AT1) and thereby block the arteriolar contraction and sodium retention effects of renin–angiotensin system.[4]
Their main uses are in the treatment of hypertension (high blood pressure), diabetic nephropathy (kidney damage due to diabetes) and congestive heart failure. They selectively block the activation of the AT1 receptor, preventing the binding of angiotensin II compared to ACE inhibitors.[4]
ARBs and the similar-attributed ACE inhibitors are both indicated as the first-line antihypertensives in patients developing hypertension along with left-sided heart failure.[5] However, ARBs appear to produce less adverse effects compared to ACE inhibitors.[5]
Medical uses[edit]
Angiotensin II receptor blockers are used primarily for the treatment of hypertension where the patient is intolerant of ACE inhibitor therapy primarily because of persistent and/or dry cough.[6] They do not inhibit the breakdown of bradykinin or other kinins, and are thus only rarely associated with the persistent dry cough and/or angioedema that limit ACE inhibitor therapy.[citation needed] More recently, they have been used for the treatment of heart failure in patients intolerant of ACE inhibitor therapy, in particular candesartan. Irbesartan and losartan have trial data showing benefit in hypertensive patients with type 2 diabetes,[citation needed] and may delay the progression of diabetic nephropathy.[citation needed] A 1998 double-blind study found «that lisinopril improved insulin sensitivity whereas losartan did not affect it.»[7] Candesartan is used experimentally in preventive treatment of migraine.[8][9] Lisinopril has been found less often effective than candesartan at preventing migraine.[10]
The angiotensin II receptor blockers have differing potencies in relation to blood pressure control, with statistically differing effects at the maximal doses.[11] When used in clinical practice, the particular agent used may vary based on the degree of response required.
Some of these drugs have a uricosuric effect.[12][13]
In one study after 10 weeks of treatment with an ARB called losartan (Cozaar), 88% of hypertensive males with sexual dysfunction reported improvement in at least one area of sexuality, and overall sexual satisfaction improved from 7.3 to 58.5%.[14] In a study comparing beta-blocker carvedilol with valsartan, the angiotensin II receptor blocker not only had no deleterious effect on sexual function, but actually improved it.[15] Other ARBs include candesartan (Atacand), telmisartan (Micardis), and Valsartan (Diovan), fimasartan (Kanarb).
Angiotensin II, through AT1 receptor stimulation, is a major stress hormone and, because (ARBs) block these receptors, in addition to their eliciting anti-hypertensive effects, may be considered for the treatment of stress-related disorders.[16]
In 2008, they were reported to have a remarkable negative association with Alzheimer’s disease (AD). A retrospective analysis of five million patient records with the US Department of Veterans Affairs system found different types of commonly used antihypertensive medications had very different AD outcomes. Those patients taking angiotensin receptor blockers (ARBs) were 35 to 40% less likely to develop AD than those using other antihypertensives.[17][18]
A retrospective study of 1968 stroke patients revealed that prestroke treatment with ARB may be associated with both reduced stroke severity and better outcome. This finding agrees with experimental data that suggest that ARB’s exert a cerebral protective effect.[19]
Adverse effects[edit]
This class of drugs is usually well tolerated. Common adverse drug reactions (ADRs) include: dizziness, headache, and/or hyperkalemia. Infrequent ADRs associated with therapy include: first dose orthostatic hypotension, rash, diarrhea, dyspepsia, abnormal liver function, muscle cramp, myalgia, back pain, insomnia, decreased hemoglobin levels, renal impairment, pharyngitis, and/or nasal congestion.[20] A 2014 Cochrane systematic review based on randomized controlled trials reported that when comparing patients taking ACE inhibitors to patients taking ARBs, fewer ARB patients withdrew from the study due to adverse events compared to ACE inhibitor patients.[21]
While one of the main rationales for the use of this class is the avoidance of a persistent dry cough and/or angioedema associated with ACE inhibitor therapy, rarely they may still occur. In addition, there is also a small risk of cross-reactivity in patients having experienced angioedema with ACE inhibitor therapy.[20]
Myocardial infarction[edit]
The issue of whether angiotensin II receptor antagonists slightly increase the risk of myocardial infarction (MI or heart attack) is currently being investigated. Some studies suggest ARBs can increase the risk of MI.[22] However, other studies have found ARBs do not increase the risk of MI.[23] To date, with no consensus on whether ARBs have a tendency to increase the risk of myocardial infarction, further investigations are underway.[needs update]
Indeed, as a consequence of AT1 blockade, ARBs increase angiotensin II levels several-fold above baseline by uncoupling a negative-feedback loop. Increased levels of circulating angiotensin II result in unopposed stimulation of the AT2 receptors, which are, in addition, upregulated. However, recent data suggest AT2 receptor stimulation may be less beneficial than previously proposed, and may even be harmful under certain circumstances through mediation of growth promotion, fibrosis, and hypertrophy, as well as eliciting proatherogenic and proinflammatory effects.[24][25][26]
Cancer[edit]
A study published in 2010 determined that «…meta-analysis of randomised controlled trials suggests that ARBs are associated with a modestly increased risk of new cancer diagnosis. Given the limited data, it is not possible to draw conclusions about the exact risk of cancer associated with each particular drug. These findings warrant further investigation.»[27] A later meta-analysis by the U.S. Food and Drug Administration (FDA) of 31 randomized controlled trials comparing ARBs to other treatment found no evidence of an increased risk of incident (new) cancer, cancer-related death, breast cancer, lung cancer, or prostate cancer in patients receiving ARBs.[28] In 2013, comparative effectiveness research from the United States Department of Veterans Affairs on the experience of more than a million Veterans found no increased risks for either lung cancer[29] (original article in Journal of Hypertension) or prostate cancer.[30] The researchers concluded: «In this large nationwide cohort of United States Veterans, we found no evidence to support any concern of increased risk of lung cancer among new users of ARBs compared with nonusers. Our findings were consistent with a protective effect of ARBs.»[29]
In May 2013, a senior regulator at the Food & Drug Administration, Medical Team Leader Thomas A. Marciniak, revealed publicly that contrary to the FDA’s official conclusion that there was no increased cancer risk, after a patient-by-patient examination of the available FDA data he had concluded that there was a lung-cancer risk increase of about 24% in ARB patients, compared with patients taking a placebo or other drugs. One of the criticisms Marciniak made was that the earlier FDA meta-analysis did not count lung carcinomas as cancers. In ten of the eleven studies he examined, Marciniak said that there were more lung cancer cases in the ARB group than the control group. Ellis Unger, chief of the drug-evaluation division that includes Marciniak, was quoted as calling the complaints a «diversion,» and saying in an interview, «We have no reason to tell the public anything new.» In an article about the dispute, the Wall Street Journal interviewed three other doctors to get their views; one had «no doubt» ARBs increased cancer risk, one was concerned and wanted to see more data, and the third thought there was either no relationship or a hard to detect, low-frequency relationship.[31]
A 2016 meta-analysis including 148,334 patients found no significant differences in cancer incidence associated with ARB use.[32]
Kidney failure[edit]
Although ARBs have protective effects against developing kidney diseases for patients with diabetes and previous hypertension without administration of ARBs,[33] ARBs may worsen kidney functions such as reducing glomerular filtration rate associated with a rise of serum creatinine in patients with pre-existing proteinuria, renal artery stenosis, hypertensive nephrosclerosis, heart failure, polycystic kidney disease, chronic kidney disease, interstitial fibrosis, focal segmental glomerulosclerosis, or any conditions such as ARBs-treated but still clinically present hypertension that lead to abnormal narrowing of blood vessels to the kidney that interrupts oxygen and nutrient supply to the organ.[34][35][36][37][38][39][33][excessive citations]
History[edit]
Structure[edit]
Losartan, irbesartan, olmesartan, candesartan, valsartan, fimasartan and azilsartan include the tetrazole group (a ring with four nitrogen and one carbon). Losartan, irbesartan, olmesartan, candesartan, and telmisartan include one or two imidazole groups.
Mechanism of action[edit]
These substances are AT1-receptor antagonists; that is, they block the activation of angiotensin II AT1 receptors. AT1 receptors are found in smooth muscle cells of vessels, cortical cells of the adrenal gland, and adrenergic nerve synapses. Blockage of AT1 receptors directly causes vasodilation, reduces secretion of vasopressin, and reduces production and secretion of aldosterone, among other actions. The combined effect reduces blood pressure.[citation needed]
The specific efficacy of each ARB within this class depends upon a combination of three pharmacodynamic (PD) and pharmacokinetic (PK) parameters. Efficacy requires three key PD/PK areas at an effective level; the parameters of the three characteristics will need to be compiled into a table similar to one below, eliminating duplications and arriving at consensus values; the latter are at variance now.[citation needed]
Pressor inhibition[edit]
Pressor inhibition at trough level — this relates to the degree of blockade or inhibition of the blood pressure-raising («pressor») effect of angiotensin II. However, pressor inhibition is not a measure of blood pressure-lowering (BP) efficacy per se. The rates as listed in the U.S. Food and Drug Administration (FDA) Package Inserts (PIs) for inhibition of this effect at the 24th hour for the ARBs are as follows: (all doses listed in PI are included)
- Valsartan 80 mg 30%
- Telmisartan 80 mg 40%
- Losartan 100 mg 25–40%
- Irbesartan 150 mg 40%
- Irbesartan 300 mg 60%
- Azilsartan 32 mg 60%
- Olmesartan 20 mg 61%
- Olmesartan 40 mg 74%
AT1 affinity vs AT2[edit]
The ratios of AT1 to AT2 in binding affinities of the specific ARBs are shown as follows. However, AT1 affinity vs AT2 is not a meaningful indicator of blood pressure response.[40]
- Losartan – 1000-fold[citation needed]
- Telmisartan – 3000-fold[citation needed]
- Irbesartan – 8500-fold[citation needed]
- Candesartan – greater than 10000-fold[citation needed]
- Olmesartan – 12500-fold[citation needed]
- Valsartan – 30000-fold higher than AT2 (the ratio of binding affinities of valsartan to AT1 and AT2 is 30000:1)[41][42]
- Saprisartan – ???[43]
Binding affinities Ki[edit]
|
This section needs expansion. You can help by adding to it. (May 2019) |
Component[edit]
Nearly all ARBs contain biphenyltetrazole moiety except telmisartan and eprosartan.[42]
Active agent[edit]
Losartan carries a heterocycle imidazole while valsartan carries a nonplanar acylated amino acid.[42]
Biological half-life[edit]
The third area needed to complete the overall efficacy picture of an ARB is its biological half-life. The half-lives from the U.S. Food and Drug Administration (FDA) package inserts (PIs)[clarification needed] are as follows:[citation needed]
- Valsartan 6 hours
- Losartan 6–9 hours
- Azilsartan 11 hours
- Irbesartan 11–15 hours
- Olmesartan 13 hours
- Telmisartan 24 hours
- Fimasartan 7–11 hours
Pharmacokinetics comparison[edit]
| Drug | Trade name | Biological half-life [hrs] | Peak plasma concentration [Tmax] | Protein binding [%] | Bioavailability [%] | Renal/hepatic clearance [%] | Food effect | Daily dosage [mg] | Metabolism/transporter |
|---|---|---|---|---|---|---|---|---|---|
| Losartan | Cozaar | 2 h | 1 hr [44] | 98.7% | 33% | 10/90% | Minimal | 50–100 | Sensitive substrates: CYP2C9 and CYP3A4[44] |
| EXP 3174 active metabolite of losartan | — | 6–9 hrs | 3–4 hrs after oral losartan administration[44] | 99.8% | – | 50/50% | – | – | AUC reduced by phenytoin and rifampin by 63%[45] and 40%[44] respectively; specific CYP450 isozymes are unknown |
| Candesartan | Atacand | 9 | 3–4 hrs[46] | >99% | 15% | 60/40% | No | 4–32 | Moderate sensitive substrate: CYP2C9[46] |
| Valsartan | Diovan | 6 | 2–4 hrs[47] | 95% | 25% | 30/70% | Yes | 80–320 | Substrates: MRP2 and OATP1B1/SLCO1B1[47] |
| Irbesartan | Avapro | 11–15 | 1.5–2 hrs[48] | 90–95% | 70% | 20/80% | No | 150–300 | Minor substrates of CYP2C9[48] |
| Telmisartan | Micardis | 24 | 0.5–1 hr [49] | >99% | 42–58% | 1/99% | No | 40–80 | None known; >97% via biliary excretion[49] |
| Eprosartan | Teveten | 5 | 1–2 hrs [50] | 98% | 13% | 30/70% | No | 400–800 | None known; >90% via renal and biliary excretion[50] |
| Olmesartan | Benicar/Olmetec | 14–16 | 1–2 hrs [51] | >99% | 29% | 40/60% | No | 10–40 | Substrates of OATP1B1/SLCO1B1[51] |
| Azilsartan | Edarbi | 11 | 1.5–3 hrs [52] | >99% | 60% | 55/42% | No | 40–80 | Minor substrates of CYP2C9 [52] |
| Fimasartan | Kanarb | 7–11 | 0.5–3 hrs after dosing.[53] | >97% | 30–40% | – | – | 30–120 | None known; primarily biliary excretion [54] |
| Drug | Trade name | Biological half-life [hrs] | Peak plasma concentration [Tmax] | Protein binding [%] | Bioavailability [%] | Renal/hepatic clearance [%] | Food effect | Daily dosage [mg] | Metabolism/transporter |
[55][56][57][58][59]
Research[edit]
Longevity[edit]
Knockout of the Agtr1a gene that encodes AT1 results in marked prolongation of the life-span of mice, by 26% compared to controls. The likely mechanism is reduction of oxidative damage (especially to mitochondria) and overexpression of renal prosurvival genes. The ARBs seem to have the same effect.[60][61]
Fibrosis regression[edit]
ARBs, such as losartan, have been shown to curb or reduce muscular,[62] liver,[63] cardiac,[64] and kidney[65] fibrosis.
Dilated aortic root regression[edit]
A 2003 study using candesartan and valsartan demonstrated an ability to regress dilated aortic root size.[66]
Impurities[edit]
Nitrosamines[edit]
In 2018 and in 2019, the U.S Food and Drug Administration (FDA) found traces of NDMA and NDEA impurities in the angiotensin II receptor blocker (ARB) drug products valsartan, losartan, and irbesartan.[67][68][69][70][71] The FDA stated «In June 2018, FDA was informed of the presence of an impurity, identified as N-Nitrosodimethylamine (NDMA), from one [72] API producer. Since then, FDA has determined that other types of nitrosamine compounds, e.g., N-Nitrosodiethylamine (NDEA), are present at unacceptable levels in APIs from multiple API producers of valsartan and other drugs in the ARB class.»[73] In 2018, the FDA issued guidance to the industry on how to assess and control the impurities.[74]
In August 2020, the European Medicines Agency (EMA) provided guidance to marketing authorization holders on how to avoid the presence of nitrosamine impurities in human medicines and asked them to review all chemical and biological human medicines for the possible presence of nitrosamines and to test the products at risk.[75]
In November 2020, the Committee for Medicinal Products for Human Use (CHMP) of the EMA aligned recommendations for limiting nitrosamine impurities in sartan medicines with recommendations it issued for other classes of medicines.[76] The main change concerns the limits for nitrosamines, which previously applied to the active ingredients but now apply instead to the finished products (e.g. tablets).[76] These limits, based on internationally agreed standards (ICH M7(R1)), should ensure that the excess risk of cancer from nitrosamines in any sartan medicines is below 1 in 100,000 for a person taking the medicine for lifelong treatment.[76]
These sartan medicines have a specific ring structure (tetrazole) whose synthesis could potentially lead to the formation of nitrosamine impurities.[76][77] Other sartan medicines which do not have this ring, such as azilsartan, eprosartan and telmisartan, were not included in this review but are covered by the subsequent review of other medicines.[76]
Azides[edit]
Losartan azide (left) and AZBT (right), two azido process impurities detected in sartans. Losartan azide occurs exclusively during manufacture of losartan, while AZBT can be found in several drugs in the class.
In April 2021, the European Directorate for the Quality of Medicines (EDQM) warned of the risk of contamination with non-nitrosamine impurities (specifically, azido compounds) in tetrazole-containing sartans.[78] In September 2021, the EDQM announced that investigations had revealed a novel azido contaminant which occurs only in losartan (losartan azide or losartan azido impurity) and which was found to be mutagenic on Ames testing.[79]
Later in 2021 and 2022, several cases of contamination with azido impurities were detected in losartan, irbesartan, and valsartan, prompting regulatory responses ranging from investigation to market withdrawals and precautionary recalls in Australia,[80] Brazil,[81] and Europe (including Switzerland).[82][83]
Teva Pharmaceuticals announced that it would change its losartan manufacturing process to prevent future contamination with these impurities,[82] and the Indian API manufacturer IOL Chemicals and Pharmaceuticals applied for a patent on a new synthesis of losartan designed to be free of azido contaminants.[84]
References[edit]
- ^ Mirabito Colafella, Katrina M.; Uijl, Estrellita; Jan Danser, A.H. (2019). «Interference With the Renin–Angiotensin System (RAS): Classical Inhibitors and Novel Approaches». Encyclopedia of Endocrine Diseases. Elsevier. pp. 523–530. doi:10.1016/b978-0-12-801238-3.65341-2. ISBN 978-0-12-812200-6. S2CID 86384280.
- ^ «List of Angiotensin receptor blockers (angiotensin II inhibitors)». Drugs.com. 2020-02-28. Retrieved 2020-03-21.
- ^ «Blood Pressure : Angiotensin receptor blockers (ARBs)». blood pressure medication. Archived from the original on 2012-12-14. Retrieved 2020-03-21.
- ^ a b «ARBs», Angiotensin II Receptor Antagonists, Bethesda (MD): National Institute of Diabetes and Digestive and Kidney Diseases, 2012, PMID 31643954, retrieved 2020-03-21,
The angiotensin II receptor antagonists, also known as angiotensin receptor blockers (ARBs), are a family of agents that bind to and inhibit the angiotensin II type 1 receptor (AT1) and thus inhibit the renin-angiotensin system and its cascade of effects in causing arteriolar contraction and sodium retention. While angiotensin converting enzyme (ACE) inhibitors block the cleavage of angiotensin I to angiotensin II, the active peptide that causes a pressor response, the ARBs inhibit its peripheral action.
- ^ a b «Management of Hypertension in Chronic Heart Failure». Today on Medscape. Retrieved 2019-02-03.
- ^ «Choice of drug therapy in primary (essential) hypertension». UpToDate. Retrieved 2019-02-03.
- ^ Fogari R, Zoppi A, Corradi L, Lazzari P, Mugellini A, Lusardi P (November 1998). «Comparative effects of lisinopril and losartan on insulin sensitivity in the treatment of non diabetic hypertensive patients». British Journal of Clinical Pharmacology. 46 (5): 467–71. doi:10.1046/j.1365-2125.1998.00811.x. PMC 1873694. PMID 9833600.
- ^ Tronvik E, Stovner LJ, Helde G, Sand T, Bovim G (January 2003). «Prophylactic treatment of migraine with an angiotensin II receptor blocker: a randomized controlled trial». JAMA. 289 (1): 65–9. doi:10.1001/jama.289.1.65. PMID 12503978. S2CID 35939042.
- ^ Cernes R, Mashavi M, Zimlichman R (2011). «Differential clinical profile of candesartan compared to other angiotensin receptor blockers». Vascular Health and Risk Management. 7: 749–59. doi:10.2147/VHRM.S22591. PMC 3253768. PMID 22241949.
- ^ Gales BJ, Bailey EK, Reed AN, Gales MA (February 2010). «Angiotensin-converting enzyme inhibitors and angiotensin receptor blockers for the prevention of migraines». The Annals of Pharmacotherapy. 44 (2): 360–6. doi:10.1345/aph.1M312. PMID 20086184. S2CID 207263658.
- ^ Kassler-Taub K, Littlejohn T, Elliott W, Ruddy T, Adler E (April 1998). «Comparative efficacy of two angiotensin II receptor antagonists, irbesartan and losartan in mild-to-moderate hypertension. Irbesartan/Losartan Study Investigators». American Journal of Hypertension. 11 (4 Pt 1): 445–53. doi:10.1016/S0895-7061(97)00491-3. PMID 9607383.
- ^ Dang A, Zhang Y, Liu G, Chen G, Song W, Wang B (January 2006). «Effects of losartan and irbesartan on serum uric acid in hypertensive patients with hyperuricaemia in Chinese population». Journal of Human Hypertension. 20 (1): 45–50. doi:10.1038/sj.jhh.1001941. PMID 16281062.
- ^
Daskalopoulou SS, Tzovaras V, Mikhailidis DP, Elisaf M (2005). «Effect on serum uric acid levels of drugs prescribed for indications other than treating hyperuricaemia». Current Pharmaceutical Design. 11 (32): 4161–75. doi:10.2174/138161205774913309. PMID 16375738. - ^ Llisterri JL, Lozano Vidal JV, Aznar Vicente J, Argaya Roca M, Pol Bravo C, Sanchez Zamorano MA, Ferrario CM (May 2001). «Sexual dysfunction in hypertensive patients treated with losartan». The American Journal of the Medical Sciences. 321 (5): 336–41. doi:10.1097/00000441-200105000-00006. PMID 11370797. S2CID 6983215.
- ^ Fogari R, Zoppi A, Poletti L, Marasi G, Mugellini A, Corradi L (January 2001). «Sexual activity in hypertensive men treated with valsartan or carvedilol: a crossover study». American Journal of Hypertension. 14 (1): 27–31. doi:10.1016/S0895-7061(00)01214-0. PMID 11206674.
- ^ Pavel J, Benicky J, Murakami Y, Sanchez-Lemus E, Saavedra JM (December 2008). «Peripherally administered angiotensin II AT1 receptor antagonists are anti-stress compounds in vivo». Annals of the New York Academy of Sciences. 1148 (1): 360–6. Bibcode:2008NYASA1148..360P. doi:10.1196/annals.1410.006. PMC 2659765. PMID 19120129.
- ^ Li NC, Lee A, Whitmer RA, Kivipelto M, Lawler E, Kazis LE, Wolozin B (January 2010). «Use of angiotensin receptor blockers and risk of dementia in a predominantly male population: prospective cohort analysis». BMJ. 340 (9): b5465. doi:10.1136/bmj.b5465. PMC 2806632. PMID 20068258.
- ^
«Potential of antihypertensive drugs for the prevention and treatment of Alzheimer’s disease». Expert Review of Neurotherapeutics. 8 (9): 1285–1287. September 2008. doi:10.1586/14737175.8.9.1285. - ^ Fuentes, Blanca (2010). «Treatment with angiotensin receptor blockers before stroke could exert a favourable effect in acute cerebral infarction». Journal of Hypertension. 28 (3): 575–581. doi:10.1097/HJH.0b013e3283350f50. PMID 20090554. S2CID 28972688.
- ^ a b Rossi S, editor. Australian Medicines Handbook 2006. Adelaide: Australian Medicines Handbook; 2006.
- ^ Li EC, Heran BS, Wright JM (August 2014). «Angiotensin converting enzyme (ACE) inhibitors versus angiotensin receptor blockers for primary hypertension». The Cochrane Database of Systematic Reviews. 2014 (8): CD009096. doi:10.1002/14651858.CD009096.pub2. PMC 6486121. PMID 25148386.
- ^ Strauss MH, Hall AS (August 2006). «Angiotensin receptor blockers may increase risk of myocardial infarction: unraveling the ARB-MI paradox». Circulation. 114 (8): 838–54. doi:10.1161/CIRCULATIONAHA.105.594986. PMID 16923768.
- ^ Tsuyuki RT, McDonald MA (August 2006). «Angiotensin receptor blockers do not increase risk of myocardial infarction». Circulation. 114 (8): 855–60. doi:10.1161/CIRCULATIONAHA.105.594978. PMID 16923769.
- ^ Levy BI (September 2005). «How to explain the differences between renin angiotensin system modulators». American Journal of Hypertension. 18 (9 Pt 2): 134S–141S. doi:10.1016/j.amjhyper.2005.05.005. PMID 16125050.
- ^ Lévy BI (January 2004). «Can angiotensin II type 2 receptors have deleterious effects in cardiovascular disease? Implications for therapeutic blockade of the renin-angiotensin system». Circulation. 109 (1): 8–13. doi:10.1161/01.CIR.0000096609.73772.C5. PMID 14707017.
- ^ Reudelhuber TL (December 2005). «The continuing saga of the AT2 receptor: a case of the good, the bad, and the innocuous». Hypertension. 46 (6): 1261–2. doi:10.1161/01.HYP.0000193498.07087.83. PMID 16286568.
- ^ Sipahi I, Debanne SM, Rowland DY, Simon DI, Fang JC (July 2010). «Angiotensin-receptor blockade and risk of cancer: meta-analysis of randomised controlled trials». The Lancet. Oncology. 11 (7): 627–36. doi:10.1016/S1470-2045(10)70106-6. PMC 4070221. PMID 20542468.
- ^ «Angiotensin FDA Drug Safety Communication: No increase in risk of cancer with certain blood pressure drugs – Angiotensin Receptor Blockers (ARBs)». Food and Drug Administration (FDA). 2 June 2011. Archived from the original on 8 December 2011.
- ^ a b Rao GA, Mann JR, Shoaibi A, Pai SG, Bottai M, Sutton SS, et al. (August 2013). «Angiotensin receptor blockers: are they related to lung cancer?». Journal of Hypertension. 31 (8): 1669–75. doi:10.1097/HJH.0b013e3283621ea3. PMC 3879726. PMID 23822929.
- ^ Rao GA, Mann JR, Bottai M, Uemura H, Burch JB, Bennett CL, et al. (July 2013). «Angiotensin receptor blockers and risk of prostate cancer among United States veterans». Journal of Clinical Pharmacology. 53 (7): 773–8. doi:10.1002/jcph.98. PMC 3768141. PMID 23686462.
- ^ Burton, Thomas M. (31 May 2013). «Dispute Flares Inside FDA Over Safety of Popular Blood-Pressure Drugs». The Wall Street Journal. Archived from the original on 15 February 2018. Retrieved 1 May 2018.
- ^ Zhao YT, Li PY, Zhang JQ, Wang L, Yi Z (May 2016). «Angiotensin II Receptor Blockers and Cancer Risk: A Meta-Analysis of Randomized Controlled Trials». Medicine. 95 (18): e3600. doi:10.1097/MD.0000000000003600. PMC 4863811. PMID 27149494.
- ^ a b Tucker, Bryan M.; Perazella, Mark A. (2019). «Medications: 3. What are the major adverse effects on the kidney of ACE inhibitors and ARBs?». Nephrology Secrets. Elsevier. pp. 78–83. doi:10.1016/b978-0-323-47871-7.00019-8. ISBN 978-0-323-47871-7.
due to inhibition of angiotensin II production by ACE inhibitors or competitive antagonism of the angiotensin II receptor by ARBs… results in loss of angiotensin II–induced efferent arteriolar tone, leading to a drop in glomerular filtration fraction and GFR. The efferent arteriolal vasodilation reduces intraglomerular hypertension (and pressure-related injury) and maintains perfusion (and oxygenation) of the peritubular capillaries.
- ^ Toto RD, Mitchell HC, Lee HC, Milam C, Pettinger WA (October 1991). «Reversible renal insufficiency due to angiotensin converting enzyme inhibitors in hypertensive nephrosclerosis». Annals of Internal Medicine. 115 (7): 513–9. doi:10.7326/0003-4819-115-7-513. PMID 1883120.
- ^ Bakris GL, Weir MR (March 2000). «Angiotensin-converting enzyme inhibitor-associated elevations in serum creatinine: is this a cause for concern?». Archives of Internal Medicine. 160 (5): 685–93. doi:10.1001/archinte.160.5.685. PMID 10724055.
- ^ Remuzzi G, Ruggenenti P, Perico N (April 2002). «Chronic renal diseases: renoprotective benefits of renin-angiotensin system inhibition». Annals of Internal Medicine. 136 (8): 604–15. doi:10.7326/0003-4819-136-8-200204160-00010. PMID 11955029. S2CID 24795760.
- ^ Sarafidis PA, Khosla N, Bakris GL (January 2007). «Antihypertensive therapy in the presence of proteinuria». American Journal of Kidney Diseases. 49 (1): 12–26. doi:10.1053/j.ajkd.2006.10.014. PMID 17185142. S2CID 18337587.
- ^ Weir MR (October 2002). «Progressive renal and cardiovascular disease: optimal treatment strategies». Kidney International. 62 (4): 1482–92. doi:10.1111/j.1523-1755.2002.kid591.x. PMID 12234333.
- ^ Tom Hostetter, M. D. (June 2004). «ACE Inhibitors and ARBs in Patients with Kidney Disease». Pharmacy Times. Retrieved 2019-02-05.
- ^ Miura, S; Karnik, SS; Saku, K (March 2011). «Review: angiotensin II type 1 receptor blockers: class effects versus molecular effects». Journal of the Renin-Angiotensin-Aldosterone System. 12 (1): 1–7. doi:10.1177/1470320310370852. PMC 3891529. PMID 20603272.
- ^ Kjeldsen, Sverre E; Brunner, Hans R; McInnes, Gordon T; Stolt, Pelle (2005). «Valsartan in the treatment of hypertension». Aging Health. Future Medicine Ltd. 1 (1): 27–36. doi:10.2217/1745509x.1.1.27.
- ^ a b c Siragy HM (November 2002). «Angiotensin receptor blockers: how important is selectivity?». American Journal of Hypertension. 15 (11): 1006–14. doi:10.1016/s0895-7061(02)02280-x. PMID 12441224.
- ^ «Saprisartan». drugbank.ca. Archived from the original on 28 September 2016. Retrieved 1 May 2018.
- ^ a b c d «LOSARTAN- losartan potassium tablet, film coated». DailyMed. 2018-12-26. Retrieved 2019-02-06.
12.3 Pharmacokinetics/ Absorption: Following oral administration, the systemic bioavailability of losartan is approximately 33%. Mean peak concentrations of losartan and its active metabolite are reached in 1 hour and in 3 to 4 hours, respectively. While maximum plasma concentrations of losartan and its active metabolite are approximately equal, the AUC (area under the curve) of the metabolite is about 4 times as great as that of losartan. A meal slows absorption of losartan and decreases its Cmax but has only minor effects on losartan AUC or on the AUC of the metabolite (≈10% decrease). The pharmacokinetics of losartan and its active metabolite are linear with oral losartan doses up to 200 mg and do not change over time.
- ^ Fischer, Tracy L.; Pieper, John A.; Graff, Donald W.; Rodgers, Jo E.; Fischer, Jeffrey D.; Parnell, Kimberly J.; Goldstein, Joyce A.; Greenwood, Robert; Patterson, J. Herbert (September 2002). «Evaluation of potential losartan-phenytoin drug interactions in healthy volunteers». Clinical Pharmacology and Therapeutics. 72 (3): 238–246. doi:10.1067/mcp.2002.127945. ISSN 0009-9236. PMID 12235444. S2CID 28606328.
- ^ a b «CANDESARTAN — candesartan tablet». DailyMed. 2017-06-27. Retrieved 2019-02-06.
- ^ a b «VALSARTAN — valsartan tablet». DailyMed. 2017-12-07. Retrieved 2019-02-06.
- ^ a b «IRBESARTAN — irbesartan tablet». DailyMed. 2018-09-04. Retrieved 2019-02-06.
- ^ a b «TELMISARTAN — telmisartan tablet». DailyMed. 2018-11-01. Retrieved 2019-02-06.
- ^ a b «EPROSARTAN MESYLATE- eprosartan mesylate tablet, film coated». DailyMed. 2014-12-05. Retrieved 2019-02-06.
- ^ a b «OLMESARTAN MEDOXOMIL — olmesartan medoxomil tablet, film coated». DailyMed. 2017-05-04. Retrieved 2019-02-06.
- ^ a b «EDARBI- azilsartan kamedoxomil tablet». DailyMed. 2018-01-25. Retrieved 2019-02-06.
- ^ Gu, N., Kim, B., Kyoung, S.L., Kim, S.E., Nam, W.S., Yoon, S.H., Cho, J., Shin, S., Jang, I., Yu, K. The Effect of Fimasartan, an Angiotensin Receptor Type 1 Blocker, on the Pharmacokinetics and Pharmacodynamics of Warfarin in Healthy Korean Male Volunteers: A One- Sequence, Two-Period Crossover Clinical Trial. (2012). Clinical Therapeutics. 34(7): 1592–1600.
- ^ Chi, Yong Ha; Lee, Howard; Paik, Soo Heui; Lee, Joo Han; Yoo, Byoung Wook; Kim, Ji Han; Tan, Hyun Kwang; Kim, Sang Lin (2011-10-01). «Safety, tolerability, pharmacokinetics, and pharmacodynamics of fimasartan following single and repeated oral administration in the fasted and fed states in healthy subjects». American Journal of Cardiovascular Drugs: Drugs, Devices, and Other Interventions. 11 (5): 335–346. doi:10.2165/11593840-000000000-00000. ISSN 1179-187X. PMID 21910510. S2CID 207300735.
- ^ Burnier, M.; Brunner, H. R. (2000), «Angiotensin II receptor antagonists», Lancet, 355 (9204): 637–645, doi:10.1016/S0140-6736(99)10365-9, PMID 10696996, S2CID 18835715
- ^ Analogue-based Drug Discovery (Optimizing Antihypertensive Therapy by Angiotensin Receptor Blockers; Farsang, C., Fisher, J., p.157–167) Editors; Fischer, J., Ganellin, R. Wiley-VCH 2006. ISBN 978-3-527-31257-3
- ^ Brousil, J. A.; Burke, J. M. (2003), «Olmesartan Medoxomil: An Angiotensin II-Receptor Blocker», Clinical Therapeutics, 25 (4): 1041–1055, doi:10.1016/S0149-2918(03)80066-8, PMID 12809956
- ^ Brunner, H. R. (2002), «The new oral angiotensin II antagonist olmesartan medoxomil: a concise overview», Journal of Human Hypertension, 16 (2): 13–16, doi:10.1038/sj.jhh.1001391, PMID 11967728, ProQuest 219966061
- ^ Zusman, R. M.; Jullien, V.; Lemetayer, P.; Jarnier, P.; Clementy, J. (1999), «Are There Differences Among Angiotensin Receptor Blockers?», American Journal of Hypertension, 12 (2 Pt 1): 231–235, doi:10.1016/S0895-7061(99)00116-8, PMID 10090354
- ^ Benigni A, Corna D, Zoja C, Sonzogni A, Latini R, Salio M, et al. (March 2009). «Disruption of the Ang II type 1 receptor promotes longevity in mice». The Journal of Clinical Investigation. 119 (3): 524–30. doi:10.1172/JCI36703. PMC 2648681. PMID 19197138.
- ^ Cassis P, Conti S, Remuzzi G, Benigni A (January 2010). «Angiotensin receptors as determinants of life span». Pflügers Archiv. 459 (2): 325–32. doi:10.1007/s00424-009-0725-4. PMID 19763608. S2CID 24404339.
- ^ Hubbert, Katherine; Clement, Ryan (April 2021). «Losartan: A Novel Treatment for Acute Skeletal Muscle Injury». JBJS Journal of Orthopaedics for Physician Assistants. 9 (2). doi:10.2106/JBJS.JOPA.20.00030. ISSN 2470-1122. S2CID 242846521. Retrieved 14 April 2022.
- ^ Salama, Zakaria A.; Sadek, Ahmed; Abdelhady, Ahmed M.; Darweesh, Samar Kamal; Morsy, Shereif Ahmed; Esmat, Gamal (June 2016). «Losartan may inhibit the progression of liver fibrosis in chronic HCV patients». Hepatobiliary Surgery and Nutrition. 5 (3): 249–255. doi:10.21037/hbsn.2016.02.06. ISSN 2304-3881. PMC 4876242. PMID 27275467.
- ^ Wang, J; Duan, L; Gao, Y; Zhou, S; Liu, Y; Wei, S; An, S; Liu, J; Tian, L; Wang, S (5 September 2018). «Angiotensin II receptor blocker valsartan ameliorates cardiac fibrosis partly by inhibiting miR-21 expression in diabetic nephropathy mice». Molecular and Cellular Endocrinology. 472: 149–158. doi:10.1016/j.mce.2017.12.005. PMID 29233785. S2CID 6615686. Retrieved 14 April 2022.
- ^ Naito, T; Ma, LJ; Yang, H; Zuo, Y; Tang, Y; Han, JY; Kon, V; Fogo, AB (March 2010). «Angiotensin type 2 receptor actions contribute to angiotensin type 1 receptor blocker effects on kidney fibrosis». American Journal of Physiology. Renal Physiology. 298 (3): F683-91. doi:10.1152/ajprenal.00503.2009. PMC 2838584. PMID 20042458.
- ^ Weinberg MS, Weinberg AJ, Cord RB, Martin H (1 May 2003). «P-609: Regression of dilated aortic roots using supramaximal and usual doses of angiotensin receptor blockers». American Journal of Hypertension. 16 (S1): 259A. doi:10.1016/S0895-7061(03)00782-9. ISSN 0895-7061.
In conclusion, we demonstrated regression of DAR using ARBs at moderate and supramaximal doses. Intensive ARB therapy offers a promise to reduce the natural progression of disease in patients with DARs.
- ^ «FDA Updates and Press Announcements on Angiotensin II Receptor Blocker (ARB) Recalls (Valsartan, Losartan, and Irbesartan)». Food and Drug Administration (FDA). 20 August 2018. Retrieved 17 September 2019.
- ^ «Statement on the agency’s ongoing efforts to resolve safety issue with ARB medications». Food and Drug Administration (FDA). 28 August 2019. Retrieved 17 September 2019.
- ^ «FDA’s Assessment of Currently Marketed ARB Drug Products». Food and Drug Administration (FDA). 4 April 2019. Retrieved 17 September 2019.
- ^ «Search List of Recalled Angiotensin II Receptor Blockers (ARBs) including Valsartan, Losartan and Irbesartan». Food and Drug Administration (FDA). 28 June 2019. Retrieved 17 September 2019.
- ^ «Updated: Torrent Pharmaceuticals Limited Expands Voluntary Nationwide Recall of Losartan Potassium Tablets, USP and Losartan Potassium / Hydrochlorothiazide Tablets, USP». U.S. Food and Drug Administration. 23 September 2019. Retrieved 24 September 2019.
- ^ valsartan
- ^ «General Advice ARB» (PDF). Food and Drug Administration (FDA). Retrieved 17 September 2019.
This article incorporates text from this source, which is in the public domain.
- ^ «M7(R1) Assessment and Control of DNA Reactive (Mutagenic) Impurities in Pharmaceuticals To Limit Potential Carcinogenic Risk» (PDF). Food and Drug Administration (FDA). 30 August 2018. Retrieved 17 September 2019.
- ^ «Nitrosamine impurities». European Medicines Agency. 23 October 2019. Retrieved 6 August 2020. Text was copied from this source which is © European Medicines Agency. Reproduction is authorized provided the source is acknowledged.
- ^ a b c d e «Nitrosamines: EMA aligns recommendations for sartans with those other medicines». European Medicines Agency (EMA) (Press release). 12 November 2020. Retrieved 13 November 2020. Text was copied from this source which is © European Medicines Agency. Reproduction is authorized provided the source is acknowledged.
- ^ «Angiotensin-II-receptor antagonists (sartans) containing a tetrazole group». European Medicines Agency (EMA). 17 September 2018. Retrieved 13 November 2020.
- ^ «Risk of presence of mutagenic azido impurities in sartan active substances with a tetrazole ring» (Press release). European Directorate for the Quality of Medicines & HealthCare. 29 April 2021. Retrieved 26 June 2022.
- ^ «Risk of the presence of mutagenic azido impurities in losartan active substance» (Press release). European Directorate for the Quality of Medicines & HealthCare. 29 September 2021. Retrieved 26 June 2022.
- ^ Therapeutic Goods Administration (TGA) (20 August 2021). «Azide impurity in ‘sartan’ blood pressure medicines». Retrieved 26 June 2022.
- ^ «Losartana: Anvisa determina recolhimento e interdição de lotes; veja o que fazer». g1 (in Portuguese). Grupo Globo. 23 June 2022. Retrieved 26 June 2022.
- ^ a b Chapman, Kit (29 June 2021). «Sartan contaminant recall hits generics manufacturers». Chemistry World. Retrieved 26 June 2022.
- ^ Swissmedic (1 July 2021). «Monitoring of sartan medicines stepped up: traces of a new foreign substance detected». Retrieved 26 June 2022.
- ^ «Process For The Preparation Of Carcinogenic Azido Impurities Free Losartan And Salts Thereof». 5 April 2022. Retrieved 26 June 2022.
External links[edit]
- Angiotensin II Type 1 Receptor Blockers at the U.S. National Library of Medicine Medical Subject Headings (MeSH)
- «Nitrosamine impurities in medications: Guidance». Health Canada. 4 April 2022.
Описание
Антагонисты рецепторов ангиотензина II, или блокаторы АТ1-рецепторов — одна из новых групп антигипертензивных средств. Она объединяет лекарственные средства, модулирующие функционирование ренин-ангиотензин-альдостероновой системы (РААС) посредством взаимодействия с ангиотензиновыми рецепторами.
РААС играет важную роль в регуляции АД, патогенезе артериальной гипертензии и хронической сердечной недостаточности (ХСН), а также ряда других заболеваний. Ангиотензины (от angio — сосудистый и tensio — напряжение) — пептиды, образующиеся в организме из ангиотензиногена, представляющего собой гликопротеид (альфа2-глобулин) плазмы крови, синтезирующийся в печени. Под воздействием ренина (фермент, образующийся в юкстагломерулярном аппарате почек) полипептид ангиотензиноген, не обладающий прессорной активностью, гидролизуется, образуя ангиотензин I — биологически неактивный декапептид, легко подвергающийся дальнейшим преобразованиям. Под действием ангиотензинпревращающего фермента (АПФ), образующегося в легких, ангиотензин I превращается в октапептид — ангиотензин II, являющийся высокоактивным эндогенным прессорным соединением.
Ангиотензин II — основной эффекторный пептид РААС. Он оказывает сильное сосудосуживающее действие, повышает ОПСС, вызывает быстрое повышение АД. Кроме того, он стимулирует секрецию альдостерона, а в больших концентрациях — увеличивает секрецию антидиуретического гормона (повышение реабсорбции натрия и воды, гиперволемия) и вызывает симпатическую активацию. Все эти эффекты способствуют развитию гипертензии.
Ангиотензин II быстро метаболизируется (период полураспада — 12 мин) при участии аминопептидазы А с образованием ангиотензина III и далее под влиянием аминопептидазы N — ангиотензина IV, обладающих биологической активностью. Ангиотензин III стимулирует выработку альдостерона надпочечниками, обладает положительной инотропной активностью. Ангиотензин IV, предположительно, участвует в регуляции гемостаза.
Известно, что помимо РААС системного кровотока, активация которой приводит к краткосрочным эффектам (в т.ч. таким как вазоконстрикция, повышение АД, секреция альдостерона), имеются локальные (тканевые) РААС в различных органах и тканях, в т.ч. в сердце, почках, мозге, кровеносных сосудах. Повышенная активность тканевых РААС обусловливает долговременные эффекты ангиотензина II, которые проявляются структурно-функциональными изменениями в органах-мишенях и приводят к развитию таких патологических процессов, как гипертрофия миокарда, миофиброз, атеросклеротическое поражение сосудов мозга, поражение почек и др.
В настоящее время показано, что у человека, помимо АПФ-зависимого пути преобразования ангиотензина I в ангиотензин II, существуют альтернативные пути — с участием химаз, катепсина G, тонина и др. сериновых протеаз. Химазы, или химотрипсиноподобные протеазы, представляют собой гликопротеины с молекулярной массой около 30000. Химазы имеют высокую специфичность по отношению к ангиотензину I. В разных органах и тканях преобладает либо АПФ-зависимый, либо альтернативные пути образования ангиотензина II. Так, в ткани миокарда человека обнаружена кардиальная серинпротеаза, ее ДНК и мРНК. При этом наибольшее количество этого фермента содержится в миокарде левого желудочка, где на долю химазного пути приходится более 80%. Химазозависимое образование ангиотензина II превалирует в миокардиальном интерстиции, адвентиции и медии сосудов, тогда как АПФ-зависимое — в плазме крови.
Ангиотензин II может формироваться и непосредственно из ангиотензиногена путем реакций, катализируемых тканевым активатором плазминогена, тонином, катепсином G и др.
Полагают, что активация альтернативных путей образования ангиотензина II играет большую роль в процессах сердечно-сосудистого ремоделирования.
Физиологические эффекты ангиотензина II, как и других биологически активных ангиотензинов, реализуются на клеточном уровне через специфические ангиотензиновые рецепторы.
К настоящему времени установлено существование нескольких подтипов ангиотензиновых рецепторов: АТ1, АТ2, АТ3 и АТ4 и др.
У человека идентифицированы и наиболее полно изучены два подтипа мембраносвязанных, сопряженных с G-белком рецепторов ангиотензина II — подтипы АТ1 и АТ2.
АТ1-рецепторы локализуются в различных органах и тканях, преимущественно в гладкой мускулатуре сосудов, сердце, печени, коре надпочечников, почках, легких, в некоторых областях мозга.
Большинство физиологических эффектов ангиотензина II, включая и неблагоприятные, опосредуется АТ1-рецепторами:
— артериальная вазоконстрикция, в т.ч. вазоконстрикция артериол почечных клубочков (особенно выносящих), повышение гидравлического давления в почечных клубочках,
— усиление реабсорбции натрия в проксимальных почечных канальцах,
— секреция альдостерона корой надпочечников,
— секреция вазопрессина, эндотелина−1,
— высвобождение ренина,
— усиление высвобождения норадреналина из симпатических нервных окончаний, активация симпатико-адреналовой системы,
— пролиферация гладкомышечных клеток сосудов, гиперплазия интимы, гипертрофия кардиомиоцитов, стимуляция процессов ремоделирования сосудов и сердца.
При артериальной гипертензии на фоне чрезмерной активации РААС опосредуемые АТ1-рецепторами эффекты ангиотензина II прямо или косвенно способствуют повышению АД. Кроме того, стимуляция этих рецепторов сопровождается повреждающим действием ангиотензина II на сердечно-сосудистую систему, включая развитие гипертрофии миокарда, утолщение стенок артерий и др.
Эффекты ангиотензина II, опосредуемые АТ2-рецепторами, были обнаружены лишь в последние годы.
Большое количество АТ2-рецепторов обнаружено в тканях плода (в т.ч. и в мозге). В постнатальном периоде количество АТ2-рецепторов в тканях человека уменьшается. Экспериментальные исследования, в частности у мышей, у которых был разрушен ген, кодирующий АТ2-рецепторы, позволяют предположить их участие в процессах роста и созревания, включая пролиферацию и дифференцировку клеток, развитие эмбриональных тканей, а также формирование исследовательского поведения.
АТ2-рецепторы найдены в сердце, сосудах, надпочечниках, почках, некоторых областях мозга, репродуктивных органах, в т.ч. в матке, атрезированных фолликулах яичников, а также в ранах кожи. Показано, что количество АТ2-рецепторов может увеличиваться при повреждении тканей (в т.ч. сосудов), инфаркте миокарда, сердечной недостаточности. Предполагают, что эти рецепторы могут быть вовлечены в процессы регенерации тканей и программированной гибели клеток (апоптоз).
Исследования последних лет показывают, что кардиоваскулярные эффекты ангиотензина II, опосредованные АТ2-рецепторами, противоположны эффектам, обусловленным возбуждением АТ1-рецепторов, и являются относительно слабо выраженными. Стимуляция АТ2-рецепторов сопровождается вазодилатацией, ингибированием клеточного роста, в т.ч. подавлением пролиферации клеток (эндотелиальных и гладкомышечных клеток сосудистой стенки, фибробластов и др.), торможением гипертрофии кардиомиоцитов.
Физиологическая роль рецепторов ангиотензина II второго типа (АТ2) у человека и их связь с кардиоваскулярным гомеостазом в настоящее время до конца не выяснены.
Синтезированы высокоселективные антагонисты АТ2-рецепторов (CGP 42112А, PD 123177, PD 123319), которые используются в экспериментальных исследованиях РААС.
Другие ангиотензиновые рецепторы и их роль в организме человека и животных мало изучены.
Из клеточной культуры мезангия крыс выделены подтипы АТ1-рецепторов — АТ1а и АТ1b, различающиеся аффинностью к пептидным агонистам ангиотензина II (у человека эти подтипы не обнаружены). Из плаценты крыс выделен АТ1с-подтип рецепторов, физиологическая роль которого пока не ясна.
АТ3-рецепторы, обладающие сродством к ангиотензину II, обнаружены на мембранах нейронов, функция их неизвестна. АТ4-рецепторы найдены на эндотелиальных клетках. Взаимодействуя с этими рецепторами, ангиотензин IV стимулирует высвобождение из эндотелия ингибитора активатора плазминогена 1-го типа. АТ4-рецепторы обнаружены также на мембранах нейронов, в т.ч. в гипоталамусе, предположительно, в мозге они опосредуют познавательные функции. Тропностью к АТ4-рецепторам обладает, кроме ангиотензина IV, также ангиотензин III.
Многолетние исследования РААС не только выявили важное значение этой системы в регуляции гомеостаза, в развитии сердечно-сосудистой патологии, влиянии на функции органов-мишеней, среди которых наиболее важными являются сердце, кровеносные сосуды, почки и мозг, но и привели к созданию лекарственных средств, целенаправленно действующих на отдельные звенья РААС.
Научной основой создания лекарственных средств, действующих путем блокады ангиотензиновых рецепторов, явилось изучение ингибиторов ангиотензина II. Экспериментальные исследования показывают, что антагонистами ангиотензина II, способными блокировать его образование или действие и понизить таким образом активность РААС, являются ингибиторы образования ангиотензиногена, ингибиторы синтеза ренина, ингибиторы образования или активности АПФ, антитела, антагонисты ангиотензиновых рецепторов, в том числе синтетические непептидные соединения, специфически блокирующие АТ1-рецепторы, и др.
Первым блокатором рецепторов ангиотензина II, внедренным в терапевтическую практику в 1971 г., был саралазин — пептидное соединение, близкое по структуре к ангиотензину II. Саралазин блокировал прессорное действие ангиотензина II и понижал тонус периферических сосудов, уменьшал содержание альдостерона в плазме, понижал АД. Однако к середине 70-х годов опыт применения саралазина показал, что он обладает свойствами частичного агониста и в ряде случаев дает плохо прогнозируемый эффект (в виде чрезмерной гипотензии или гипертензии). При этом хороший гипотензивный эффект проявлялся при состояниях, сопряженных с высоким уровнем ренина, тогда как на фоне низкого уровня ангиотензина II или при быстрой инъекции АД повышалось. В связи с наличием агонистических свойств, а также ввиду сложности синтеза и необходимости парентерального введения широкого практического применения саралазин не получил.
В начале 90-х годов был синтезирован первый непептидный селективный антагонист АТ1-рецепторов, эффективный при приеме внутрь — лозартан, получивший практическое применение в качестве антигипертензивного средства.
В настоящее время в мировой лечебной практике применяются или проходят клинические испытания несколько синтетических непептидных селективных АТ1-блокаторов — валсартан, ирбесартан, кандесартан, лозартан, телмисартан, эпросартан, олмесартана медоксомил, азилсартана медоксомил, золарсартан, тазосартан (золарсартан и тазосартан пока не зарегистрированы в России).
Существует несколько классификаций антагонистов рецепторов ангиотензина II: по химической структуре, фармакокинетическим особенностям, механизму связывания с рецепторами и др.
По химической структуре непептидные блокаторы АТ1-рецепторов можно разделить на 3 основные группы:
— бифениловые производные тетразола: лозартан, ирбесартан, кандесартан, валсартан, тазосартан;
— бифениловые нететразоловые соединения — телмисартан;
— небифениловые нететразоловые соединения — эпросартан.
По наличию фармакологической активности блокаторы АТ1-рецепторов делят на активные лекарственные формы и пролекарства. Так, валсартан, ирбесартан, телмисартан, эпросартан сами обладают фармакологической активностью, тогда как кандесартана цилексетил и азилсартана медоксомил являются пролекарствами.
Кроме того, АТ1-блокаторы различаются в зависимости от наличия или отсутствия у них активных метаболитов. Активные метаболиты имеются у лозартана и тазосартана. Например, активный метаболит лозартана — EXP−3174 оказывает более сильное и длительное действие, чем лозартан (по фармакологической активности EXP−3174 превосходит лозартан в 10–40 раз).
По механизму связывания с рецепторами блокаторы АТ1-рецепторов (а также их активные метаболиты) делят на конкурентные и неконкурентные антагонисты ангиотензина II. Так, лозартан и эпросартан обратимо связываются с АТ1-рецепторами и являются конкурентыми антагонистами (т.е. при определенных условиях, например, при повышении уровня ангиотензина II в ответ на уменьшение ОЦК, могут вытесняться из мест связывания), тогда как валсартан, ирбесартан, кандесартан, телмисартан, а также активный метаболит лозартана EXP−3174 действуют как неконкурентные антагонисты и связываются с рецепторами необратимо.
Фармакологическое действие средств этой группы обусловлено устранением сердечно-сосудистых эффектов ангиотензина II, в т.ч. вазопрессорного.
Полагают, что антигипертензивное действие и другие фармакологические эффекты антагонистов рецепторов ангиотензина II реализуются несколькими путями (один прямой и несколько опосредованных).
Основной механизм действия лекарственных средств этой группы связан с блокадой АТ1-рецепторов. Все они являются высокоселективными антагонистами АТ1-рецепторов. Показано, что их аффинность к АТ1— превышает таковую к АТ2-рецепторам в тысячи раз: для лозартана и эпросартана более чем в 1 тыс. раз, телмисартана — более 3 тыс., ирбесартана — 8,5 тыс., активного метаболита лозартана EXP−3174 и кандесартана — 10 тыс., олмесартана — в 12,5 тыс., валсартана — в 20 тыс. раз.
Блокада АТ1-рецепторов препятствует развитию эффектов ангиотензина II, опосредуемых этими рецепторами, что предотвращает неблагоприятное влияние ангиотензина II на сосудистый тонус и сопровождается снижением повышенного АД. Длительный прием этих лекарственных средств приводит к ослаблению пролиферативных эффектов ангиотензина II в отношении гладкомышечных клеток сосудов, мезангиальных клеток, фибробластов, уменьшению гипертрофии кардиомиоцитов и др.
Известно, что АТ1-рецепторы клеток юкстагломерулярного аппарата почек вовлечены в процесс регуляции высвобождения ренина (по принципу отрицательной обратной связи). Блокада АТ1-рецепторов вызывает компенсаторное увеличение активности ренина, повышение продукции ангиотензина I, ангиотензина II и др.
В условиях повышенного содержания ангиотензина II на фоне блокады АТ1-рецепторов проявляются защитные свойства этого пептида, реализующиеся посредством стимуляции АТ2-рецепторов и выражающиеся в вазодилатации, замедлении пролиферативных процессов и др.
Кроме того, на фоне повышенного уровня ангиотензинов I и II происходит образование ангиотензина-(1–7). Ангиотензин-(1–7) образуется из ангиотензина I под действием нейтральной эндопептидазы и из ангиотензина II под действием пролиловой эндопептидазы и является еще одним эффекторным пептидом РААС, оказывающим вазодилатирующее и натрийуретическое действие. Эффекты ангиотензина-(1–7) опосредованы через так называемые, не идентифицированные пока, АТx рецепторы.
Недавние исследования дисфункции эндотелия при артериальной гипертензии позволяют предположить, что кардиоваскулярные эффекты блокаторов ангиотензиновых рецепторов могут быть также связаны с модуляцией эндотелия и влиянием на продукцию оксида азота (NO). Полученные экспериментальные данные и результаты отдельных клинических исследований достаточно противоречивы. Возможно, на фоне блокады АТ1-рецепторов, увеличивается эндотелийзависимый синтез и высвобождение оксида азота, что способствует вазодилатации, уменьшению агрегации тромбоцитов и снижению пролиферации клеток.
Таким образом, специфическая блокада АТ1-рецепторов позволяет обеспечить выраженный антигипертензивный и органопротективный эффект. На фоне блокады АТ1-рецепторов тормозится неблагоприятное воздействие ангиотензина II (и ангиотензина III, обладающего сродством к рецепторам ангиотензина II) на сердечно-сосудистую систему и, предположительно, проявляется его защитное действие (путем стимуляции АТ2-рецепторов), а также развивается действие ангиотензина-(1–7) путем стимуляции АТx-рецепторов. Все эти эффекты способствуют вазодилатации и ослаблению пролиферативного действия ангиотензина II в отношении клеток сосудов и сердца.
Антагонисты АТ1-рецепторов могут проникать через гематоэнцефалический барьер и тормозить активность медиаторных процессов в симпатической нервной системе. Блокируя пресинаптические АТ1-рецепторы симпатических нейронов в ЦНС, они угнетают высвобождение норадреналина и уменьшают стимуляцию адренорецепторов гладкой мускулатуры сосудов, что приводит к вазодилатации. Экспериментальные исследования показывают, что этот дополнительный механизм вазодилатирующего действия более характерен для эпросартана. Данные о действии лозартана, ирбесартана, валсартана и др. на симпатическую нервную систему (которое проявлялось при дозах, превышающих терапевтические) весьма противоречивы.
Все блокаторы рецепторов АТ1 действуют постепенно, антигипертензивный эффект развивается плавно, в течение нескольких часов после приема однократной дозы, и продолжается до 24 ч. При регулярном применении выраженный терапевтический эффект обычно достигается через 2–4 нед (до 6 нед) лечения.
Особенности фармакокинетики средств этой группы делают удобным их применение пациентами. Эти лекарственные средства можно принимать вне зависимости от приема пищи. Однократного приема достаточно, чтобы обеспечить хороший гипотензивный эффект в течение суток. Они одинаково эффективны у больных разного пола и возраста, включая пациентов старше 65 лет.
Клинические исследования показывают, что все блокаторы ангиотензиновых рецепторов обладают высоким антигипертензивным и выраженным органопротективным эффектом, хорошей переносимостью. Это позволяет использовать их, наряду с другими гипотензивными средствами, для лечения больных с сердечно-сосудистой патологией.
Основным показанием для клинического применения блокаторов рецепторов ангиотензина II является лечение артериальной гипертензии различной степени выраженности. Возможна монотерапия (при мягкой артериальной гипертензии) или в комбинации с другими гипотензивными средствами (при умеренной и тяжелой формах).
В настоящее время по рекомендациям ВОЗ/МОГ (Международного общества по гипертензии) предпочтение отдается комбинированной терапии. Наиболее рациональной для антагонистов рецепторов ангиотензина II является их комбинация с тиазидными диуретиками. Добавление диуретика в низких дозах (например, 12,5 мг гидрохлоротиазида) позволяет повысить эффективность терапии, что подтверждается результатами рандомизированных мультицентровых исследований. Созданы препараты, в состав которых входит эта комбинация — Гизаар (лозартан + гидрохлоротиазид), Ко-диован (валсартан + гидрохлоротиазид), Коапровель (ирбесартан + гидрохлоротиазид), Атаканд Плюс (кандесартан + гидрохлоротиазид), Микардис Плюс (телмисартан + гидрохлоротиазид) и др.
В ряде многоцентровых исследований (ELITE, ELITE II, Val-HeFT и др.) показана эффективность применения некоторых антагонистов АТ1-рецепторов при ХСН. Результаты этих исследований неоднозначны, но в целом они свидетельствуют о высокой эффективности и лучшей (по сравнению с ингибиторами АПФ) переносимости.
Результаты экспериментальных, а также клинических исследований свидетельствуют, что блокаторы рецепторов АТ1-подтипа не только предотвращают процессы сердечно-сосудистого ремоделирования, но и вызывают обратное развитие гипертрофии левого желудочка (ГЛЖ). В частности показано, что при длительной терапии лозартаном у больных отмечалась тенденция к уменьшению размеров левого желудочка в систолу и диастолу, повышение сократимости миокарда. Регрессия ГЛЖ была отмечена при длительном применении валсартана и эпросартана у больных артериальной гипертензией. У некоторых блокаторов рецепторов подтипа АТ1 обнаружена способность улучшать почечную функцию, в т.ч. при диабетической нефропатии, а также показатели центральной гемодинамики при ХСН. Пока клинические наблюдения, касающиеся влияния этих средств на органы-мишени немногочисленны, но исследования в этой области активно продолжаются.
Противопоказаниями к применению блокаторов ангиотензиновых АТ1-рецепторов являются индивидуальная гиперчувствительность, беременность, кормление грудью.
Данные, полученные в экспериментах на животных, свидетельствуют, что средства, оказывающие прямое действие на РААС, могут вызывать повреждения у плода, смерть плода и новорожденного. Особенно опасно воздействие на плод во II и III триместрах беременности, т.к. возможно развитие гипотензии, гипоплазии черепа, анурии, почечной недостаточности и летального исхода у плода. Прямые указания на развитие подобных дефектов при приеме блокаторов АТ1-рецепторов отсутствуют, однако средства этой группы не следует применять в период беременности, а при выявлении беременности в период лечения их прием необходимо прекратить.
Отсутствуют сведения о способности блокаторов АТ1-рецепторов проникать в грудное молоко женщин. Однако в экспериментах на животных установлено, что они проникают в молоко лактирующих крыс (в молоке крыс обнаруживаются значительные концентрации не только самих веществ, но и их активных метаболитов). В связи с этим блокаторы АТ1-рецепторов не применяют у кормящих женщин, а в случае необходимости терапии для матери прекращают кормление грудью.
Следует воздерживаться от использования этих лекарственных средств в педиатрической практике, поскольку безопасность и эффективность их применения у детей не определены.
Для терапии антагонистами АТ1 ангиотензиновых рецепторов существует ряд ограничений. Осторожность следует проявлять у больных с пониженным ОЦК и/или гипонатриемией (при лечении диуретиками, ограничении поступления соли с диетой, диарее, рвоте), а также у пациентов, находящихся на гемодиализе, т.к. возможно развитие симптоматической гипотензии. Оценка соотношения риск/польза необходима у больных с реноваскулярной гипертензией, обусловленной двусторонним стенозом почечных артерий или стенозом почечной артерии единственной почки, т.к. чрезмерное угнетение РААС в этих случаях повышает риск развития тяжелой гипотензии и почечной недостаточности. С осторожностью следует применять при аортальном или митральном стенозе, обструктивной гипертрофической кардиомиопатии. На фоне нарушения функции почек необходим мониторинг уровней калия и креатинина сыворотки. Не рекомендуется применять пациентам с первичным гиперальдостеронизмом, т.к. в этом случае лекарственные средства, угнетающие РААС, неэффективны. Отсутствуют достаточные данные о применении у больных с тяжелыми заболеваниями печени (например, при циррозе).
Побочные эффекты при приеме антагонистов рецепторов ангиотензина II, о которых до сих пор сообщалось, обычно мало выражены, носят преходящий характер и редко являются основанием для отмены терапии. Суммарная частота побочных эффектов сравнима с плацебо, что подтверждается результатами плацебо-контролируемых исследований. Наиболее частыми неблагоприятными эффектами являются головная боль, головокружение, общая слабость и др. Антагонисты ангиотензиновых рецепторов не оказывают прямого влияния на метаболизм брадикинина, субстанции Р, других пептидов и вследствие этого не вызывают сухого кашля, нередко появляющегося при лечении ингибиторами АПФ.
При приеме лекарственных средств этой группы отсутствует эффект гипотензии первой дозы, встречающийся при приеме ингибиторов АПФ, а внезапная отмена не сопровождается развитием рикошетной гипертензии.
Результаты мультицентровых плацебо-контролируемых исследований показывают высокую эффективность и хорошую переносимость антагонистов АТ1-рецепторов ангиотензина II. Однако пока их использование ограничивается отсутствием данных об отдаленных последствиях применения. По мнению экспертов ВОЗ/МОГ, их применение для лечения артериальной гипертензии целесообразно при непереносимости ингибиторов АПФ, в частности, в случае указания на кашель в анамнезе, вызываемый ингибиторами АПФ.
В настоящее время продолжаются многочисленные клинические исследования, в т.ч. и мультицентровые, посвященные изучению эффективности и безопасности применения антагонистов рецепторов ангиотензина II, их влияния на смертность, продолжительность и качество жизни больных и сравнению с гипотензивными и др. средствами при лечении артериальной гипертензии, хронической сердечной недостаточности, атеросклероза и др.
Сартаны (Сартаны-НАН) – это группа препаратов, которую используют для лечения артериальной гипертензии и сердечных заболеваний. Они появились сравнительно недавно и были созданы как альтернатива ингибиторам АПФ, применение которых у многих пациентов вызывало побочный эффект в виде сухого кашля. На фармацевтическом рынке сартаны представлены различными наименованиями. Расскажем о влиянии этих препаратов на организм, показаниях к применению, преимуществах и взаимодействии с другими лекарственными средствами.
Что такое сартаны и как они работают?
На повышение кровяного давления влияет ряд веществ, которые содержатся в организме человека. Среди них – ангиотензин-2, под воздействием которого сосудистые стенки приходят в тонус, сосуды сужаются, показатели давления растут. Прием сартанов блокирует активность ангиотензиновых рецепторов и противодействует сосудистому спазму. Антигипертензивные препараты этой группы делятся на четыре типа, которые различаются действующими веществами, находящимися в основе. К ним относят:
- бифениловые производные тетразола – лозартан (Лозартан-НАН), ирбесартан, кандесартан (Кандесартан-НАН);
- небифениловые производные тетразола – телмисартан (Телмисартан-НАН);
- небифениловые нететразольные соединения – эпросартан;
- нециклические соединения – валсартан (Валсартан-НАН).
Еще один способ классификации сартанов – деление на поколения:
- К первому поколению относят средства, которые блокируют только одну группу рецепторов. Препараты первого поколения понижают давление, уменьшают содержание холестерина, защищают сердечную ткань. Они широко применяются в клинической практике.
- Ко второму поколению относят средства, которые работают комплексно. Эта группа пока представлена на рынке небольшим ассортиментом. Помимо гипотензивного действия, препараты второго поколения снижают показатели глюкозы, уменьшают количество липопротеинов, стимулируют деятельность поджелудочной железы.
Оба поколения лекарств действуют быстро, эффективно снижают давление, обладают хорошей переносимостью. В аптеках сартаны отпускаются без рецепта. Однако, схему лечения, дозировку, тип препарата должен назначать лечащий врач.
Применение сартанов: показания, противопоказания, побочные эффекты
В первую очередь эту группу лекарств используют для лечения артериальной гипертензии. Стойкий эффект от терапии развивается через две-три недели непрерывного приема и сохраняется на протяжении всего лечения. Однократный прием также снизит давление, но эффект будет временным. Чтобы предотвратить скачки давления, нужно принимать препарат по назначенной схеме, без перерывов.
Сочетание сартанов с другими лекарственными средствами используют для лечения сахарного диабета, метаболического синдрома, нефропатии, хронической сердечной недостаточности, атеросклероза, инфаркта миокарда и других сердечно-сосудистых патологий.
Противопоказания к применению сартанов:
- беременность – лекарство оказывает негативнее действие на плод;
- почечная или печеночная недостаточность – прием сартанов может ухудшить состояние.
С осторожностью, под строгим контролем врача препараты могут назначать детям до 18 лет.
Как любые другие медикаменты, сартаны способны вызывать нежелательную реакцию со стороны организма. При употреблении сартанов побочные эффекты могут проявиться:
- слабостью;
- головокружением;
- болями в суставах;
- аллергическими реакциями – зудом, покраснением кожных покровов, сухостью и отечностью слизистой носа;
- сухим непродуктивным кашлем;
- дискомфортом в груди;
- повышенной утомляемостью;
- нарушением почечных функций – может снизиться выработка мочи;
- запорами;
- тошнотой;
- диареей;
- вздутием;
- болями в животе.
Пациентов, которые перенесли инфаркт, может беспокоить тахикардия, резкое снижение давления при резком изменении положения тела.
Частота нежелательных проявлений составляет около 1%. Правильно назначенная дозировка сводит вероятность их возникновения к минимуму. При появлении побочных эффектов обратитесь к лечащему врачу для корректировки дозы или пересмотра терапии.
Преимущества сартанов перед другими средствами для лечения артериальной гипертензии
Сартаны – лекарства последнего поколения, которые созданы на основе современных научных исследований. Они эффективны, хорошо переносятся организмом, безопасны при правильном применении. Препараты этой группы оказывают на организм следующее влияние:
- нормализует кровоток в сосудах;
- снижают нагрузку на сердечную мышцу;
- препятствуют отложению холестериновых бляшек;
- снижают риск развития внезапной тахикардии;
- уменьшают вероятность приступа фибрилляции предсердий.
Помимо перечисленного, сартаны нового поколения:
- Обладают высокой антигипертензивной эффективностью.
- Не нарушают обмен калия в организме.
- Не провоцируют сухой кашель.
- Не влияют на проводимость в сердце.
- Не вызывают нарушения потенции, эректильной дисфункции в отличие от бета-блокаторов старого поколения.
- Медленно выводятся из организма, поэтому стандартная доза составляет не более одной таблетки в сутки.
- Повышают выживаемость пациентов, которые перенесли инфаркт миокарда.
- Уменьшают вероятность развития инсульта.
- Не вызывают зависимости.
- Положительно влияют на липидный процесс.
- Улучшают качество жизни пациентов с заболеваниями сердца.
- Не вызывают сбой сердечного ритма.
- Снижают риск болезни Альцгеймера.
- Характеризуются небольшим количеством противопоказаний.
- Подходят разным группа пациентов: пожилым, больным сахарным диабетом, людям с заболеваниями почек.
- Представлены широким ассортиментом препаратов. В белорусских аптеках можно найти сартаны под наименованиями Лозартан-НАН, Телмисартан-НАН, Валсартан-НАН, Валсамлодин, Кандесартан-НАН, КО-Валсартан, Лозар-Н.
Ингибиторы АПФ или сартаны: что лучше?
Обе группы лекарств схожи по механизмам действия и снижают артериальное давление одинаково эффективно. Какую группу назначить для стойкого терапевтического эффекта, должен решать терапевт или кардиолог. Ингибиторы АПФ и сартаны взаимозаменяемы, поэтому при непереносимости или неэффективности одной группы врач заменит ее на другую. Если ингибиторы АПФ вызывают сухой навязчивый кашель, которые провоцирует головную боль и ухудшает общее состояние, пациенту целесообразно перейти на терапию сартанами. Одновременные прием лекарств из обеих групп не имеет практического смысла.
Безопасно ли комбинировать сартаны с другими препаратами?
Клинические исследования показали, что сартаны от давления совместимы с другими лекарствами кардиологического профиля. Поэтому их можно комбинировать с нитратами, антиагрегантами, бета-блокаторами, антитромботическими средствами.
В случае длительной терапии совместно с нестероидными противовоспалительными средствами, нужно периодически контролировать показатели крови и мочи. Сочетание лекарств может снизить вязкости крови, повлиять на состояние почек, печени, сердечно-сосудистой системы.
При комбинации с другими гипотензивными средствами действие сартанов усиливается, поэтому пациент нуждается в регулярном контроле артериального давления.
Применение совместно с калийсберегающими диуретиками повышает опасность повышения электролитов и минеральных солей в организме, поэтому такая комбинация требует наблюдения со стороны врача.
Решение о назначении антигипертонической терапии остается за врачом. Чтобы не ухудшить течение заболевания, не следует заниматься самолечением и принимать лекарства без консультации специалиста. При признаках повышенного давления обращайтесь к терапевту. Доктор назначит лечение исходя из особенностей вашего организма, стадии гипертонии, сопутствующих патологий, переносимости медикаментов. Своевременная диагностика и назначение эффективного лечения улучшит качество жизни, предотвратит развитие патологии, убережет от развития осложнений.
Все материалы на сайте несут информационный характер, обязательно проконсультируйтесь со специалистом!
Что такое ингибирование в медицине? С латинского языка inhibere переводится, как «задерживать».
Ингибиторы – это вещества, которые постепенно расходуясь, подавляют или останавливают нежелательную ферментативную реакцию в организме. Сегодня лекарства ингибиторы изобретены от многих болезней.
Например, ингибитор нейраминидазы Тамифлю достаточно эффективен против вирусов гриппа группы А и Б. В кардиологической практике, после тиазидных диуретиков, препаратами первой линии выбора для снижения давления являются ингибиторы АПФ (ангиотензинпревращающего фермента).

В целом же современные гипотензивные препараты для снижения давления представлены 7 группами – диуретики, иАПФ (прилы), альфа и бета блокаторы, селективные агонисты имидазолиновых рецепторов, антагонисты кальциевых каналов, препараты, которые в народе называют сартаны или антагонисты рецепторов ангиотензина 2.
Какое лекарство (или их комбинацию) назначить врач решает, опираясь на данные анализов и обследований пациента, учитывая его возраст, наличия сопутствующих патологий. Не последнюю роль играет и экономический фактор. Цена на препараты нового поколения пока еще высока.
Как работают ингибиторы ангиотензин превращающего фермента
Механизм действия ингибиторов АПФ вкратце можно объяснить так. Попадая в организм действующее вещество из этой группы, ее полный список будет приведен ниже, тормозит выработку экзопептидазы.
Этот фермент помогает неактивному гормональному веществу ангиотензин-1 преобразовываться в его активную форму – ангиотензин 2, который суживает кровеносные артерии. Таким образом иАПФ способствует нормализации артериального давления.
На заметку. Гипертоникам с сердечной недостаточностью, сопровождающейся умеренными отеками, в дополнение к иАПФ, врач может назначить ингибиторы карбоангидразы – препараты, которые лучше справляются с отечностью, чем тиазидные диуретики. Их торговые названия – Ацетазоламид, Диамокс, Диакарб (действующее вещество ацетазоламид).
Кроме этого, иАПФ снижают давление еще и за счет замедления распада и стимуляции синтеза особого пептида – брадикардина, функция которого заключается в расширении сосудов. Более того, при его распаде образуются 2 вещества – оксид азота и простациклин.
Именно благодаря этому иАПФ являются препаратами первого выбора для снижения давления у больных с сахарным диабетом 2 типа, в том числе и с «диабетической стопой».

Прилы также уменьшают концентрацию белка в моче и способствуют понижению давления в почечных клубочках. Поэтому ангиотензинпревращающего фермента препараты показаны для лечения гипертоников с диабетической нефропатией или другими хроническими патологиями почек.
Противопоказания
Как и у большинства лекарств, у иАПФ тоже есть противопоказания к назначению.
В этот перечень попадают следующие заболевания и состояния:
- 2-х сторонний стеноз почечных артериальных сосудов;
- почечная недостаточность с показателем креатинина > 300 мкмоль/л;
- гиперкалиемия > 5,5 ммоль/л;
- предрасположенность к отеку Квинке в анамнезе.
Применение ингибиторов при беременности и в период лактации запрещено. Также иАПФ не назначают детям до 18 лет.
Крайне аккуратно эту группу гипотензивных лекарств используют у гипертоников с облитерирующим атеросклерозом, астматиков, людей с атеросклеротическими поражениями сонных и коронарных артерий, пациентов с циррозом печени или активным гепатитом.
Побочные эффекты
Длительная терапия иАПФ, особенно последнего поколения, редко сопровождается побочными дискомфортными состояниями.
Тем не менее в начале лечения могут возникать:
- приступы головокружений;
- эпизоды спазмирования бронхов;
- снижение артериального давления ниже нормы;
- повышение уровня калия в крови > 5,0 мг-экв/л, сбои сердечного ритма;
- кожные высыпания;
- снижение либидо.
Тем не менее этот список побочных эффектов гораздо меньше, чем у тиазидных мочегонных средств и бета-блокаторов.

Самый часто встречающийся побочный эффект, который со временем может и не исчезнуть – это удушливые приступы сухого кашля. Чаще всего он возникает у пожилых женщин, и может длиться до полугода.
Если приступы нестерпимы и мешают нормальному образу жизни, тогда иАПФ заменяют на один из препаратов, относящихся к группе антагонистов рецепторов ангиотензина 2. Действующие вещества у этих лекарств, которые могут носить разные торговые названия – валсартан, лозартан, ирбесартан.
Их действие схоже с механизмом иАПФ, но они не влияют на синтез и распад брадикардина.
Классификация ингибиторов АПФ
Вот какие препараты относятся к ингибиторам АПФ (действующие вещества и популярные торговые названия):
- Лекарства, содержащие сульфгидрильные компоненты:
- каптоприл – Капотен, Катопил, Каптоприл;
- зофеноприл – Зокардис.
- Препараты с дикарбоксилатом:
- эналаприл и эналаприлат – Эналаприл, Берлиприл, Рениприл, Ренитек, Энап;
- рамиприл – Рамигамма, Тритаце, Хартил, Рамиприл;
- хинаприл – Аккупро, Хинаприл;
- периндоприл – Парнавел, Перинева, Престариум, Периндоприл;
- лизиноприл – Диротон, Лизонорм, Синоприл, Лизиноприл;
- беназеприл – Лотензин, Фортекор, Беназеприл.
- Фосфонатсодержащие прилы на основе фозиноприла – Фозиноприл, Моноприл.
В аптеках появились и другие прилы, относящиеся к последнему поколению. Их действующие вещества: цилазаприл, трандолаприл, спираприл, моэксиприл.

Лучший ингибитор АПФ, который рекомендуется держать в домашней аптечке каждому гипертонику, это – каптоприл. Он и эналаприл считаются базовыми препаратами для самостоятельного купирования гипертонического криза.
С какими лекарствами нельзя совмещать прилы
При необходимости контроля давления с помощью нескольких лекарств, относящихся к раны группам гипотензивных препаратов, врач подберет нужную комбинацию и дозировку. Подавляющее большинство из них производится фармацевтическими компаниями, и «упакованы» в 1 таблетку.
Однако гипертоникам, склонным к самолечению и экспериментам с собственным здоровьем, следует помнить, что, принимая ежедневно утром 1 таблетку иАПФ, при этом нельзя принимать (вообще) такие лекарства из-за следующих отрицательных для здоровья эффектов:
- калийсберегающие диуретики, а также препараты с калием – перенасыщение крови этим минералом вызывает аритмию и может привести к остановке сердца во время диастолы;
- сартаны или блокаторы рецепторов ангиотензина 2 – способствует быстрому развитию почечной недостаточности.
В настоящее время комбинация иАПФ + бета-блокатор, относится к разрешенным, но последствия их одновременного приема тщательно изучаются. Это сочетание пока еще не внесено как в список опасных, так и в перечень безопасных комбинаций гипотензивных лекарств.
В заключительном видео в этой статье можно найти ответы на вопросы, касающиеся особенностей иАПФ, а также, что необходимо знать, прежде чем начинать терапию и о чем помнить во время лечения прилами.
ТЕРАПИЮ
М.Д. Смирнова, д.м.н.
ФГБУ «Научный медицинский исследовательский центр Кардиологии» Минздрава России
Аннотация
Обзор посвящен одному из самых хорошо изученный блокатор рецепторов ангиотензина II(БРА)- кандесартану. Рассматриваются его фармакодинамика и фармакокинетика. Представлены результаты исследований доказывающий высокую гипотензивную эффективность кандесартана, эффективность его использования при сердечной недостаточности, нефро – и нейропротективные эффекты. Проводится сравнительная оценка эффективности БРА. Описан опыт использования препарата при гипертрофической кардиомиопатии, мигрени, а также новые перспективные направления.
Ключевые слова: кандесартан, артериальная гипертензия, сердечная недостаточность
Адрес для переписки: Смирнова Мария Дмитриевна, naliya1@yandex.ru
Для цитирования: М.Д. Смирнова/ Все ли сартаны одинаковы? Как выбрать оптимальную терапию/Фармакология & Фармакотерапия.2020/2. с. 00-00.
DOI 10.46393/2713-2129_2020_2_00-00
ARE ALL SARTANES THE SAME? HOW TO CHOOSE THE OPTIMAL
THERAPY
M.D. Smirnova, MD1
1FGBU «Scientific Medical Research Center of Cardiology» of the Ministry of Health of Russia
Abstract
The review is devoted to one of the best studied angiotensin II receptor blocker (ARB), candesartan, and its pharmacodynamics and pharmacokinetics are considered. The article presents the research results proving the high hypotensive efficacy of candesartan, the efficacy of its use in heart failure, nephro — and neuroprotective effects. A comparative assessment of the effectiveness of ARBs is carried out. The experience of using the drug in hypertrophic cardiomyopathy, migraine, as well as new promising directions is described.
Key words: candesartan, arterial hypertension, heart failure
Correspondence address: Maria Dmitrievna Smirnova, naliya1@yandex.ru
For citation: M.D. Smirnova / Are all sartans the same? How to choose the optimal therapy / Pharmacology & Pharmacotherapy. 2020/2. from. 00-00.
DOI 10.46393 / 2713-2129_2020_2_00-00
Введение
Одна из причин неуспеха лечения и профилактики сердечно-сосудистых заболеваний (ССЗ) – инертность врачей. По крайней мере такой тезис выдвигает Европейское общество кардиологов (European Society of Cardiology) в последних рекомендациях и Европейское общество по артериальной гипертензии (European Society of Hypertension) [1]. Один из аспектов инертности – смешивание так называемых класс-эффектов с индивидуальными эффектами конкретных препаратов. Нагляд но иллюстрирует данную проблему утверждение «все сартаны одинаковы». Разумеется, это не так.
Действительно, все блокаторы рецепторов ангиотензина II (БРА) сартаны характеризуются общими свойствами (механизм действия, возможность однократного приема в сутки, хорошая переносимость и минимальные
побочные эффекты). Поскольку повышение активности ренинангиотензин-альдостероновой системы (РААС) является одним из основных патогенетических механизмов, лежащих в основе ССЗ на всех этапах сердечно-сосудистого континуума, препараты, блокирующие ее, ингибиторы ангиотензинпревращающего фермента (ИАПФ) и БРА, признаны важнейшим компонентом терапии ССЗ. Эффективность и безопасность сартанов как гипотензивных
препаратов подтверждены результатами ряда крупных метаанализов. Первый из них, включавший 29 рандомизированных контролируемых исследований
(РКИ) (n = 162 341), был опубликован в 2003 г. Показано, что БРА подобно другим гипотензивным препаратам основных классов – бета-блокаторам, антагонистам кальциевых каналов, диуретикам, ИАПФ способствуют сниже-
нию риска сердечно-сосудистых осложнений (ССО) на 10% [2]. Согласно данным большого метаанализа M.R. Law и соавт. (2009 г., 147 РКИ, n = 464 000), сартаны сопоставимо с препаратами других классов снижают не только
риск развития осложнений, связанных с ишемической болезнью сердца (ИБС), но и в большей степени риск инсульта [3]. A.U. Klingbeil и соавт., выполнив метаанализ 80 РКИ, установили, что БРА превосходят гипотензивные препараты иных классов по способности снижать массу миокарда левого желудочка [4]. Безусловно, речь идет о класс-эффектах. Однако, например, для
терапии хронической сердечной недостаточности (ХСН) рекомендованы только лозартан, валсартан и кандесартан. При подагре предпочтение отдается лозартану.иВ настоящее время группа БРА представлена восемью молекулами: лозартаном, валсартаном, кандесартаном, ирбесартаном, телмисартаном, олмесартаном, эпросартаном, азилсартаном. Несмотря на общие характеристики препаратов данного класса, между ними имеются и клинико-
фармакологические различия, что определяет их эффективность и выбор терапии в конкретном случае.
Цель настоящего обзора – ознакомить практических врачей, кардиологов и терапевтов, с доказательной базой одного из наиболее изученных БРА кандесартана.
Особенности фармакодинамики и фармакокинетики
По химической структуре кандесартана цилексетил, как и первый из сартанов лозартан, представляет собой бифениловое производное тетразола. Однако его ли-
пофильность превышает таковую лозартана. Кандесартана цилексетил легче проникает глубоко в ткани, обеспечивая как системную, так и местную (тканевую) блокаду РААС [5]. Кандесартана цилексетил относится к пролекарствам. При всасывании из желудочно-кишечного тракта он гидролизуется до активного вещества кандесартана. Биодоступность кандесартана цилексетила при приеме внутрь составляет 42% [6]. Одновременный прием пищи не влияет на биодоступность препарата, то есть его можно принимать до, после и во время еды. Максимальная концентрация кандесартана цилексетила в плазме (Cmax) достигается через три-четыре часа.
Препарат проникает через плацентарный барьер, но не проникает через гематоэнцефалический. Период полувыведения (Т1/2) – девять часов. Именно Т1/2 во многом определяет длительность действия препарата. Между тем в клинической практике
продолжительность действия оценивают не по Т1/2, а по длительности сохранения эффекта, в частности гипотензивного [5]. О длительности гипотензивного действия судят по отношению остаточной активности (через 24 часа после приема последней дозы) к пиковой (максимальное действие в момент максимальной концентрации препарата в крови) [5]. При однократном приеме кандесартана снижение артериального давления (АД) через 24 часа сравнимо со снижением АД на пике действия. Следовательно, препарат контролирует АД в течение более чем 24 часов. Длительность гипотензивного действия кандесартана подтверждают результаты исследования остаточного эффекта на фоне 48-часового пропуска приема препарата. Показано, что перерыв в приеме кандесартана, по данным суточного мониторирования, не сопровождается значимым повышением АД [7]. Такая продолжительность действия обусловлена прочностью связывания кандесартана с рецептором к ангиотензину II 1-го типа (AT1-рецептор) и его медленной диссоциацией из образовавшейся связи с ними. Даже избыточное количество ангиотензина II не может вытеснить кандесартан из связи с AT1-рецепторами [8]. Такой тип связи с рецептором получил название необратимой блокады AT1-рецепторов. Медленная диссоциация кандесарт-
ана из связи с рецепторами способствует его накоплению в среде и повторному связыванию с АТ1-рецепторами. По способности вытеснять ангиотензин II из связи
с AT1-рецепторами кандесартан также превосходит другие БРА. Сродство кандесартана к AT1-рецепторам примерно в 80 раз выше, чем у лозартана, и в десять раз выше, чем у его активного метаболита (ЕХР-3174) (рис. 1) [8, 9].
Рис. 1. Непреодолимость блокады АТ1-рецепторов различными БРА.
Препарат не кумулируется в организме. 20–30% кандесартана метаболизируется в печени при участии цитохрома CYP 2C с образованием неактивного метаболита [6]. Большая часть препарата выводится с желчью (67%) или мочой (33%) в неизмененном виде. Такой двойной путь выведения делает препарат более безопасным у лиц с ослабленной функцией печени или почек. У пациентов старше 65 лет Cmax кандесартана на 50% выше, чем у более молодых. Между тем ни его гипотензивное действие, ни частота побочных эффектов от возраста не зависят. Следовательно, нет необходимости корректировать дозу препарата в зависимости от возраста [6]. При легком и умеренном нарушении функции почек Cmax кандесартана увеличивается на 50%, тогда как T1/2 не изменяется по сравнению с показателями у больных без нарушения почечной функции [6]. У пациентов с тяжелым нарушением функции почек Cmax препарата также увеличивается на 50%, но T1/2 возрастает в два раза. У тех, кто находится на гемодиализе, фармакокинетические параметры кандесартана аналогичны таковым у пациентов с тяжелым нарушением функции почек. Таким образом, при тяжелых нарушениях функции почек дозу кандесартана необходимо корректировать [6].
Гипотензивная эффективность кандесартана
Последние годы особое внимание уделяется плейотропным эффектам гипотензивных препаратов. Тем не менее не следует забывать, что именно снижение АД – первичная задача лечения гипертонии. Степень снижения АД, как
систолического (САД), так и диастолического (ДАД), коррелирует
со снижением риска ССО. Этот постулат подтвержден в posthoc-анализах крупнейших РКИ, таких как VALUE, ONTARGET, TRANSCEND, SPRINT.
Показано, что более интенсивное снижение САД <130 мм рт. ст. позволяет добиться дополнительного уменьшения риска развития инфаркта миокарда, инсульта и даже смерти [10–13]. В метаанализе D. Ettehad и соавт. (123 РКИ, n = 613 815) продемонстрировано, что снижение САД на каждые дополнительные 10 мм рт. ст. сопровождается уменьшением риска ССО на 20%, инсульта – на 27% и смерти – на 13%. Максимальное снижение риска отмечается при уровне САД <130 мм рт. ст. [14]. Сказанное означает, что «мощность» гипотензивного препарата должна обязательно учитываться при его назначении. В 2011 г. был опубликован метаанализ 12 РКИ с участием 3644 пациентов, посвященный
сравнению гипотензивной эффективности кандесартана и лозартана. Кандеартан превзошел лозаратан по степени снижения АД (ΔСАД -2,97; 95%-ный
доверительный интервал (ДИ) -4,18–-1,77; p < 0,001; ΔДАД -1,76; 95% ДИ -2,57–-0,96; p < 0,001). Доля ответивших на терапию кандесартаном была выше (отношение шансов (ОШ) 1,12; 95% ДИ 1,06–1,18; p < 0,01), равно как и доля больных, контролировавших АД (ОШ 1,26; 95% ДИ 1,06–1,50; p = 0,008). Важный момент: число серьезных нежелательных событий в группе кандесартана было на 52% меньше, чем в группе лозартана (p = 0,03) [15]. Еще больший интерес представляют исследования сравнительной «мощности» кандесартана
и других БРА. В ряде небольшихиРКИ сравнивали гипотензивную эффективность телмисартана – одного из самых мощных сартанов и кандесартана. Эти
исследования, в которых в общей сложности участвовало 302 пациента, вошли в метаанализ, опубликованный в 2019 г. Гипотензивный эффект указанных
препаратов оказался сопоставимым [16]. В многоцентровое РКИ, посвященное сравнению гипотензивно го эффекта трехмесячной терапии валсартаном 80 мг, телмисартаном 40 мг и кандесартаном 8 мг, было включено 308 больных артериальной гипертензией (АГ) и сахарным диабетом (СД) 2-го типа. Снижение САД и ДАД было сопоставимо во всех трех группах [17]. Показано, что гипотензивная эффективность кандесартана превосходит таковую лозартана,
валсартана и ирбесартана [18], а также эпросартана и телмисартана [19]. Таким образом, кандесартан превосходит лозартан, как минимум сопоставим по мощности с валсартаном, ирбесартаном и телмисартаном, хотя, возможно, уступает олмесартану [20].
Эффективность кандесартана при ХСН
Кандесартан – один из БРА, рекомендованных для лечения ХСН [21]. Основанием для его внесения в соответствующие рекомендации послужило исследование CHARM [22]. Программа CHARM состояла из трех отдельных РКИ. Первое – CHARM-Added включало 2548 больных ХСН с фракцией выброса левого желудочка (ФВ) <40% (в среднем 28%), которым назначали стандартную терапию ИАПФ. Дополнительно к этому лечению больные получали кандесартан либо плацебо. Во второй ветви программы – CHARM-Alternative 2028 больных ХСН с ФВ < 40% (в среднем 30%), которые по каким-либо причинам не могли принимать ИАПФ, были также рандомизированы на группы кандесартана и плацебо. 3025 больных ХСН с сохранной ФВ (> 40%, в среднем 54%), принимавшие или не принимавшие ИАПФ, стали участниками третьей ветви – CHARM-Preserved. Они также были рандомизирова ны на группы кандесартана и плацебо. Первичной конечной точкой программы была общая смерт ность, а для каждой из ее ветвей – сердечно-сосудистая смерть или госпитализация вследствие декомпенсации ХСН. Продолжительность наблюдения составила в среднем 37,7 месяца. Доза кандесартана титровалась до 32 мг/сут. Целевой дозы удалось достичь 63% больных. Показатель общей смертности в группе кандесартана был меньше, чем в группе плацебо (886 (23%) и 945 (25%) соответственно, ОШ 0,91; 95% ДИ 0,83–1,00; p = 0,055). Первичная конечная точка в CHARM-Added в группе кандесартана была меньше на 15% (p = 0,01) [22], в CHARMAlternative – на 23% (p < 0,0001) [23]. В CHARM-Preserved в группе кандесартана также отмечалось снижение данного показателя (на 11%), но оно оставалось на уровне тенденции (p = 0,051) [24].
Авторы исследования пришли к выводу, что применение кандесартана высоко эффективно при сердечной недостаточности с систолической дисфункцией левого желудочка. При добавлении кандесартана к терапии ИАПФ у больных такой же категории могут иметь место дополнительные плюсы, хотя в этом случае возрастает риск побочных эффектов. В группе пациентов с сохраненной функцией левого желудочка эффективность кандесартана ниже. Дополнительное преимущество кандесартана заключается в уменьшении относительного риска развития фибрилляции предсердий по сравнению с плацебо: на 19% в общей группе и на 22% у пациентов с ФВ <40% [25]. Насколько сопоставимы эффекты различных БРА при ХСН? К сожалению, прямых сравнительных РКИ не проводилось. Однако в 2011 г. были опубликованы данные Шведского регистра (Swedish Heart Failure Registry) больных ХСН со сниженной ФВ [26]. Целью регистра была сравнительная оценка эффективности двух БРА – лозартана и кандесартана. Конечной точкой служила общая смертность через год и пять лет. В регистр включены данные 5139 больных (средний возраст – 74 года, 61% мужчин). 2500 пациентов получали лозартан, 2639 – кандесартан. Исследование проводилось в период 2000–2009 гг. Одногодичная выживаемость в группе кандесартана составила 90% (95% ДИ 89–91%), в группе лозартана – 83% (95% ДИ 81–84%), пятилетняя – 61 (95% ДИ 54–68%) и 44% (95% ДИ 41–48%) соответственно (p <0,001). Многофакторный анализ риска смерти продемонстрировал преимущество кандесартана перед лозартаном – 1,43 (95% ДИ 1,23–1,65; p <0,001). Таким образом, по данным регистра, применение кандесартана ассоциируется с более низким риском смерти от всех причин по сравнению с лозартаном [26].
Нейропротективные свойства кандесартана
Одним из нерешенных вопросов на стыке неврологии и кардиологии остается необходимость и безопасность снижения АД в ранний период инсульта. В исследовании ACCESS была предпринята попытка ответить на этот вопрос [27]. В исследовании участвовало 500 пациентов. Критериями включения были моторный дефицит, компьютерная томография головного мозга, исключавшая внутричерепное кровоизлияние, и необходимость лечения АГ в соответствии с рекомендациями (САД ≥ 200 мм рт. ст. и/или ДАД ≥ 110 мм рт. ст. через 6–24 часа или САД ≥ 180 мм рт. ст. и/или ДАД ≥ 105 мм рт. ст. через 24–36 часа после поступления в стационар). Лечение начинали с 4 мг кандесартана ежедневно или плацебо в первый день. Далее дозу кандесартана или плацебо увеличивали до 8 или 16 мг, если уровень САД превышал 160 мм рт. ст. и/или ДАД 100 мм рт. ст. Терапия была направлена на снижение АД на 10–15% за 24 часа. Исследование было прекращено досрочно из-за значительного преимущества кандесартана в отношении снижения показателя смертности и количества ССО за 12 месяцев (ОШ 0,48; 95% ДИ 0,25–0,90). Согласно полученным результатам, при сопоставимом АД семидневное лечение кандесартаном, начатое в течение 24 часов после развития моторного дефицита, связанного с острым нарушением мозгового кровообращения (ОНМК), снижает совокупную 12-месячную смертность (7,2 и 2,9% для плацебо и кандесартана соответственно) и ССО (18,7 и 9,8% соответственно). Не выявлено значимой разницы ни в сопутствующей терапии, ни в количестве побочных эффектов. Таким образом, кандесартан не только безопасен для лечения пациентов в периоде острого инсульта, но и способен улучшить прогноз заболевания. Исследователи пришли к выводу, что кандесартан является эффективным и безопасным терапевтическим вариантом при условии, что противопоказания к ранней гипотензивной терапии отсутствуют [27]. Вместе с тем в более крупном исследовании SCAST (Scandinavian Candesartan Acute Stroke Trial) с участием свыше 2000 больных ОНМК с повышением АД в остром периоде кандесартан не продемонстрировал протективного эффекта [28]. Препарат также назначали в первые 30 часов заболевания, в течение семи дней дозу титровали от 1 до 16 мг/сут. За этот период достигнуто достоверное снижение АД на фоне приема препарата по сравнению с группой плацебо. Однако преимущества в плане улучшения прогноза не зафиксировано, в частности при геморрагическом инсульте. Впрочем, и данных о вреде такого лечения не получено. Дискутабельным остается и вопрос о риске развития деменции при снижении АД у пожилых пациентов. В исследовании SCOPE (The Study on Cognition and Prognosis in the Elderly), проходившем в 1997–2002 гг. в 15 странах, участвовало почти 5000 пациентов в возрасте от 70 до 89 лет с уровнем САД при включении в исследование 160–179 мм рт. ст. и/или ДАД 90–99 мм рт. ст. [29]. 84% больных получали гипотензивные препараты исходно. В исследовании к ним добавляли либо кандесартан, либо плацебо. Средний срок наблюдения составил 3,7 года. Уровень АД сопоставимо снижался в обеих группах. В группе кандесартана риск ССО снизился на 10,9% по сравнению с группой плацебо, однако различие было статистически незначимо. Но все же риск нефатальных ОНМК оказался статистически значимо ниже, чем в группе плацебо, на 27,8%, а всех ОНМК – на 23,6%. Когнитивная функция на фоне нормализации АД одинаково хорошо улучшилась в обеих группах [29]. В последние годы появились экспериментальные данные о нейропротективном действии кандесартана, реализующемся за счет его противовоспалительного эффекта [30–32]. В настоящее время обсуждается гипотеза о гиперактивации АТ1-рецептора как важной детерминанте системного воспаления и патологических реакциях на стресс [30–32]. Согласно экспериментальным данным, AT1-рецепторы мозга участвуют в физиологическом контроле воспаления, цереброваскулярной функции и стресса.
Нефропротективные свойства кандесартана
Нефропротективный эффект кандесартана изучали в ряде РКИ. Полученные результаты продемонстрировали его способность снижать протеинурию и тормозить падение фильтрационной функции почек [33, 34]. Исследователи отметили дозозависимость антипротеинурического эффекта препарата [33]. В исследовании CALM с участием 199 больных АГ и СД 2-го типа кандесартан 16 мг не уступал лизиноприлу 20 мг ни по гипотензивному эффекту, ни по способности снижать микроальбуминурию [34]. Интерес также представляют небольшие исследования терапии кандесартаном у больных хронической почечной недостаточностью (ХПН) различной степени тяжести. Исследования, касающиеся данной проблемы, пока крайне редки и проводятся в малочисленной когорте пациентов. Так, в японском исследовании [35] участвовало всего 13 пациентов (семь – в группе кандесартана) с уровнем креатинина 2,53–5,95 мг/дл. АД у них поддерживалось на уровне ниже 140/90 мм рт. ст. за счет использования препаратов других групп. Конечными точками служили удвоение уровня креатинина в сыворотке крови, перевод на гемодиализ или смерть. Значимого различия между группой кандесартана и контроля по конечным точкам не зарегистрировано, однако в основной группе (кандесартан) достоверно снизилась протеинурия. Клиренс креатинина снизился только в контрольной группе (с 16,2 ± 5,7 до 10,4 ± 4,8 мл/мин × 1,73 м2 (p = 0,011)). Нефропроттивное действие кандесартана сохранилось и при трехлетнем наблюдении (p = 0,025). Эти результаты позволяют надеяться, что кандесартан способен оказывать протективное влияние на функцию почек даже при далеко зашедшей стадии ХПН. Тем не менее нельзя забывать, что, исходя из действующих рекомендаций, назначение кандесартана, как и других БРА, у больных с выраженной почечной недостаточностью (клиренс креатинина < 30 мл/мин × 1,73 м2) должно проводиться с большой осторожностью и под тщательным контролем уровня калия и креатинина. Дело в том, что клинический опыт применения препарата у пациентов с тяжелым нарушением функции почек или терминальной стадией почечной недостаточности (клиренс креатинина < 15 мл/мин × 1,73 м2) ограничен [6]. Интерес представляет исследование с участием 128 пациентов обоего пола (средний возраст – 56 лет) с АГ, находившихся на гемодиализе в связи с терминальной стадией ХПН [36]. Больные были рандомизированы на группы кандесартана 16 мг и лозартана 50 мг. Длительность лечения составила восемь недель. Оба препарата продемонстрировали эффективность и безопасность, но гипотензивное действие кандесартана было сильнее. Исследователи сделали вывод, что антагонисты рецептора ангиотензина II могут быть замечательным терапевтическим вариантом у пациентов с ХПН при гемодиализе и АГ.
Новые точки приложения кандесартана
Способность кандесартана уменьшать гипертрофию левого желудочка (ГЛЖ) при АГ была неоднократно доказана [37]. Имеется опыт применения препарата при необструктивной гипертро фической кардиомиопатии – заболевании, медикаментозное лечение которого считается чисто симптоматическим и не влияющим на прогноз и степень ГЛЖ. Тем не менее препарат показал эффективность в регрессе ГЛЖ. Эффективность кандесартана оказалась максимальной у носителей отдельных генетических детерминант гипертрофической кардиомиопатии – мутаций генов SS-миозина и сердечного миозинсвязывающего протеина C [38]. Достаточно неожиданная с позиции кардиолога точка прожения кандесартана – мигрень. Хорошо известен антимигренозный эффект неселективных бета-адреноблокаторов. Однако, согласно результатам ряда исследований, эффективность кандесартана 16 мг в предупреждении приступов мигрени сопоставима с таковой пропранолола 160 мг [39]. Причем профиль безопасности кандесартана при лечении пациентов с мигренью соответствует таковому плацебо [40]. В ряде экспериментальных исследований наблюдались противоопухолевые эффекты кандесартана. M. Rasheduzzaman и S.Y. Park (2018 г.) [41]
Заключение
Кандесартан – эффективный гипотензивный препарат, профиль переносимости которого аналогичен таковому плацебо. Сравнительные данные показывают, что кандесартан обладает гипотензивной эффективностью, по крайней мере не уступающей или даже превосходящей эффективность других БРА. Кандесартан эффективен при ХСН, даже терминальной стадии, оказывает нефропротективное действие, может использоваться как антимигренозный препарат. В настоящее время лечение БРА становится более доступным с экономической точки зрения, что обусловлено появлением дженериков (воспроизведенных препаратов). Дженерики с доказанной оригинальным препаратам биоэквивалентностью, но меньшей стоимостью повышают приверженность терапии больных АГ и ХСН. Дженерический кандесартан, например препарат Ангиаканд (ЗАО «Канонфарма продакшн»), произведенный в соответствии с требованиями GMP и с использованием европейской субстанции, делает лечение пациентов более доступным. Ангиаканд биоэквивалентен оригинальному препарату. Подтверждение тому – результаты исследования сравнительной фармакокинетики и биоэквивалентности препаратов Кандесартан, таблетки 32 мг (ЗАО «Канонфарма продакшн», Россия) и Атаканд, таблетки 32 мг («АстраЗенека АБ», SE-151 85 Содерталье, Швеция).
Литература
1. 2018 ЕОК/ЕОАГ Рекомендации по лечению больных с артериальной гипертензией. Рабочая группа по лечению артериальной гипертензии Европейского общества кардиологов (ЕОК, ESC) и Европейского общества по артериальной гипертензии (ЕОАГ, ESH) // Российский кардиологический журнал. 2018. Т. 23. № 12. С. 143–228.
2. Turnbull F. Blood Pressure Lowering Treatment Trialists’ Collaboration. Effects of different blood pressure lowering regimens on major cardiovascular events: results of prospectively-designed overviews of randomised trials // Lancet. 2003. Vol. 362. № 9395. P. 1527–1535.
3. Law M.R., Morris J.K., Wald N.J. Use of blood pressure lowering drugs in the prevention of cardiovascular disease: metaanalysis of 147 randomised trials in the context of expectations from prospective epidemiological studies // BMJ. 2009. Vol. 338. ID b1665.
4. Klingbeil A.U., Schneider M., Martus P. et al. A meta-analysis of the effects of treatment on left ventricular mass in essential hypertension // Am. J. Med. 2003. Vol. 115. № 1. P. 41–46.
5. Патеюк И.В. Потенциал кандесартана в лечении артериальной гипертензии и хронической сердечной недостаточности у коморбидных пациентов // Медицинские новости. 2018. № 6 (285). С. 43–47.
6. Регистр лекарственных средств // www.rlsnet.ru/mnn_index_id_5729.htm.
7. Weisser B., Gerwe M., Braun M., Funken C. Untersuchungen zur antihypertensiven Langzeitwirkung von Candesartan – cilexetil in verschiedenen Dosierungen unter dem Einfluß therapiefreier Intervalle // Arzneimittelforschung. 2005. Vol. 55. № 9. P. 505–513.
8. Сиренко Ю.Н., Донченко Н.В. Симпозиум «Место кандесартана в современной терапии сердечно-сосудистых заболеваний: обзор доказательств» // Артериальная гипертензия. 2011. № 4 (18). С. 141–153.
9. Van Liefde I., Vauquelin G. Sartan-AT1 receptor interactions: in vitro evidence for insurmountable antagonism and inverse agonism // Mol. Cell Endocrinol. 2009. Vol. 302. № 2. P. 237–243.
10. Julius S., Weber M.A., Kjeldsen S.E. et al. The Valsartan Antihypertensive Long-Term Use Evaluation (VALUE) trial: outcomes in patients receiving monotherapy // Hypertension. 2006. Vol. 48. № 3. P. 385–391.
11. ONTARGET Investigators, Yusuf S., Teo K.K., Pogue J. et al. Telmisartan, ramipril, or both in patients at high risk for vascular events // N. Engl. J. Med. 2008. Vol. 358. № 15. P. 1547–1559.
12. Telmisartan Randomised AssessmeNt Study in ACE iNtolerant subjects with cardiovascular Disease (TRANSCEND) Investigators, Yusuf S., Teo K., Anderson C. et al. Effects of the angiotensin-receptor blocker telmisartan on cardiovascular events in high-risk patients intolerant to angiotensin-converting enzyme inhibitors: a randomised controlled trial // Lancet. 2008. Vol. 372. № 9644. P. 1174–1183.
13. SPRINT Research Group, Wright J.T.Jr., Williamson J.D., Whelton P.K. et al. A randomized trial of intensive versus standard blood-pressure control // N. Engl. J. Med. 2015. Vol. 373. № 22. P. 2103–2016.
14. Ettehad D., Emdin C.A., Kiran A. et al. Blood pressure lowering for prevention of cardiovascular disease and death: a systematic review and meta-analysis // Lancet. 2016. Vol. 387. № 10022. P. 957–967.
15. Zheng Z., Shi H., Jia J. et al. A systematic review and meta-analysis of candesartan and losartan in the management of essential hypertension // J. Renin. Angiotensin. Aldosterone Syst. 2011. Vol. 12. № 3. P. 365–374.
16. Zhao D., Liu H., Dong P.A. Meta-analysis of antihypertensive effect of telmisartan versus candesartan in patients with essential hypertension // Clin. Exp. Hypertens. 2019. Vol. 41. № 1. P. 75–79.
17. Ozaki N., Nomura Y., Sobajima H. et al. Comparison of the effects of three angiotensin II receptor type 1 blockers on metabolic parameters in hypertensive patients with type 2 diabetes mellitus // Eur. J. Intern. Med. 2010. Vol. 21. № 3. P. 236–239.
18. Elmfeldt D., Olofsson B., Meredith P. The relationships between dose and antihypertensive effect of four AT1-receptor blockers. Differences in potency and efficacy // Blood Press. 2002. Vol. 11. № 5. P. 293–301.
19. Conlin P.R. Angiotensin II antagonists in the treatment of hypertension: more similarities than differences // J. Clin. Hypertens. (Greenwich). 2000. Vol. 2. № 4. P. 253–257.
20. Brunner H.R., Arakawa K. Antihypertensive efficacy of olmesartan medoxomil and candesartan cilexetil in achieving 24-hour blood pressure reductions and ambulatory blood pressure goals // Clin. Drug Investig. 2006. Vol. 26. № 4. P. 185–193.
21. Мареев В.Ю., Фомин И.В., Агеев Ф.Т. и др. Клинические рекомендации ОССН – РКО – РНМОТ. Сердечная недостаточность: хроническая (ХСН) и острая декомпенсированная (ОДСН). Диагностика, профилактика и лечение // Кардиология. 2018. Т. 58. № S6. С. 8–159.
22. Pfeffer M.A., Swedberg K., Granger C.B. et al. Effects of candesartan on mortality and morbidity in patients with chronic heart failure: the CHARM-Overall programme // Lancet. 2003. Vol. 362. № 9386. P. 759–766.
23. McMurray J.J., Ostergren J., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and reduced leftventricular systolic function taking angiotensin-converting-enzyme inhibitors: the CHARM-Added trial // Lancet. 2003. Vol. 362. № 9386. P. 767–771.
24. Granger C.B., McMurray J.J., Yusuf S. et al. Effects of candesartan in patients with chronic heart failure and reduced leftventricular systolic function intolerant to angiotensin-converting-enzyme inhibitors: the CHARM-Alternative trial // Lancet. 2003. Vol. 362. № 9386. P. 772–776.
25. Yusuf S., Pfeffer M.A., Swedberg K. et al. Effects of candesartan in patients with chronic heart failure and preserved leftventricular ejection fraction: the CHARM-Preserved Trial // Lancet. 2003. Vol. 362. № 9386. P. 777–781.
26. Eklind-Cervenka M., Benson L., Dahlström U. et al. Association of candesartan vs losartan with all-cause mortality in patients with heart failure // JAMA. 2011. Vol. 305. № 2. P. 175–182.
27. Schrader J., Lüders S., Kulschewski A. et al. Acute Candesartan Cilexetil Therapy in Stroke Survivors Study Group. The ACCESS Study: evaluation of Acute Candesartan Cilexetil Therapy in Stroke Survivors // Stroke. 2003. Vol. 34. № 7. P. 1699–1703.
28. Jusufovic M., Sandset E.C., Bath P.M., Berge E., Scandinavian Candesartan Acute Stroke Trial Study Group. Blood pressurelowering treatment with candesartan in patients with acute hemorrhagic stroke // Stroke. 2014. Vol. 45. № 11. P. 3440–3442.
29. Lithell H., Hansson L., Skoog I. et al. The Study on Cognition and Prognosis in the Elderly (SCOPE): principal results of a randomized double-blind intervention trial // J. Hypertens. 2003. Vol. 21. № 5. P. 875–886.
30. Quinlan S., Merino-Serrais P., Di Grande A. et al. The Anti-inflammatory compound candesartan cilexetil improves neurological outcomes in a mouse model of neonatal hypoxia // Front Immunol. 2019. Vol. 10. ID 1752.
31. Torika N., Asraf K., Apte R.N., Fleisher-Berkovich S. Candesartan ameliorates brain inflammation associated with Alzheimer’s disease // CNS Neurosci. Ther. 2018. Vol. 24. № 3. P. 231–242.
32. Trigiani L.J., Royea J., Lacalle-Aurioles M. et al. Pleiotropic benefits of the angiotensin receptor blocker candesartan in a mouse model of Alzheimer disease // Hypertension. 2018. Vol. 72. № 5. P. 1217–1226.
33. Rossing K., Christensen P.K., Hansen B.V. et al. Optimal dose of candesartan for renoprotection in type 2 diabetic patients with nephropathy: a double-blind randomized cross-over study // Diabetes Care. 2003. Vol. 26. № 1. P. 150–155.
34. Mogensen C.E., Neldam S., Tikkanen I. et al. Randomised controlled trial of dual blockade of renin-angiotensin system in patients with hypertension, microalbuminuria, and non-insulin dependent diabetes: the candesartan and lisinopril microalbuminuria (CALM) study // BMJ. 2000. Vol. 321. № 7274. P. 1440–1444.
35. Tamura Y., Kosuga M., Yamashita M. et al. Renoprotective effects of angiotensin II receptor blocker, candesartan cilexetil, in patients with stage 4-5 chronic kidney disease // Clin. Exp. Nephrol. 2008. Vol. 12. № 4. P. 256–263.
36. Cice G., Ferrara L., Tagliamonte E. et al. Angiotensin-II receptor inhibitors in hemodialysed uremia patients with arterial hypertension: candesartan cilexitil versus losartan // Cardiologia. 1999. Vol. 44. № 12. P. 1071–1076.
37. Cuspidi C., Muiesan M.L., Valagussa L. et al. Comparative effects of candesartan and enalapril on left ventricular hypertrophy in patients with essential hypertension: the candesartan assessment in the treatment of cardiac hypertrophy (CATCH) study // J. Hypertens. 2002. Vol. 20. № 11. P. 2293–2300.
38. Penicka M., Gregor P., Kerekes R. et al. The effects of candesartan on left ventricular hypertrophy and function in nonobstructive hypertrophic cardiomyopathy: a pilot, randomized study // J. Mol. Diagn. 2009. Vol. 11. № 1. P. 35–41.
39. Stovner L.J., Linde M., Gravdahl G.B. et al. A comparative study of candesartan versus propranolol for migraine prophylaxis: a randomised, triple-blind, placebo-controlled, double cross-over study // Cephalalgia. 2014. Vol. 34. № 7. P. 523–532.
40. Tronvik E., Stovner L.J., Helde G. et al. Prophylactic treatment of migraine with an angiotensin II receptor blocker: a randomized controlled trial // JAMA. 2003. Vol. 289. № 1. P. 65–69.
41. Rasheduzzaman M., Park S.Y. Antihypertensive drug-candesartan attenuates TRAIL resistance in human lung cancer via AMPK-mediated inhibition of autophagy flux // Exp. Cell Res. 2018. Vol. 368. № 1. P. 126–135.