Возбудителя разноцветного лишая относят к дрожжеподобным грибкам. Молекулярными методами было установлено 10 видов грибковых патогенов, способных вызвать кожные проблемы. Предполагается, что грибки разных форм могут превращаться друг в друга. Чаще всего встречается:
- круглая форма – поражает волосистую часть головы;
- овальная форма – предпочитает кожные покровы туловища.
Длительное время считалось, что отрубевидным лишаем можно заболеть при непосредственном контакте с зараженным человеком или его вещами. Сейчас установлено, что микроорганизм может находиться на коже здорового человека, не причиняя вреда. Грибки локализуются в наружном слое покровов около волосяных фолликулов. Для поддержания жизнедеятельности используют выделения сальных желез.
Факторы, благоприятные для перехода грибков в болезнетворную форму:
- усиленное потоотделение;
- повышение активности сальных желез:
- недостаточное питание кожи;
- гормональный дисбаланс;
- нарушения скорости природного отшелушивания частиц кожи;
- дефицит кожного иммунитета.
Повышенная влажность воздуха – благоприятный фактор для развития отрубевидного лишая. В тропических странах болезнь охватывает до 40% населения.
- сахарный диабет;
- онкологические болезни (лимфогранулематоз, лейкемия);
- ревматизм;
- туберкулез;
- заболевания печени и пищеварительного тракта;
- СПИД.
Иногда отрубевидный лишай регистрируется сразу у нескольких членов одной семьи. Причины появления семейных форм заболевания связывают со схожим типом кожи и составом пота.
Симптомы отрубевидного лишая
Обычно отрубевидный лишай начинается с появления у человека единичных высыпаний на туловище. Сыпь выглядит как округлые пятна розоватого цвета с более темными четкими краями. Размеры пигментации колеблются от 2 до 10 см.
Спустя несколько дней пятна увеличиваются и сливаются, образуя большие области с фестончатыми краями. Цвет пигментации может колебаться от розово-красного, до бурого и кирпично-коричневого. Во время болезни высыпания покрывают живот, грудь, спину и плечи. Может распространиться на кожу головы, подмышечные впадины, бедра. Гораздо реже встречается на лице.
Поверхность пятен постепенно покрывается слоем отрубевидных чешуек, незаметных при осмотре, но хорошо отделяемых при соскабливании. На участках кожи могут одновременно присутствовать как свежие высыпания, так и застаревшие пятна.
Цветной лишай обычно не приносит болезненных ощущений, отсутствуют признаки воспаления. Однако около половины пациентов жалуются на зуд и повышенное потоотделение. Высыпания на голове могут быть вообще незаметны, волосы не выпадают и не поражаются. Болезнь склонна к хроническому течению.
Отрубевидный лишай может сочетаться с другими заболеваниями кожи (например, атопическим дерматитом, себореей) и осложнять их течение.
В редких случаях может наблюдаться атипичное развитие болезни. При этом лишай поражает нехарактерные участки тела, например, стопы или слизистые оболочки. Высыпания могут иметь вид выпуклых волдырей или синюшных пятен.
Фото пораженной кожи при цветном лишае
Выделяют несколько форм заболевания:
- гиперпигментированная – с темными пятнами;
- ахроматическая – без резкой пигментации;
- фолликулярная – мелкие круглые пятна, которые локализуются вокруг волоса.
Возбудитель заболевания производит вещества, снижающие выработку меланина. Поэтому в летние месяцы пятна выглядят более светлыми на фоне загорелой кожи. С этим связано еще название заболевания – пляжный или солнечный лишай.
Диагностика заболевания
Поставить диагноз врачу будет довольно просто. Для этого используют ряд анализов.
- Проба Бальцера с йодом. Участки пораженной кожи смазывают препаратами йода, захватывая и здоровые области. Пятна активно всасывают раствор йода и становятся темно-коричневыми.
- Проба шелушения. Поверхность пятна поскабливают лезвием, при этом отделяются беловатые отрубевидные хлопья.
- Проверка под лампой Вуда. Под лучами люминесцентной лампы появляется желтоватое или сине-зеленое свечение.
- При микроскопическом исследовании чешуек кожи выявляют элементы грибков.
Как и чем лечить отрубевидный лишай
Важно выявить причины, которые заставляют грибок размножаться. Поэтому перед тем, как вылечить лишай цветной, врач-дерматолог может назначить расширенное обследование.
Эффективное лечение заболевания невозможно без использования противогрибковых препаратов. Лечебные средства вызывают гибель патогенов и предотвращают их размножение. Если поверхность поражения лишаем небольшая, то терапию начинают с нанесения наружных средств. Препараты для внутреннего употребления назначают больным с обширными поражениями кожи, плохо поддающимися местному лечению.
Чтобы избежать самозаражения, во время лечения рекомендуется ежедневная смена одежды. Следует избегать сильного потения. Вещи и постельное белье стирают при высоких температурах, затем тщательно проглаживают горячим утюгом, обрабатывают паром.
Современные препараты позволяют сравнительно быстро вылечить цветной лишай: курс терапии занимает 2-3 недели. Однако светлые пятна после стихания основного процесса могут сохраняться на коже до 1 года.
Популярные препараты для лечения отрубевидного лишая
Большое разнообразие противогрибковых препаратов позволяет избежать привыкания и выбрать удобную форму применения. В виде растворов для накожного нанесения выпускают:
- Ламизил;
- Экзодерил;
- бифоназол;
- клотримазол;
- циклопирокс.
Легко наносятся лечебные препараты в форме спреев (Термикон, Ламизил). Жидкие спреи и аэрозоли проникают только в поверхностные слои кожи, что снижает риск развития побочных эффектов. Их используют при обширных поражениях.
Применяются препараты в виде пудры-порошка, например Ифенек, Дактарин. Средство насыпают на лишайные пятна, а затем втирают легкими движениями. Препараты наносят дважды в сутки в течение 7-20 дней.
Препараты на основе кетоконазола быстрее других подавляют распространение овальной формы грибка. Действующее вещество до 72 часов сохраняется во внешних слоях кожи.
Кремы используют при небольшой площади поражения грибком, а также на участках кожных складок. Врач может назначить крем:
- Микозолон;
- Кетозорал;
- Экзодерил;
- Мифунгар;
- Фунгибель.
Глубже всего проникают в кожу мази:
- Клотримазол;
- Микосептин;
- Микозон;
- Ламизил;
- Тридерм;
- Скин-кап (содержит цинк);
- серная мазь.
Лечение разноцветного лишая, который локализуется на волосистой части головы, проводят при помощи шампуней с противогрибковыми компонентами:
- Себазол;
- Кетоконазол;
- Перхотал;
- Низорал;
- Дюкре Келюаль.
Шампуни наносят на влажные волосы и оставляют на 3-5 минут. Длительность лечения составляет 7-10 дней. Иногда рекомендуют оставлять на волосах вспененный шампунь на ночь, а утром смывать.
В комплексные средства может входить салициловая кислота (шампунь Нодэ DS плюс), березовый деготь (Псолиром) или препараты цинка (Кето плюс). Комбинированные лекарства позволяют бороться с перхотью и шелушением кожи.
Также удобно использовать гели, например Эконазол или Микогель.
Если зуд во время заболевания приносит сильное беспокойство, нарушения сна, то возможно применение успокаивающих средств.
В сложных случаях отрубевидного лишая назначают таблетки и капсулы для внутреннего употребления, которые содержат:
- Итраконазол (Орунгал, Споранокс, Итрасин);
- Кетоконазол;
- Флуконазол.
Лечение длится от 1 до 4 недель. Для лучшего всасывания препараты принимают во время еды. При слабом эффекте лечение повторяют спустя 2 недели.
Для размягчения чешуек кожи на поверхность лишайных пятен наносят кератолитические препараты: борный или салициловый спирт, настойку белой чемерицы. В целях профилактики средства можно использовать в течение нескольких месяцев после основного курса лечения.
В домашних условиях для лечения и предупреждения цветного лишая используют народные методы.
- Чтобы уменьшить секрецию потовых и сальных желез, кожу обтирают водой, подкисленной лимонным соком, яблочным уксусом или соком клюквы.
- Высыпания поочередно смазывают соком репчатого лука и репейным маслом.
- На ночь рекомендуют принимать солевые ванны.
- Делают примочки с отваром чистотела.
Применять народные методы можно только после консультации с врачом как дополнение к основному лечению. Они не заменяют противогрибковой терапии.
Естественный способ лечения и профилактики цветного лишая – это солнечные ванны. Загорать нужно умеренно, в утренние и вечерние часы, предварительно смазав кожу солнцезащитным кремом. В зимнее время года назначают сеансы ультрафиолетового облучения.
Разноцветный лишай — причины и лечение
Заболевание относится к микозам кожи, поражает верхний слой эпидермиса кожи, луковицы волос, кутикулу ногтей.
Оно не представляет опасности для жизни человека, но существенно снижает качество жизни из-за возникающего дискомфорта, некрасивого вида.
Разноцветный лишай называют по-разному: солнечным грибком, пляжной болезнью, но отрубевидный или цветной лишай — это синонимы одного заболевания. Подвержены ему молодые женщины и мужчины, реже болезнь поражает детей, пожилых людей.
Факторы возникновения патологии
Существует несколько версий развития грибкового заболевания. Все причины бывают эндогенные и экзогенные. Болезнь возникает в результате воздействия внешних факторов или внутренних расстройств.
К причинам, которые возникают из-за внутренних нарушений, относят:
- Хронические инфекции — тонзиллит, пиелонефрит и даже кариес;
- Гипергидроз, повышенное потоотделение;
- Расстройства пищеварительного тракта — гастрит, язва желудка или двенадцатиперстной кишки;
- Нарушения работы дыхательной системы — туберкулез, астма, пневмония, бронхит;
- Гормональные нарушения;
- Эндокринные расстройства — сахарный диабет, тиреотоксикоз;
- Нарушения работы вегетативной нервной системы — вегето-сосудистая дистония;
- Особенности типа кожи;
- Избыточный вес.
Большое влияние на состояние кожных покровов оказывают внешние факторы.
К экзогенным причинам относят:
- Вредные привычки;
- Нервное напряжение, стрессы;
- Неудобная тесная одежда;
- Ношение одежды из синтетических материалов;
- Длительный прием антибактериальных средств;
- Прием оральных контрацептивов, гормональных препаратов.
От причин появления лишая зависит лечение. Устранения располагающих факторов ускорит процесс выздоровления, поможет избежать рецидивов.
Стандарты избавления от проблематики
Если человек уверен, в результате возникла болезнь, знает тип грибкового поражения, самолечением заниматься нельзя. Только специалист может диагностировать заболевание, подобрать лечение.
Неправильный подход может не дать результатов, но усугубить течение болезни и способствовать распространению поражения на здоровые участки тела.
В начальной стадии при минимальной симптоматике проявления схема примерно выглядит так:
- Назначение противогрибковых препаратов активных в отношении возбудителя.
- Нанесение на пораженные участки тела противогрибковых и противовоспалительных мазей для подавления косметических проявлений.
- Обработка кожи специальными растворами на основе салициловой кислоты.
- Прием иммуностимуляторов, витаминов для поддержания иммунитета.
Этих мер достаточно, чтобы подавить активность грибка при первых проявлениях. Результат лечения будет заметен уже через 2-3 дня после начала терапии.
После устранения симптоматики необходимо еще на какой-то период продолжить лечение, чтобы грибок не вернулся вновь. Лечение любого типа микоза процесс длительный и тяжелый, важно запастись терпением, а результат того стоит.
Симптомы болезни у человека
При попадании грибка на кожу он может не давать о себе знать долго. При снижении иммунитета микоз атакует кожные покровы, но для проявления явных симптомов должно пройти время.
Инкубационный период длится от 14 до 60 дней. Ускорить размножения патогенных микроорганизмов могут провоцирующие факторы.
Споры возбудителя лишая начинают активно проявляться на коже в виде пятен различного оттенка от светло-желтого до розового или коричневатого. Что отличает разноцветный лишай от других видов, так это отсутствие гипертермии и воспаления на поверхности кожи.
Пятна увеличиваются в размерах по мере прогрессирования заболевания, постепенно возникают новые, а большие сливаются в один сплошной участок пораженной кожи. Пятна имеют не ровные края, а цвет могут менять по мере размножения грибковых спор или на пути к выздоровлению.
В отличие от других типов микоза отрубевидный лишай не вызывает зуда или шелушения кожи. Пятна не выделяются на поверхности кожи, при пальпации не ощущаются. Они возникают на животе, спине, груди, в местах отсутствия волосяного покрова — ладонях и стопах не возникают вовсе.
Лишай может возникнуть на коже головы или в паховой области, но не становится причиной выпадения волос в этой части тела. Незначительная плешь может быть заметна при длительном течении заболевания, только при тщательном осмотре.
На общее состояние заболевание не влияет, кроме неприятных внешне пятен, лишай приводит только к психологическим симптомам. Остро активность грибка переживают девушки и женщины.
У них развиваются комплексы, а в результате долгого течения болезни некоторые замыкаются в себе, пытаются изолироваться от общества. Морально тяжело заболевание переносят дети, подростки. Редко, но лишай может возникнуть на лице, что не может не беспокоить любого человека.
Диагностика, к кому обратиться с проблемой
При первых проявлениях лишая и подозрительных симптомах необходимо обратиться к врачу для полного обследования. Только врач может вылечить болезнь с минимальным риском для здоровья. Любое лекарство без назначения врача или в результате несоблюдения дозировки может вызывать побочные эффекты и, конечно, имеет ряд противопоказаний к применению.
Лечением и диагностическими мероприятиями занимается дерматолог. Установить причину, тип микоза можно после осмотра, проведения ряда клинических анализов. Подтвердить точный диагноз, определить возбудителя можно только после микроскопического исследования чешуек кожи, где живет грибок.
Одним из показательных тестов является проба Бальзера. В ее основе лежит наблюдение за реакцией кожных покровов здоровых и пораженных участков на аппликации раствором йода. В месте размножения грибка кожа становится темнее под воздействием анилинового красителя.
Метод не показателен на участках кожи с волосяным покровом, поэтому для обследования кожи головы применяют излучение люминесцентной лампой. Под ее лучами в темной комнате пораженные грибком участки отсвечивают желтым или коричневым цветом.
Схема лечения подбирается индивидуально, зависит от пола, возраста пациента, результатов анализов, общей клинической картины проявления заболевания. Но важную роль играет наличие в анамнезе пациента хронических заболеваний, сопутствующих расстройств.
Распространенный светлый тип лишая
Это один из распространенных типов отрубевидного лишая. Поражает грибок обычно молодых людей. У человека со светлой кожей обнаружить заболевание можно только летом. На светлых кожных покровах пораженные участки остаются светлыми даже после загара.
У смуглых людей размножение грибка проявляется сразу светлыми пигментными пятнами, которые поражают область спины или грудной клетки.
Вид лишая называют солнечным грибком. Поражает он преимущественно население жарких стран с влажным климатом, а заметен, становится после воздействия солнечных лучей. Пятна оттенок не меняют, но будут более или менее заметны при изменении цвета кожных покровов после загара.
Без лечения признаки заболевания проходят, но потом возникают вновь. Ему свойственны волнообразные проявления с периодами затишья и бурными рецидивами. Как другие типы заболевания, он не представляет опасности для жизни человека, но доставляет немалый дискомфорт.
Лучшие лечебные мази
Самым эффективным способом справиться с грибковым поражением остается местное воздействие. После нанесения мази на пораженный участок терапевтический эффект не заставляет себя ждать. Активные вещества атакуют грибок, останавливая его размножение, приводят к гибели активных спор.
Самым простым методом обнаружения микоза является спиртовой раствор йода. После нанесения пораженные участки будут темными. Но обнаружить участки поражения, мало, важно как можно быстрее начать терапию, направленную на подавления активности грибка.
Среди известных и эффективных средств для наружного применения при отрубевидном лишае:
- Миконазол;
- Клотримазол;
- Тотримазол;
- Мифунгар;
- Микосептин.
Их действие направлено на уничтожение паразитарных грибков, они оказывают бактерицидное действие, уничтожают некоторые грамположительные бактерии.
В целях подавления микоза используют другие бактерицидные и противогрибковые мази, но только по назначению врача.
Эти препараты в свободном доступе есть в аптеках, но не забывайте о побочных эффектах, возможных неожиэтих реакций кожи на них.
При подборе медикаментозного средства важно учитывать тип кожи. Курс лечения обычно составляет не более 2 недель. Если за это время улучшение не наступило, нужно поменять препарат, потому что грибок становится устойчив к активному веществу крема.
При поражении кожных покровов головы из-за обильной растительности наносить мазь невозможно. Для лечения используют шампуни с противогрибковыми компонентами. Среди лечебных шампуней выделяют Низорал и Кетоконазол.
Чем еще советуют лечить заболевание
Прогрессируя, грибковая инфекция поражает все большие участки на поверхности, проникает глубоко в эпидермис. Одних спреев или лечебных мазей становиться недостаточно. Запущенные случаи требуют комплексного подхода, а наружного воздействия.
Для воздействия изнутри на патогенные организмы назначают препараты в таблетках для перорального приема. Эффективен противогрибковый препарат Румикоз.
Препарат выпускают в форме капсул для приема внутрь. Его обычно выписывают в комплексе с другими препаратами. В основе лекарственного средства лежит вещество триазол, которое применяют в борьбе с лишаем. Он подавляет синтез эргостерола клеточной мембраны грибка, что приводит к прекращению размножения новых спор. Результат лечения будет заметен после двухнедельного курса.
Не менее эффективным и доступным является противогрибковый препарат Фунготербин, который выпускают в виде спрея, мази, таблеток. Главное действующее вещество препарата тербинафин губительно действует на грибковую инфекцию.
Избавляемся в домашних условиях народными методами
Не только консервативные методы будут эффективны в борьбе с микозами. Справиться с патогенными микроорганизмами легко и народным методам лечения.
Убрать косметический дефект в виде ненавистных пятен можно с помощью рецептов народной медицины. Лечение разноцветного лишая в домашних условиях проводят с применением настойки цветов календулы на спирту или водке. Пораженные участки смазывают этим составом. Эффективным считается сок репчатого лука и репейное масло.
Для местного применения используют:
- Мазь на основе сметаны с измельченными семенами щавеля;
- Водный настой из листьев зверобоя;
- Отвар из листьев черной смородины;
- Сок молочая;
- Овсяную муку;
- Яблочный уксус.
Для приема внутрь готовят отвары из травы чистеца и камедь сливы с добавлением меда. Все эти доступные ингредиенты можно купить в аптеке или магазине, но эффект от применения народных рецептов наступает не так быстро как от лекарственных препаратов, так что к этому нужно быть готовым.
Эффективная терапия болезни на теле
Терапию в отношении грибковых спор проводят, учитывая особенности организма, на основании результатов анализов после выявления возбудителя микоза.
Но существует общая схема лечения, включающая последовательные шаги:
- Ежедневно утром и вечером область поражения протирают салициловым спиртом или другим средством похожего действия.
- Одной мази, недостаточно, чтобы подавить активность грибка, поэтому поочередно используют крема с разными действующими веществами, чтобы не было привыкания.
- Кроме наружного применения, при необходимости назначают препараты для внутреннего применения в виде таблеток или капсул.
- По завершении противогрибковой терапии проводят повторные анализы.
- Если споры грибка вновь обнаружены после проведенной терапии, подбирают новую схему с другими препаратами.
Успех лечения зависит от настроя пациента, выполнения всех предписаний лечащего врача.
Важно вовремя проводить процедуры, принимать лекарства, следить за личной гигиеной. Ежедневный душ, своевременная замена белья — существенный фактор на пути к скорейшему выздоровлению.
Откажитесь от ношения одежды, нижнего белья из синтетических материалов. Нельзя применять косметические средства, пытаться ими маскировать нежелательные высыпания.
Профилактика болезни
Если у кого-то из окружения был диагностирован разноцветный лишай всем людям, с которыми он контактировал, необходимо пройти обследование. Эти меры обезопасят близких, помогут не допустить рецидива заболевания в будущем.
В целях профилактики микоза следует придерживаться правил:
- Носить белье только из натуральных тканей;
- Устранить причины повышенного потоотделения;
- Соблюдать правила личной гигиены;
- Воздержаться от долгого пребывания под прямыми солнечными лучами;
- Не загорать сразу после купания;
- Не пользоваться чужими предметами личной гигиены.
Споры грибка могут долго жить на одежде, предметах и даже в пыли, поэтому для профилактики повторного развития заболевания все нужно тщательно вымыть, постирать, продезинфицировать.
Важно следить за иммунитетом, не допускать его снижения. Это откроет путь грибкам, другим инфекциям. При первых проявлениях на коже нужно обратиться к врачу, чтобы не допустить развития болезни, осложнений ее течения.
Внешняя оценка и локализация
Отрубевидный лишай является поражением кожи, характеризующимся появлением на поверхности кожи макул (пятен). В народе говорят – «как у леопарда». Чаще локализуются они на груди и спине.
Затем постепенно они начинают распространяться на шею и спускаются к животу. Довольно редко обнаруживаются больные, у которых сеть макул локализуется на лице, и в исключительных случаях – на конечностях (кисти рук и стопы).
Визуально сыпь напоминает сеть «материков» с небольшими островками по краям.
Также могут быть обнаружены отдельно локализованные пятна размером от перечной горошины до пятирублевой монеты. В зависимости от типа кожи могут шелушиться (сухая, комбинированная кожа) или оставаться в обычном состоянии без нарушения поверхностного кожного покрова (жирная, нормальная кожа).
Факторы, влияющие на прогрессирование заболевания
Сравнение с «материками и островками» приведено не зря. Еще одна общая черта с географическими объектами – довольно медленное их разрастание в большинстве случаев. В некоторых клинических случаях проходят месяцы или даже годы, прежде чем они сольются в одно целое. Однако это правило не является универсальным.
Чем больше у человека сопутствующих заболевания и состояний, тем быстрее развиваются очаги инфекции, а значит, и визуальное их проявление. Пониженный иммунитет, как бы это банально ни звучало, — основной виновник высокой скорости распространения заболевания.
Большую негативную роль могут сыграть новомодные диеты, являющиеся причиной авитаминозов. А ослабленный организм является оптимальной средой для активации дерматомикоза. Но еще в большей степени подвержены риску больные с недолеченной или активной стадией сифилиса и (довольно часто в практике) туберкулеза.
Стадии заболевания
При оценке грибковых кожных заболеваний для специалиста довольно трудно руководствоваться теми же параметрами оценки пораженности организма, что и при хронических заболеваниях. Особо усложняет экспертную оценку частые рецидивы цветного лишая. Поэтому специалисты выделяют, в основном, две стадии заболевания:
- Первичная. При первом возникновении заболевания.
- Рецидивирующая. При повторном возникновении заболевания.
Методы доврачебной и врачебной диагностики
Визуально определить наличие заболевания на этапе попадания спор на кожу человека невозможно. Вид и специфику кератомикоза определяют методом ручной микроскопии.
Врач дерматолог предварительно берет пробу с помощью скарификатора (инструмента для надрезания и расцарапывания верхних кожных покровов) с пораженного участка кожи.
В стандартных анализах крови, сдаваемых для прохождения медосмотра на работу, маркеры и споры патогенного грибка не обнаруживаются.
Патогенный грибок (мицелий) локализуется исключительно в верхнем роговом слое эпидермиса человека. Как правило, основным критерием обращения к врачам с данной проблемой является визуальная оценка кожных покровов человека.
Поверхностный осмотр с помощью лампы Вуда может с высокой вероятностью помочь поставить правильный диагноз – очаги поражения имеют красновато-желтый оттенок при освещении данным прибором.
Можно попробовать дома! Дополнительным способом диагностики, который можно провести дома, является проба Бальцера. Заключается она в протирании пораженного участка кожи йодом, а после – спиртом. Если пораженный участок окрашивается в темный, отличающийся от здоровой кожи, цвет, то это еще один повод обратиться за помощью к врачу.
Длительное пребывание в зоне риска (антисанитарные условия; условия, вызывающие повышенную потливость) и проблемная кожа должны стать поводом для регулярного посещения дерматолога.
Многие привозят домой цветной лишай из отпуска, проведенного в отеле или гостинице. Нестиранные простыни, грязные шезлонги и общественные душевые – идеальный рассадник для грибковых микроорганизмов.
Вкупе с потливостью и жарким климатом вероятность активации мицелия возрастает.
Важно знать! Согласно статистике, данному заболеванию больше подвержены молодые люди – мужчины. Связано это с гормональными изменениями в растущем организме, в частности – с потливостью.
Вывод напрашивается сам собой: избыток потовых выделений является отличной средой для развития инфекции.
И подвывод также очевиден – свои «леопардовые пятнышки» можно привезти и из страны с холодным климатом, если регулярно ходить в утепленной одежде, не меняя при этом прилегающую к телу.
В данном видео опытный врач–дерматовенеролог рассказал про основные причины возникновения отрубевидного лишая и основы его диагностики. Также подробно рассмотрена вероятность наличия сопутствующих заболеваний у людей, не предрасположенных к нему
Лечение
Методы лечения лишая можно поделить на два типа: медикаментозное и немедикаментозное.
Врачебная практика показывает, что совмещение обоих принципов дает значимый результат и снижает процент рецидива (повторного возникновения заболевания) среди заболевших.
Среди медикаментов, безусловно, наибольшую эффективность имеют противогрибковые препараты. Классифицируются они на пероральные (таблетки, прием внутрь) и наружные (мази, линименты, средства личной гигиены).
Основные препараты, используемые в лечении
- Клотримазол мазь. Недорогой и общеизвестный препарат в борьбе с грибком. Простой в использовании, отсутствует стандартный для данной группы препаратов широкий список противопоказаний. Цена колеблется в районе 40-80 руб. за тубу с 30 mg 1% линимента.
- Бифоназол. Известен как противогрибковый препарат широкого спектра. Выпускается в виде мази и присыпки. Хорошо проникает в глубоки слои кожи из-за хорошей растворимости препарата в жирах.
- Салициловая кислота. Неспецифический препарат, имеющий широкое распространение в дерматовенерологии и косметологии. Спиртовой раствор салициловой кислоты обладает хорошими антисептическим и отшелушивающим свойствами.
- Флуконазол. Довольно действенный фунгицид с широким спектром действия. Однако и список побочных эффектов у него очень широкий. Препарат для наружного применения встречается в аптеках по РФ довольно редко.
Известно, что грибковые заболевания эффективнее всего лечатся по принципу «раз и навсегда». Комбинированная терапия и правильный уход и дезинфекция – все это эффективно вместе, а не по раздельности.
Итак, основные препараты, применяемые внутренне:
- Кетоконазол. Противогрибковое средство широкого спектра, применяемое внутрь.
- Клотримазол (in tab). Недорогой препарат для внутреннего применения с действующим веществом Клотримазола гидрохлорид.
- Итраконазол. Системный фунгицид, следует осторожно подходить к приему препарата одновременно с антибиотиками и антикоагулянтами.
- Флуконазол. Препараты с действующим веществом Флуконазола гидрохлорид относятся к сильнодействующим и формы для внутреннего применения лучше использовать в случаях частых рецидивов (повторного возникновения) лишая. Самостоятельные эксперименты с данным препаратом крайне рискованны и дорогостоящи.
Народная медицина в лечении цветного лишая
Опыт в народном целительстве также может пригодиться при комплексном подходе к лечению заболевания.
- Инсоляция. Лечение с помощью УФ-лучей солнца (при прогулках на улице или при загорании). Особенно эффективен данный метод вкупе с закаливанием. Недостатком является возможная неравномерная инсоляция всей поверхности кожи.
- Цветы календулы. Настойка. Спиртовая настойка делается из соотношения 1 к 5 с цветками и водкой соответственно. Смазывать пораженные участки можно до 3 раз в день.
- Репчатый лук (сок). Репчатый лук содержит много производных серы, которая эффективна в лечении грибковых инфекций при наружном применении. Некоторые вещества являются летучими и обладают хорошей абсорбцией (всасыванием), что обеспечивает хорошую биодоступность природных фунгицидов, содержащихся в луке. Недостаток использования – запах и сильная въедчивость. Чешуйчатые края пятен могут окрашиваться в неестественный лимонно-желтый или зеленоватый оттенок. Сок лука втирать до двух раз в день.
- Уксус. Большинство представителей царства Грибы очень уязвимы к изменению Ph среды, от щелочной — к кислой. Это явление и было подмечено нашими предками, использовавшими в обиходе продукты брожения. Яблочный уксус наносится наружно до 6-7 раз в день на пораженные места.
Народная медицина предлагает довольно обширный перечень методик, включавший гомеопатию, бальнеолечение (вода из источников) и общие правила личной гигиены, направленные на профилактику рецидивов.
Большинство современных врачей если не соглашаются с ее постулатами, то хотя бы не имеют аргументов против использования знаний знахарей. Исключение составляют лишь «фанаты» медикаментозного лечения.
Прогностика при болезни
Несмотря на то, что рассчитать вероятность заболевания рассчитать довольно трудно, и обнаруживается лишай отрубевидный только визуально и постфактум, прогноз в большинстве случаев положительный, и при должном лечении он проходит полностью.
Те, кто отказывается лечиться, обычно в курсе, что грибок – это не смертельно. Просто выглядит нелицеприятно.
Если заболевший по какой-либо причине не тревожится о своем заболевании (пожилой возраст, личные взгляды), это не приводит к значительным изменениям, за исключением визуальных.
Каких-либо противопоказаний и ограничений это заболевание в себе не несет, за исключением бесконтрольного самолечения с использованием агрессивных веществ.
Санкт-Петербург, ул.Ивана Черных, 25А
пн.-сб. с 9:00 — 20:00, вс. с 10:00 — 18:00

-
Главная
- •
- Лечение
- •
- О
- •
-
Отрубевидный лишай
ЭКСПЕРТНАЯ ПОМОЩЬ
- герпесвирусы
- вирус папилломы человека
- вирусные гепатиты
- микобактериоз
- ВИЧ-инфекция
- внутриутробные, паразитарные и другие инфекционные заболевания
Отрубевидный лишай
Отрубевидный лишай (синоним: разноцветный лишай) — грибковая инфекция поверхностных слоев кожи, которая вызвана дрожжевым грибком Malassezia furfur (Pityrosporum orbiculare). Заболевание в основном возникает у молодых людей, чаще болеют мужчины. Патология встречается в любое время года, однако в основном диагностируется летом, поскольку на фоне загара разноцветные очаги поражения кожи становятся более заметными.
Почему возникает лишай
Грибы Malassezia furfur — естественные составляющие кожной микрофлоры у 90% населения. В норме они находятся в непатогенной почкующейся форме. Под влиянием факторов риска грибы переходят в патогенную мицеллярную форму. Они начинают размножаться в поверхностных слоях эпидермиса, вызывают типичные внешние проявления. Ввиду всеобщей пораженности грибами Malassezia furfur передача инфекции от больного человека к здоровому не имеет большого значения.
Предрасполагающие факторы
Активации условно-патогенной грибковой инфекции способствуют такие факторы:
● повышенная потливость, изменение химического состава и рН пота
● нарушение работы сальных желез кожи, себорейный дерматит
● длительное пребывание на солнце, регулярные посещения солярия
● хронические заболевания ЖКТ, печени, почек, легких
● ожирение, сахарный диабет и другие патологии обмена веществ
● снижение местного и общего иммунитета
● генетическая предрасположенность
Симптомы отрубевидного лишая
На коже появляются небольшие пятна розовой, желтоватой, коричневой и красной окраски, которые не имеют четких контуров, могут сливаться и образовывать крупные очаги причудливой формы. На поверхности пятен возникает мелкопластинчатое шелушение, которое усиливается при расчесывании кожи. Типичная локализация высыпаний: кожа груди, спины, головы, лица, заушных складок. Субъективные неприятные ощущения чаще отсутствуют, но возможен небольшой зуд.
Консультация дерматолога
Шелушащиеся пятна на коже могут быть признаком различных дерматологических болезней, поэтому пациенту требуется консультация врача. Дерматолог ID-Clinic проводит диагностику, выявляет причину заболевания и подбирает правильное лечение. Вы можете сразу прийти на прием в клинику или заказать онлайн-консультацию, чтобы получить общие рекомендации и задать интересующие вас вопросы. Не стоит заниматься самолечением, чтобы не усугубить ситуацию.

Диагностика отрубевидного лишая
● детальный осмотр кожных покровов с дерматоскопией участков высыпаний
● проба Бальцера с йодом для определения очагов отрубевидного лишая
● люминесцентная диагностика — осмотр кожи под лампой Вуда для обнаружения характерного желтого или коричневого свечения пятен
● микроскопическое исследование соскоба кожи для обнаружения грибов Malassezia furfur
Лечение отрубевидного лишая
Для борьбы с грибковой инфекцией врач подбирает антимикотики для наружного применения: мази, кремы, лосьоны, а для обработки волосистой части головы разработаны специальные шампуни. Длительность и схема использования устанавливаются индивидуально. Лечение проводится до ликвидации высыпаний. Чтобы ускорить очищение кожи, дерматолог может назначить средства с кератолитиками, порекомендовать аптечную уходовую косметику для тела.
Записаться к врачу
Консультации дерматолога в клинике и онлайн проводятся по предварительной записи. Чтобы выбрать подходящую дату и время, оставьте заявку в форме на этой странице, и администратор ID-Clinic вам перезвонит.
Стоимость услуг клиники
| B01.008.001 |
Прием (осмотр, консультация) врача-дерматовенеролога первичный |
3000 ₽ |
| B01.008.002 |
Прием (осмотр, консультация) врача-дерматовенеролога повторный |
3000 ₽ |
|
Online консультация врача-дерматолога |
3000 ₽ |
| 110502 |
Исследование ногтевых пластинок или чешуек кожи на патогенные грибы |
515,00 ₽ |
Другие услуги клиники
Истории и отзывы наших пациентов

Доктор замечательный. Умница. Лечусь у него четвертый месяц. Вытащил меня с того света. Благодарна ему безгранично.

Хочется поблагодарить доктора за проявленную эмпатию и неравнодушие. Отметить глубокий профессионализм, грамотное и своевременное назначение лечения, которое оказалось очень эффективным. Благодаря доктору чувствую себя здоровым, полным сил и бодрости духа. Моя щитовидная железа больше меня не беспокоит.

На информационном стенде увидела слоган «Создано пациентами для пациентов». Пациент от лат. patient — терпящий, страдающий. Наверное, кто-то в полной мере ощутил потребность и создал клинику, в которой к твоим проблемам отнесутся с вниманием, не торопя выслушают, обстоятельно ответят на все вопросы. Всё просто и спокойно. Для меня это важно. Была на первичном приёме, надеюсь, что в дальнейшем не разочаруюсь.

У меня сложилось хорошее впечатление о докторе Савченко. Он говорит профессиональным языком, и, я так понимаю, практика Боткина тоже помогает ему в его сфере становится лучшим специалистом. Единственный вопрос к возрасту доктора — очень молодой, остальное на уровне. Возможно, к нему ещё обращусь. На данный момент уже все назначения доктора выполнены, осталось только дождаться результатов анализов. В принципе, при какой-то необходимости следующей, первым делом будем иметь в виду эту клинику. Клиника показалась нам хорошей, только дороговато.

Пользователь (СберЗдоровье)
На приеме доктор провела консультацию, отвечала на все мои вопросы, все понятно объясняла и дала рекомендации. Анна Борисовна очень квалифицированная, добрая, внимательная и приветливая. Прием длился полчаса. Врача нашла на сайте в интернете. Буду обращаться повторно. Рекомендую данного специалиста.

Мне все понравилось. Людмила Ивановна отзывчивый, внимательный врач. Я осталась очень довольна приёмом. Она на приёме выписала мне рекомендации и лечение. Специалист уделил мне достаточно времени на приёме. Я обязательно обращусь к ней повторно.

Мнение у меня осталось положительным, лично мне врач понравилась доктор, претензий у меня нет никаких. Во-первых, я приехал на консультацию, затем Чирская Мария Александровна провела осмотр. В итоге, она порекомендовала какими медикаментами пользоваться для того, чтобы устранить то, что меня беспокоило, так что все было нормально. Скажем прием длился минут 20-30, затем я подождал, врач написала заключение, вышла в холл, где все уже мне заново прочитала, все объяснила, то есть расшифровала анализы по результатам осмотра. Общалась очень хорошо и тактично. Нареканий вообще ноль, нет никаких. Я не могу сомневаться в ее профессионализме, пока она назначила лечение, через неделю примерно, когда пройду курс лечения, тогда уже определю правильно было назначено лечение или нет. Если возникнет такая необходимость, то я, конечно же, посоветую такого доктора. Я считаю, что Мария Александровна — это очень приятный, замечательный врач.

Пользователь (НаПоправку)
Хочу сказать огромное спасибо Татьяне Сергеевне за профессионализм и неравнодушное отношение! Была на приёме 26 января с подозрением на активный процесс по токсоплазмозу при беременности (был положительный анализ на IG M, полученный в одном из известных стационаров города). Проанализировав всё данные, Татьяна Сергеевна усомнилась в достоверности анализа и расписала мне план действий по перепроверке. А самое главное — успокоила, придала уверенности, что всё будет хорошо, дала полезные советы. И действительно, всё оказалось так, как предполагал доктор: при перепроверке в Боткина у меня не нашли ничего. Спасибо огромное, Доктор!

Выражаю признательность нейроурологу Кротовой Наталье Олеговне за внимательный и индивидуальный подход к лечению, за компетентность и желание помочь. По итогам нескольких посещений самые высокие оценки и впечатления! Отличный доктор. Спасибо.

Была на приеме у врача-эндокринолога Дарьи Михайловны Сурженко. Очень внимательный, интеллигентный и чуткий врач! Были проблемы, связанные с деятельностью гормонов щитовидной железы. Прошло совсем немного времени, а уже улучшены показатели, самочувствие и настроение. Обязательно буду рекомендовать знакомым, так как знаю по себе, насколько сложно найти хорошего специалиста в данной сфере. Спасибо администрации «H-Clinic» за профессионализм и подбор врачей с таким колоссальным опытом! Отличная клиника.
Имеются противопоказания,
необходима консультация специалиста
Отрубевидный лишай (син.: разноцветный лишай, pityriasis versicolor, pityriasis furfuracea) — грибковое заболевание кожи, характеризующееся поражением рогового слоя эпидермиса. Возбудителем данного заболевания является гриб Pityrosporum orbiculare или P. ovale. Однако вопрос о том, представляют ли обе эти формы один организм на разных этапах его развития или являются обособленными видами, до конца не решен. В настоящее время принято считать, что обе микроморфологические разновидности P. оrbiculare и P. ovale представляют различные стадии в жизненном цикле гриба. При этом его овальная форма — P. ovale чаще встречается на коже волосистой части головы, а круглая — P. orbiculare — на коже туловища [25]. Правильная таксономическая идентификация липофильных дрожжей, вызывающих данное заболевание, до сих пор является предметом дискуссий. Некоторые ученые предпочитают название Pityrosporum orbiculare, другие же — Malassezia furfur. Благодаря молекулярным технологиям в настоящее время установлено 10 видов рода Malassezia. Ogunbiyi A. O. и George A. O. (2005) выделили наиболее часто встречаемые виды Malassezia: М. furfur, M. symboidalis, M. obtusa, M. globosa, M. restricta, M. slooffiae и M. pachydermatis [12, 15, 17].
В результате проведенного ими анализа установлено, что причиной развития отрубевидного лишая у людей чаще всего является M. globosa. Hort W. и соавт. (2006), обследовав 112 пациентов с диагнозами себорейный дерматит, атопический дерматит, разноцветный лишай и СПИД, установили, что у данных больных присутствовали различные виды грибов Malassezia. По данным авторов, M. globosa являлась наиболее патогенной разновидностью и чаще регистрировалась у ВИЧ-положительных пациентов и больных разноцветным лишаем. В группе больных себорейным дерматитом наряду с M. globosa выделялась M. sympodialis.
Довольно длительно в научной литературе обсуждался вопрос о контагиозности гриба. Раньше считалось, что передача инфекции происходит либо при непосредственном контакте с больным, либо через зараженное белье. Данное наблюдение было основано на высокой распространенности этого заболевания среди лиц одной семьи. Однако в настоящее время доказано, что разноцветный лишай не обладает контагиозностью, и установлена генетическая предрасположенность к развитию кератомикоза: известные случаи семейного заболевания объясняются сходным типом кожи у членов семьи, находящихся в кровном родстве [6, 25, 28].
Возбудитель разноцветного лишая выделяется у 10–15% населения, причем в 2 раза чаще у мужчин. Заболевание в основном развивается в возрасте 15–40 лет. Для данного микоза характерно ухудшение в летнее время, возможны случаи спонтанного излечения. У некоторых пациентов заболевание приобретает хроническое, склонное к рецидивам течение. Однако в большинстве случаев P. orbiculare (ovale) проявляет свои патогенные свойства только в юношеском возрасте [1, 2, 6, 9]. P. orbiculare (ovale) — липофильный гриб, поэтому интенсивность заселения кожи связана с функцией сальных желез. В частности, у детей младше 5 лет гриб не обнаруживается вовсе, в то время как у 15-летних он выявляется в 93% случаев. Далее с возрастом процент обнаружения Р. orbiculare уменьшается, что еще раз подтверждает предположение о взаимосвязи между присутствием гриба и функциональной активностью сальных желез [6, 26]. Первичным местом локализации кератомикоза являются устья сально-волосяных фолликулов, здесь гриб размножается, образуя колонии в виде желтовато-бурых точек. Грибы концентрируются вокруг сальных желез, используя их секрет как источник жирных кислот, необходимых для их роста и развития. Повышенная влажность воздуха также содействует патогенности гриба, о чем свидетельствует высокая распространенность разноцветного лишая среди населения тропических и субтропических стран. Так, частота заболеваемости в умеренном климате составляет 2%, в тропическом и субтропическом — до 40% случаев [6, 16, 19, 24, 26].
Являясь дрожжеподобным грибом, Р. orbiculare обладает многими качествами, присущими данной группе грибов. В частности, заболевание развивается при трансформации сапрофитной формы в патогенную при особых, благоприятных обстоятельствах. Развитию заболевания способствуют: повышенная потливость, себорея, уменьшение физиологического шелушения кожи, пониженное питание, патология внутренних органов. Разноцветный лишай — своеобразный маркер сахарного диабета, туберкулеза, ревматизма, СПИДа. При этих заболеваниях его обнаруживают у 52–63% больных. Если отрубевидный лишай развивается на фоне туберкулеза, лимфогрануломатоза и других заболеваний, сопровождающихся потливостью, возрастных ограничений не существует и клинические признаки данного дерматоза могут наблюдаться в любом возрасте [6]. В литературе описывался случай разноцветного лишая, диагностированного у трехмесячного ребенка, больного лейкемией [23].
В последние десятилетия отмечаются гематогенные инфекции, обусловленные M. furfur, они описаны у ослабленных и иммуносупрессированных больных, особенно после трансплантации органов, а также у детей неонатального возраста, получавших липиды через центральный венозный катетер [1, 11, 13, 24].
Наличие у P. orbiculare перекрестно реагирующих антигенов с грибами рода Candida провоцирует развитие аллергических реакций немедленного, иммунокомплексного и замедленного типов. Исследованиями, проведенными различными авторами, доказано, что одним из основных факторов риска формирования осложненных форм атопического дерматита в раннем возрасте у детей является преобладание грибов рода Мalassezia. Присоединение ассоциированной грибковой инфекции изменяет клиническую картину атопического дерматита, которая характеризуется более тяжелым течением, распространенным процессом и резистентностью к традиционной терапии [10, 16, 27]. Согласно наблюдениям Mayser P. и соавт. (2000) у пациентов с колонизацией P. orbiculare на волосистой части головы и на шее чаще регистрировались специфические антитела IgE, чем у пациентов с локализацией на коже туловища. Кроме того, автор установил, что пациенты с Malassezia чаще жаловались на диффузное поредение волос.
Имеются данные, подтверждающие роль P. orbiculare в развитии себорейного дерматита. В результате своей жизнедеятельности эти грибы расщепляют триглицериды кожного сала до свободных жирных кислот, и те в свою очередь являются прямой причиной дерматита на поверхности кожного покрова, однако это предположение еще требует доказательств [8]. В частности, получена экспериментальная модель себорейного дерматита путем втирания в кожу испытуемых культуры P. orbiculare. В дальнейшем отмечен регресс экспериментального дерматита под воздействием различных антимикотических препаратов, что подтвердило этиологическую роль P. orbiculare при себорейном дерматите. При этом, если в норме микрофлора волосистой части головы содержит 46% этого грибка, то при перхоти она на 74% состоит из них, а при себорейном дерматите количество грибов достигает 83% [6, 28].
Необходимо помнить, что себорейный дерматит, ассоциированный P. orbiculare (ovale), может быть единственным самым ранним проявлением СПИДа. По данным зарубежных авторов, от 30% до 80% пациентов с ВИЧ-инфекцией имеют себорейный дерматит, по сравнению со здоровыми молодыми людьми, у которых данный дерматоз диагностировался лишь в 3–5% случаев. Для СПИД-ассоциированного себорейного дерматита характерны стойкость к проводимой терапии и папулезные высыпания, напоминающие псориаз [1, 8, 9, 13].
Клиническая картина заболевания. Дебют заболевания характеризуется появлением желтоватых точек, приуроченных к устью волосяных фолликул. Первичным морфологическим элементом является пятно розово-желтого цвета, изменяющееся постепенно до коричнево-желтого, на поверхности которого находятся отрубевидные чешуйки. Для элементов характерен периферический рост и, впоследствии, слияние в более крупные очаги с фестончатыми краями. При длительном течении микоза очаги поражения могут занимать обширные участки кожного покрова. Со временем окраска очагов может варьировать от белого цвета до темно-бурого, это послужило основанием для второго названия лишая — разноцветный. Поверхность высыпаний покрыта отрубевидными чешуйками, которые при поверхностном осмотре малозаметны, однако при поскабливании легко возникает шелушение (симптом Бенье). Поскольку излюбленная локализация приурочена к «себорейным зонам», поражаются верхняя половина туловища и волосистая часть головы. Дополнительными критериями диагностики служат, хорошо известные врачам, йодная проба Бальцера и золотисто-желтое или буроватое свечение под лампой Вуда, а также обнаружение возбудителя при микроскопическом и культуральном исследованиях [1, 2, 5, 6, 9].
Особенностью клинической картины отрубевидного лишая является наличие псевдолейкодермы. Мнение ученых о причинах возникновения неравномерной окраски кожи при данном дерматозе разделилось. Некоторые исследователи считают, что P. orbiculare (ovale) в процессе окисления ингибирует активность тирозиназы, что приводит к уменьшению синтеза меланина и клинически проявляется возникновением истинной лейкодермы [6]. По мнению других авторов, разрыхленный роговой слой на очагах поражения препятствует проникновению ультрафиолетовых лучей в глубину эпидермиса. Поэтому пораженные очаги после удаления чешуек во время водных процедур становятся более светлыми, чем окружающая здоровая кожа [2, 9].
Как правило, диагностика не представляет затруднений, однако имеется несколько моментов, на которые необходимо обратить внимание практикующему врачу. Во-первых, у лиц, получавших лечение и прошедших облучение ультрафиолетовыми лучами, проба Бальцера будет отрицательной. Во-вторых, выявление участков поражения на волосистой части головы имеет практическое значение: если врач не обратит внимания на данную локализацию кератомикоза, то возможна большая вероятность рецидива. Для диагностики очагов поражения на волосистой части головы используют лампу Вуда (очаги имеют зеленовато-желтое, желтовато-коричневое или буроватое свечение). В-третьих, розовато-коричневые пятна едва заметны на белой коже, поэтому при осмотре на них часто не обращают внимания, но летом при наличии загара они становятся более заметными. И последний нюанс: у лиц без иммунного дефицита изолированные пятна не превышают, как известно, размеров 1–1,5 см в диаметре, но при выраженном иммунодефиците они могут достигать величины 5 см в диаметре. При этом отмечаются не только диссеминированный характер, но и насыщенная пигментация и инфильтрация элементов разноцветного лишая. У больных СПИДом разноцветный лишай чаще проявляется как себорейный дерматит, реже как атопический дерматит и множественные фолликулиты на участках кожи с явлениями васкулита и некротического компонента.
Атипичное течение разноцветного лишая описывали различные авторы [11, 14]. К редчайшим проявлениям разноцветного лишая относится поражение кожи подошв. В отечественной литературе о такой локализации сообщает Руковишникова В. М. (1999), которая в своей монографии ссылается на наблюдения В. П. Жирковой (1977) 16-летнего мальчика с гипергидрозом, у которого наряду с высыпаниями разноцветного лишая в типичных местах (грудь, спина, шея, лицо) имелись очаги микоза на подошвах. Отмечена выраженная торпидность очагов поражения этой необычной локализации. Даже при прошествии четырех месяцев лечения сохранялись невоспалительные буроватые пятна неправильной формы и очертаний на пятках и в переходной складке от пальцев к подошве.
Дифференциальную диагностику отрубевидного лишая проводят с сифилисом (с сифилитической розеолой и лейкодермой). Диагноз сифилиса подтверждают положительными результатами классических серологических реакций (КСР), реакцией иммобилизации бледных трепонем (РИБТ), реакцией иммунофлюоресценции (РИФ). Кроме того, розеола при вторичном сифилисе имеет розовато-ливидный оттенок, исчезает при диаскопии, не шелушится, не флюоресцирует в свете люминесцентной лампы, проба Бальцера отрицательная.
При сифилитической лейкодерме не бывает сливных гиперпигментированных пятен и микрополициклических краев. Для сифилитической розеолы характерна преимущественная локализация на туловище и верхних конечностях, что определяет некоторую сходность клинической картины, однако при сифилитическом поражении нет склонности к росту и слиянию элементов. Пятно при розеоле имеют сосудистое происхождение, отсутствует шелушение, не сопровождается субъективными ощущениями, проба Бальцера отрицательная.
Разноцветный лишай следует отличать от розового лишая Жибера, при котором эритематозные пятна островоспалительные, округлых или овальных очертаний, со своеобразным шелушением в центре по типу «медальонов», имеется «материнская» бляшка. Высыпания располагаются симметрично по линиям Лангера. Края центральной, шелушащейся, части бляшки окружены воротничком из чешуек. Вокруг материнской бляшки видны многочисленные вторичные высыпания.
Pityrosporum-фолликулит (Мalassezia-фолликулит) — инфекция волосяного фолликула, вызванная дрожжевыми грибами, теми же, что вызывают отрубевидный лишай. Данное заболевание представляет собой отдельно расположенные, иногда зудящие папулосквамозные высыпания, локализующиеся главным образом на верхней половине туловища и плечах. Pityrosporum-фолликулитом болеют чаще лица молодого и среднего возраста и женщины. Первично появляется фолликулярная окклюзия, которая вторично сопровождается усилением роста гриба. Предрасполагающими факторами являются сахарный диабет, а также прием антибиотиков широкого спектра действия или кортикостероидов. Заболевание может проявляться на лбу и имитировать стойкое акне. Клиническая картина представлена бессимптомными или слегка зудящими куполообразными фолликулярными папулами и пустулами диаметром 2–4 мм. Данный дерматоз больше распространен в тропиках, где проявляется фолликулярными папулами, пустулами, узлами и кистами. Отличительной особенностью Pityrosporum-фолликулита является отсутствие комедонов, торпидность к терапии и локализация в области лба. По данным Томас П. Хэбиф (2006) очень часто больных с Pityrosporum-фолликулитом принимают за больных акне. По мнению автора, данное заболевание следует подозревать у пациентов молодого и среднего возраста с фолликулярными очагами, расположенными на туловище, и с жалобами на зуд.
Лечение. Поскольку данное заболевание развивается при трансформации сапрофитной формы гриба в патогенную при особых, благоприятных обстоятельствах, необходимо, в первую очередь, выявить провоцирующие факторы. Разноцветный лишай является маркером сахарного диабета, туберкулеза, ревматизма, СПИДа. Поэтому при обследовании больного нужно провести соответствующие исследования. Особое внимание следует уделять лицам, не попадающим в возрастную категорию от 15 до 45 лет. Часто развитие стойкой клинической картины отрубевидного лишая вызвано химиотерапией у онкологических больных. Как правило, после окончания курса интенсивного лечения у таких пациентов происходит спонтанное самоизлечение.
Как уже упоминалось выше, отрубевидный лишай характеризуется поражением поверхностного слоя эпидермиса — рогового. Следовательно, начинать лечение кератомикоза нужно с наружных средств. Лекарственные препараты для лечения отрубевидного лишая можно разделить на несколько групп:
-
кератолитические средства;
-
фунгицидные препараты;
-
средства, содержащие цинк пиритионат;
-
комбинированные средства.
Терапия разноцветного лишая зависит от распространенности и локализации очагов поражения. Раньше в лечении данного микоза использовались кератолитические средства: 2–5% салициловый спирт или спиртовой раствор резорцина 2 раза в день. Современные методы терапии включают фунгицидные препараты из группы азолов. Установлено, что под воздействием антимикотических лекарств через 24 часа происходит дегидратация и вакуолизация цитоплазмы в клетке гриба, просветление клеточной стенки, от которой через 48 часов остается только тень. Поэтому именно специфическому противогрибковому лечению чаще отдается предпочтение, чем кератолитическим препаратам.
Учитывая поверхностность поражения кожи кератомикозом, предпочтительнее использовать фунгицидные средства в виде растворов (клотримазол, бифоназол, циклопирокс, нафтифин (Экзодерил), тербинафин (Ламизил)) или эконазол в виде порошка, выпускаемого под торговым названием «Ифенек», который наносят на пораженные участки кожи и слегка втирают. Более удобной формой применения лекарственного вещества является спрей (Ламизил, Термикон). Все антимикотические растворы при лечении отрубевидного лишая назначаются 2 раза в сутки в течение 1 недели. Кетоконазол обладает более высокой активностью в отношении P. ovale, подавляя его рост в концентрациях, в 25–30 раз меньших, чем остальные противогрибковые препараты, и в несколько раз меньших, чем любые системные антимикотики. При нанесении местных форм кетоконазола на кожу эффективные концентрации сохраняются внутри и на поверхности эпидермиса в течение 72 часов после отмены препарата, что объясняется сродством препарата к кератинизированным тканям.
Пиритион цинка также оказывает прямое противогрибковое действие. На сегодняшний день механизм терапевтического воздействия пиритиона цинка связывают не только с цитостатическим, но и с противогрибковым, антимикробным действием. Эффективность препаратов, содержащих пиритион цинка, к дрожжеподобным грибам изучена многими авторами [1, 3, 4]. К таким препаратам относятся Псорилом и Скин-кап, выпускаемые в двух формах: спрей и крем. В дальнейшем эти средства могут быть использованы больными в качестве профилактических средств не реже 1 раза в 2 недели. Уступая кетоконазолу, пиритион цинка превосходит по противогрибковой активности другие препараты, в том числе сульфид селена и некоторые имидазолы. В последнее десятилетие шампуни на основе цинка (Head and shoulders, Фридерм цинк) являются широко используемыми препаратами для лечения перхоти. Таким образом, наиболее эффективными лекарственными средствами при лечении отрубевидного лишая являются антимикотические средства и пиритион цинка.
При поражении грибком волосистой части головы применяются лечебные шампуни, содержащие фунгицидные средства (Низорал, Себазол, Дюкре Келюаль DS, Кетоконазол), которые назначаются ежедневно с экспозицией на 2–5 минут в течение 7–10 дней. Лечение шампунями, содержащими деготь (Псорилом), эффективно при наличии себорейного дерматита, для устранения таких проявлений, как инфильтрация, отек, шелушение, эритема.
К комбинированным препаратам можно отнести шампуни: Нодэ DS плюс, который содержит салициловую кислоту, климбазол, пиритион цинка, и Кето плюс на основе кетоконазола и пиритиона цинка.
Системное лечение показано пациентам с распространенной формой заболевания, которые не реагируют на местную терапию или у которых часто наблюдаются рецидивы. Интраконазол назначают в дозе 200 мг 2 раза в день на один день или по 200 мг каждый день в течение 5 дней. Препарат принимают с пищей для улучшения адсорбции. Кетоконазол принимают в дозе 400 мг однократно или по 200 мг ежедневно в течение 5 дней за завтраком, запивая фруктовым соком. Флуконазол назначают в дозе 150 мг (2 капсулы в неделю в течение 4 недель или 2 капсулы в качестве начальной дозы, что повторяют через 2 недели). При медленном разрешении процесса курс системных антимикотиков можно повторить через 2 недели. Пациенту не рекомендуется принимать ванну в течение 12 часов после лечения, т. к. воздержание от водных процедур позволяет лекарству накопиться в коже. Некоторые авторы рекомендуют для предотвращения рецидивов ежедневную смену одежды в течение одного месяца. Больные должны смириться, что остаточная гипопигментация, как следствие псевдолейкодермы, держится довольно длительное время.
В лечении Pityrosporum-фолликулита следует придерживаться тех же принципов, что и в терапии отрубевидного лишая, но предпочтительнее сочетать системный кетоконазол (по 200 мг ежедневно в течение 4 недель) с наружными противогрибковыми средствами.
Литература
-
Кожные болезни: Диагностика и лечение / Томас П. Хэбиф; пер. с англ.; Под общ. ред. акад. РАМН, проф А. А. Кубановой. М.: МЕДпресс-информ, 2006. 672 с.
-
Кожные и венерические болезни: Справочник / Под ред. О. Л. Иванова. М.: Медицина, 1997. 352 с.
-
Мокроносова М. А., Пыж В. В., Кашаева О. В., Резников О. В. Терапевтический эффект активированного цинка пиритиона у больных с синдромом атопического дерматита / экземы с сенсибилизацией к дрожжеподобным грибам // Российский аллергологический журнал. 2004, № 3. С. 83–87.
-
Мошкалова И. А., Михеев Г. Н., Соколовский Е. В. и др. Пузырные дерматозы. Псориаз. Современные методы лечения. С.-Пб: Сотис, 1999. 133 с.
-
Новиков А. И., Логинова Э. А. Болезни кожи инфекционного и паразитарного происхождения. М.: Медицинская книга, Н. Новгород: Из-во НГМА, 2001. 283 с.
-
Потекаев Н. Н., Новиков А. Г. Разноцветный лишай. Современный взгляд на старую проблему // Российский журнал кожных и венерических болезней. 2004, № 2. С. 42–45.
-
Руковишникова В. М. Микозы стоп. М.: МСД, 1999. 317 с.
-
Суколин Г. И. Себорейный дерматит: новое в этиологии и лечении // Русский медицинский журнал. 1998; 6: 382–384.
-
Хабиб О. Н. Микозы гладкой кожи // Consilium Medicum, 2002, том 2, № 4.
-
Хаертдинова Л. А. Медико-социальные аспекты атопического дерматита у детей, осложненного вторичной инфекцией. Автореф. дис. … канд. мед. наук. 2006. 22 с.
-
Aljabre S. H. Intertriginous lesions in pityriasis versicolor // J Eur Acad Dermatol Venereol 2003? 17 (b): 659–662.
-
Crespo-Erchiga V., Florencio V. D. Malassezia yeasts and pityriasis versicolor // Curr Opion Infect Dis. 2006; 19 (2): 139–147.
-
Christian Schnake S., Hector Gutierrez B., Marcos Saez G., Mario Becker C. Tinea versicolor. Pitiriasis versicolor en lactantes menores Rev // Chil. Pediatr. 1988, 59 (1); 50–52.
-
Darling M. J, Lambiase M. C, Young R. J. Tinea versicolor mimicking pityriasis rubra pilaris // Gutis. 2005; 75 (5):265–267.
-
Gemmer C. M., DeAngelis Y. M., Theelen B., Boekhout T., Dawson Jr. T. L. Differentiation of three biotypes of Malassezia species on human normal skin. correspondence with M. globosa, M. sympodialis and M. restricta // Mycopathologia. 1999; 145 (2): 69–74.
-
Hort W., Nilles M., Mayser P., Edward M., DeSimone R. Ph. Common Superficial Fungal Infections // US Pharmacist. 1999, 24 (4).
-
Mayser P., Gross A. IgE antibodies to Malassezia furfur, M. sympodialis and Pityrosporum orbiculare in patients with atopic dermatitis, seborrheic eczema or pityriasis versicolor, and identification of respective allergens // Acta Derm Venereol. 2000; 80 (5): 357–361.
-
Naseri M., Namazi M. R. Fast, noninvasive method for molecular detection and differentiation of Malassezia yeast species on human skin and application of the method to dandruff microbiology // J Clin Microbiol. 2002; 40 (9): 3350–3357.
-
Nematian J., Ravaghi M., Gholamrezanezhad A., Nematian E. Isolated scalp involvement with pityriasis versicolor alba (pityrias versicolor albus capitis) in a patient from a dry, temperate region // Dermatol Online J. 2003; 9 (3): 17.
-
Nenoff P., Haustein U. F. Effect of anti-seborrhea substances against Pityrosporum ovale in vitro // Hautarzt, 1994, v. 45 (7), p. 464–467.
-
Ogunbiyi A. O., George A. O. Pityriasis versicolor: Current concepts in Aetiology and Management // Niger Postgrad Med J. 2005; 12 (3): 183–188.
-
Parry M. E., Sharpe G. R. Seborrhoeic dermatitis is not caused by an altered immune response to Malassezia yeast // Br. J. Dermatol. 1998; 139: 254–263.
-
Schoepfer C., Carla H., Bezou M. J. // Arch. Pediatr. 1995. Vol. 2, № 3. P. 245–248.
-
Silverberg N. B., Sidbury R., Mancini A. J. Childhood molluscum contagiosum: experience with cantharidin therapy in 300 patients // J Am Acad Dermatol. 2000; 43: 503–507.
-
Shuster S. The aetology of dandruff and the mode of action of therapeutic agents // Br. J. Dermatol. 1984; 111: 235–242.
-
Tarazooie B., Kordbacheh P., Zaini F., Zomorodian K., Saadat F., Zeraati H., Hallaji Z., Rezaie S. Study of the distribution of Malassezia species in patients with pityriasis versicolor and healthy individuals in Tehran, Iran // BMC Dermatol. 2004; 4: 5.
-
Thoma W., Kramer H. J., Mayser P. Pityriasis versicolor alba // J Eur Acad Dermatol Venereol. 2005; 19 (2): 147–152.
-
Wikler J. R., Nieboer C., Willemze R. Quantitative skin cultures of Pityrosporum yeasts in patients seropositive for the human immunodeficiency virus with and without seborrhoeic dermatitis // J. Am. Acad. Dermatol. 1992; 27: 37–39.
Ю. А. Галлямова, доктор медицинских наук, доцент
ГОУ ДПО РМАПО, Москва
Контактная информация об авторах для переписки: derma2006@yandex.ru
Лишай отрубевидный
- Описание
- Обследование
- Лечение
Определение
Отрубевидный лишай – это поверхностный микоз кожи (кератомикоз), вызываемый дрожжеподобными грибами рода Malassezia, которые преимущественно поражают кожу туловища.
Синонимы
pityriasis furfuracea, lichen versicolor, разноцветный лишай.
Эпидемиология
Возраст: любой, чаще в 17-50 лет, почти не встречается у детей в возрасте до 5 лет. Пол: не имеет значения.
Анамнез
На фоне воздействия провоцирующих факторов (жаркий влажный климат, гипергидроз, сахарный диабет, ожирение и др.) на коже туловища появляются пятна различных оттенков коричневого цвета, которые постепенно увеличиваются в размерах и отрубевидно шелушатся при поскабливании. Под воздействием солнечного излучения пятна разрешаются, оставляя очаговую гипопигментацию.
Течение
постепенное начало с последующим хроническим течением от нескольких месяцев до многих лет. Возможно разрешение под действием УФО. После проведенного лечения на фоне продолжающегося воздействия провоцирующих факторов могут быть рецидивы.
Этиология
возбудители отрубевидного лишая – диморфные липофильные дрожжеподобные грибы рода Malassezia: Malassezia furfur и Malassezia globosa. Для грибов рода Malassezia типичен диморфизм, т.е. способность пребывать как в дрожжевой, так и в мицелиальной (патогенной) форме. Они являются представителями нормальной микрофлоры кожи, но под воздействием провоцирующих (предрасполагающих) факторов приобретают патогенные свойства. Контагиозность заболевания незначительная, возможна передача инфекции (при наличии предрасполагающих факторов) как при прямом контакте с больным человеком (например, половом), так и через предметы: спортивные снаряды, общую одежду, постельное бельё, полотенца и др.
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- иммунодефицитные состояния;
- служба в армии (пребывание в другом организованном коллективе);
- занятия спортом;
- ношение чужой одежды и обуви;
- жаркий влажный климат (ношение при этом тесных брюк из синтетической ткани);
- гипергидроз (повышенная потливость);
- ожирение;
- случайная половая связь;
Жалобы
Отсутствуют или беспокоит наличие сыпи, иногда жжение (зуд) в месте высыпаний, нередко – повышенная потливость.
Дерматологический статус
процесс поражения кожи носит распространенный (редко – локализованный) характер, высыпания могут располагаться изолированно, но чаще сливаются.
Элементы сыпи на коже
- пигментное(-ые) пятно(-а) светло-коричневого, розово-коричневого или красно-коричневого цвета, округлой формы, около 1-2 см в диаметре, с чёткими границами, с гладкой или отрубевидно шелушащейся поверхностью, реже обнаруживающее симптом скрытого шелушения (появление видимых глазом чешуек при поскабливании пятна). Проба Бальзера (при смазывании пятна и окружающей кожи спиртовым раствором йода или анилиновой краски пигментированная кожа окрашивается значительно ярче, чем здоровая) положительна. Пятна или постепенно увеличиваются в размерах, сливаясь друг с другом, или разрешаются, оставляя после себя вторичные гипопигментные пятна (особенно на фоне УФО);
- отрубевидные чешуйки серого или серебристо-белого цвета на поверхности пигментного пятна;
- вторичные гипопигментые пятна около 1-2 см в диаметре, с чёткими границами и гладкой поверхностью, которые постепенно пигментируются;
Элементы сыпи на слизистых
Отсутствуют.
Придатки кожи
не изменены.
Локализация
верхняя часть груди, спины (в области лопаток), плечи, шея, живот, подмышечные впадины, паховая область, бедра, половые органы. На кистях и стопах, а также на лице поражения не встречаются
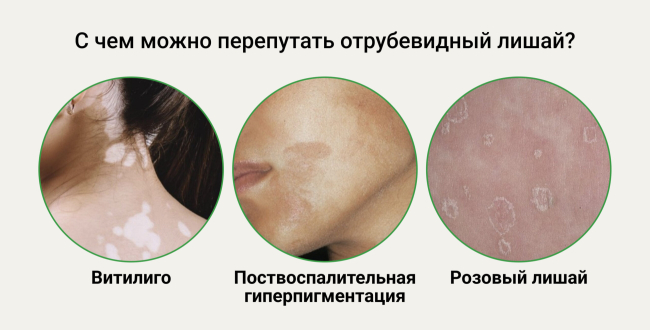
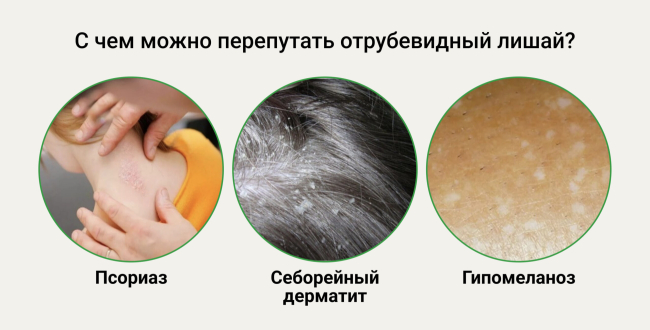
Дифференциальный диагноз
Розовый лишай, эритразма, себорейный дерматит, каплевидный псориаз, микоз гладкой кожи, витилиго, вторичный сифилис (пигментный сифилид).
Сопутствующие заболевания
гипергидроз; сахарный диабет; синдром (болезнь) Кушинга; тиреотоксикоз; болезнь Ходжкина (лимфогранулематоз); туберкулез (включая туберкулёзную волчанку); ожирение; ВИЧ; иммунодефицитные состояния (не ВИЧ-обусловленные); атопический дерматит, себорейный дерматит.
Диагноз
Клиническая картина, подтверждённая результатами люминесцентного исследования и/или микроскопии.
Патогенез
Липофильные дрожжеподобные грибы рода Malassezia являются представителями нормальной микрофлоры кожи. Под воздействием провоцирующих (предрасполагающих) факторов они начинают активно размножаться и приобретают патогенные свойства, поражая роговой слой эпидермиса и волосяные фолликулы. Нарушение пигментации кожи у больных отрубевидным лишаем обусловлено способностью грибов рода Malassezia вырабатывать липоксигеназу, которая окисляет ненасыщенные жирные кислоты кожного сала в дикарбоновые кислоты. Дикарбоновые кислоты ингибируют тирозиназу меланоцитов, что приводит к снижению синтеза меланина и гипопигментации. Специфический иммунный ответ на Malassezia состоит из двух компонентов: клеточного и гуморального. В нескольких работах было показано, что клетки комменсалов, присутствующих на коже, окружены различными иммуноглобулинами (IgG, IgM, IgE, sIgA), эти же виды специфичных к Malassezia антител присутствуют и в сыворотках крови как у здоровых людей с носительством грибов, так и у больных различными кожными заболеваниями. Особенность продукции IgE-антител к Malassezia типична только для больных с атопическим дерматитом, особенно с поражением верхней части тела. Клеточный ответ характерен для такового при кожных микозах. Однако свойство Malassezia к супрессивному влиянию на факторы клеточного иммунитета позволяют выживать этому роду грибов в качестве комменсалов и присутствовать на коже, не вызывая воспаления при многих заболеваниях.
Материал подготовил: , дерматовенеролог, дерматоонколог, дерматокосметолог. Доктор медицинских наук, доцент
Грибок
Отрубевидный (разноцветный) лишай
Отрубевидный лишай — это грибковое заболевание поверхностных слоёв кожи.
Автор статьи
Тамразова Ольга Борисовна
Д. м. н., профессор РАН, профессор кафедры дерматовенерологии с курсом косметологии ФНМО Медицинского института ФГАОУ ВО РУДН Министерства науки и высшего образования РФ, г. Москва.
Отрубевидный лишай – что это?
Аудиоверсия страницы:
Отрубевидный лишай не опасен и не заразен, а также не несёт в себе серьёзных осложнений. Однако членам одной семьи или людям, находящимся в близком контакте, необходимо пользоваться индивидуальными средствами гигиены (полотенца). Микроорганизмы, провоцирующие появление отрубевидного лишая, начинают активно размножаться и вызывать заболевание при наличии у человека предрасполагающих факторов. Это заболевание требует лечения и контроля со стороны врача в целях предупреждения развития хронической формы1, 2, 3.
Что такое отрубевидный лишай и как его лечат? Смотрите короткое видео с кандидатом медицинских наук, клиническим фармакологом Кукесом Ильей Владимировичем
Симптомы отрубевидного лишая
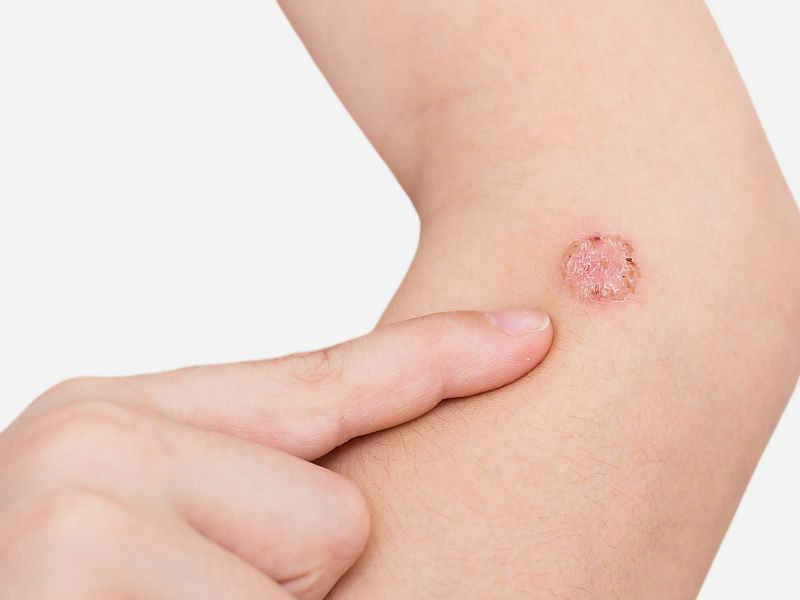
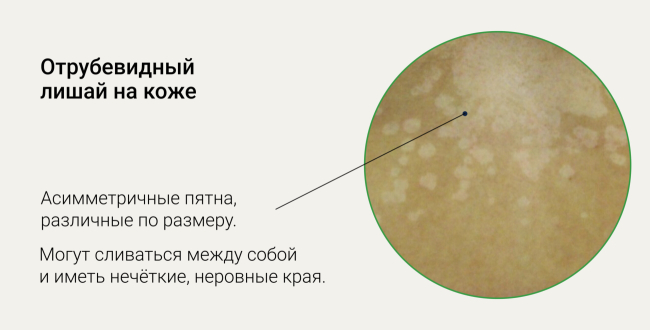
Визуально отрубевидный лишай проявляется на коже в виде алых ассиметричных пятен, различных по размеру. Они могут сливаться между собой и иметь нечёткие, неровные края4, 9, 10, 11.
Их цвет может варьироваться от белого до желтого, светло-коричневого, темно-коричневого, серо-черного или розовато-красного.
Дефект кожи (пятна) встречаются в >80% случаев заболевания, вызывая психологический дискомфорт пациента.
В ряде случаев к грибковому заболеванию может присоединяться другая, так называемая «вторичная» инфекция. Симптомом наличия вторичной инфекции может быть шелушение на поверхности кожи и зуд.
Хроническая форма отрубевидного лишая
Зачастую люди, подверженные воздействию грибка, не всегда обращаются к врачу-дерматологу.
Это может стать большой проблемой, так как заболевание переходит в хроническую форму, которую сложнее вылечить. Повышается риск рецидивов (повторных проявлений заболевания).
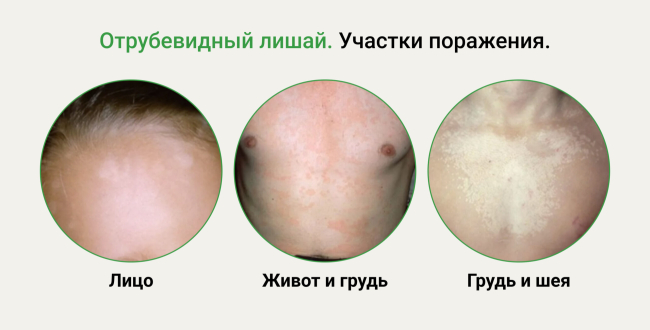
Локализация отрубевидного лишая
Лишай может локализоваться на гладком или волосистом участке кожи4.
Самые частые участки поражения — плечи, спина, живот, грудь, шея. Реже поражаются области паха, лица, кистей, слизистых оболочек.
Поражение волосяного покрова
При поражении волосистой части головы сначала появляются пятна розового, затем желтоваторозового, позже коричневого или красно-коричневого цвета; на их поверхности наблюдается мелкопластинчатое шелушение, похожее на отруби (отрубевидный лишай), легко определяемое при поскабливании. Отрубевидное шелушение связано с разрыхлением поверхностного слоя кожи грибом.
Возбудители отрубевидного лишая
Возбудителями отрубевидного лишая являются диморфные липофильные дрожжи рода Malassezia – представители типичной кожной микрофлоры. Наиболее часто обнаруживаются Malassezia globosa, M. sympodialis и M. furfur, реже – M. slooffiae, M. restricta и M. Obtusa4. Установлено, что около 90% здоровых людей являются носителями сапрофитной формы гриба4.
Для выявления вида гриба Malassezia проводится микроскопическое исследование соскоба кожи. Из пораженного участка кожи соскабливают частички, затем соскоб передают в лабораторию, где устанавливают конкретный вид грибка у пациента.
Как лечить лишай вызванный грибами? Смотрите в двухминутном видео с доктором медицинских наук, профессором РАН Ольгой Борисовной Тамразовой.
Другие названия отрубевидного лишая
У заболевания «отрубевидный лишай» существуют другие названия:
- Разноцветный лишай
- Питириаз красный волосяной отрубевидный
Присутствие в названии слов «красный», «разноцветный», «отрубевидный» обусловлено появлением на коже оранжево-красных участков с шелушением, похожих на отруби. Живут грибы рода Малассезия не только на коже, но и в сально-волосяных фолликулах – это объясняет слово «волосяной» в названии.
90% здоровых людей являются носителями гриба, вызывающего отрубевидный лишай5.
Под влиянием различных факторов внешней среды или индивидуальных особенностей организма гриб может трансформироваться из безвредной формы в патогенную, которая вызывает заболевание.
Предрасполагающие факторы
Усугублять течение отрубевидного лишая и его проявления на коже могут неблагоприятные факторы. К ним относятся7, 8:
- Перегревания кожи, ношение излишне тёплой одежды, повышенная потливость (особенно у людей, живущих в странах с жарким и влажным климатом)
- Сниженный иммунитет на фоне стресса, неправильного питания и образа жизни
- Ряд специалистов отмечает негативное влияние использования косметических средств, не соответствующих исходному типу кожи пациента, а также влияние некоторых косметических процедур, таких как пилинги и скрабы
Отрубевидный лишай в основном поражает подростков и молодых людей в возрасте от 10 до 30 лет, но может встречаться у лиц любой возрастной категории, включая младенцев и пожилых людей. Чаще регистрируется у населения, проживающегов регионах с жарким и влажным климатом. Нет убедительных доказательств того, что пол или какая-либо конкретная этническая группа более восприимчивы4.
Отрубевидный лишай у ребенка
У детей данное заболевание возникает достаточно редко под действием тех же провоцирующих факторов, что и у взрослых, включая неправильный уход за кожей и нарушение правил гигиены.
Можно ли заразиться отрубевидным лишаем?
Заразиться отрубевидным лишаем от другого человека практически невозможно. Заболевание чаще развивается у людей с сопутствующими патологиями: хроническими болезнями легких и желудочнокишечного тракта, эндокринной патологией, вегетативнососудистыми нарушениями, иммунодефицитами различной природы4.
Диагностика отрубевидного лишая
Диагноз «отрубевидный лишай» ставится на основании клинической картины (симптомов заболевания), а также жалоб пациента12. Для более точной постановки диагноза врач-дерматолог проводит специальный тест, который называется «Проба Бальцера с йодом», а также проверяет «Симптом Бенье».
Также для диагностики врач-дерматолог может использовать лампу Вуда.
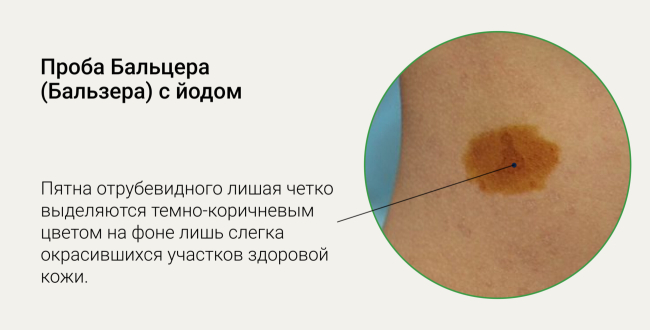
Проба Бальцера (Бальзера) с йодом
Участки кожи с мелкими пятнами с четкими границами смазывают 5% спиртовым раствором йода. Роговой слой кожи, пораженный грибком, быстро впитывает йод и окрашивается интенсивнее, чем другие участки. Пятна отрубевидного лишая четко выделяются темно-коричневым цветом на фоне лишь слегка окрасившихся участков здоровой кожи.
Такое свойство связано с разрыхленным нарушенным заболеванием верхним слоем кожи — эпидермисом, отличающимся большей проводимостью к окрашиванию.
Симптом Бенье
Врач выбирает открытый участок кожи, на котором отмечаются пятна. Далее с помощью доступных медицинских инструментов он проводит по пятнам в виде поскабливания. При наличии отрубевидного лишая будет характерно усиление шелушения кожи в месте поскабливания.
Лампа Вуда
Процедуру нужно проводить в тёмном помещении. Нормальная здоровая кожа в УФ-лучах не светится, а некоторые бактерии и грибки испускают характерное естественное свечение.
Как определить отрубевидный лишай в домашних условиях?
Для самостоятельной диагностики можно провести йодную пробу. Пораженные участки кожи – пятна смазывают 3-5% йодным раствором. Роговой слой эпидермиса, разрыхленный грибком, впитывает йод быстрее, за счет чего очаги поражения окрашиваются намного интенсивнее, чем здоровая кожа6. В результате отрубевидный лишай выделяется на фоне здоровой кожи темно-коричневой окраской.
Важно помнить, что точный диагноз может поставить только врач!
Одним из признаков отрубевидного лишая является неравномерный загар.
Грибок вызывает нарушение в выработке меланина – пигмента, отвечающего за загар. При наличии заболевания на коже могут появиться белые пятна, невосприимчивые к солнцу.
Зачем идти к врачу? Дифференциальная диагностика отрубевидного лишая
При возникновении симптомов заболевания необходимо обратиться к специалисту незамедлительно. На приеме врач-дерматолог проведет осмотр, проведет исследования, установит диагноз заболевания и назначит лечение.
Важно! Заниматься самолечением нельзя.
Существует ряд заболеваний, внешние признаки которых могут быть похожи на отрубевидный лишай4.
С чем можно перепутать отрубевидный лишай?
- Витилиго и белый лишай (витилиго характеризуется пятнами на коже без пигментации и без сопутствующего воспаления)
- Поствоспалительная гиперпигментация
- Розовый лишай
- Псориаз
- Себорейный дерматит
- Прогрессирующий макулярный гипомеланоз
- Сливной и сетчатый папилломатоз
- Отрубевидный лишай ротонда
- Белый пигментный отрубевидный лишай (чаще встречается у детей и подростков, а также характерно для людей с темным цветом кожи)
Лечение отрубевидного лишая
Главной задачей терапии заболевания является достижение стойкой ремиссии13, 14.
Для лечения отрубевидного лишая используют местные противогрибковые препараты, например, на основе сертаконазола (Залаин®).
В более сложных случаях могут назначаться противогрибковые препараты для приема внутрь.
Действующие вещества для лечения отрубевидного лишая
- Сертаконазол
- Бифоназол
- Кетоконазол
- Клотримазол
- Миконазол
- Тербинафин
- Оксиконазол
Препараты для лечения отрубевидного лишая выпускаются в различных формах: гель, крем, раствор, шампунь, таблетки. Правильное лечение может назначить только врач.
Сертаконазол (Залаин®Крем) для лечения отрубевидного лишая
Для лечения отрубевидного лишая часто используют лекарственные препараты на основе сертаконазола (Залаин® Крем).
Сертаконазол обладает тройным противогрибковым действием17, а именно способствует:
- Препятствованию роста и размножения грибов
- Гибели грибковой клетки
- Блокированию перехода грибов из пассивной формы в болезнетворную (только в отношении грибов рода Candida)
Проведено более 60 международных исследований, в которых продемонстрирована эффективность сертаконазола и его высокий профиль безопасности15.
Сертаконазол действует на все типы грибов-дерматофитов, которые являются причиной отрубевидного лишая.
Залаин® Крем для терапии отрубевидного лишая
Крем на основе сертаконазола (Залаин®) обладает противовоспалительным18 и противозудным19 действием, что особенно актуально при лечении лишая.
Оказывает тройной эффект: противогрибковый, противозудный, противовоспалительный
Применяется 1-2 раза в день
Где купить Залаин® Крем для терапии отрубевидного лишая
Рекомендации
Как действует Залаин®?
Сертаконазол (Залаин®) при контакте с клеткой гриба разрушает ее мембрану (защитную оболочку) и вызывает гибель гриба, а также блокирует его рост и размножение. При нанесении на кожу препарат не всасывается в общий кровоток, что повышает его профиль безопасности16.
Как применять Залаин®?
Крем с сертаконазолом (Залаин) наносят на пораженные участки кожи равномерным тонким слоем дважды в день с захватом примерно 1 см поверхности здоровой кожи16.
Сколько длится лечение?
Продолжительность лечения зависит от типа грибкового возбудителя и локализации заболевания. Как правило, симптомы заболевания исчезают через 2-4 недели. Рекомендуемая длительность лечения — 4 недели16.
Зачем нужен врач?
Следует обязательно проконсультироваться у врача-дерматолога. Во время проводимой терапии доктор внимательно анализирует динамику лечения, смотрит, как происходит регресс кожных поражений. В процессе наблюдений дерматолог может выявить у пациента хроническую форму заболевания и дополнительно назначить противогрибковые препараты в виде таблеток, а также назначить дополнительные лабораторные исследования, например биохимический анализ крови16.
Противовоспалительный эффект сертаконазола
Грибковые инфекции кожи могут вызывать местную воспалительную реакцию, которая приводит к появлению болезненных ощущений, раздражению и зуду1. Сертаконазол обладает противовоспалительным действием, останавливает воспалительную реакцию и блокирует ее дальнейшее развитие1.
Прочие рекомендации
Во время лечения и в течение некоторого времени после курса лечения следует отказаться от алкоголя и максимально скорректировать образ жизни, если он сочетается со стрессом, нарушением питания и вредными привычками. Все это влияет на работу иммунной системы, роль которой чрезвычайно важна в борьбе с инфекцией.
Ответы на вопросы про отрубевидный лишай
Отрубевидный лишай — это серьезно?
Ответ: Отрубевидный лишай связан с косметическими дефектами кожи, в связи с чем может доставлять больному психологический дискомфорт. Пятна могут немного зудеть. В целом высыпания не опасны для здоровья и поддаются лечению4.
Отрубевидный лишай — это заразно?
Ответ: Нет — заразиться отрубевидным лишаем от другого человека невозможно. Дрожжеподобный микроб, вызывающий сыпь, является обитателем кожи здорового человека и обычно не причиняет никакого вреда. Высыпания появляются при переходе гриба в патогенную форму4.
Как предотвратить повторное появление сыпи?
Ответ: При наличии предрасполагающих факторов грибок может рецидивировать даже после успешно пройденного лечения. Для профилактики врач может назначить прием противогрибковых препаратов и специальный уход за кожей для профилактики повторных высыпаний.
Эффективны ли солнечные ванны при отрубевидном лишае?
Ответ: Нет, солнечные ванны не оказывают влияние на течение отрубевидного лишая.
Можно ли лечить отрубевидный лишай самостоятельно?
Ответ: В случае возникновения кожных симптомов необходимо обратиться к врачу, который диагностирует заболевания и назначит курс терапии. Препараты, применяемые для лечения отрубевидного лишая, могут вызывать серьезные побочные эффекты, поэтому самолечение недопустимо.
Какой врач лечит отрубевидный лишай?
Ответ: Заболевания кожи, в том числе отрубевидный лишай, лечит врач-дерматолог.
Как быстро восстанавливается кожа после лечения отрубевидного лишая?
Ответ: Изменение цвета кожных покровов может сохраняться после исчезновения симптомов. Восстановление нормальной пигментации может занять несколько месяцев после завершения лечения4.
Оправдано ли использование иммуномодуляторов при лечении отрубевидного лишая?
Ответ: Часто можно услышать, что для улучшения иммунитета рекомендуют использовать различные иммуномодуляторы. С позиции доказательной медицины они относятся к препаратам с недоказанной клинической эффективностью и не повышают иммунитет.
Источники
- Goldstein B. G. et al. Tinea versicolor (pityriasis versicolor) // Up To Date Waltham, MA.(Accessed on June 20, 2015). – 2018.
- Хебиф Т.П. Кожные болезни: диагностика и лечение / Т.П. Хебиф. – М.: МЕДпресс-информ, 2007. – 672с
- Галкина Е.М., Утц С. Р., Бакулев А.Л., Минёнок Т.А. Красный волосяной отрубевидный лишай Девержи: клинический случай. Саратовский научно-медицинский журнал 2016; 12 (3): 504–509.
- Федеральные Клинические рекомендации по ведению больных разноцветным лишаем, Российское общество дерматовенерологов и косметологов, 2015 г.
- Сергеев А.Ю., Сергеев Ю.В. Грибковые инфекции. Руководство для врачей. 2 изд. М.: Издательство БИНОМ, 2008. С. 230–238.
- М.А Абдуллоева, П.Т. Зоиров. Клинические формы разноцветного лишая кожи / // Здравоохранение Таджикистана. – 2011. — №4. – С.12-15.
- Rosales, C.M., Jackson, M.A., Zwick, D., 2004. Malassezia furfur meningitis associated with total parenteral nutrition subdural effusion. Pediatr. Dev. Pathol. 7, 86–90
- Cullingham K. Atrophying pityriasis versicolor / K.Cullingham, P.R. Hull // CMA J. – 2014. – 186(10). — P. 776
- Ellabib M.S. Dermatophytes and other fungi associated with skin mycoses in Tripoli, Libya / M.S. Ellabib, Z.M. Khalifa // Ann Saudi Med. – 2016. — №21(3-4). – P. 193-195.
- Абдуллоева М.А., Зоиров П.Т. // Современный взгляд на разноцветный лишай: некоторые аспекты патогенеза и клинические особенности течения в условиях жаркого климата // Вестник Авиценны, 19 (1), 31-36
- Honnavar, P., Ghosh, A.K., Paul, S., et al., 2018. Identification of malassezia species by MALDI-TOF MS after expansion of database. Diagn. Microbiol. Infect. Dis. 92, 118–123
- Hu SW, Bigby M. Pityriasis versicolor: a systematic review of interventions. Arch Dermatol. 2010 Oct;146(10):1132-40. doi: 10.1001/archdermatol.2010.259. PMID: 20956647
- Leeming JP, Sansom JE, Burton JL. Susceptibility of Malassezia furfur subgroups to terbinafine. Br J Dermatol. 1997 Nov;137(5):764-7. PMID: 9415238
- Кубанов А. А., Галлямова Ю. А. // Дифференциальная диагностика и лечение болезни Девержи / Лечащий врач. — 2014. — № 3. — С. 87-90
- По данным научных публикаций в электронной базе Национальной библиотеки США. Доступ: 03.2022, https://pubmed.ncbi.nlm.nih.gov/
- На основании данных указанных в инструкции по медицинскому применению препарата Залаин крем рег. №: П N015678
- Carrillo-Muñoz AJ, Tur-Tur C, Giusiano G, Marcos-Arias C, Eraso E, Jauregizar N, Quindós G. Sertaconazole: an antifungal agent for the topical treatment of superficial candidiasis. Expert Rev Anti Infect Ther. 2013 Apr;11(4):347-58. doi: 10.1586/eri.13.17. PMID: 23566144.
- Sur R., Babad J.M., Garay M., Liebel F.T., Southall M.D. Anti-Inflammatory Activity of Sertaconazole Nitrate Is Mediated via Activation of a p38-COX-2-PGE2 Pathway. J Invest Dermatol. 2008;128(2):336-344. doi: 10.1038/sj.jid.5700972.
- Kaur S., Sur R., Liebel F.T., Southall M.D. Induction of Prostaglandin D2 through the p38 MAPK Pathway Is Responsible for the Antipruritic Activity of Sertaconazole Nitrate. J Invest Dermatol. 2010;130(10):2448-2456. doi: 10.1038/jid.2010.152.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ.
НЕОБХОДИМО ПРОКОНСУЛЬТИРОВАТЬСЯ СО СПЕЦИАЛИСТОМ