Гемолитическая желтуха (Надпечёночная желтуха, Плейохолическая желтуха)
Гемолитическая желтуха — это вариант надпеченочного желтушного синдрома, обусловленный гемолизом эритроцитов. Проявляется желтушностью и бледностью кожных покровов и слизистых, спленомегалией, потемнением мочи и кала, гемолитическими кризами. Диагностируется с помощью общего анализа крови, определения концентрации непрямого и общего билирубина, УЗИ органов брюшной полости. Для лечения используют кортикостероиды, цитостатики, антибиотики, активаторы печеночных ферментов, инфузионную и фототерапию, переливание компонентов крови. По показаниям проводят спленэктомию.
Общие сведения
Гемолитическая (плейохолическая) желтуха развивается при превышении уровня свободного билирубина, который может беспрепятственно конъюгироваться в печени. В обычных условиях в человеческом организме разрушается до 100-200 млн. эритроцитов за час, при этом срок жизни красных клеточных элементов крови составляет в среднем 120 дней. Из 1 г гемоглобина, выделяющегося при гемолизе, образуется 35 мг неконъюгированного пигмента (около 250-350 г/сут).
Печень обладает 3-4-кратным функциональным резервом для связывания избытка билирубина. При укорочении срока жизни эритроцитов, их ускоренном разрушении концентрация пигмента превышает предельный печеночный порог конъюгации, непрямой билирубин накапливается в крови, откладывается в тканях, что сопровождается формированием характерной клинической картины.
Гемолитическая желтуха
Причины
Заболевание развивается на фоне гемолиза с образованием большого количества непрямого билирубина, который не успевает конъюгироваться гепатоцитами. Гемолитическая форма желтухи вызывается теми же этиологическими факторами, что и патологические состояния с усиленным внутрисосудистым или внесосудистым разрушением эритроцитов. Специалисты в сфере современной гастроэнтерологии и гематологии выделяют следующие причины расстройства:
- Наследственные дефекты эритроцитов и гемоглобина. Гемолиз может быть обусловлен генетически обусловленными энзимопатиями (недостаточностью пируваткиназы, глюкозо-6-фосфатдегидрогеназы), несостоятельностью эритроцитарных оболочек (наследственным микросфероцитозом, акантоцитозом, овалоцитозом, пароксизмальной ночной гемоглобинурией). Желтуха гемолитического типа также наблюдается при гемоглобинопатиях (талассемии, серповидно-клеточной анемии и др.).
- Воздействие гемолитических плазматических факторов. Реакцию гемолиза вызывают антитела при гемолитической болезни новорожденных и переливании изонесовместимой крови, гемолизины возбудителей кори, краснухи, сепсиса, эпидемического паротита, лептоспироза, малярийные плазмодии, змеиный и другие гемотоксичные яды (сероводород, мышьяк, свинец, фосфор, анилин, нитробензол), Эритроциты разрушаются под влиянием ряда фармпрепаратов (сульфаниламидов, антипиретиков, хининов).
- Обширные кровоизлияния, инфаркты. Повышенное образование свободного билирубина связано с массивным распадом элементов крови при рассасывании крупных гематом в мягких тканях, паренхиматозных органах, полостях тела. Гемолитической надпеченочной желтухой осложняются массивные желудочно-кишечные кровотечения, расслаивающая аневризма аорты, инфаркт миокарда, легкого, геморрагический инсульт, гемоторакс. Обычно такое состояние связано с существующим заболеванием, травмой.
- Механическое разрушение эритроцитов в сосудах. Красные кровяные тельца подвергаются внутрисосудистому гемолизу при их сдавлении в периферических кровеносных сосудах, прилегающих к костным выступам (маршевая гемоглобинурия), турбуленции потока крови при дисфункции протезов сердечных клапанов. Гемолиз также возникает при прохождении эритроцитов через фибриновые депозиты в артериолах при ДВС-синдроме, гемолитико-уремическом синдроме, тромботической тромбоцитопенической пурпуре.
У части пациентов разрушение красных кровяных клеток с развитием надпеченочной желтухи наблюдается в рамках клинической картины злокачественных опухолей разной локализации, лейкозов, лимфопролиферативных заболеваний, пернициозной анемии Аддисона-Бирмера, системных патологий соединительной ткани. Гемотоксическое действие оказывают мощные ионизирующие воздействия при лучевой болезни, радиотерапии. Физиологическая желтуха возникает у новорожденных при усиленном гемолизе фетального гемоглобина на фоне низкой активности печеночных ферментов.
Патогенез
В основе механизма развития гемолитической желтухи лежит относительная функциональная недостаточность печеночных клеток, неспособных связать большое количество свободного билирубина, образовавшегося при гемолизе эритроцитов. Дополнительным патогенетическим фактором является нарушение внутриклеточного транспорта пигмента в гепатоцитах при его высокой концентрации. В результате неконъюгированный билирубин связывается с альбуминами и циркулирует в крови в виде водонерастворимых билирубин-альбуминовых комплексов, которые не могут выводиться с мочой.
Жирорастворимый свободный пигмент легко проникает через клеточные и митохондриальные мембраны, окрашивает в желтый цвет кожу и слизистые оболочки, нарушает процессы окислительного фосфорилирования, синтез белков, трансмембранный потенциал клеток. Поражение ядер головного мозга, особо чувствительных к токсическому эффекту непрямого билирубина, приводит к развитию энцефалопатии (ядерной желтухи) с выраженной неврологической симптоматикой. Связывающая способность альбуминов оказывается недостаточной при непрямой гипербилирубинемии более 260-550 мкмоль/л.
Активная конъюгация пигмента в печени сопровождается его усиленной экскрецией в просвет кишечника с образованием уробилиногена в тонкой кишке и затем стеркобилиногена — в толстой. Избыточное количество всосавшегося в кровь уробилиногена, который не может полностью элиминироваться гепатоцитами, продолжает циркулировать в крови. Высокий уровень экскретируемого с мочой стеркобилиногена, всосавшегося в геморроидальных венах, и стеркобилина в кале придает экскрементам характерную коричневую окраску. После исчерпания способности гепатоцитов выделять прямой (конъюгированный) билирубин в желчь происходит обратная диффузия связанной формы пигмента в кровь.
Классификация
Систематизация форм гемолитической желтухи учитывает этиологические факторы, под влиянием которых произошел гемолиз. Такой подход позволяет выбрать оптимальную терапевтическую тактику, максимально компенсирующую действие первопричины заболевания. Гастроэнтерологи и гематологи различают следующие типы гемолитических надпеченочных желтух:
- Гемолитические корпускулярные желтухи. Связаны с различными видами несостоятельности эритроцитов — дефицитом или недостаточной активностью ферментных систем, дефектами гемоглобина, мембранных структур. Обычно корпускулярные плейохолические желтухи вызваны генетическими аномалиями, их лечение является преимущественно симптоматическим.
- Гемолитические экстракорпускулярные желтухи. К разрушению эритроцитов приводит действие различных внешних факторов — антител, микробных токсинов, гемолитических ядов, механических нагрузок. Наряду с устранением отдельных симптомов это позволяет использовать методы, направленные на элиминацию этиопатогена и отдельные звенья патогенеза гемолиза.
- Гемолитические постгеморрагические желтухи. Возникают на фоне массивного распада эритроцитов в участках кровоизлияний. Обычно осложняют течение тяжелых травм и других неотложных состояний. Прогнозирование развития надпеченочной желтухи дает возможность назначить превентивную терапию для предупреждения дальнейших осложнений.
Симптомы гемолитической желтухи
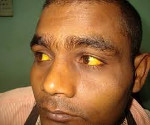
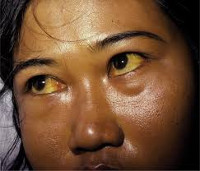
Характерный признак заболевания — сочетание бледности кожных покровов с лимонно-желтым окрашиванием кожи, конъюнктивы глаз при отсутствии кожного зуда. У большинства пациентов с надпеченочной желтухой наблюдается потемнение мочи. Могут возникать умеренные боли в животе, диспепсические расстройства – тошнота, отрыжка, диарея. Обострение заболевания (гемолитический криз) клинически проявляется фебрильной лихорадкой, головной болью, миалгиями, интенсивными болями в левом подреберье вследствие увеличения селезенки. Если заболевание вызвано острым отравлением химическими соединениями или лекарственными средствами, присоединяются интоксикационные симптомы в виде угнетения сознания вплоть до комы, выраженной тахикардии, падения АД, расстройств дыхания и мочевыделения.
Осложнения
Наличие у пациента надпеченочной желтухи повышает риск застойных явлений в желчном пузыре, что приводит к формированию пигментных камней и обструкции желчевыводящих протоков. Осложнением гемолитической желтухи может стать токсическая нефропатия с острой почечной недостаточностью, развивающаяся при выраженных нарушениях биохимического состава крови и накоплении токсических соединений. При длительном течении заболевания возможно возникновение печеночной недостаточности, при которой происходит резкое угнетение всех функций органа, что клинически проявляется кахексией, дистрофическими изменениями, стойкими нарушениями метаболических процессов. Плейохолическая желтуха иногда осложняется билирубиновой энцефалопатией вследствие интоксикации головного мозга.
Диагностика
Постановка диагноза не представляет затруднений при наличии типичной клинической картины заболевания. Отличительный признак гемолитической желтухи — желтушное окрашивание кожи без кожного зуда и увеличения печени. Диагностический поиск направлен на выявление первопричины болезни. План обследования включает следующие инструментальные и лабораторные методы:
- Общий анализ крови. При проведении исследования определяется резкое уменьшение количества гемоглобина и эритроцитов с одновременным повышением содержания ретикулоцитов свыше 1%. При морфологической оценке могут выявляться специфические клетки, указывающие на определенный вид гемолитической анемии: сфероциты, мишеневидные, серповидные эритроциты. В остром периоде и при аутоиммунных процессах наблюдается лейкоцитоз со сдвигом формулы влево.
- Биохимический анализ крови. Патогномоничный признак надпеченочной желтухи — повышение концентрации свободного билирубина. Исследование позволяет установить степень тяжести болезни по уровню общего билирубина: до 80 мкмоль/л — легкая, 80-150 мкмоль/л — средняя, свыше 150 мкмоль/л — тяжелая форма. О гемолитической природе заболевания свидетельствует повышение содержания ЛДГ-5, выделяющейся из разрушенных эритроцитов, и снижение гаптоглобина.
- УЗИ брюшной полости. При плейохолической желтухе во время ультразвукового исследования ОБП определяется значительное увеличение селезенки при обычно нормальных размерах печени и структуре печеночной паренхимы. Также сонографически удается выявить заболевания гепатобилиарной системы, которые могут сочетаться с гемолитической патологией: желчнокаменную болезнь, холецистит, фиброзные поражения печени, изменения печеночных сосудов.
Концентрация АЛТ, АСТ, щелочной фосфатазы обычно в пределах нормы. В общем анализе мочи обнаруживается высокое содержание стеркобилиногена и уробилина, билирубинурия отсутствует. В копрограмме отмечается повышенный уровень стеркобилина. Для комплексной оценки состояния печени при желтухе может выполняться КТ, МРТ, холангиопанкреатография. Дополнительно проводится исследование осмотической резистентности эритроцитов, которая повышается при талассемии и снижается при гемолитической сфероцитарной анемии. В тесте Кумбса могут выявляться антиэритроцитарные антитела.
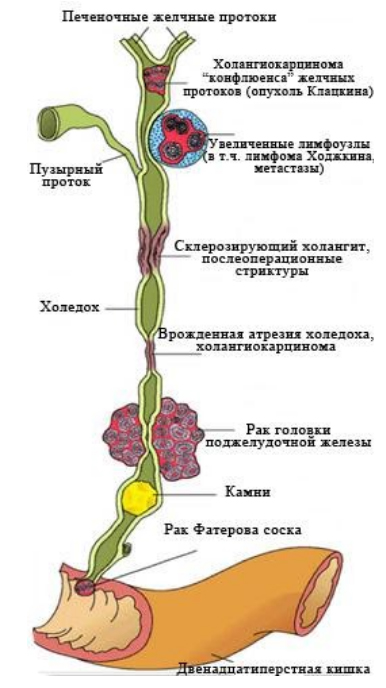
Дифференциальную диагностику осуществляют с синдромом Жильбера, паренхиматозной и механической желтухой, а также с заболеваниями, которые могут служить причиной указанных видов гипербилирубинемий — гепатитами, лептоспирозом, желтушной формой инфекционного мононуклеоза, псевдотуберкулезом, иерсиниозом, амебиазом, желчнокаменной болезнью, опухолями печени и Фатерова соска. По направлению врача-гастроэнтеролога при наличии показаний пациента консультирует гематолог, абдоминальный хирург и другие специалисты.
Лечение гемолитической желтухи
Рекомендована комплексная терапия, позволяющая по возможности устранить причину гемолиза, воздействовать на патогенетические звенья, купировать угрожающие жизни симптомы. Лечение гемолитической формы надпеченочной желтухи обычно является консервативным и сочетается с диетотерапией, направленной на поддержание нормальной работы печени. Показано существенное ограничение или полное исключение жирных, жареных, острых блюд, продуктов, содержащих много каротина и грубой клетчатки. С учетом возможной причины гемолитической анемии и желтухи план лечения включает:
- Кортикостероиды. Назначение иммуносупрессорной гормональной терапии оправдано при диагностике аутоиммунных расстройств, провоцирующих развитие приобретенной гемолитической анемии. У некоторых пациентов с желтухой более эффективным оказывается прием цитостатических препаратов.
- Антибиотики. Используются при гемолизе, обусловленном действием бактериальных токсинов. Рекомендуются средства, не вступающие в конкурентное вытеснение билирубина из соединений с глюкуроновой кислотой. Препараты из групп амфениколов, цефалоспоринов, сульфаниламидов применяются с осторожностью.
- Инфузионная терапия. Проводится при гемолитических процессах токсического происхождения. Введение коллоидных и кристаллоидных растворов при необходимости дополняется форсированным диурезом, энтеросорбентами, антидотами для связывания отравляющих веществ, гемосорбцией, плазмаферезом, гемодиализом.
- Индукторы ферментов печени. Активируют микросомальную ферментную систему, которая связана с цитохромом P450. В результате повышения метаболизма гепатоцитов улучшается связывание билирубина, циркулирующего в крови. Стимуляция ферментов эффективна при наличии функционального резерва печени.
- Фототерапия. Направлена на снижение гипербилирубинемии. Используется при повышении уровня билирубина до субтоксических и токсических концентраций. Способствует переводу неконъюгированного пигмента в водорастворимую изомерную форму, которая экскретируется почками и печенью без образования альбуминовых комплексов.
- Обменное переливание крови. Обычно выполняется при иммунных гемолитических состояниях с критическим для нервной системы содержанием свободного билирубина. За одну процедуру может заменяться до 70% ОЦК, благодаря чему уменьшается билирубинемия, восполняется дефицит эритроцитов, купируется гипоксия.
- Удаление селезенки. Хирургическое лечение показано при тяжелом течении гемолитической корпускулярной желтухи у пациентов с наследственными эритроцитарными ферментопатиями и мембранопатиями. Спленэктомия позволяет исключить деструкцию эритроцитов в синусах органа и их утилизацию макрофагами.
Прогноз и профилактика
Поскольку гемолитический вариант надпеченочной желтухи зачастую проявляется на фоне наследственных анемий, которые трудно поддаются лечению, прогноз заболевания считается серьезным. Полное выздоровление наблюдается у пациентов без тяжелых интеркуррентных патологий при отсутствии необратимых нарушений функций печени. Специфическая профилактика гемолитической желтухи не разработана. Для предупреждения болезни необходимо проводить своевременную диагностику и комплексную терапию гемолитических анемий, тяжелых инфекционных заболеваний, соблюдать правила совместимости крови при гемотрансфузиях, избегать полипрагмазии и назначения потенциально гемотоксичных медикаментов.
|
Литература 1. Желтухи неонатального периода : учебно-методическое пособие / Ткаченко А.К. – 2017. 2. Дифференциальная диагностика желтух/ Самсон А.А.// Медицина неотложных состояний. – 2013 — №5(52). 3. Дифференциальная диагностика синдрома желтухи у детей: учебно-методическое пособие/ Артемчик Т. А. – 2017. |
Код МКБ-10 D59 P58 |
Гемолитическая желтуха — лечение в Москве
Желтуха (болезнь Госпела) — заболевание, характеризующаяся пожелтением кожи и слизистых оболочек. Когда говорят о желтухе, обычно подразумевают заболевание печени гепатит А (иное название – болезнь Боткина), хотя на самом деле в медицине данный термин может относиться к заболеваниям других органов.
Желтуха относится к числу довольно распространённых заболеваний, особенно у жителей тёплых стран (Африки, Азии), а также Восточной Европы, обитающих далеко не в лучшей социальной среде.
В этой статье мы рассмотрим, что представляет из себя данное заболевание, причины её возникновения, признаки и какими средствами её можно вылечить.
Причины появления
Появление на свет заболевания связано с недопустимо большим скоплением билирубина, связанным неправильными обменными процессами, когда равновесие между его образованием и выведением из организма нарушается. Данное вещество – это кристаллы коричневого цвета, которые входят в числе других в состав основных компонентов желчи.
Существует непрямой (несвязанный) и связанный билирубин. Первый является следствием распада гемоглобина, который высвобождается при разрушении красных кровяных телец. Он является токсическим образованием, в воде не растворяется и из организма не выводится.
«Место рождения» данного специфического образования – селезёнка и другие важные системы (костный мозг, лимфатические узлы), где он связывается с белками крови альбуминаминами, переходит в печень и там превращается в прямой.
Билирубин причисляется к ядам. Если системы организма функционируют без сбоев, он выводится через прямую кишку во время актов дефекации и мочеиспускания. Если же обнаруживается недостаточная работа путей выведения желчи, то подавляющее количество этой субстанции накапливается в крови, а остатки выводятся через кожные покровы, в результате чего они меняют цвет. Когда концентрация этого вещества у заболевшего превышает 2,5 −3 мг/ дл, возникает желтизна слизистых оболочек и кожных покровов.
Желтуха может возникнуть в результате:
- а) появления различных по происхождению новообразований в печени;
- б) патологии в работе и структуре желчных протоков;
- в) поражения вредными микробами;
- г) нежелательных послеоперационных последствий;
- д) использования некоторых медикаментов.
Внимание! Не путать с ложной, или каротиновой желтухой, вызванной перенасыщением каротина, образующегося в организме при неумеренном использовании свёклы, тыквы, моркови, цитрусовых, а также при приёме таких лекарств, как акрихин, пикриновая кислота и др. При ложной желтухе желтизна не затрагивает слизистые, цвет меняет только кожа.
Заболевание достаточно трудно своевременно обнаружить, поскольку инкубационный период (скрытое течение болезни) желтухи может продолжаться несколько недель, а иногда несколько месяцев в зависимости от времени, в течение которого длится болезнь. Заболевание может протекать в следующих формах: острой, затяжной или перейти в хроническую стадию.
Провоцирующие факторы
Заболевание может возникать в связи с приёмом в пищу заражённых продуктов и воды, при переливании крови, половым путём. При боязни заразиться вирусным гепатитом нужно помнить, что следует минимизировать контакты со следующими людьми, входящими в группу риска:
- знакомыми, близкими родственниками, заражёнными этим вирусом;
- имевшими интимные контакты с инфицированными людьми;
- теми, кто намеревается поехать в страну, где это заболевание широко распространено;
- употребляющими наркотики индивидами.
Симптомы желтухи (фото)

Болезнь можно обнаружить по следующим признакам:
- желтизна кожи, глазных яблок, склер;
- увеличенные габариты печени и селезёнки;
- повышенное содержание эритроцитов в крови;
- наличие венозной сетки в области живота.
У взрослых эти проявления, как правило, сопровождаются головной болью, отрыжкой, отвращением к пище, снижением массы тела, мышечными болями, лихорадкой, температура тела повышается, наблюдаются спазмолитические болевые приступы в правой половине грудной клетки, обесцвечивание каловых масс (избыток билирубина придаёт им серый цвет), а моча приобретает тёмный цвет.
Виды желтухи
Желтухой болеют не только взрослые, но и дети. Поэтому начнём с видов желтухи у детей – физиологической и неонатальной.
Физиологическая желтуха

Физиологическая желтуха встречается у родившихся малышей (ею поражаются около 60 – 70 % ребят), признаки обнаруживаются на третий − четвёртый день жизни и обусловлены приспособлением к возникшей новой среде обитания. Фиксируется у детей, появившихся на свет ранее истечения необходимого девятимесячного срока, а потому ослабленных. Кожные покровы, слизистые оболочки и склеры приобретают желтоватый цвет. Ребёнок постоянно хочет спать и плохо сосёт.
Неонатальная желтуха

Её можно наблюдать у новорожденных (см. фото выше). Обнаруживается она в первые два – четыре дня после рождения ребёнка. С ней сталкиваются преждевременно появившиеся малыши, близнецы и те дети, чьи матери страдают от сахарного диабета.
Желтуха у появившихся на свет младенцев не лечится с помощью лекарств, т.к. она не является, строго говоря, заболеванием, общее состояние организма не вызывает опасений, а связана с несформированностью органов жизнеобеспечения, ферментной незрелостью, не отлаженными процессами обмена. По истечении небольшого промежутка времени она исчезает.
Если у ребёнка в дальнейшем симптомы не исчезают, необходимо прибегнуть к лечению. Поскольку непрямой билирубин является нейротоксическим ядом, то максимальное его количество вызывает сильнейшую интоксикацию организма, негативно влияющую на нервную систему ребёнка, что в дальнейшем может привести к необратимым изменениям в коре головного мозга, в подкорковых ядрах и к задержке умственного развития малыша.
У взрослых наблюдаются иные проявления этого заболевания.
Конъюгационная желтуха
Она передаётся по наследству, является несамостоятельным заболеванием (иногда её могут путать с физиологической желтухой), обнаруживается, когда возникают сбои в протекании обменных процессов в печени, что ведёт к увеличению присутствия билирубина в крови. Появляется от использования определённых лекарств, как следствие врождённых патологий.
Гемолитическая (надпечёночная) желтуха

Она не вызвана патологией процесса распада красных кровяных телец, большой концентрацией ненужного вещества и проблемами выведения его за пределы внутренних органов. Она может быть вызвана анемией, перенесённой тропической лихорадкой, результатом токсического воздействия лекарств и при попадании внутрь организма таких вредных веществ, как мышьяк, свинец, сероводород, змеиный яд.
Печёночная (паренхиматозная) желтуха
Очень распространённая разновидность болезни. Связана с изменением в строении и работе гепатоцитов. Провоцируется данный вид, если у пациента наблюдался цирроз печени, вирусный гепатит, обнаружены злокачественные образования, при лекарственном поражении печени, неумеренном употреблении алкоголя. Цвет кожных покровов меняется с жёлтого на красный. Сопровождается обычными проявлениями.
Подпечёночная (механическая) желтуха
Её появление вызывается нарушением выведения желчи вследствие сужения просветов желчевыводящих путей по причине наличия злокачественных образований, существования гельминтов, камней в желчном протоке, рубцов и от других причин. Характеризуется жёлто-зелёным цветом лица.
Страдают в основном женщины. У молодых она имеет доброкачественный характер и является следствием желчнокаменной болезни. В данном случае прибегают к эндоскопической папиллосфинктеротомии (удаляется до 90% камней в желчном протоке). У женщин более старшего возраста – по причине появления злокачественной опухоли, тогда необходимо радикальное лечение.
Диагностика
При возникновении характерных симптомов следует, не откладывая, обращаться в больницу к дерматологу, гастроэнтерологу, гепатологу или инфекционисту. После проведения наружного обследования, в ходе которого обнаруживаются подкожные отложения холестерина, увеличение объёма и твёрдости печени, сосудистые звёздочки, уменьшение веса тела, и беседы о перенесённых пациентом ранее болезнях, врач назначает:
- анализ общего и биохимического состава крови;
- пробы на обнаружение вредных компонентов (в том числе билирубина) в плазме крови и моче;
- ультразвуковое и томографическое исследование больного органа;
- иногда биопсию печени, чтобы определить характер болезни и степень её развития;
- УЗИ и компьютерную томографию поджелудочной железы и почек;
- проведение анализов на наличие особо опасных вирусов гепатитов.
После получения результатов анализов и установления разновидности желтухи, обнаруженной у пациента, врач назначает лечение, ориентируясь на вид и стадию заболевания.
Лечение

Виды лечения подразделяется на медикаментозные, хирургические, применение физиотерапевтических процедур, назначение диеты. Для устранимых признаков показано консервативное лечение, если болезнь запущена, прибегают к хирургическому вмешательству (трансплантации печени). Цель лечения – разрушить остатки билирубина в плазме крови, избавиться от вируса, предупредить возникновение цирроза печени и снизить риск заболевания для окружающих.
Консервативная терапия
- медикаментозная: введение антигистаминных препаратов, кортикостероидов. Спектр лекарств, применяемых для лечения довольно широк. Из них можно упомянуть: Лив 52, Карсил, Овесол, Эссенциале форте. Каждое имеет свою специфику применения.
Важно! Нельзя выбирать лекарства самостоятельно, без консультации с врачом.
- физиотерапевтические процедуры:
- а) использование плазмафереза (очищение плазмы крови от шлаков путём её фильтрации с помощью специальных аппаратов). Данная процедура является дорогостоящей, тем более что необходимо провести несколько сеансов. Проводят обычно в медицинских учреждениях, иногда на дому. Показан в случае проблем с печенью, аутоиммунных гепатитах, при интоксикации организма;
- б) применение фототерапии;
- в) ультразвук в области поражённого органа;
- соблюдение необходимого режима питания.
Если не начать лечиться своевременно, болезнь будет прогрессировать, и, возможно, не удаётся достигнуть стадии ремиссии. Возникают опасные осложнения, устранимые только трансплантацией печени.
При заболевании вирусным гепатитом не используют противовирусные препараты, применяемые лекарства способствуют минимизации концентрации имеющихся токсинов и их выведению из внутренних органов.
Больным вводят дезинтоксикационные препараты, глюкозу, витамины, гепатопротекторы, оказывающие стимулирующее воздействие на клеточном уровне, помогающие восстановить структуры клетки. После проведения лечебных процедур функции печени, как правило, восстанавливаются полностью.
Методы лечения различаются при разных видах заболевания.
В случае подпечёночной желтухи показана операция по устранению причин, которые мешают выведению желчных масс: удаляют злокачественные образования, проводят дробление камней, а в некоторых случаях удаляют желчный пузырь.
Надпечёночная желтуха – в данном случае лечат имеющуюся анемию. В тяжёлых ситуациях необходимо переливание крови.
Лечение инфекционной желтухи проводится в стационаре. Проводится противовирусная терапия, способствующая поддержанию печени.
Внимание! Осложнений при желтухе не бывает, поскольку она является совокупностью признаков, но недостаточное лечение вызывающих желтуху заболеваний приводит к серьёзным поражениям функций организма.
Диета
Для ускорения возвращения к нормальной жизни и восстановления обычного обмена веществ нужно обязательно следовать установленной диете. Следует сосредоточиться на использовании в пищу съестных продуктов, обогащённых комплексом витаминов и микроэлементов.
При остром протекании болезни назначается углеводная диета, включающая большое количество жидкости в виде компотов, киселей, отваров из овощей. В рацион вводят паровые или отварные рыбные и мясные блюда. Масло (растительное или натуральное сливочное) употребляют в ограниченном количестве. На время восстановительного периода используется диета № 5 − обезжиренные молочные продукты, нежирные мясные и рыбные продукты, зерновой хлеб. Такая диета может продолжаться целый год.
Так как для восстановления способов образования крови необходима фолиевая кислота, в рацион питания нужно включить говяжью и куриную печень, овощную зелёнь, дрожжи, капусту. Чтобы обеспечить организм клетчаткой, предлагается употреблять овсянку.
Следует ограничить употребление моркови, цитрусовых, тыквы. При всех видах желтухи противопоказаны газированные напитки, крепкий чай или кофе, шоколад, алкоголь, жирные и острые продукты, которые излишне нагружают печень. Питание дробное, пищу принимают небольшими порциями.
Профилактические мероприятия
Чтобы предотвратить нежелательные последствия, необходимо выполнять следующие условия:
- тщательное соблюдение правил личной гигиены;
- не принимать пищу в антисанитарных условиях: есть можно только мытую или термически обработанную пищу, руки перед едой обязательно вымыть;
- не употреблять лекарств без предварительной консультации с врачом;
- избегать частых контактов с носителями вирусного гепатита;
- не прибегать к услугам подозрительных стоматологических клиник;
- правильно чередовать работу, сон и отдых;
- контролировать свой вес, избегать ожирения;
- исключить случайные половые контакты.
Противожелтушной вакцины не существует, т.к. мы имеем дело не с заболеванием, а симптомом, патологическим проявлением скрытого заболевания. Сегодня делаются прививки только от вируса гепатита.
В заключение стоит сказать, что соблюдение профилактических мероприятий и своевременное обращение к врачу в случае появления настораживающих признаков значительно сократит риск заболевания желтухой.
Видеозаписи по теме
Желтуха представляет собой клинико-лабораторный синдром, характеризующийся появлением желтого окрашивания кожных покровов и видимых слизистых оболочек в результате повышения уровня билирубина в крови. Такой патологический процесс встречается довольно часто как в детском возрасте, так и у взрослых людей.
Как было сказано выше, основной причиной появления желтухи является накопление билирубина в крови и тканях организма. Билирубин является важным компонентом желчи и представляет собой ее пигмент. Он образуется в результате распада белковых структур, а именно гемоглобина, миоглобина и цитохрома. Существует две фракции билирубина: прямая и непрямая. Их принципиальное отличие заключается в том, что непрямая фракция имеет тенденцию к образованию комплексов с альбумином. Прямая фракция билирубина соединяется с глюкуроновой кислотой. В норме показатель общего билирубина у взрослых людей составляет от 5,1 до 17 мкмоль/л.
Существует три основные группы причин, из-за которых может развиваться желтуха. К ним относятся:
- Закупорка желчевыводящих путей, препятствующая нормальному оттоку желчи;
- Разнообразные болезни печени;
- Слишком быстрая гибель эритроцитов.
Закупорка желчевыводящих путей является наиболее часто встречающейся причиной развития желтухи. При этом употребляется такой термин, как механическая желтуха. В качестве факторов, которые способствуют перекрытию желчевыводящих путей, могут выступать различные опухолевые образования, камни, образующиеся в желчном пузыре, кисты и так далее.
Желтуха, возникающая в результате разнообразных заболеваний печени, проявляется холестатическим и цитолитическим синдромами. В основе ее возникновения лежит нарушение обмена билирубина в гепатоцитах. В качестве провоцирующих факторов к возникновению такого патологического состояния могут выступать цирроз, гепатиты, употребление некоторых видов лекарственных средств, разнообразные интоксикации и вирусные воздействия на организм.
Если происходит слишком быстрое разрушение эритроцитов — мы говорим о гемолитической желтухе. Она развивается в том случае, если имеются какие-либо патологии со стороны селезенки, аутоиммунные процессы в организме, а также определенные виды анемий. Кроме этого, в качестве причины такого патологического процесса могут выступать некоторые формы генетических заболеваний.
Механическая желтуха
Как было сказано ранее, в основе механической желтухи лежит закупорка просвета желчевыводящих путей, в результате которых желчь не может полноценно выводиться из желчного пузыря. Это приводит к пропитыванию стенки данного органа желчью и проникновению ее компонентов в кровеносное русло. В результате этого уровень билирубина в крови повышается.
В первую очередь механическая желтуха характеризуется появлением желтого окрашивания кожных покровов и видимых слизистых оболочек. Стоит отметить, что для данной разновидности патологии характерно довольно быстрое нарастание концентрации билирубина в кровеносном русле, что приводит к тому, что желтое окрашивание кожи практически всегда очень интенсивно. Отмечается обесцвечивание каловых масс и появление темного цвета мочи. Кроме этого, возникает такой симптом, как зуд кожи. Это связано с тем, что в крови скапливается больше количество желчных кислот. Больной человек обращает внимание на постепенное снижение массы тела и появление симптомов, свидетельствующих о недостаточном поступлении в организм витаминов.
Гемолитическая желтуха
Гемолитическая желтуха имеет второе название — надпеченочная. Она формируется в результате слишком интенсивного разрушения эритроцитов, средняя продолжительность жизни которых составляет сто двадцать дней. При этом характерными лабораторными признаками являются повышение уровня непрямой фракции билирубина и низкий уровень гемоглобина в крови.
Гемолитическая желтуха сопровождается появлением ярко-желтого цвета кожи и слизистых оболочек. В некоторых случаях при сильно выраженной анемии на первое место может выступать бледность кожных покровов. Возникает темная окраска мочи и каловых масс. В большинстве случаев отмечается увеличение селезенки в размерах, что иногда может сопровождаться гепатомегалией.
Печеночная желтуха
В основе развития печеночной желтухи лежит непосредственное повреждение паренхимы печени в результате воздействия на нее различных неблагоприятных факторов, например, вирусов или токсических веществ. В этом случае происходит разрушение гепатоцитов, из которых в кровоток поступает билирубин, что и обуславливает повышение его концентрации.
В клинической картине данного патологического процесса очень часто возникает интоксикационный синдром. Больной человек может испытывать тошноту с периодической рвотой, а также боль в области правого подреберья. Кожные покровы и слизистые оболочки становятся оранжево-желтыми, моча светлеет, а кал темнеет. Нередко возникает кожный зуд, однако он носит не такой интенсивный характер, как при механической закупорке желчевыводящих путей. При объективном осмотре можно обнаружить увеличенную в размерах и болезненную печень.
Методы обследования
В первую очередь при такой патологии проводится общий осмотр больного человека, а также сбор его жалоб и анамнеза. С целью выявления причины данного заболевания назначаются общий анализ крови, биохимический анализ крови и ультразвуковое исследование печени и желчного пузыря.
Лечение желтухи и особенности диеты
Принципы лечения желтухи складываются из того, какая причина вызвала данный патологический процесс. При механической желтухе в большинстве случаев проводится оперативное вмешательство для удаления камней, опухолей и так далее. При печеночной патологии лечится основное заболевание с обязательным использованием гепатопротекторов.
Кроме этого, могут назначаться ферментные препараты в сочетании с жирорастворимыми витаминами, а также уродезоксихолиевая кислота.
При данном заболевании необходимо соблюдать диету с ограничением алкоголя, слишком жирной и острой пищи. Под запретом находятся все жареные блюда.
Инфекционные болезни и эпидемиология / Покровский В.И., Пак С.Г., Брико Н.И., Данилкин Б.К. – 2007
Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В. – 2004
Желтуха – заболевание, при котором из-за чрезмерного количества в крови билирубина кожа и слизистые оболочки желтеют. Она развивается, если скорость образования билирубина превышает скорость его выведения. Это происходит при избыточном поступлении предшественников билирубина в кровь или при нарушении его захвата (клетками печени), его метаболизма и выведения.
Ранние признаки желтухи – пожелтение кожных покровов, белков глаз и жидкостей организма.
Желтуха может быть признаком других опасных заболеваний, и ее появление требует срочного обращения к врачу.
Синонимы русские
Гипербилирубинемия.
Синонимы английские
Jaundice, Icterus, Attributive adjective, Icteric.
Симптомы
- Пожелтение кожных покровов.
- Пожелтение слизистых.
- Пожелтение склер.
- Изменение цвета мочи и кала.
- Кожный зуд.
Кто в группе риска?
- Люди с заболеваниями, которые могут сопровождаться желтухой.
- Новорождённые, у которых еще не стабилизировался процесс обмена билирубина.
Общая информация
При желтухе желтеют кожные и слизистые покровы, глазные склеры и жидкости организма. Это происходит из-за повышенного содержания билирубина, имеющего желтый оттенок.
Что же такое билирубин? Это пигмент, образующийся в результате распада составляющих крови – гемоглобина и эритроцитов.
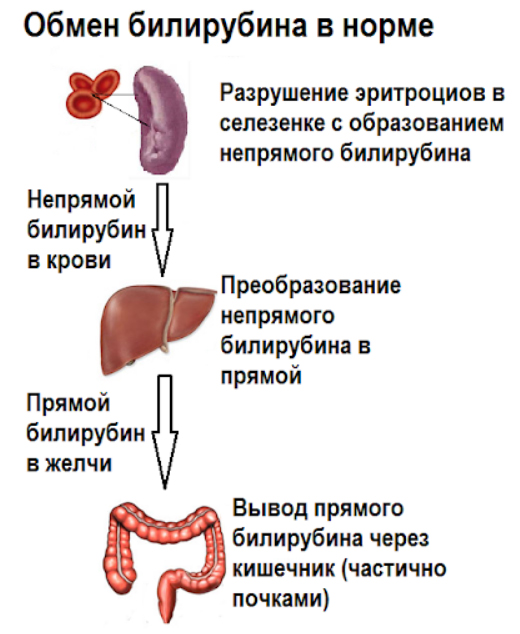
После образования неконъюгированный (непрямой, свободный), то есть не связанный с другими веществами, билирубин поступает в печень. В клетках печени он связывается с глюкуроновой кислотой. Образовавшийся комплекс называют конъюгированным (прямым) билирубином.
Затем конъюгированный билирубин в составе желчи попадает в двенадцатиперстную кишку, после – в нижележащие отделы тонкой кишки и в толстую кишку. Далее большая часть этих веществ выводится из организма с фекалиями.
Выделяют следующие виды желтухи.
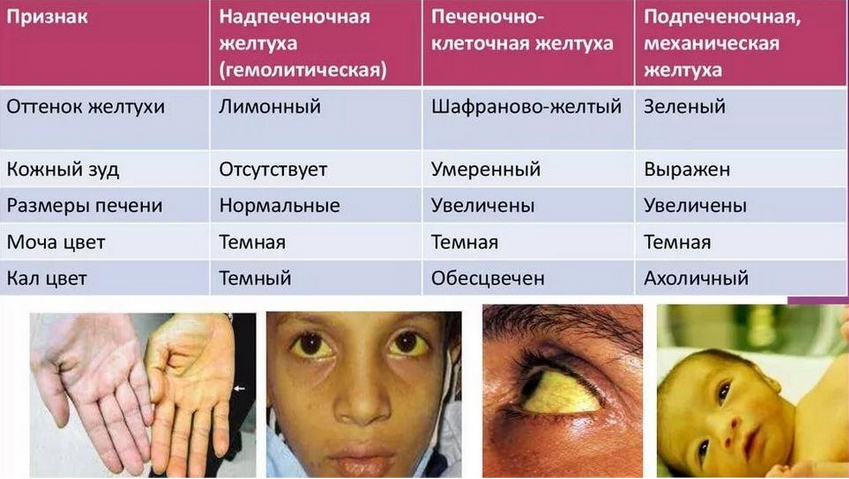
- Надпеченочная желтуха возникает при усиленном образовании билирубина, что бывает, например, при избыточном разрушении эритроцитов (гемолитической анемии). При этом увеличивается его свободная фракция – непрямой билирубин.
- Печеночная желтуха обусловлена поражением печени и вызывается нарушением переработки билирубина ее клетками. При этом в крови повышается содержание как прямого, так и непрямого билирубина. Первопричиной этого может быть нарушение выделения прямого билирубина из печени в желчь или метаболизма билирубина в печени.
- Подпеченочная желтуха обусловлена закупоркой желчных путей с нарушением оттока желчи либо полным перекрытием общего желчного протока (из-за камня, воспаления, опухоли и т. д.). В этом случае происходит поступление прямого билирубина в кровь.
Цвет кожи при желтухе может варьироваться от бледно-желтого до ярко-оранжевого. Некоторые формы заболевания сопровождаютя изменением цвета мочи и кала. При подпеченочной форме моча приобретает цвет пива, а кал становится светлым (вплоть до белого).
Если желтуху не лечат, она вызывает отравление организма, в том числе оказывает токсическое воздействие на мозг.
Остальные проявления желтухи зависят от причин, вызвавших ее.
Наиболее распространенные причины развития желтухи
- Цирроз печени на поздних стадиях или воспаление печени, к которому приводит гепатит А, B, C, D, E, злоупотребление алкоголем, воздействие некоторых лекарств и токсинов.
- Обструкция (блокировка) желчных протоков внутри или за пределами печени. Это может быть связано с желчнокаменной болезнью, повреждениями и рубцами в желчных протоках, с желчной атрезией, с врождёнными особенностями желчных протоков. Желчные камни иногда блокируют желчные протоки и поджелудочную железу, что в некоторых случаях приводит к закупорке протоков вне печени.
- Гемолитическая анемия, малярия, аутоиммунные заболевания, гемолитическая болезнь новорождённых, а также любые другие состояния, приводящие к значительному разрушению эритроцитов в крови и повышенному образованию билирубина.
- Синдром Жильбера. У страдающих им людей желтуха может появляться временно из-за физической нагрузки, стресса или приема алкоголя.
- Физиологическая желтуха новорождённых. Печень новорождённого не сразу способна к обеспечению нормального обмена билирубина, вследствие чего они часто переносят желтуху в течение короткого периода сразу после рождения. Необходимо следить, чтобы улучшение у таких младенцев наступило в течение 48-72 часов. Если этого не происходит или желтуха прогрессирует, то, очевидно, она вызвана не становлением метаболизма билирубина, а другими причинами (например, гемолитической болезнью новорождённых).
Более редкие причины развития желтухи
- Синдром Криглера-Найяра – наследственное заболевание, которое может приводить к серьезному повышению концентрации билирубина. Генная мутация вызывает дефицит фермента, необходимого для выведения билирубина (глюкуроновой кислоты).
- Синдромы Дубина-Джонсона и Ротора – наследственные заболевания, связанные с затруднением выведения прямого билирубина из печеночных клеток. У больных ими желтуха часто носит прерывистый характер.
Следует различать желтуху и псевдожелтуху, при которой кожа тоже может приобретать желтоватый оттенок, но связно это с употреблением моркови, тыквы, дыни в большом количестве – в этом случае цвет кожи изменяется за счет накопления в ней большого количества каротина. Такая реакция является временной и не имеет отношения к уровню билирубина в крови. Отличительная черта псевдожелтухи – отсутствие изменения цвета белков глаз.
Диагностика
При появлении желтухи необходимо определить, что ее вызвало, а также выяснить степень ее тяжести – для этого определяется уровень билирубина крови. Как правило, диагностика начинается с обследования печени. Выполняются анализы крови на так называемую печеночную панель, которая включает определение следующих ферментов в крови:
- аспартатаминотрансферазы (АСТ),
- аланинаминотрансферазы (АЛТ),
- гамма-глютамилтранспептидазы (гамма-ГТ),
- щелочной фосфатазы (ЩФ).
Как правило, проводится исследование крови на вирусные гепатиты. Из нелабораторных исследований огромное значение имеет результат ультразвукового исследования печени.
Соотношение между содержанием в крови двух форм билирубина, прямого и непрямого, может значительно меняться при разных видах желтухи. Это соотношение крайне важно для дифференциальной диагностики заболеваний, которыми может быть вызвана желтуха.
Также назначаются:
- общий анализ крови,
- общий анализ мочи.
Если по результатам общего анализа крови выявлены признаки анемии, определяется количество ретикулоцитов – незрелых эритроцитов, значительное повышение которых может указывать на гемолитическую анемию.
В соответствии с полученными результатами лечащим врачом назначается последующее обследование:
- УЗИ и биопсия печени могут быть использованы для оценки состояния и структуры печени, желчного пузыря и желчных протоков; может быть назначено УЗИ брюшной полости или КТ (компьютерная томография);
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) – осмотр желчных протоков и протока поджелудочной железы при помощи введения рентгеноконтрастного вещества через специальный зонд;
- лапароскопия брюшной полости – метод хирургии, при котором операции на внутренних органах производятся через отверстия величиной от 0,5 до 1,5 см).
Лечение
Желтуха – повод для срочного обращения к врачу. Лечение желтухи, как правило, заключается в лечении основного заболевания, вызвавшего её.
Физиологическая желтуха у новорождённых требует внимательного наблюдения – при её усугублении необходимы срочные меры, так как отложения билирубина могут привести к необратимым повреждениям мозга.
Рекомендуемые анализы
- Билирубин общий
- Билирубин прямой
- Аланинаминотрансфераза (АЛТ)
- Аспартатаминотрансфераза (АСТ)
- Щелочная фосфатаза (ЩФ)
- Гамма-глютамилтранспептидаза
- HBsAg
- Anti-HCV, антитела
Общие сведения
Желтуха — это желтушное окрашивание кожи и слизистых оболочек, которое появляется при повышении в крови уровня билирубина (продукт распада гемоглобина). Она возникает в том случае, если по каким-то причинам нарушается равновесие между образованием билирубина и выведением. Окрашивание кожи появляется уже при уровне билирубина 34 мкмоль/л. Желтуха — это не заболевание, а клинический синдром, возникающий при многих заболеваниях. Установление причины чрезвычайно важно, поскольку от этого зависит лечение. В зависимости от причины повышения билирубина выделяют истинную желтуху и ложную. Первый вид связан с накоплением в крови и тканях билирубина. Ложная или псевдожелтуха развивается при накоплении в коже каротинов (это происходит при длительном употреблении и в большом количестве моркови, тыквы, апельсинов).
Патогенез
Механизмы развития желтухи разные:
- избыточное образование билирубина при массивном распаде эритроцитов и, соответственно, гемоглобина;
- нарушение захвата билирубина печеночной клеткой (этот процесс происходит при участии определенных ферментов и белков);
- нарушение связывания билирубина в печеночной клетке (процесс контролируется ферментными системами);
- уменьшение выделения билирубина в желчь;
- закупорка желчевыводящих путей.
По патогенезу желтуха бывает надпеченочной, печеночной (или паренхиматозной) и подпеченочной (обтурационной). При паренхиматозной нарушается процесс захвата, связывания и выведения билирубина клетками печени. Этот вид желтухи развивается также и при задержке желчи в мелких протоках внутри печени (внутрипеченочный холестаз). Такой механизм встречается при гепатитах, токсических гепатитах и циррозе печени. Билирубин не выводится через печень в протоки и повышается его уровень в крови.
Патогенез механической (подпеченочной) связан с частичной/полной непроходимостью желчевыводящих путей. При этом печень нормально связывает билирубин, но нарушается его отведение желчи в кишечник (он накапливается в клетках и выводящих путях). Выше от места препятствия повышается давление и компоненты желчи, в частности билирубин, из межклеточных тканей попадают в кровь. В плазме повышается уровень связанного билирубина, он выделяется с мочой, и она приобретает цвет пива. Поскольку в кишечник желчь не поступает, кал обесцвечивается. Длительная обструкция путей и холестаз (несколько месяцев) влечет развитие билиарного цирроза печени.
Гемолитическая желтуха развивается при массивном распаде эритроцитов с чрезмерным образованием непрямого билирубина. В том количестве, в котором образуется непрямой билирубина, печень не может его «переработать» — превратить в связанный. Распад эритроцитов отмечается при наследственных гемолитических анемиях, гиперфункции селезенки, где в большей части происходит разрушение эритроцитов (первичный и вторичный гиперспленизм).
Классификация
Выделяют следующие виды желтух:
- надпеченочная;
- печеночная;
- подпеченочная.
Степени выраженности желтухи:
- легкая (билирубин общий достигает 85 мкмоль/л);
- умеренная (показатель общего билирубина 86-170 мкмоль/л);
- выраженная (170 мкмоль/л).
По длительности:
- острая (сроки желтушного окрашивания до 3 месяцев);
- затяжная (3-6 месяцев);
- хроническая (более 6 месяцев).
Непрямой билирубин, образовавшийся при разрушении гемоглобина в ходе физиологического обновления эритроцитов, переносится с кровью в печень. В клетках печени в результате ферментативных реакций он преобразуется в прямой (связывается) и вместе с желчью попадает в кишечник. Основная часть билирубина выводится с калом, а небольшая часть с мочой.
Часто у пациентов возникают вопросы: желтуха и гепатит — это одно и тоже или желтуха — это какой гепатит? Эти вопросы не совсем корректные. Желтуха — это симптом различных заболеваний, при которых нарушается обмен билирубина. Действительно, желтушный синдром чаще всего встречается при заболеваниях печени и на первом месте стоит гепатит, который имеет различное происхождение — инфекционное, токсическое, медикаментозное. Именно вирусный гепатит А, который наиболее часто встречается, на обиходном языке называют «желтуха».
Также не исключаются желчекаменная болезнь, холангит и другие заболевания печени и желчевыводящих путей, которые проявляются желтушным окрашиванием кожи.
В том случае, если поражается ткань (паренхима) печени, возникает ее некроз и нарушается функция в отношении связывания билирубина, говорят о паренхиматозной желтухе. При этом нарушается захват свободного билирубина из крови и связывание его. Этот вид желтухи развивается при различных гепатитах и циррозах. Инфекционное или токсическое поражение печеночных клеток полностью или частично нарушает их функцию.
При этом виде желтухи увеличивается уровень и свободного и связанного билирубина, поскольку он обратно всасывается в кровь из желчных капилляров. Связанный билирубин хорошо растворяется в воде, проходит барьер почек, поэтому обнаруживается в моче, придавая ей темную окраску. Возникает желтушное окрашивание слизистых и кожи. Паренхиматозная желтуха развивается и при задержке желчи (внутрипеченочный холестаз) в мелких протоках внутри печени. Данный механизм желтух характерен для вирусных гепатитов, мононуклеоза, лептоспироза, воздействия на печень лекарств, алкоголя, химических веществ, грибных токсинов.
Самым распространенным является вирусный гепатит А, который называют «желтуха» в обиходе. Как передается желтуха? Вирусные гепатиты A, E и F передаются фекально-оральным путем — ими можно заразиться при наличии вируса в воде, на продуктах питания, через предметы обихода, на которых присутствует вирус. Это возможно, если инфицированный не соблюдает гигиену рук и участвует в приготовлении пищи, если он грязными руками прикасается к предметам общего обихода и столовым приборам. Окружающие тоже должны часто мыть руки и особенно перед приемом пищи, больному выделить отдельную посуду, которую подвергать кипячению. Вирусы гепатитов A, E и F попадают с пищей в желудок, в кишечник и через кровь в печень, где они активно размножаются. Потом вирусы с желчью попадают в просвет кишечника и выводятся с калом, загрязняя среду. Вирус гепатита А устойчив к различным воздействиям среды. При комфортной температуре 20 С он в фекалиях сохраняется 30 суток, в воде несколько месяцев, а в замороженной рыбе и морепродуктах — целый год. Вирус гепатита А сохраняется при замораживании и нагревании, но при кипячении погибает через 5 минут. Учитывая это важно, соблюдать температурный режим при приготовлении пищи и не употреблять морепродукты без термической обработки.
Заразна ли желтуха после ее исчезновения у больного? Как указывалось выше больной наиболее заразен в конце инкубации и в преджелтушный период. Когда появилась желтуха, выделение вируса в среду значительно уменьшается и больной почти не опасен для других. Наиболее восприимчивы к вирусу дети с 3 до 7 лет и молодежь. Иммунитет после этих гепатитов пожизненный. Вирусные гепатиты B, C, D, G, TTV и SAN у взрослых передаются при переливании крови, инъекциях, стоматологическом лечении, гемодиализе, при тесном бытовом контакте, половым путем (при контактах с инфицированным), а также от матери к плоду.
При надпеченочной (гемолитической) желтухе происходит быстрый распад эритроцитов и повышенная продукция билирубина, который недостаточно захватывается печенью. Печень не захватывает билирубин из-за недостаточной активности трансфераз печени — такая причина желтухи при синдроме Жильбера и Найяра (наследственные синдромы). Причинами гемолитической желтухи может быть воздействие на организм гемолитических ядов. Гемолитические кризы с желтухой периодически бывают при врожденной гемолитической анемии (микросфероцитоз). При гемолитической желтухе повышены показатели свободного билирубина, а уровень его зависит от активности гемолиза. Уровень связанного билирубина не повышен. Отмечается умеренно выраженная анемия и повышение СОЭ.
Что такое механическая желтуха? При этом виде процесс локализуется в желчных протоках вне печени, в связи с чем нарушается отток желчи. Механическая обтурация у взрослых вызывается многими факторами: сужение протока, закупорка протока камнем, опухолью в протоке, а также сдавлением общего желчного протока головкой поджелудочной железы при опухоли, кисте, абсцессе. Даже не крупные камни затрудняют отток желчи.
Причины
В связи с разнообразием видов желтух, имеются разнообразные причины их появления.
- Гепатиты инфекционной природы (острые и хронические вирусные гепатиты).
- Токсический медикаментозный гепатит. У 2-5% больных отмечаются побочные эффекты препаратов в виде токсического гепатита с желтухой. Токсичными препаратами являются противотуберкулёзные препараты (Изониазид, Рифампицин, Пиразинамид), салицилаты, тетрациклины, противоопухолевые, хлорпромазин, диазепам, эритромицин, сульфаниламидные, нитрофураны, карбамазепин, сахароснижающие (хлорпропамид, толбутамид), иммуносупрессанты (циклоспорин), антигельминтные (тиабендазол). При прекращении приема токсических препаратов выздоровление происходит длительно (несколько месяцев и лет), а иногда поражение печени прогрессирует до развития цирроза (например, такой вариант развития может быть при приеме нитрофуранов). Токсические повреждения печени проявляются повышением печеночных ферментов без симптомов (безжелтушный вариант лекарственного гепатита). Если прием препаратов продолжается, развивается тяжелый гепатит с желтухой.
- Наследственное нарушение обмена билирубина — синдром Аагенеса, Жильбера, Криглера-Найяра, Ротора, Дабина-Джонсона и другие. При синдроме Жильбера выраженность желтухи невысокая. Симптом появляется при простудных заболеваниях, голодании, напряжении (физическом и психоэмоциональном). Увеличение печени незначительное или отсутствует. Заболевание выявляется в молодом возрасте.
- Аутоиммунные заболевания печени. Хронический аутоиммунный гепатит часто развивается одновременно с другими аутоиммунными заболеваниями — гипотиреоз, псориаз, язвенный колит, ревматоидный артрит. Аутоиммунный гепатит в 4 раза чаще встречается у женщин. Диагноз требует гистологического подтверждения (проводится биопсии печени).
- Склерозирующий холангит. Аутоиммунное холестатическое заболевание печени. Отличается прогрессирующим течением и приводит к циррозу. Имеется взаимосвязь с болезнью Крона и язвенным колитом. Фиброзные изменения происходят во внутри- и внепеченочных желчных протоках. В результате этого развивается их облитерация (сужение). Встречается чаще у мужчин в возрасте 30-45 лет. Симптомы появляются сразу: у 50% больных появляется зуд, боль, слабость, потеря веса, лихорадка. Желтуха присоединяется позже.
- Цирроз печени.
- Желчекаменная болезнь.
- Сужение желчного протока после операции.
- Злокачественные новообразования протоков и поджелудочной железы.
Симптомы желтухи у взрослых
Если рассматривать вирусные гепатиты, то инкубационный период ничем не проявляется. Затем следует преджелтушный период, который может длиться 3-15 дней (чаще всего неделю). Первые признаки этого периода разнообразны:
- катаральный синдром в виде лихорадки, заложенности носа, озноба, разбитости, покраснения зева (характерны для гепатита A и E);
- диспептический — снижается аппетит, появляется тошнота и рвота, беспокоят боли в животе, вздутие, понос или запор (характерны для гепатита A, E, TTV);
- астеновегетативный, который проявляется слабостью, выраженной вялостью и апатией, нарушением сна (встречается при всех гепатитах);
- боли в суставах, мышцах, костях, сыпь на коже чаще в области суставов (бывает при гепатите B и D, несколько реже при C).
Затем следует желтушный период и первые признаки желтухи у взрослых появляются на склерах —желтеет оболочка глазного яблока.
При вирусном гепатите В инкубационный период длительный от 1,5 до 6 месяцев. Начало заболевания постепенное. В преджелтушном периоде, который длится 14 дней, отмечаются боль в суставах и животе. При появлении желтухи усиливается интоксикация и ухудшается общее самочувствие. Желтушный период более длительный — 3–5 недель. При гепатите С желтуха встречается у 40% детей, и она не очень длительная (2 недели). Чаще протекает в безжелтушной форме. Интоксикация слабо выражена.
Анализы и диагностика
В диагностике желтух основное значение придается биохимическим пробам: определение уровня билирубина (общий, прямой и непрямой), исследование ферментов печени, которые являются индикатором поражения печеночных клеток (АЛТ, АСТ, ГГТ — гамма-глутамилтрансфераза). В норме уровень общего билирубина 0,5– 20,5 мкмоль/л, прямой – 0-4,3 мкмоль/л, непрямой – 0-16,2 мкмоль/л. При паренхиматозной повышается общий, непрямой и прямой билирубин, поскольку повреждается печеночная клетка. При гемолитической повышен показатель общего и непрямого билирубина. При механической — общий и прямой, а непрямой в пределах нормы.
- При вирусных гепатитах определяются маркеры вирусных гепатитов А, В, С, D, G, а также TTV цитомегаловируса. Наличие даже одного маркера, определенного методом ПЦР, подтверждает вирусный гепатит. Отсутствие маркеров вирусных гепатитов отвергает их наличие.
- УЗИ выявляет камни в билиарной зоне, опухоли и кисты.
- КТ подтверждает наличие камней, опухоли или кисты при механической желтухе.
- При подозрении на опухоль назначаются онкомаркеры — альфа-фетопротеин и раково-эмбриональный антиген.
Лечение желтухи у взрослых
Важным является установление причины желтухи и проведение лечения, направленного на ее устранение. При вирусных гепатитах проводится консервативное лечение, при камнях в желчном пузыре, кистах и опухолях поджелудочной железы — хирургическое лечение. При медикаментозных гепатитах на первом месте стоит отмена гепатотоксичных препаратов, проведение дезинтоксикации и восстановление функции печени. При внутрипеченочном холестазе, не связанном с обструкцией выводящих путей, назначаются препараты урсодезоксихолевой кислоты (Урсосан, Урсохол).
Основное в лечении синдрома Жильбера и Мейленграхта — фенобарбитал. В лечении болезни Криглера-Найяра применяется фототерапия, переливания альбумина, а также плазмаферез. Фототерапия разрушает в тканях билирубин. Этот метод помогает в 50% случаев. Частые сеансы (16 часов в сутки) продлевает жизнь больным. Но даже при хорошем эффекте в первые 15-20 лет у больных развивается ядерная желтуха (необратимое повреждение головного мозга). Единственным выходом при этом заболевании является трансплантация печени, а фототерапия рассматривается как подготовка к ней.
Независимо от причины желтухи существуют общие подходы к лечению:
- Диета №5. В питании ограничиваются жиры, жирная жареная пища. Блюда готовятся отваривание или запеканием без жира.
- Средства метаболической терапии, которые улучшают обмен в печени: Рибоксин, адеметионин (препараты Гептрал, Самелис, Гептор, Гептразан), Метионин, тиоктовая кислота (препараты Липоевая кислота, Берлитион, Липотиоксон, Итилокт). Гептрал и другие препараты сначала вводятся внутривенно, а потом больного переводят на таблетки.
- Для снижения цитолиза (распада печеночных клеток) назначаются фосфолипиды (Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале) и глицирризиновая кислота (Фосфоглив).
- Ферментные препараты (Креон, Мезим форте, Фестал), которые улучшают пищеварение
- Витаминотерапия. Аскорбиновая кислота, витамины В1, В6, никотиновая кислота. Жирорастворимые витамины А, Е, К, D. Особенно показаны витамины при длительном холестазе.
- При выраженной желтухе для дезинтоксикации, профилактики печеночной энцефалопатии и снижения билирубина назначается инфузионная терапия. Больным внутривенно капельно вводят Гепасол А и Гемодез.
- При зуде дополнительно назначается холестирамин, холестирол и препараты урсодезоксихолевой кислоты.
При легкой форме вирусного гепатита А лечение может проводиться дома, но в окружении больного должен соблюдаться санитарно-эпидемиологический режим (обработка дезсредствами комнаты, поверхностей, санузла, кипячение посуды, нательного белья, полотенец и т. д.). Больным назначают Стол №5а с переходом на №5, полупостельный режим, обильное питье до момента появления светлой мочи.
Из медикаментов назначаются:
- Желчегонные препарты (холекинетики): Сорбитол, Холемакс, Холос, Берберина сульфат, Холеритин. Холекинетики усиливают тонус пузыря и одновременно расслабляют желчевыводящие пути. Эти эффекты создают благоприятные условия для продвижения желчи, поэтому предотвращается ее застой желчи. Пузырь своевременно освобождается от желчи, доставляя ее в двенадцатиперстную кишку.
- Применение холекинетиков налаживает функцию пищеварительной системы. Данные средства назначают после окрашивания стула.
- Холеспазмолитики Но-шпа, Папаверин, Спазмолитин, Дротаверин, Холагол, Мебеверин, Бесалол.
- Витамины (или поливитамины).
- При среднетяжелой форме и интоксикации в течение 2-5 дней дополнительно назначается дезинтоксикационная терапия.
- При тяжелом течении обязательно проводится дезинтоксикационная терапия, назначаются антиферментные препараты (Контрикал, Улинастатин, Гордокс), гормоны, гепатопротекторы (урсодезоксихолевая кислота, эссенциальные фосфолипиды, силимарин — Карсил, Легалон, Силибор, Гепактив, Левасин).
- При гепатитах B, C и D не исключено назначение противовирусных препаратов и интерферонов.
После выписки больным рекомендуются диета, ограничение нагрузки, гепатопротекторы, желчегонные препараты, поливитамины. Расширение физической нагрузки и диеты проводится индивидуально.
Можно ли быть донором, если болел желтухой? Это зависит от того, какой гепатит перенес пациент. Перенесенный гепатит А не считается противопоказанием к донорству, поскольку нет носительства этого вируса. Однако, определённые ограничения все-же имеются: с момента выздоровления пациента должно пройти год и более, а кровь будет использована для производства иммуноглобулина. Лица, переболевшие гепатитом В и С, донором быть не могут, поскольку они являются носителями вируса. Перед сдачей крови все доноры обследуются на маркеры гепатитов B и C.
Доктора
Лекарства
- Гепатопротекторы: Гептрал, Самелис, Гептор, Гептразан, Липоевая кислота, Берлитион, Липотиоксон, Итилокт, Ессенциале, Эслидин, Эссливер форте, Фосфонциале, Ливенциале, Фосфоглив, Карсил, Легалон, Силибор, Гепактив, Левасин.
- Спазмолитики: Но-шпа, Папаверин, Спазмолитин, Дротаверин, Мебеверин, Дуспаталин, Меверин, Мебсин Ретард, Спарк, Аспазмин.
Процедуры и операции
Оперативное лечение показано при механической желтухе — удаляются опухоли, камни, кисты, стриктуры, которые создают препятствие для оттока желчи.
Диета
Диета 5-й стол
- Эффективность: лечебный эффект через 14 дней
- Сроки: от 3 месяцев и более
- Стоимость продуктов: 1200- 1400 руб. в неделю
Диета Стол №5а
- Эффективность: лечебный эффект через 5-7 дней
- Сроки: 2-6 недель
- Стоимость продуктов: 1300 — 1400 рублей в неделю
Диета Стол 5б
- Эффективность: Лечебный эффект через 10 дней
- Сроки: Постоянно
- Стоимость продуктов: 1300-1400 рублей в неделю
Щадящее питание направлено на восстановление ткани печени и улучшение ее функции. В разгар болезни рекомендуется более строгая Диета № 5а, которую расширяют — Диета №5. Несмотря на с ограничения, питание должно быть полноценным, по содержанию белков и углеводов, а количество жира ограничивают. Количество белков в пределах 100-110 г за счет белка животного происхождения: нежирное отварное мясо и рыба, нежирный творог, омлет белковый, кефир и йогурт. Большинство мясных блюд готовят на пару или запекают в фольге, чтобы не образовывалась корочка.
В рацион вводят растительные масла (оливковое, подсолнечное, кукурузное) как добавка в готовые блюда и овощные салаты. Масло сливочное разрешается в количестве 20-25 г. Допускаются легкоусвояемые углеводы (сахар, джем, мед, варенье, хлеб пшеничный, несдобное печенье). Основу сложных углеводов составляют крупы — гречневая, овсяная, рисовая, манная, пшеничная. Каши готовят на воде или с добавлением молока. Овощи отварные, паровые в виде пюре и суфле. Разрешаются тыква, картофель, кабачки цветная капуста. Жидкость не ограничивается, вводятся фруктовые, ягодные и овощные соки, компот из сухофруктов, кисели, некрепкий чай, травяные чаи, отвар шиповника. Пищу принимают небольшими порциями до 5-6 раз в день. Такой режим питания способствует регулярному желчеотделению и застой желчи не развивается.
Исключаются свинина, гусь, утка, печень, почки, жареное мясо, копчености, консервы (мясные и рыбные), любые колбасы, икра рыб, редис, репа, белокочанная капуста, чеснок, лук, щавель, шпинат, квашеные и маринованные овощи, все пряности, натуральный кофе, газированные напитки, выпечка сдобная и из слоеного теста, шоколад, халва, выпечка с кремом, мороженое. После перенесенного вирусного гепатита больные должны следить за своим питанием и строго соблюдать диету в течение 6 месяцев.
Профилактика
Неспецифическая профилактика вирусных энтеральных гепатитов (гепатит А, Е) включает:
- контроль за водоснабжением (безопасность питьевой воды) и санитарным состоянием пищевых объектов;
- соблюдение санитарного режима в лечебных учреждениях;
- утилизации сточных вод;
- своевременная диагностика заболевания и срочная изоляция больных;
- соблюдения личной гигиены (мытье рук безопасной водой).
Специфическая профилактика — проведение вакцинации
Профилактика гепатита A заключается в двукратном введении вакцины — Хавринс-720, Геп-А-ин-ВАК, Вакта, Аваксим. Вакцинацию проводят с интервалом 6-12 месяцев. В течение одного месяца у 100% вакцинированных одной дозой появляются достаточные для защиты уровни антител. Для формирования и устойчивого иммунитета на многие годы (20 лет) рекомендуется введение второй дозы. Вакцинацию против гепатита А проводят с 3-х лет.
Для профилактики гепатита В применяются следующие вакцины: Эувакс, Регеван-В, Энджерикс, Комбиотех, H-B-Vax-II, а также комбинированные — Бубо-Кок и Бубо-М. Бубо-Кок — вакцина против коклюша, дифтерии, столбняка и гепатита В. Бубо-М от столбняка, дифтерии и гепатита В. У детей вакцинация проводится по схеме 0 – 1 месяц -6 месяцев.
Вакцинацию взрослых проводят в следующем режиме:
- первую – в любом возрасте;
- вторую – через 30 дней;
- третью – через 4 месяца после введения первой.
Также имеется вакцина против гепатита А и гепатита В одновременно — Твинрикс. Стандартная схема для детей и взрослых 0 — через 1 месяц – через 6 месяцев.
При парентеральных гепатитах (С, В, Д) правилом безопасности является избегание контактов с биологическими (кровь, слизь, слюна) жидкостями людей. В самых незначительных дозах кровь на бритвах, ножницах и зубных щетках может стать источником заражения. Важно также предохранение при интимных связях. Немаловажное значение имеет соблюдение стерильности инструментов для маникюра, педикюра и татуажа.
Последствия и осложнения
- Молниеносная форма гепатита — фульминантный гепатит, который у 30-80% больных осложняет течение комбинированного гепатита B и D.
- Астеновегетативный синдром (при гепатите А).
- Острая печеночная недостаточность (возможно ее развитие при гепатите B, C и D).
- Печёночная кома. Молниеносное течение, заканчивающееся печеночной комой, встречается при сочетанном поражении печени вирусами гепатита B и D. Из-за массивного некроза печеночной ткани развивается печёночная кома.
- Поражение желчевыводящих путей.
- Переход в хроническую форму (отмечается при гепатитах B, C, D, F, G и TTV).
- Цирроз печени и гепатоцеллюлярный рак печени при гепатите C. Цирроз развивается у 20% пациентов с гепатитом C. Это осложнение также встречается при сочетании гепатита B и D. Цирроз печени проявляется асцитом (наличие жидкости в брюшной полости) и кровотечением из расширенных вен пищевода, что значительно ухудшает качество жизни больных.
- Развитие бессимптомного вирусоносительства.
Прогноз
При гепатитах A и E благоприятный — все пациенты выздоравливают. При гепатитах B, C, D, F, G и TTV отмечается хронизация процесса с возможными ухудшениями в течение жизни. При гепатите С при отсутствии своевременного лечения прогноз неблагоприятный. Если рассматривать гепатиты другой этиологии, например токсический, возможен летальный исход при массивном некрозе печени.
Список источников
- Губергриц Н.Б. Синдром желтухи в клинической практике / Здоровье Украины. 2009, №12, С. 30-33.
- Синдром желтухи в клинике инфекционных болезней. Учебное пособие. Составители Валишин Д. А., Кутуев О. И., Хунафина Д. Х., Бурганова А. Н., Хабелова Т. А. Уфа, 2014. — 42 с.
- Ооновные клинические синдромы при заболеваниях гепатобилиарной системы. Учебно-методическое пособие. Составители Хващевская Г. М., Неробеева С. И., Бобков В. Я., Крыжановский В. Л. Минск: БГМУ, 2018. – 24 с.
- Щербинина М.Б. Современные взгляды на диагностику и лечение холестатических заболеваний печени/ Здоровье Украины, 2016, №3, С. 5-6.
- Интерпретация печеночных проб и их нарушений. По материалам Evaluation of AbnormalLiver Chemistries. Am J Gastroenterol advance online publication/Здоровье Украины. 2018, № 17 (438), С. 45-46.