НЕДОСТА́ТОЧНОСТЬ, -и, ж.
1. Свойство по знач. прил. недостаточный. Недостаточность принятых мер. □ За недостаточностью улик следствие по ее делу прекратилось. Марков, Строговы.
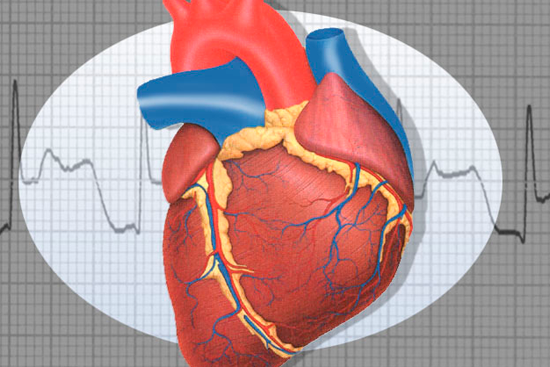
2. Мед. Недостаточная, не соответствующая физиологическим потребностям функция какого-л. органа. Недостаточность сердечного клапана. Коронарная недостаточность.
Источник (печатная версия): Словарь русского языка: В 4-х
т. / РАН,
Ин-т лингвистич.
исследований; Под ред. А. П. Евгеньевой. — 4-е изд., стер. — М.: Рус. яз.;
Полиграфресурсы,
1999;
(электронная версия): Фундаментальная
электронная
библиотека
На букву К Со слова «коронарная»
Фраза «коронарная недостаточность»
Фраза состоит из двух слов и 25 букв без пробелов.
- Синонимы к фразе
- Написание фразы наоборот
- Написание фразы в транслите
- Написание фразы шрифтом Брайля
- Передача фразы на азбуке Морзе
- Произношение фразы на дактильной азбуке
- Остальные фразы со слова «коронарная»
- Остальные фразы из 2 слов

Патофизиология Сердечно-сосудистой системы. Лектор Эльхенди Тауфик Набильевич.

Острый коронарный синдром (ОКС): Инфаркт и нестабильная стенокардия

Острый коронарный синдром. Диагностика, тактика ведения, лечение

Симптомы коронарной болезни сердца

Коронарная недостаточность: что это такое, виды, причины возникновения, группа риска, профилактика

Внезапная сердечная смерть
Синонимы к фразе «коронарная недостаточность»
Какие близкие по смыслу слова и фразы, а также похожие выражения существуют. Как можно написать по-другому или сказать другими словами.
Фразы
- + ангинозная боль −
- + аневризма аорты −
- + артериальная гипертензия −
- + астматический статус −
- + атеросклероз коронарных артерий −
- + бронхиальная астма −
- + вегетативные кризы −
- + гиперплазия предстательной железы −
- + грудная жаба −
- + диабетическая стопа −
- + диффузный токсический зоб −
- + дыхательная недостаточность −
- + заболевания сердца −
- + инфаркт мозга −
- + инфекционный эндокардит −
- + клинические проявления −
- + коронарная болезнь сердца −
- + коронарная недостаточность −
- + коронарное кровообращение −
- + коронарные артерии −
- + коронарные сосуды −
- + левый желудочек −
- + лёгочная недостаточность −
- + медикаментозная терапия −
Ваш синоним добавлен!
Написание фразы «коронарная недостаточность» наоборот
Как эта фраза пишется в обратной последовательности.
ьтсончотатсоден яанранорок 😀
Написание фразы «коронарная недостаточность» в транслите
Как эта фраза пишется в транслитерации.
в латинской🇬🇧 koronarnaya nedostatochnost
Как эта фраза пишется в пьюникоде — Punycode, ACE-последовательность IDN
xn--80aa2ambdapd6m xn--80ahc5adebbxegbe0e2d
Как эта фраза пишется в английской Qwerty-раскладке клавиатуры.
rjhjyfhyfzytljcnfnjxyjcnm
Написание фразы «коронарная недостаточность» шрифтом Брайля
Как эта фраза пишется рельефно-точечным тактильным шрифтом.
⠅⠕⠗⠕⠝⠁⠗⠝⠁⠫⠀⠝⠑⠙⠕⠎⠞⠁⠞⠕⠟⠝⠕⠎⠞⠾
Передача фразы «коронарная недостаточность» на азбуке Морзе
Как эта фраза передаётся на морзянке.
– ⋅ – – – – ⋅ – ⋅ – – – – ⋅ ⋅ – ⋅ – ⋅ – ⋅ ⋅ – ⋅ – ⋅ – – ⋅ ⋅ – ⋅ ⋅ – – – ⋅ ⋅ ⋅ – ⋅ – – – – – – – – ⋅ – ⋅ – – – ⋅ ⋅ ⋅ – – ⋅ ⋅ –
Произношение фразы «коронарная недостаточность» на дактильной азбуке
Как эта фраза произносится на ручной азбуке глухонемых (но не на языке жестов).
Передача фразы «коронарная недостаточность» семафорной азбукой
Как эта фраза передаётся флажковой сигнализацией.
Остальные фразы со слова «коронарная»
Какие ещё фразы начинаются с этого слова.
- коронарная болезнь
- коронарная болезнь сердца
- коронарная ангиография
Ваша фраза добавлена!
Остальные фразы из 2 слов
Какие ещё фразы состоят из такого же количества слов.
- а вдобавок
- а вдруг
- а ведь
- а вот
- а если
- а ещё
- а именно
- а капелла
- а каторга
- а ну-ка
- а приятно
- а также
- а там
- а то
- аа говорит
- аа отвечает
- аа рассказывает
- ааронов жезл
- аароново благословение
- аароново согласие
- аб ово
- абажур лампы
- абазинская аристократия
- абазинская литература
Комментарии

05:05
Что значит фраза «коронарная недостаточность»? Как это понять?..
Ответить

16:40

×
Здравствуйте!
У вас есть вопрос или вам нужна помощь?
Спасибо, ваш вопрос принят.
Ответ на него появится на сайте в ближайшее время.
А Б В Г Д Е Ё Ж З И Й К Л М Н О П Р С Т У Ф Х Ц Ч Ш Щ Ъ Ы Ь Э Ю Я
Транслит Пьюникод Шрифт Брайля Азбука Морзе Дактильная азбука Семафорная азбука
Палиндромы Сантана

Народный словарь великого и могучего живого великорусского языка.
Онлайн-словарь слов и выражений русского языка. Ассоциации к словам, синонимы слов, сочетаемость фраз. Морфологический разбор: склонение существительных и прилагательных, а также спряжение глаголов. Морфемный разбор по составу словоформ.
По всем вопросам просьба обращаться в письмошную.
Значение словосочетания «коронарная недостаточность»
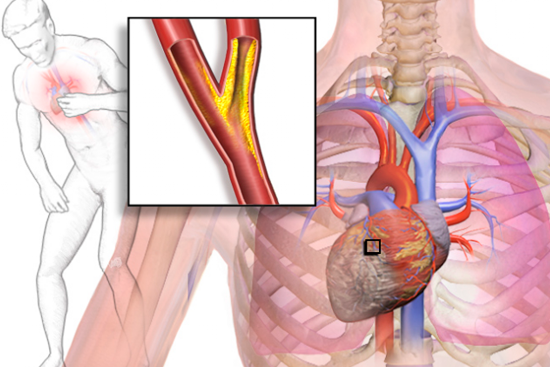
Корона́рная недоста́точность — понятие, означающее снижение или полное прекращение коронарного кровотока с неадекватным снабжением миокарда кислородом и питательными веществами. Коронарная недостаточность может быть обусловлена спазмом, атеросклеротическим или тромботическим стенозом, расслоением коронарной артерии, фиброзом при пролиферативном воспалении, компрессией сосуда спайкой, опухолью, инородным телом. В редких случаях коронарная недостаточность связана с наличием врождённого шунта между коронарными и лёгочными артериями со сбросом крови в малый круг кровообращения.
Все значения словосочетания «коронарная недостаточность»
Предложения со словосочетанием «коронарная недостаточность»
-
Характерной особенностью настоящего периода является повышение смертности среди молодых мужчин в возрасте 36–40 лет от острой коронарной недостаточности.
-
В основе развития коронарной недостаточности лежит атеросклероз коронарных сосудов, при котором нарушается питание сердечной мышцы.
-
В развитии сердечного приступа лежит остро наступающая коронарная недостаточность.
- (все предложения)
Ассоциации к слову «недостаточность»
- мало
- гипотрофия
- недостаток
- нехватка
- денег
- (ещё ассоциации…)
Морфология
- Разбор по составу слова «коронарный»
Правописание
- Как правильно пишется слово «коронарный»
- Как правильно пишется слово «недостаточность»
Эта патология часто приводит к внезапной коронарной смерти. Эта статья расскажет о том, какие причины вызывают это состояние, о способах диагностики и лечения, как оказать неотложную помощь.
Острый коронарный синдром (ОКС) — еще одно название этой патологии. В основном он начинается вследствие атеросклеротического поражения сосудов.
Патогенез (механизм развития) этого заболевания состоит в отложении холестерина в стенках артерий, из-за чего они теряют эластичность, кровоток затрудняется. Код заболевания по МКБ-10 — 124.8.
При частичном нарушении кровоснабжения миокарда происходит нехватка кислорода, клетки недополучают необходимые для жизнедеятельности вещества. Это состояние называют ишемической болезнью сердца. При полном блокировании движения крови развивается инфаркт.
Причины, по которым может возникать ОКС:
- тромботический стеноз;
- расслоение стенок артерий;
- спазм сосудов;
- фиброз;
- наличие инородного тела (эмбола) в системе кровоснабжения;
- воспаление серозной оболочки сердца (эндокардит);
- сужение просвета сосудов.
Нарушение снабжения кровью миокарда также возможно из-за полученных травм в области сердца (например, ножевое ранение), перенесенных хирургических операций.
Повышенному риску возникновения ОКС подвержены люди со следующими заболеваниями:
- ишемия, перенесенные ранее сердечные приступы;
- миокардиодистрофия и миокардит (воспаление мышечной ткани сердца);
- тахикардия;
- сахарный диабет;
- гипертония;
- врожденная склонность к внезапной остановке сердца;
- патологии сосудистой системы (тромбофлебиты, тромбоэмболии).
Также факторами риска являются такие состояния:
- ожирение, неправильное питание (ведущее к накоплению холестерина);
- табакокурение, прием кокаина;
- низкая двигательная активность;
- пожилой возраст (риск ОКС возрастает после 45 у мужчин, 55 — у женщин).
Примерно в половине случаев возникновения коронарной недостаточности не проявляется никакой симптоматики. Человек чувствует слабое головокружение, у него наблюдается ускоренное сердцебиение. В других случаях признаки патологии проявляются в комплексе.
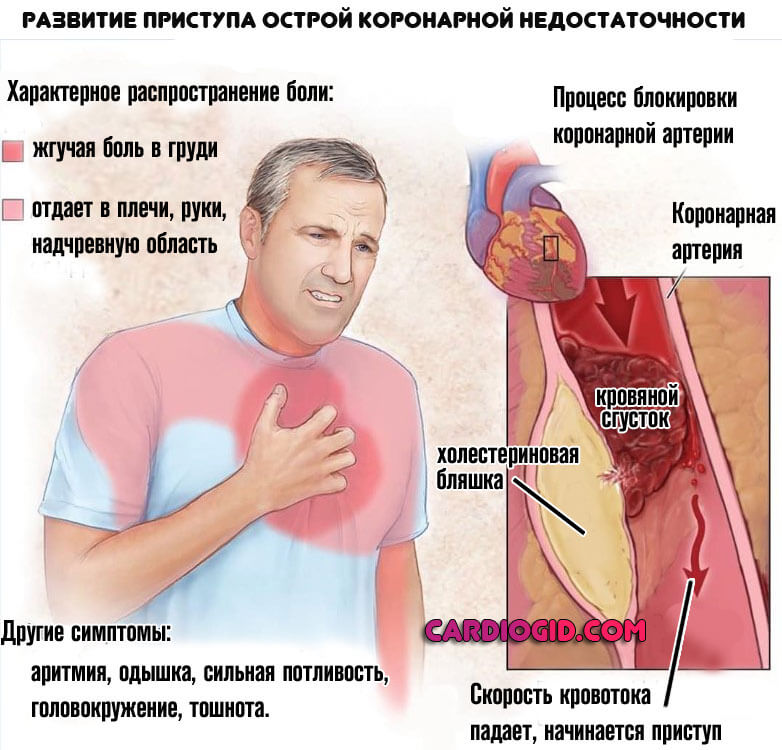
Симптомы острой коронарной недостаточности перед смертью включают:
- давящие или болезненные, часто жгучие ощущения в грудине;
- боль проецируется в другие части тела (живот, лопатки, руки и т. д.);
- обильный пот;
- судороги;
- выделение пены изо рта;
- появление одышки;
- тошнота, иногда с рвотой;
- замедление дыхания, одышка;
- внезапная бледность;
- сильное головокружение, иногда с потерей сознания;
- беспричинная слабость.
Патология редко возникает у людей, не имеющих никаких сердечно-сосудистых заболеваний.
Человек, у которого часты приступы стенокардии, может перепутать ее признаки с ОКС. Однако, есть некоторые отличия. При обычном нарушении работы сердца болевые ощущения длятся 5-10 минут, а при коронарном синдроме они продолжаются более длительное время – до 6 часов.
Стенокардия характеризуется дискомфортом, сдавленностью в груди. Боль же при ОКС может быть такой силы, что блокирует любые движения.
При поступлении больного в клинику врач проводит осмотр и ставит предварительный диагноз.
Основные факторы, на основании которых диагностируется коронарная недостаточность:
- отсутствие пульса;
- блокировка дыхания;
- больной находится в бессознательном состоянии;
- зрачки не реагируют на свет;
- лицо приобретает землистый оттенок.
Для подтверждения диагноза проводятся следующие исследования:
- ЭКГ;
- коронарография;
- МРТ;
- эхокардиография;
- сцинтиграфия сердечной мышцы.
Электрокардиография показывает изменения электрических характеристик сердца при обнаружении патологий. Нарушение кровотока в коронарных артериях характеризуется типичным отклонением электрокардиограммы.
Коронарография (ангиография артерий, прилегающих к миокарду) дает визуальную картинку их сужения. Этот анализ осуществляется с применением контрастного вещества, видимого на рентгене. Через вену на ноге пациента катетер с реагентом вводят в коронарную область. После этого делают серию снимков, по которым врач определяет, имеет ли место непроходимость сосудов.
С помощью эхокардиографии (УЗИ сердца) исследуют изменения структуры миокарда, его клапанный аппарат. Работа клапанов напрямую влияет на процесс кровообращения.
Сцинтиграфия сердечной мышцы — это новая информативная методика, основанная на принципе ядерного сканирования. Вещество со специальными радионуклидами, которые накапливаются мышцей сердца, вводят в кровь пациента. При прохождении через миокард реагент показывает области нарушения кровотока.
Дополнительно у больного берется кровь на анализ. Вследствие инфаркта, который часто является следствием ОКС, ткани сердца частично отмирают. При этом процессе выделяются особые вещества, наличие которых в крови указывает на коронарный синдром.
Острая коронарная недостаточность часто является причиной внезапной смерти. Чтобы спасти человека, нужно оперативно оказать ему первую помощь.
При обнаружении признаков ОКС необходимо восстановить нормальный кровоток. Если человек находится без сознания, до приезда врачей проводят реанимацию ручным способом.
Для этого делают непрямой массаж сердца, сочетая его с искусственным дыханием. Массаж производится ритмичным надавливанием в область грудной клетки, 5-6 раз подряд. Затем нужно вдохнуть воздух в легкие больного. Эти действия повторяют до приезда бригады врачей.
Если человек в сознании, но ощущает сильную боль в районе сердца, следует сразу же обеспечить ему состояние покоя. Для этого нужно прекратить всяческую физическую активность. Это стабилизирует ритм сердцебиения.
Затем больному дают медикаменты, облегчающие работу сердца (нитроглицерин, изокет). Таблетка кладется под язык для рассасывания. Сразу после этих мер вызывают машину скорой помощи.
После обследования больного врач на основе анализов определяет методы лечения. Это может быть терапия лекарственными средствами, хирургическое вмешательство.
Помимо этого, необходимо соблюдать диету, двигательный режим, исключить вредные привычки.
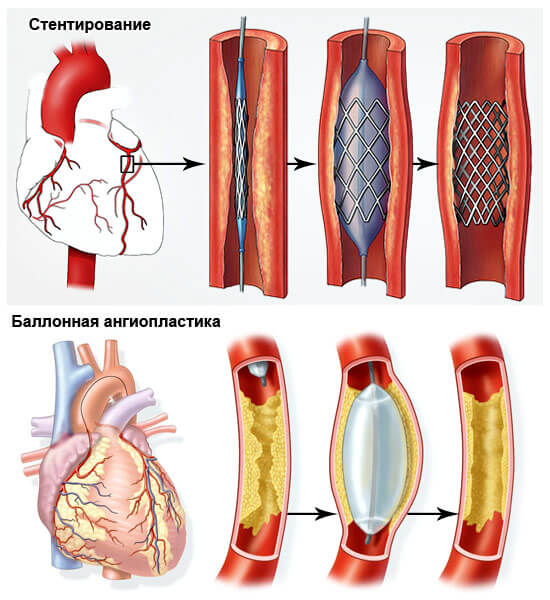
Стентирование и баллонная ангиопластика — это методы лечения, которые предполагают чрескожное вмешательство в сосуды, забитые холестерином, с целью улучшения кровоснабжения. С ее помощью восстанавливается нормальный кровоток в миокарде без операции на открытом сердце.
Во время операции в заблокированную артерию вводится специальное приспособление – стент. Это металлический цилиндр в виде сеточки, способный сжиматься и расширяться.
Стент расширяет стенки артерии, позволяя крови беспрепятственно двигаться по ней.
В случае с баллонной ангиопластикой, суженную артерию расширяют баллончиком, который накачивают воздухом. Баллонную ангиопластику часто совмещают с установкой стента.
Тромболизис — это вид терапии сосудов, при котором кровоток восстанавливается за счет лизиса (растворения) тромбов.
Больному внутривенно вводится препарат, растворяющий сгусток крови, который мешает кровообращению. Процесс разрушения тромба проходит в течение 3-6 часов.
Для тромболизиса используют фибринолитики: стрептодеказа, стрептокиназа, урокиназа и др.
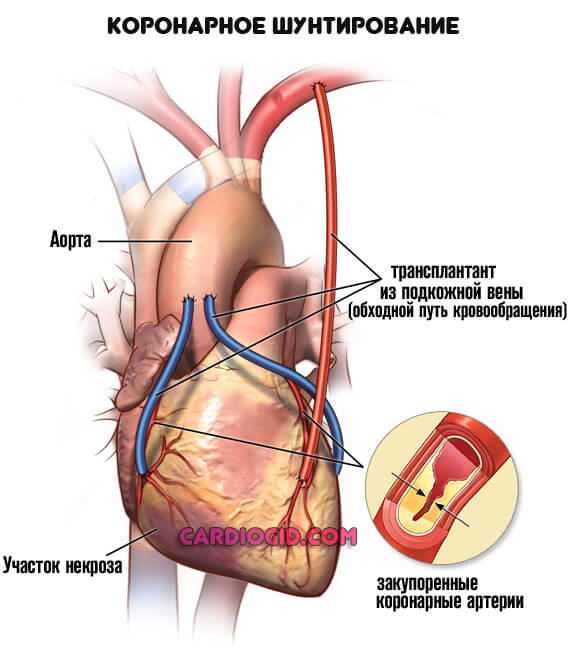
Аортокоронарное шунтирование — операция, направленная на восстановление движения крови в артериях, прилегающих к сердцу. Для этого используются шунты — сосудистые протезы.
Суть метода состоит в том, что с помощью шунтов прокладывается окружной путь, обходящий участок сужения. Он направлен от сердечной аорты к работающей артерии.
Роль шунтов выполняют вены, изъятые из бедра пациента или грудины. Их подшивают выше и ниже заблокированного участка.
Медикаментозная терапия проводится в случаях, когда нет серьезных поражений сердца, требующих хирургического вмешательства.
Лечение осуществляется комплексно, с использованием нескольких групп препаратов.
К ним относятся:
- анальгетики центрального действия, устраняющие болевой синдром (фентанил, трамадол, промедол);
- средства антиагрегантного и антикоагулянтного действия. Они разжижают кровь, препятствуют слипанию тромбоцитов. Это гепарин, синкумар, варфарин;
- бета-блокаторы. Блокируют адреналиновые рецепторы, тем самым расслабляя сердечную мышцу. Регулируют кровоток внутри миокарда. Это анаприлин, карведилол, метопролол;
- липидоснижающие лекарства. Угнетают фермент, способствующий образованию холестерина. К ним относятся: Розувастатин, Васкулар, Липримар, Атомакс;
- нитраты. Обладают сосудорасширяющим действием, уменьшают потребность миокарда в кислороде. Это Нитроглицерин, Нитронг, Сустак-форте.
Профилактические меры по предотвращению ОКС заключаются в ведении здорового образа жизни.
Нужно соблюдать следующие правила:
- исключить курение, алкогольные напитки;
- перейти на правильное питание, богатое овощами, фруктами, зеленью, злаками;
- делать гимнастику, совершать прогулки;
- следить за психоэмоциональным состоянием.
Следует регулярно проверять артериальное давление, контролировать уровень холестерина в крови.
ОКС часто становится причиной внезапной коронарной смерти. Ситуация осложняется тем, что человек не знает о заболевании, если оно протекает бессимптомно.
Существуют и другие последствия острой коронарной недостаточности, которые выражаются в виде таких патологий:
- нарушение сердечного ритма;
- кардиосклероз;
- сердечная недостаточность;
- повторный инфаркт.
Выживаемость людей, перенесших ОКС, во многом зависит от своевременной врачебной помощи.
У более чем 20% наступает летальный исход по причине ее неоказания. Другой важный фактор — степень тяжести заболевания. Смертность выше у пациентов с обширным инфарктом миокарда. При мелкоочаговом поражении сердечной мышцы шансов выжить больше.
Прогноз выживаемости при ОКС: первый год переживает 80% пациентов, в следующие пять лет показатель снижается на 5%, в течение десяти лет выживает половина перенесших острую коронарную недостаточность.
Автор статьи: Дмитриева Юлия (Сыч) – В 2014 году с отличием окончила Саратовский государственный медицинский университет имени В. И. Разумовского. В настоящее время работает врачом-кардиологом 8 СГКБ в 1 к/о.
Что такое острая коронарная недостаточность, причины возникновения, неотложная помощь и лечение
Патологии сердечнососудистой системы считаются одними из основных факторов летальности населения по всей планете. Пальму первенства они делят разве что с раковыми опухолями, чуть обгоняя последние.
Вопрос не в неизлечимости болезнетворных процессов как таковых. Они вполне устранимы. Проблема в отсутствии раннего скрининга в большинстве стран, ментальности самих людей, безответственно относящихся к собственному здоровью и старых методиках подготовки врачей-кардиологов.
Все три факта складываются воедино. Как итог — пациенты обращаются к докторам в момент, когда помочь уже практически нельзя, а некоторые и вовсе не идут в больницу. Диагноз ставится постфактум, на столе у патологоанатома.
Острая коронарная недостаточность — это нарушение кровообращения миокарда при стенозе или закупорке соответствующих артерий. Это промежуточное состояние. Оно заканчивается двумя возможными вариантами: стенокардией или инфарктом. Как то, так и иное потенциально летально, но в разной степени (второе больше).
Патология проявляется болями и аритмией, потому при появлении первых же признаков, нужно отправляться к врачу, без промедлений. Это поможет сберечь жизнь.
Содержание
- Причины развития патологии
- Факторы риска
- Степени выраженности
- Характерные признаки
- Доврачебная помощь
- Диагностика
- Лечение
- Возможные последствия
- Прогноз
- В заключение
Причины развития патологии
Суть явления ОКН заключается в существенном падении скорости и интенсивности кровотока в сердечной мышце по причине стеноза (сужения) или окклюзии (полной закупорки) коронарных артерий.
Они питают мышечный орган, давая возможность нормальной обеспечивать системы кислородом и необходимыми веществами.
Фатальность зависит о того, какой сосуд подвержен изменениям. Факторы становления процесса в 90% ситуаций кардиальные, то есть, связаны с дисфункцией самого мышечного органа. От этиологии зависят и перспективы восстановления.
Среди наиболее распространенных причин:
- Проведение оперативных вмешательств на сердце. По поводу уже перенесенного инфаркта, аритмического процесса, протезирования, пороков развития, врожденных и приобретенных. Причем сказывается не только полостная операция с торакотомией, но и малоинвазивные варианты, вроде радиочастотной абляции. Возможны непредвиденные последствия, наподобие нарушения питания миокарда. Даже при грамотно проведенной операции вероятность коронарной недостаточности острого типа сохраняется. Риск определяется объемом вмешательства, и составляет примерно 3-7%.
- Воспалительные поражения сердечной мышцы. В большинстве своем инфекционные. Провоцируются пиогенной флорой (стафилококки в основном) на фоне движения агентов по организму от отдаленного источника (главный фактор — длительно текущий тонзиллит или же кариес). Симптоматика характерна, возникает тахикардия, боли, только затем начинается острый приступ коронарной недостаточности. Мероприятия по восстановлению сложны, поскольку даже при стабилизации кровотока, сохраняются явления септического воспаления. Лечение проводится в условиях кардиологического стационара. По мере необходимости привлекается врач-инфекционист.
- Употребление наркотиков. Наиболее опасны кокаин и героин. Вопреки возможному представлению, вредны не столько психоактивные вещества, сколько добавки, наполнители, которыми забивают препараты в кустарных условиях. В ход идут толченые таблетки противовоспалительных средств, кальция, стиральный порошок, хлор. По понятным причинам, после употребления такой смеси происходит резкий стеноз коронарных артерий. Инфаркт возникает редко, в основном по причине передозировки. Чаще все заканчивается приступом стенокардии, остановкой сердца.
- Тромбообразование. Независимо от места. По большому кругу кровообращения сгусток все равно доберется до сосудов и закупорит их. Это основной фактор развития обширного инфаркта. Помощь срочная, хирургическая. Вероятность благоприятного исхода туманна, нужно смотреть на месте, после проведения вмешательства. В большей степени подобному явлению подвержены курильщики и лица, злоупотребляющие алкогольными напитками. Также пациенты с кардиальными патологиями в анамнезе.
Факторы риска
Помимо непосредственных причин, можно говорить о ряде факторов риска. Они увеличивают риски, но сами по себе патологический процесс не обуславливают.
Среди вероятных:
- Пожилой возраст (55+). Тем более старческий. С течением лет возникает снижение эластичности сосудов. Откладываются холестериновые бляшки. Риск атеросклероза растет. Встречается подобное явление у каждого второго в разной степени. В критических случаях кровоток полностью прерывается. Это неотложное состояние, заканчивается летальным исходом почти в каждой ситуации. Врачи попросту не успевают помочь больному.
- Отягощенная наследственность. Особенности кардиальной системы генетически детерминированы. Отсюда вывод. Если есть хотя бы один родственник с патологиями вроде ИБС или недостаточности, существует вероятность проявления процесса в фенотипе. Когда он начнется и вообще будет ли — большой вопрос. В рамках профилактики можно понизить риски.
- Постоянное повышенное артериальное давление. В большей мере коронарная недостаточность характерна для гипертоников. Это обусловлено хрупкостью сосудов с одной стороны, с другой, нарушением сократимости стенок.
- Сахарный диабет первого и второго типов. Сопровождается тотальной дисфункцией самого тела.
- Холестеринемия. Опять же все восходит к атеросклерозу. Липидные структуры откладываются на стенках сосудов, заканчиваясь нарушением кровотока и трофики тканей.
Лишний вес. - Курение. Приводит к другому виду атеросклероза. В данном случае сосуды стенозируются, наступает острое отклонение питания.
- Малая степень физической активности. Даже при сидячем образе жизни нужно находить хотя бы 2 часа в сутки на легкую активность. Не стоит посещать тренажерный зал, если нет на то желания. Достаточно пеших прогулок, легкой гимнастики или ЛФК, по усмотрению врача. Если же переборщить с механическими нагрузками, все может закончиться остановкой сердца, инсультом, инфарктом, кардиогенным шоком, иными процессами.
- Неправильный рацион. Преобладание в меню животных жиров, большого количества быстрых углеводов заканчивается нарушением липидного обмена. Отсюда возможные метаболические проблемы с вовлечением сердечнососудистой системы. Этот фактор проявляет себя не сразу, а спустя годы. Правильный рацион разрабатывается врачом или же самостоятельно, с учетом некоторых рекомендаций.
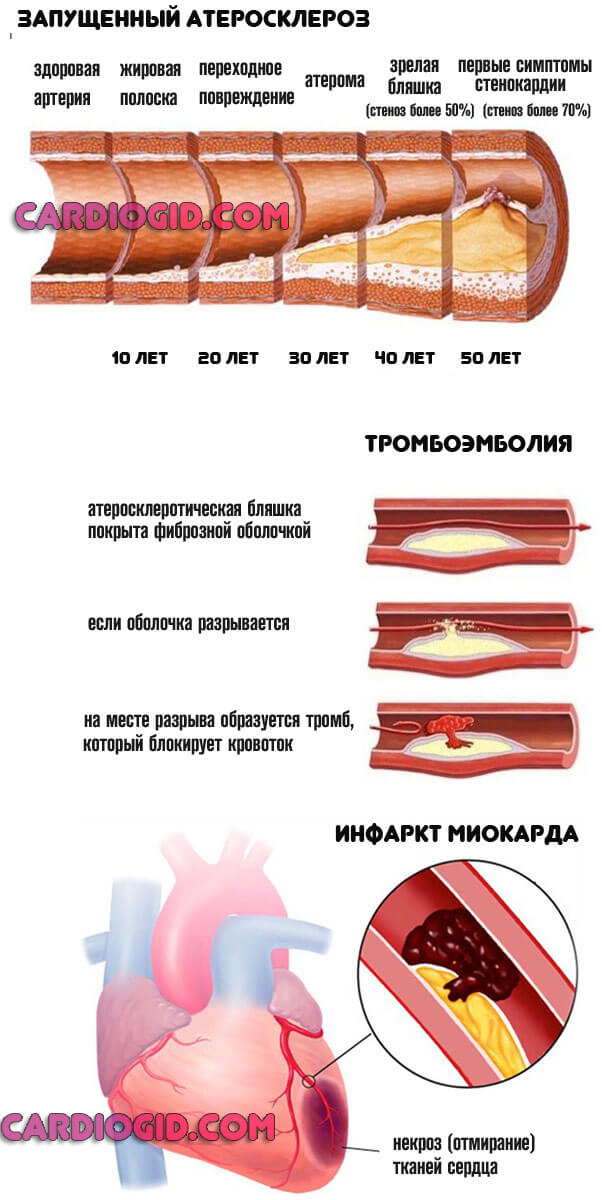
Классическая схема развития патологического процесса: запущенный атеросклероз, синдром острой коронарной недостаточности, кардиальный приступ, летальный результат.
Каждый этап требует меньше времени, чем предыдущий. Как только доходит до крайнего пункта, вернуть пациента практически невозможно.
Степени выраженности
Практикующие врачи в соответствии с рекомендациями выделяют 3 основных стадии болезнетворного явления.
I. Начальная. Характеризуется минимальными отклонениями функциональной активности сердца. Кровоток нормальный, просвет сосуда закрыт не более, чем на ¼. Симптоматика есть, но она минимальна и проявляется только при повышении нагрузки на организм. В момент физической активности, стресса, работы иного рода. Также на фоне приступов соматических кардиальных заболеваний, вроде аритмий. Излечение возможно, при этом катастрофических осложнений еще нет, подобное внушает оптимизм.
II. Средняя. Просвет коронарной артерии закрыт наполовину или чуть менее. Симптоматика проявляется на фоне минимальной физической или психоэмоциональной активности. Перспективы восстановления туманны, велика вероятность того, что останется стойкий дефект на фоне тяжелого поражения миокарда.
III. Развивается спустя какое-то время после первого приступа. Сосуд закрыт практически полностью, кровь не поступает. Питание нарушается. Симптоматика яркая. Даже при условии грамотного и своевременного лечения остается дефект в форме сердечной недостаточности.
Первые две степени клинически соответствуют нестабильной стенокардии, это потенциально обратимый процесс. Последняя — инфаркту.
Все три типа развиваются остро, в виде приступа.
Коронарная недостаточность возникает в результате ослабления кроовобращения. Зная это, можно заранее проработать меры профилактики и предотвратить становление эпизода.
Характерные признаки
Симптоматика зависит как от степени выраженности патологического процесса, так и от индивидуальных особенностей организма.
Среди типичных моментов:
- Аритмия. Существует несколько вариантов этого явления. Тахикардия, и обратный процесс брадикардия, когда сердце замедляется до 60 ударов и менее, отсутствие одинаковых интервалов между сокращениями. Клинический вариант не имеет большого значения. Однако, если обнаруживается групповая экстрасистолия либо фибрилляция, нужна срочная госпитализация, на месте помочь нельзя.
- Интенсивная жгучая боль в груди. Типичный признак стенокардии, также инфаркта. Дискомфорт не колющий, это относительно редкий вариант ощущения. Он иррадиирует в спину, руки, грудную клетку, живот в надчревной области.
- Одышка. Сначала при физической активности, затем на фоне полного покоя, что должно насторожить.
- Паническая атака с чувством страха, тревоги, желанием найти спокойное место. Психомоторное возбуждение может сыграть с пациентом злую шутку. В такие моменты, особенно в рамках острого приступа человек не вполне адекватен.
- Усталость, сонливость. Другой вариант поведения пациента сопровождается покоем, апатией, вялостью. Многое зависит от типа нервной системы конкретного больного. Это плохой признак, поскольку возможна потеря сознания и кома.
- Гипергидроз. Внезапно человек начинает сильно потеть без видимых на то факторов.
- Головокружение. Острый приступ цефалгии, который не снимается классическими анальгетиками.
- Тошнота, рвота. Рефлекторного характера, потому облегчения, как при отравлении, они не приносят.
- Обморочное состояние. Синкопальные явления свидетельствуют в пользу существенного нарушения мозгового кровообращения.
При остром приступе симптомы возникают в один момент, на протяжении нескольких минут или часов. Самостоятельно не устраняются, нужно квалифицированное воздействие со стороны. Вопрос ложится на плечи окружающих и медицинского персонала.
Доврачебная помощь
Своими силами нужно стабилизировать пациента. Чтобы повлиять в правильном русле, необходимо уяснить алгоритм действий.
Работать с больным следует таким образом:
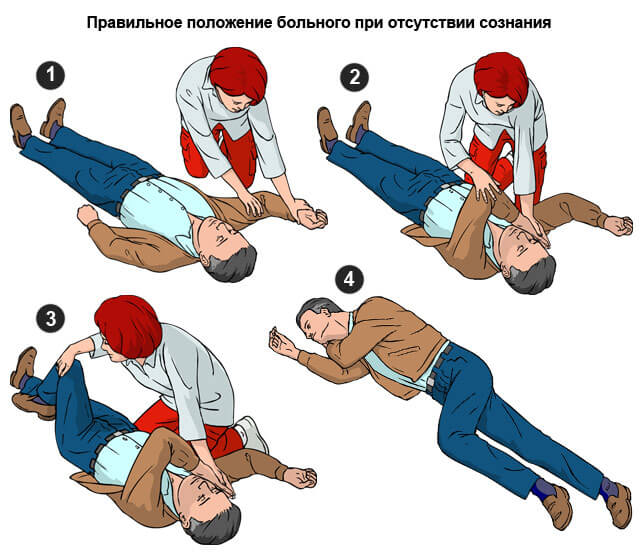
- Усадить человека, положить под спину подушку или несколько. Или одежду, главное, чтобы получился валик. Укладывать нельзя. Возможна рвота и аспирация желудочным содержимым или же нарушение кровоснабжения сердца в еще большей мере. Также отек легких и смерть.
- Ослабить воротник, снять все давящие украшения.
- Обеспечить приток свежего воздуха в помещение. Открыть форточку или окно.
- Если эпизод произошел на улице в холодное время года постелить под пострадавшего что-либо из одежды для предотвращения контакта с промерзшей землей.
- При потере сознания повернуть голову на бок, освободить язык. Возможна рвота.
- Привести больного в чувства с помощью нашатырного спирта.
- Успокоить тревожного человека, чтобы он не делал лишних движений и не спровоцировал усугубления состояния.
Препараты давать нельзя, не считая случаев, когда экстренные ситуации были оговорены с врачом. Тогда стоит предоставить пациенту прописанные лекарства в строго выверенной дозировке.
Диагностика
Обследование проводится под контролем врача-кардиолога. При этом действия должны быть быстрыми. Времени на длительную оценку нет, обходятся программой-минимумом.
Среди мероприятий:
- Измерение артериального давления и частоты сердечных сокращений разными методами. Лучше с помощью автоматического тонометра.
- Электрокардиография. Для выявления малейших нарушений функционального рода со стороны кардиальных структур.
- Эхокардиография. С целью определить органические отклонения.
Обычно этого объема вполне достаточно. Состояние стабилизируется там же, в стационаре. Однако этого мало. По окончании срочных мероприятий следует провести более глубокую оценку.
Показаны такие методики:
- Ангиография. С целью определить степень отклонения кровотока.
- Измерение скорости циркуляции жидкой соединительной ткани.
- МРТ или КТ. Позволяет точно визуализировать сердце и окружающие сосудов. Первая методика точнее, втора направлена на раннее выявление атеросклероза с кальцификацией стенок (частое явление на фоне длительно текущего состояния).
- Анализ крови на гормоны, общий, биохимический.
Полная диагностика занимает несколько дней. Определение этиологии процесса требуется для купирования состояния и предотвращения дальнейших рецидивов.
Лечение
Терапия смешанная. В зависимости от типа и характера процесса может быть консервативной или радикальной, оперативной. Тактика определяется исходя из возраста и основного заболевания.
Применяются такие медикаменты:
- Ингибиторы АПФ. Престариум. Перинева. Нормализуют уровень артериального давления.
- Бета-блокаторы. Карведилол, Анаприлин, Метопролол. Для восстановления сократимости миокарда.
- Антиагреганты. Для предотвращения тромбообразования и нормализации реологических свойств крови (в основном текучести). Подойдет Аспирин Кардио.
- Обезболивающие при интенсивном дискомфорте. Возможно наркотические.
Внимание:
Сердечнее гликозиды не применяются ввиду опасности усугубления процесса, потому как сократимость сердца минимальна. Возможна полная остановка.
По окончании терапии основного явления, когда острый приступ коронарной недостаточности сходит на нет, можно проводить более тщательное медикаментозное лечение с применением антагонистов кальция, противотромбических, статинов.
Если имеет место стойкий стеноз или кальцификация холестериновых бляшек, также разрушение кардиальных структур, без радикальной помощи уже не обойтись.
Используются следующие хирургические методики:
- Стентирование. Искусственное расширение просвета суженного сосуда.
- Шунтирование. Создание обходного пути кровотока, при закупорке сосуда, при невозможности его расширить с помощью стента.
- Протезирование при деструкции предсердий или желудочков.
- Иссечение липидных образований. При этом необходимо проведение тромболизиса и восстановления текучести крови.
Лечение длительное. На фоне органических изменений возможно, что препараты придется принимать всю жизнь. При этом важно ограничить себя во многом.
Рекомендации таковы:
- Отказаться от курения, алкоголя.
- Нормализовать рацион. Меньше животных жиров, больше витаминов (овощи, фрукты, белок), минимизация количества быстроусвояемых углеводов и сахаров. Лучше заменить их натуральными сладостями. Также никакого чая и кофе, энергетиков.
- Отказаться от посещения бань и саун.
- Постоянно тренировать сердце, но в пределах разумного. Не тренажерные залы, а пешие или велопрогулки, лечебная физкультура по намеченному с доктором плану.
Также необходимо регулярно посещать кардиолога для прохождения профилактических осмотров под контролем ЭКГ, ЭХО-КГ и анализов.
Возможные последствия
Примерный перечень осложнений таков:
- Остановка сердца. В результате перегрузки и недостаточного питания.
- Кардиогенный шок. Резкое падение артериального давления и показателей ЧСС без возможности восстановления адекватной деятельности организма. Летальность почти стопроцентная.
- Инфаркт миокарда. Собственно составляет суть описываемого явления, считается наиболее опасным клиническим вариантом.
- Инсульт. Острое нарушение мозгового кровообращения. В зависимости от обширности, может быть летальным или обратимым. Но в любом случае остается неврологический дефект разной степени тяжести.
Причины внезапной смерти при острой коронарной недостаточности, это остановка сердца или обширный инфаркт. Часто случается так, что пациенты погибают во сне, не успевая придти в себя.
Прогноз
Прогностические данные разнообразны. Благоприятные факторы:
- Хороший ответ на лечение медикаментами.
- Успешное оперативное вмешательство.
- Отсутствие сопутствующих соматических патологий.
- Нормальный уровень холестерина.
- Адекватность метаболических процессов.
- Стабильные показатели крови.
- Молодой возраст.
- Манифестация недостаточности. Рецидивы протекают куда сложнее. Каждый последующий приступ тяжелее предыдущего.
Примерно в цифрах, можно говорить о таком исходе:
- Без лечения острый эпизод заканчивается смертью в перспективе 3-х лет у 60% пациентов в результате повторения.
- При условии проведения качественной терапии — 12% или менее.
Опять же многое зависит от первопричины и возможностей ее радикального устранения. Без тщательной оценки конкретного случая ни один специалист не возьмется прогнозировать.
В заключение
Коронарная недостаточность представляет собой частный случай болезни кардиального профиля.
Степень зависит от характера процесса, его этиологии. Восстановление возможно, но не всегда. В любом случае, при возникновении проблем с сердцем нужно обращаться к кардиологу. Это первый тревожный звонок.
Коронарная недостаточность – что это такое
- Острая коронарная сердечная недостаточность. Характеризуется несоответствием кровотока метаболической потребности миокарда (параллельно могут диагностироваться измененные венечные артерии сердца, наблюдаться приступы стенокардии, тяжелые расстройства сердечного ритма, изменения ЭКГ). Болезнь, протекающая по острому типу, нередко провоцирует развитие инфаркта миокарда.
- Хроническая коронарная недостаточность. Характеризуется продолжительным (постоянным) недостаточным кровоснабжением миокарда. Предпосылкой для возникновения патологии служит изменение коронарного русла.
Также коронарная недостаточность сердца может протекать в:
- абсолютной форме (кровоток по коронарным сосудам резко ограничен);
- относительной форме (потребность миокарда в кислороде значительно повышается, но ограничения коронарного кровотока отсутствуют).
Причины коронарной недостаточности
Коронарная недостаточность может возникнуть в результате двух причин, приводящих к нарушению нормального движения крови по артериям:
- Тонус артерий изменяется.
- Просвет артерий уменьшается.
Изменение тонуса артерий
Спазм сосудистой стенки и уменьшение тонуса артерий могут являться следствием повышенного выброса адреналина. Так, например, при сильном стрессе, который многие описывают фразой «сердце сжалось в груди», наблюдается временная нехватка кислорода. Она легко компенсируется повышенной частотой сердечных сокращений. В результате кровоток возрастает, приток кислорода значительно увеличивается, настроение и самочувствие человека могут даже на время улучшиться.
В кратковременной стрессовой ситуации нет ничего страшного. Напротив, она может рассматриваться в качестве тренировки, позволяющей уменьшить чувствительность коронарных сосудов к спазму (профилактика ишемической болезни сердца).
Однако, если стресс затягивается, наступает фаза декомпенсации. Это значит, что клетки мышечной ткани расходуют весь запас энергии. Сердце начинает биться медленнее, уровень углекислого газа повышается, а тонус артерий снижается. Замедляется и кровоток в коронарных артериях.
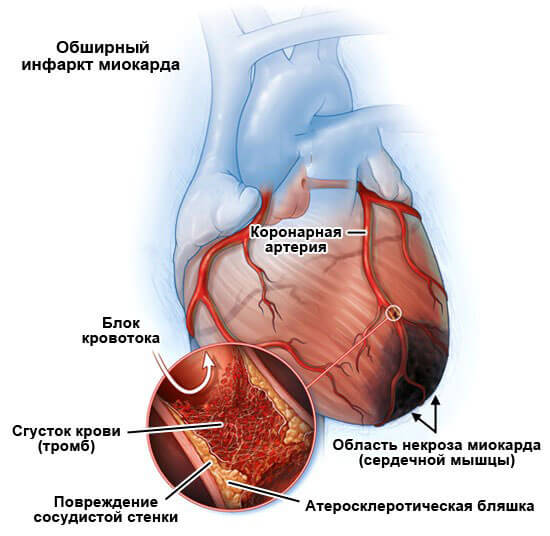
Как результат, обмен в сердечной мышце нарушается. Отдельные ее части могут даже омертветь (некроз). Образовавшиеся некротические очаги известны под распространенным названием «инфаркт миокарда».
Уменьшение просвета артерий
Просвет коронарных артерий уменьшается по причине нарушения нормального состояния их внутренней оболочки или из-за перекрытия кровотока образовавшимся тромбом (атеросклеротическая бляшка, кровяной сгусток). Возникновению патологии способствуют следующие факторы:
- курение (из-за интоксикационного воздействия на организм табачного дыма клетки внутреннего слоя артерий изменяются, и риск повышенного тромбообразования увеличивается);
- употребление большого количества жирной пищи (чревато нехваткой белков, изменением баланса микроэлементов и витаминов, нарушением процессов метаболизма);
- стресс (из-за повышенного адреналинового фона возникает длительный артериальный спазм);
- низкая физическая активность (приводит к венозному застою, ухудшению поступления кислорода к тканям, снижению силы сердечных сокращений).
Симптомы хронической и острой коронарной недостаточности сердца
Среди главных признаков синдрома коронарной недостаточности:
- учащенное сердцебиение;
- бледность кожных покровов, появление капель пота на лбу;
- сильная боль за грудиной, имеющая приступообразный характер;
- одышка, возникающая по непонятным причинам;
- боль в области груди;
- приступы стенокардии/тахикардии;
- сухой кашель.
Симптоматика усугубляется после выполнения физической работы, переедания, подъема по лестнице, эмоциональных переживаний (паника, испуг). Также она может обостряться в стадии покоя.
У некоторых больных коронарной недостаточностью возникают:
- тошнота;
- рвота;
- частые позывы к мочеиспусканию;
- метеоризм.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу. Легче предупредить болезнь, чем бороться с последствиями.
Диагностика коронарной сердечной недостаточности
В большинстве случаев уже при визуальном осмотре больного врач может заподозрить развитие острой коронарной недостаточности. Но для подтверждения диагноза необходимо не только учесть совокупность клинических признаков, обусловленных коронарной недостаточностью, но и провести диагностическое обследование, которое включает в себя:
- Общий анализ крови (главный показатель – повышенное число эритроцитов, свидетельствующее о наличии в организме воспалительного процесса).
- Биохимический анализ крови (позволяет понять причину заболевания).
- Анализ крови на свертываемость (изучается консистенция кровотока, склонность к тромбообразованию).
- Коронарографию (главный диагностический метод, направленный на оценку состояния коронарных артерий).
- Рентгенографию, УЗИ грудной клетки (позволяют определить наличие у пациента других возможных болезней сердечно-сосудистой системы и установить причину коронарной недостаточности).
- Электрокардиографию (дает возможность судить об исправности сократительной функции миокарда и работе сердца).
- Компьютерную томографию (направлена на выявление стеноза венечных артерий, разных по размеру атеросклеротических бляшек).
- Магнитно-резонансную томографию сердца (позволяет делать снимки в разных плоскостях, измерять артериальный кровоток, изучать наполнение желудочков и предсердий).
Лечение коронарной недостаточности
До приезда бригады скорой медицинской помощи больному необходимо оказать первую помощь:
- Дать таблетку «Нитроглицерина» под язык. Данный препарат быстро всасывается в кровь и путем воздействия на мышечную стенку артерий снимает спазм коронарных артерий. Как результат, кровоток на некоторое время восстанавливается.
Если нужно, каждые 5-10 минут до приезда врачей можно рассасывать по 1 таблетке. При этом необходимо знать, что интенсивный прием «Нитроглицерина» может привести к развитию синдрома мозгового обкрадывания, который проявляется сужением зрачков, потемнением в глазах, головокружением и рвотой. Эти симптомы быстро проходят самостоятельно, но при их возникновении больному лучше лежать. - Дать разжевать таблетку «Аспирина» (160-325 мг). Ацетилсалициловая кислота снижает свертываемость крови, благодаря чему уменьшается риск увеличения размеров тромбов, образовавшихся в коронарных артериях.
- Открыть окна, обеспечить приток свежего воздуха. Если у пациента хроническая коронарная недостаточность, можно заранее приобрести кислородный баллон и во время приступов использовать его. При этом кислород из баллона нужно подавать через увлажненную марлю – в чистом виде он пересушивает слизистые оболочки.
Пациентов с коронарной сердечной недостаточностью обязательно госпитализируют, так как риск внезапной смерти при данном заболевании всегда высок.
Лечение коронарной недостаточности в условиях стационара
Во время лечения острой коронарной недостаточности в больнице обычно проводятся:
- Тромболитическая терапия (больному вводятся препараты, способные растворить имеющиеся кровяные сгустки и предотвратить образование новых).
- Стентирование и ангиопластика. Через бедренную артерию в коронарную артерию вводится специальный катетер. На его конце раздувается баллончик, который расширяет артериальный просвет. После осуществляется установка протеза (стента), по внешнему виду напоминающего металлическую пружинку. Стент укрепляет стенку коронарного сосуда.
- Коронарное шунтирование. Используя аппарат искусственного кровообращения, в условиях работающего сердца либо при его остановке формируются шунты – обходные пути вокруг пораженной зоны венечных артерий. По ним достаточно быстро воссоздается нормальный кровоток в сердечной мышце.
- Ротационная аблация. С помощью специального медицинского микробура – ротаблатора – кардиолог удаляет кальцинированные бляшки. Аппарат вращается со скоростью 180 тысяч об/мин. На его конце зафиксирован эллипсовидный наконечник. После введения в артерию он размалывает бляшку на крошечные фрагменты и освобождает, таким образом, путь кровотоку. После процедуры ротационной аблации рекомендуется провести стентирование.
- Прямая коронарная атерэктомия. Во время операции используется цилиндрический прибор с боковым «окошком», находящимся на конце катетера. Он подводится под бляшку и срезает ее ротационным ножом с последующим удалением.
Лечение хронической коронарной недостаточности
При лечении хронической формы коронарной недостаточности, если состояние больного резко ухудшится, могут использоваться все вышеописанные методы и операции. При хорошем самочувствии пациента обычно проводятся процедуры:
- нацеленные на минимизацию негативного воздействия факторов риска;
- стабилизирующие основную болезнь, которая привела к коронарной недостаточности (гипертония, сахарный диабет, атеросклероз);
- обеспечивающие профилактику приступов стенокардии.
Опасность коронарной недостаточности
Коронарная недостаточность может привести к двум угрожающим жизни состояниям:
- нестабильной стенокардии;
- инфаркту миокарда.
Учитывая симптомы заболевания, врачи могут определить, насколько высок риск внезапной коронарной смерти (наступает в течение шести часов с момента начала сердечного приступа).
Высокий риск летального исхода – если присутствует любой из следующих признаков:
- Приступ стенокардии длится больше 20 минут.
- Развился отек легких (больной постоянно стоит, тяжело дышит, выделяется пенистая розовая мокрота).
- На ЭКГ снижен или увеличен подъем сегмента ST более 1 мм над изолинией.
- Стенокардия, пониженное давление в артериях.
- По лабораторным анализам – вираж уровня маркеров некроза (отмирания) миокарда.
Средний риск внезапной смерти при коронарной недостаточности ставится, если наблюдает любой из симптомов:
- Приступ длится меньше 20 минут.
- Стенокардия покоя – менее 20, прекратилась после рассасывания «Нитроглицерина».
- Ночью постоянно возникают приступы загрудинной боли.
- Возраст больного – старше 65 лет.
- Тяжелая стенокардия, первые симптомы которой проявились в течение последних двух недель.
- На ЭКГ зубцы Q более 3 мм, динамические изменения зубца Т до показателя нормы, снижение сегмента ST в покое.
Низкий риск внезапной смерти можно предположить при следующей симптоматике:
- Приступы возникают даже после несложной физической работы.
- В последнее время приступы стали более частыми и тяжелыми.
- Стенокардия впервые появилась от двух недель до двух месяцев назад.
- На ЭКГ отсутствуют новые изменения (по сравнению с результатами, которые были получены ранее) либо наблюдается нормальная для возраста больного кривая.
Группа риска по развитию сердечной коронарной недостаточности
Наиболее часто сердечная коронарная недостаточность диагностируется у людей:
- с наследственной предрасположенностью;
- с ожирением;
- которые много курят;
- у которых повышен уровень холестерина в крови;
- болеющих сахарным диабетом;
- занимающихся сидячей работой, ведущих малоподвижный образ жизни;
- болеющих артериальной гипертензией.
При сочетании нескольких факторов риска вероятность образования тромбов значительно повышается. Это значит, что исключить на 100% в будущем у больного наступление внезапной коронарной смерти нельзя.
Профилактика коронарной недостаточности сердца
Чтобы минимизировать риск возникновения коронарной сердечной недостаточности, необходимо:
- Сбалансированно питаться.
- Следить за весом.
- Отказаться от курения, спиртных напитков.
- Избегать стрессовых ситуаций.
- Регулярно выполнять физические упражнения.
- Сдавать анализы и проходить ЭКГ каждый год.
Данная статья размещена исключительно в познавательных целях и не является научным материалом или профессиональным медицинским советом.
Самые тяжелые заболевания сердца обусловлены структурными дефектами и недостаточным кровоснабжением миокарда. Так, коронарная недостаточность является наиболее распространенной причиной развития ишемической болезни сердца и инфаркта миокарда. Большинство форм патологии характеризуется прогрессирующим течением и длительным развитием. Несвоевременное лечение чревато формированием необратимых изменений в сердце.
Что такое коронарная недостаточность?
В медицинской литературе коронарной недостаточностью называют любое состояние, при котором возникает частичное или полное нарушение кровотока в сосудах сердца. Постепенное ухудшение доставки питательных веществ и кислорода к клеткам сердца становится причиной развития ишемической болезни. К основным причинам болезни относят атеросклеротические изменения сосудов и воспалительные процессы.
Коронарные артерии являются частью большого круга кровообращения, берущего свое начало от левого желудочка сердца. Эти кровеносные сосуды непрерывно обеспечивают мышечные клетки органа компонентами, необходимыми для поддержания насосной функции. Даже кратковременная блокировка кровотока в коронарных артериях может стать причиной инфаркта миокарда и остановки сердца. В большинстве случаев сужение просвета в сосудах сердца прогрессирует в течение длительного времени, поэтому необратимые изменения в миокарде возникают не сразу. Внезапная коронарная недостаточность является достаточно редкой формой болезни.
Врачебная практика показывает, что коронарная недостаточность может развиваться даже в течение нескольких лет. В первые годы, как правило, преобладает бессимптомное течение, поскольку клетки миокарда все еще получают достаточное количество кислорода и питательных веществ. Выраженные симптомы и тяжелые осложнения являются признаком поздней стадии заболевания. Также по мере прогрессирования болезни коронарных артерий значительно увеличивается риск возникновения инфаркта миокарда.
Причины возникновения
Точную причину возникновения болезни не всегда удается выяснить. Предполагается, что коронарная недостаточность формируется под влиянием множества патологических факторов. Особое значение имеет образ жизни пациента, поскольку атеросклероз является возможным последствием неправильного питания и наличия вредных привычек.
Основные причины и факторы риска:
- Отложение жира на внутренней стенке коронарных артерий при атеросклерозе. В продуктах питания присутствуют разные формы холестерина. Липопротеиды низкой плотности вносят наибольший вклад в развитие атеросклероза, в то время как липопротеиды высокой плотности считаются полезными. При наличии других негативных факторов на стенках сосудов появляются жировые бляшки, постепенно уменьшающие их просвет. Опасно не только уменьшение объема кровотока в поврежденной артерии, но и возможность отрыва бляшки с последующей закупоркой более мелкого сосуда.
- Курение, алкоголизм и прием наркотических средств. Вредные привычки провоцируют большинство сердечно-сосудистых патологий.
- Возраст от 55 лет и мужской пол. У женщин реже диагностируется коронарная недостаточность.
- Семейный анамнез. Наличие любых сердечно-сосудистых заболеваний у родственников увеличивает индивидуальный риск возникновения болезни.
- Высокое кровяное давление. Длительное влияние гипертензии обуславливает уменьшение просвета и утолщение стенок сосудов.
- Неправильное питание. Избыток вредного холестерина, триглицеридов и насыщенных жиров увеличивает риск возникновения атеросклероза.
- Сахарный диабет второго типа. Второй тип диабета и коронарная недостаточность имеют общие факторы риска. Кроме того, высокие концентрации сахара провоцируют сосудистые патологии.
- Избыточная масса тела и недостаточная физическая активность.
- Тревожные заболевания и стресс.
- Метаболические заболевания, влияющие на сердечно-сосудистую систему.
- Нарушение дыхания во время сна, сопровождающееся внезапным уменьшением концентрации кислорода в крови.
- Высокая концентрация гомоцистеина.
Зачастую коронарная недостаточность является осложнением первичных патологий сердечно-сосудистой системы.
Симптомы и признаки
Симптоматика зависит от причины возникновения патологии и степени нарушения кровоснабжения миокарда. Изначально симптомы могут проявляться только во время физических нагрузок, когда высокая сердечная активность требует большего притока крови к миокарду. По мере уменьшения просвета коронарных артерий клиническая картина ухудшается, и симптомы возникают даже в покое. Другие заболевания сердца и сосудов могут отягощать симптоматику коронарной недостаточности.
Основные проявления:
- Боль в загрудинной области (приступ стенокардии). Как правило, болевые ощущения возникают во время физической нагрузки или стресса. В норме длительность приступа не превышает 20-30 минут. Если приступ не проходит в течение этого периода времени, возможно развитие инфаркта миокарда.
- Нарушение дыхания. Хроническая коронарная недостаточность может быть причиной недостаточного притока крови к легким. Постоянная одышка сопровождается общим недомоганием и усталостью.
- Беспокойство и тревога. Во время приступа у пациентов нередко возникает страх смерти.
- Повышенное потоотделение.
У женщин нередко возникают менее типичные признаки сердечного приступа на фоне коронарной недостаточности. Болевые ощущения могут возникать не только в загрудинной области, но и в шее, нижней челюсти и пояснице. В редких случаях инфаркт не проявляет себя какими-либо симптомами.
Методы диагностики
Проблемами кровоснабжения сердца занимаются кардиологи и кардиохирурги. Во время приема врач спросит пациента о жалобах, изучит анамнез на предмет факторов риска и проведет физическое обследование. Метод аускультации позволяет обнаружить непостоянное сердцебиение, часто возникающее на фоне ишемической болезни сердца.
Дополнительные методы исследования:
- Электрокардиография – регистрация биоэлектрической активности миокарда. На тело пациента помещают специальные датчики, связанные с устройством записи кардиограммы. Результаты теста могут указать на признаки стенокардии или инфаркта.
- Холтеровское исследование – запись кардиограммы на электронный носитель портативного устройства в течение 24-48 часов. Пациента инструктируют нажимать на кнопку устройства в случае возникновения приступа стенокардии.
- Эхокардиография – метод визуализации сердца с помощью высокочастотных звуковых волн. Врач может наблюдать работу органа на мониторе и оценивать сохранность функций.
- Нагрузочный тест – получение кардиограммы во время физической нагрузки. Для этого используются тренажеры или специальные препараты. Тест необходим в том случае, если другие способы получения кардиограммы не выявляют признаки болезни. Нагрузочный тест также может быть совмещен с эхокардиографией.
- Радионуклидное исследование – метод оценки кровотока в органах, предполагающий внутривенное введение радионуклидов с последующим сканированием. Так можно обнаружить область миокарда, получающую меньшее количество крови.
- Ангиография – рентгенографическое исследование коронарных артерий. Пациенту вводят контрастные вещества для лучшей визуализации сосудов.
- Анализ крови на триглицериды, липопротеиды низкой плотности и ферменты-индикаторы инфаркта миокарда.
- Компьютерная и магнитно-резонансная томография – сканирование сердца. Получение изображения органа в высоком разрешении позволяют обнаружить область недостаточного кровоснабжения. КТ-ангиография является более точным методом диагностики, чем обычная рентгенография.
Применение сразу нескольких методов обследования облегчает постановку окончательного диагноза. Ранняя коронарная недостаточность, симптомы которой часто не выражены, также легко обнаруживается с помощью различных ЭКГ-тестов и сканирования.
Способы лечения и профилактика
Лечение должно быть направлено на улучшение кровотока в коронарных артериях и предотвращение опасных последствий заболевания. Коронарная недостаточность сердца на поздних стадиях может стать причиной расстройства ритма сокращений миокарда, инфаркта и сердечной недостаточности, поэтому своевременное лечение положительно влияет на прогноз.
Медикаментозные методы:
- Препараты, уменьшающие концентрацию вредного холестерина в крови.
- Лекарства, разжижающие кровь (в случае риска обструкции артерий).
- Бета-блокаторы для купирования приступов расстройства ритма сердца.
- Нитроглицерин для расширения коронарных артерий.
- Ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина II для снижения кровяного давления.
Хирургические методы:
- Стентирование коронарных артерий.
- Баллонная ангиопластика.
- Шунтирование артерий.
Таким образом, основной целью оперативного вмешательства является восстановление естественной анатомии коронарных артерий или создание обходного кровоснабжения сердца. Совмещение медикаментозных и хирургических способов лечения показывает наибольшую эффективность.
Следует учесть, что коронарная недостаточность, причины которой части связаны с первичными болезнями сосудов, поддается профилактике. Отказ от вредных привычек и жирной пищи, умеренные физические нагрузки и уменьшение массы тела являются главными способами предотвращения развития болезни. Раннее обращение к врачу при любых сердечно-сосудистых недугах помогает выявить недостаточность кровотока в сердце на стадии обратимых изменений.
Коронарная недостаточность: симптоматика, лечение
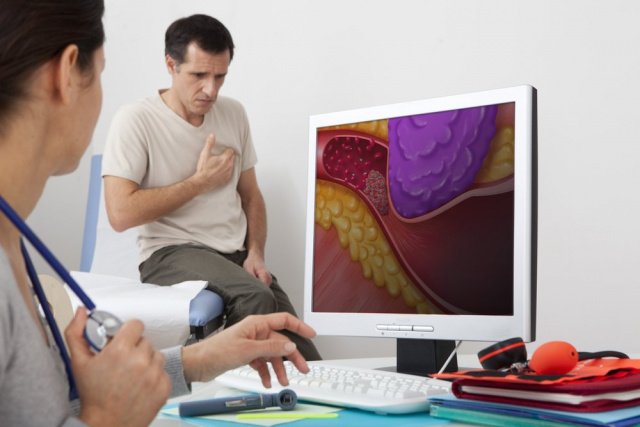
Коронарная недостаточность — это патологическое состояние, характеризующееся недостаточным поступлением кислорода к миокарду в результате нарушения проходимости коронарных сосудов, например, на фоне их закупорки атеросклеротическими бляшками или тромбоэмболии. Данное заболевания представляет серьезную угрозу для пациента, может провоцировать развитие инфаркта миокарда, который, в свою очередь, может стать причиной летального исхода. Ниже мы расскажем о симптомах и методах лечения коронарной недостаточности.
Клиническая картина при коронарной недостаточности

Для начала необходимо понимать, что данное нарушение бывает:
- острым;
- хроническим.
Острая коронарная недостаточность характеризуется резким, внезапным нарушением проходимости коронарных артерий. Наиболее частым ее проявлением является инфаркт миокарда, при котором в сердечной мышце образуются очаги некроза. С клинической точки зрения такое состояние может проявляться внезапными, сильнейшими болями в левой половине грудной клетки, иррадиирующими в левую руку, плечо и так далее, не купирующимися приемом нитроглицерина.
Кроме болевого синдрома, клиническая картина дополняется резкой слабостью, одышкой, бледностью кожных покровов, появлением липкого холодного пота. При объективном осмотре отмечаются повышение или снижение артериального давления, нарушение ритма сердечных сокращений.
При хронической коронарной недостаточности нарушение поступления крови к миокарду развивается постепенно, усугубляется с течением времени. Классическим симптомом данного патологического состояния являются приступы стенокардии.
Во время приступа стенокардии пациент сталкивается с давящей или сжимающей загрудинной болью, чаще всего возникающей после физической или психоэмоциональной нагрузки. Болевой синдром распространяется в левую половину тела, дополняется одышкой, обильным потоотделением, слабостью, тахикардией, повышением артериального давления.
Приступы периодически повторяются, могут быть примерно одинаковыми по тяжести и длительности или становятся все более продолжительными, тяжелыми.
Тактика лечения коронарной недостаточности
При возникновении острой коронарной недостаточности пациент должен быть экстренно госпитализирован.
В условиях стационара ему вводятся анальгетики, нитроглицерин, антиаритмические средства, тромболитики, спазмолитики и другие медикаменты, направленные на восстановление проходимости коронарных артерий. При необходимости проводится хирургическое вмешательство.
Хроническое нарушение кровоснабжения миокарда является показанием к использованию нитратов, бета-адреноблокаторов, блокаторов кальциевых каналов. Эффективный медикамент — это никорандил, обладающий более выраженным антиангинальным и антиишемическим действием в сравнении с традиционными нитропрепаратами, эффективность которого была доказана учеными из Первого Московского государственного медицинского университета им. И.М. Сеченова в работе, опубликованной в 2018 году.
Также план лечения обязательно дополняется гиполипидемическими средствами, антиагрегантами.
Читайте далее
Как правильно выбрать дезодорант?
Как выбрать и использовать дезодорант, чтобы быть на сто процентов уверенным в своей неотразимости?
Опубликовано 28.07.2022 21:33
Использованные источники
Неотложная кардиология / Латфуллин И.А., Ким З.Ф. – 2016
Возможности никорандила в коррекции коронарной недостаточности у больных ишемической болезнью сердца и сахарным диабетом 2-го типа / Сизова Ж.М., Захарова В.Л., Козлова Н.В. // Медицинский совет – 2018 – №21
Читайте также
Острая сердечная недостаточность (ОСН) возникает, когда сердце не может больше выполнять «насосную» функцию и обеспечивать органы и ткани кровью и кислородом в необходимом количестве.
Развиться острая сердечная недостаточность может очень быстро, за несколько секунд, минут или часов. Поэтому при первых же тревожных симптомах нужно обращаться к врачу: при отсутствии экстренной помощи ОСН сможет стать причиной летального исхода.
Содержание
- Причины ОСН
- Формы заболевания
- Стадии ОСН
- Чем опасна сердечная недостаточность? Осложнения
- Симптомы левожелудочковой ОСН
- Симптомы правожелудочковой ОСН
- Когда следует обратиться к врачу?
- Оксигенотерапия при ОСН
- Медикаментозное лечение ОСН
- Прогноз
- Профилактика
- Острая коронарная недостаточность
- Классификация
- Внезапная сердечная смерть
- Как определить коронарную недостаточность?
- Первая помощь при обострении
- Заключение
- Что это такое
- Причины
- Факторы риска
- Симптомы
- Диагностика
- Лечение
- Профилактика
- Заключение

Врач-пульмонолог, аллерголог-иммунолог
Задать вопрос
Специализируется на диагностике и лечении заболеваний органов дыхания и аллергии, владеет методиками проведения исследования функции внешнего дыхания, аллергологического тестирования с аллергенами, аутогемотерапии, специфической и неспецифической иммунотерапии.
Причины ОСН
К потере сердцем способности сокращаться может привести перегрузка сердечной мышцы, например, из-за повышенного давления, уменьшения количества функционирующих мышечных волокон, нарушения сердечного ритма или невозможности адаптироваться к физическим и эмоциональным нагрузкам.
Ведущие причины ОСН — кардиальные, связанные с патологиями самого сердца:
- Острый коронарный синдром (ОКС) — состояние, вызванное внезапным нарушением кровоснабжения сердца. Развивается при тромбозе артерий, которые кровоснабжают сердечную мышцу, сужении сосудов сердца, вызванных наличием атеросклеротических бляшек или спазмом. Проявляется инфарктом миокарда — необратимым некрозом сердечной мышцы и прединфарктным состоянием, которое не сопровождается полным прекращением кровоснабжения миокарда, но может закончиться инфарктом. Ведущие симптомы ОКС — выраженная боль за грудиной и специфические изменения на электрокардиограмме (ЭКГ).
- Гипертонический криз. Обусловлен стойким повышением артериального давления (АД) и сопровождается определенными симптомами: головной болью, тошнотой и рвотой, одышкой, зрительными расстройствами, иногда судорогами, загрудинными болями из-за недостаточного кровоснабжения миокарда.
- Внезапные аритмии и блокады сердца. Угрожающими для жизни считаются: полная невозможность проведения сердечного импульса к желудочкам сердца от предсердий, когда каждый из них сокращается в своем ритме (АВ-блокада), уменьшение частоты сокращений сердца (ЧСС) до 40 уд/мин и ниже, пароксизмальные тахикардии, остановка сердца. «Предвестники» опасных аритмий — ЧСС менее 50 и более 110 уд/мин, частые внеочередные сердечные сокращения, мерцательная аритмия.
- Тяжелые пороки клапанов сердца. Появляются на фоне ревматизма и других патологий соединительной ткани, атеросклероза, ишемической болезни (ИБС) и при тяжелых инфекциях. Различные пороки приводят к перегрузке сердца давлением или объемом, при которых возникает препятствие для выброса крови в кровеносную систему. При инфарктах миокарда возможны разрывы сухожильных структур митрального и трехстворчатого клапанов с формированием клапанной недостаточности.
- Острые миокардиты. Это тяжелые поражения сердечной мышцы воспалительного характера, вызываемые вирусами или бактериями.
- Тампонада сердца. Это скопление крови или другой жидкости между листками наружной оболочки сердца, при котором невозможны адекватные сердечные сокращения и наполнение сердца кровью. Тампонада бывает при ранениях и травмах сердца, расслоении и разрыве аневризмы (выпячивания) аорты, инфарктах миокарда с разрывом стенки сердца (трансмуральный инфаркт), перикардитах на фоне инфекций и онкозаболеваний. Скопление 500 мл жидкости в полости перикарда приводит к остановке сердца.
- Хроническая сердечная недостаточность (ХСН) в стадии декомпенсации.
Экстракардиальными причинами ОСН выступают:
- Тромбоэмболия легочной артерии (ТЭЛА) и ее ветвей. Источник ТЭЛА — тромбозы вен нижних конечностей при тромбофлебитах, в послеоперационном периоде, при длительной обездвиженности тела и конечностей на фоне травм (чаще всего).
- Острые нарушения кровообращения головного мозга, при которых происходит выброс вазоактивных гормонов (они поддерживают высокое давление в сосудах легких).
- Пневмоторакс — скопление воздуха в грудной полости при болезнях легких и вследствие травм грудной клетки. При напряженном пневмотораксе с каждым вдохом-выдохом объем воздуха в грудной клетке увеличивается, легкое на пораженной стороне спадается, сердце смещается в противоположную сторону. При этом нарушается венозный возврат к сердцу и сократительная функция миокарда.
Формы заболевания
Выделяют следующие формы левожелудочковой ОСН:
- Острая декомпенсированная СН — крайняя степень ХСН, которая появилась впервые.
- Гипертензивная ОСН. Для нее характерно высокое АД, венозный застой в легких, который виден на рентгене.
- Отек легких — высокая степень застоя крови в капиллярах легких с выходом жидкой части крови с эритроцитами в просвет альвеол, формированием пенистой мокроты и нарушением газообмена. Насыщение крови кислородом при отеке легких до лечения составляет менее 90% (в норме 96–99%).
- Кардиогенный шок — внезапное снижение сердечного выброса и систолического давления до 90 мм рт. ст. и ниже, которые приводят к значительному уменьшению кровоснабжения органов и тканей. Основные причины кардиогенного шока — тяжелые нарушения ритма и инфаркт миокарда.
- ОСН при высоком сердечном выбросе. Редкая форма недостаточности. Сопровождает те патологии, при которых повышается ЧСС: тяжелые анемии, тиреотоксикоз, аритмии, сепсис.
Выше перечислены основные формы острой левожелудочковой недостаточности. Наиболее часто встречаются первые три. К ним относится до 90% всех случаев обращения в больницу с ОСН. Реже встречается острая правожелудочковая недостаточность. Она развивается преимущественно при тяжелых болезнях легких, инфарктах миокарда правого желудочка и тромбоэмболии легочной артерии.
Стадии ОСН
В зависимости от клинических признаков, выслушивания легких фонендоскопом (аускультации) и измерения АД определяют стадии болезни по шкале Killip:
- I (признаки СН отсутствуют);
- II (СН выражена слабо, мало хрипов);
- III (присутствует выраженный отек легких, влажные хрипы);
- IV (кардиогенный шок — систолическое давление ниже 90 мм рт. ст. с полным нарушением периферического кровообращения).
Чем опасна сердечная недостаточность? Осложнения
ОСН — состояние, которое угрожает жизни. Особенно высоки риски летального исхода при кардиогенном шоке (около 80%). Если после развития острой СН пациент выжил, качество жизни его может ухудшаться: возникает плохая переносимость физнагрузок, любые чрезмерные эмоции могут спровоцировать сердечный приступ, возможны тяжелые нарушения ритма. Для предупреждения повторной декомпенсации сердечной деятельности потребность в принимаемых медикаментах обычно увеличивается, что усиливает лекарственную нагрузку на организм. В некоторых случаях требуются серьезные оперативные вмешательства, которые тоже сопровождаются жизненными рисками.
Симптомы левожелудочковой ОСН
Острая левожелудочковая недостаточность практически никогда не возникает у здоровых людей. Ей предшествуют не выявленные или неадекватно леченные гипертония, пороки сердца, ИБС с кардиосклерозом, аритмии, инфаркт миокарда.
Провоцирующими факторами могут быть физнагрузка, стресс, внутривенное вливание избыточного объема растворенных лекарств. В некоторых случаях симптомы развиваются ночью из-за усиления застойных явлений в легких или нарушений сердечного ритма.
Основные проявления левожелудочковой ОСН — сердечная астма, отек легких и кардиогенный шок. Эти состояния — следствие выраженного застоя венозной крови в легких. Они могут развиваться последовательно, сопровождаются такими симптомами:
- сильная одышка, которая может спровоцировать удушье;
- страх смерти, головокружение, слабость;
- стойкая боль за грудиной;
- вынужденное положение сидя с опорой на руки для облегчения дыхания — ортопноэ;
- кашель сухой, затем влажный, с пенистой розовой мокротой;
- кожа бледная, покрыта холодным потом, может быть синюшное окрашивание губ, ушных раковин, носа;
- пульс частый (более 90 уд/мин), слабого наполнения, часто аритмичный;
- АД может быть повышенным или нормальным, по мере прогрессирования симптомов — снижается.
Симптомы правожелудочковой ОСН
При данной патологии развивается «острое легочное сердце» (ОЛС). Причины ОЛС:
- острые тяжелые заболевания бронхолегочной системы — длительный приступ бронхиальной астмы, обширная острая пневмония, тотальный правосторонний плеврит, напряженный пневмоторакс;
- закупорка тромбами, жировыми и опухолевыми клетками, воздухом крупных ветвей легочной артерии;
- обширный инфаркт межжелудочковой перегородки с переходом на правый желудочек.
Симптомы острой правожелудочковой недостаточности включают:
- признаки причинных заболеваний;
- внезапную одышку и повышение частоты дыхательных движений более 20 за одну минуту;
- боли в правом подреберье (при надавливании на печень расширяются шейные вены);
- синюшность кожных покровов, быстро развивающиеся отеки ног;
- частый слабый пульс, возможны брадикардия и снижение АД.
Когда следует обратиться к врачу?
При острой сердечной недостаточности нужно срочно обратиться к врачу-кардиологу для получения помощи в условиях стационара.
Не стоит ждать опасных осложнений тех заболеваний, которые могут привести к ОСН. Одышка при нагрузке и в покое, повышение АД, любые нарушения сердечного ритма, боли за грудиной, кашель, периферические отеки должны насторожить каждого, кто не обратился за медицинской помощью для полноценного обследования и лечения (рис. 1).
Пациенты с сердечно-сосудистыми патологиями и сопутствующими респираторными инфекциями также нуждаются в консультации врача для недопущения тяжелых осложнений.
Оксигенотерапия при ОСН
Медикаментозное лечение ОСН
Лекарственные препараты вводят преимущественно внутривенным путем. Из медикаментозных средств используют:
- Наркотические анальгетики и седативные средства. Подавляют боль при острой ишемии миокарда, устраняют панику и страх, способствуют расширению вен и уменьшению преднагрузки на сердце.
- Вазодилятаторы. Снижают пред- и постнагрузку на сердце за счет расширения вен и мелких артериол капиллярного русла, улучшают кровоснабжение тканей. Эти средства не применяют при снижении АД.
- Диуретики. Обладают мочегонным эффектом. Способны быстро расширять вены, устранять отек легких и снижать давление в артериях малого и большого круга кровообращения.
- Фибринолитические средства для тромболизиса (растворения тромбов). Используются при инфарктах миокарда. Они эффективны в течение первых 4–6 часов развития инфаркта (максимально — до 12 часов).
- Антикоагулянты препятствуют тромбообразованию. Показаны при острой ишемии, нарушениях ритма, рисках ТЭЛА.
- Кардиотонические средства и вазопрессоры. Назначают для стабилизации давления и повышения сократительной способности миокарда. Показаны при тяжелой гипотензии, используются краткосрочно. Способны вызывать сужение периферических сосудов и ухудшать оксигенацию тканей кислородом, могут увеличивать потребность сердечной мышцы в кислороде.
- Антиаритмические средства.
- Бета-блокаторы, применяют при определенных состояниях со стойким повышением АД и тахикардии.
Если ОСН развивается на фоне тяжелых болезней органов дыхания, крови, почек, септических состояний, требуется соответствующее лечение причинной патологии.
Прогноз
Что случится при возникновении признаков ОСН, прогнозировать сложно. Многое зависит от причин, формы и стадии СН, возраста пациента, своевременно начатого и проведенного адекватного лечения, оснащения больницы, в которой оказывают помощь. Смертность пациентов в течение 2 месяцев после развития ОСН — 10%, при вторичной госпитализации — 35%. В течение первого года после возникновения патологии смертность достигает 40%.
Профилактика
Первичная профилактика включает предупреждение основных болезней, которые могут привести к сердечной недостаточности: ИБС, гипертонической болезни, атеросклероза. Кроме здорового образа жизни, людям из групп высокого риска может быть рекомендован профилактический прием низких доз аспирина и статинов.
При сердечно-сосудистых болезнях важно выполнять меры вторичной профилактики:
- строго следовать рекомендациям врача по лечению нарушений ритма, гипертонии, ИБС, коррекции пороков сердца и других причинных патологий;
- снизить лишний вес;
- нормализовать или компенсировать нарушенные виды обмена жиров и углеводов с помощью диетотерапии, рациональной физической активности и медикаментозных средств;
- проводить адекватный контроль целевых показателей артериального давления, уровня липидов и сахара крови, свертывающей системы крови;
- отказаться от алкоголя;
- избегать чрезмерных физнагрузок и эмоциональных стрессов.
Неотложная профилактика включает предупреждение возникновения ОСН у пациентов с сердечно-сосудистыми болезнями: при ОРВИ, анемии, предстоящих хирургических вмешательствах, перед эмоциональными и физическими нагрузками.
Все такие пациенты должны узнать о мерах самопомощи у своего лечащего врача.
Острая коронарная недостаточность
Одной из наиболее распространенных причин внезапной смерти является острый коронарный синдром, также известный как острая коронарная недостаточность. Поскольку именно это состояние приводит к инфаркту миокарда, мы хотим подробнее рассказать о том, почему оно может возникать и как его предотвратить.
Классификация
Базовая классификация ОКН выделяет две формы этой патологии:
1. Абсолютная. Возникает как следствие так называемых коронарогенных факторов, к числу которых относят стенозирующий атеросклероз, спазм и тромбоз коронарных артерий.
2. Относительная. Обусловлена действием некоронарогенных факторов: учащение сердечных сокращений и повышенная сократимость миокарда.
Проще говоря, абсолютная коронарная недостаточность – это следствие сужения просвета сосудов, отвечающих за кровоснабжение сердца, а относительная коронарная недостаточность – следствие повышенной потребности сердечной мышцы в кислороде, которую не в состоянии обеспечить даже здоровый кровоток.
Существует также классификация, основанная на изменениях, наблюдаемых при ЭКГ:
1. ОКН с подъемом сегмента ST:
1.1. Острый инфаркт миокарда (ОИМ) с зубцом Q
1.2. ОИМ без зубца Q
2. ОКН без подъема сегмента ST:
2.1. Нестабильная стенокардия
2.2. ОИМ с зубцом Q
2.3. ОИМ без зубца Q
Внезапная сердечная смерть
Внезапная сердечная смерть (ВСС) – это остановка работы сердца на фоне отсутствия в истории болезни данных о патологических изменениях со стороны сердечно-сосудистой системы. Иными словами, иногда человек, никогда не жаловавшийся на нарушения работы своего сердца, неожиданно умирает от его остановки. Чем это объясняется?
В большинстве случаев причиной становится именно ишемия, то есть местное нарушение кровоснабжения миокарда. А ведут к ишемии именно те причины, о которых мы уже говорили выше – сужение просвета коронарных сосудов вследствие спазма или образования атеросклеротических бляшек и тромбов. В группе риска состоят преимущественно мужчины среднего возраста, склонные к вредным привычкам (алкоголизм, курение) и пренебрегающие правилами здорового питания.
ВСС возникает на фоне таких провоцирующих факторов, как тяжелые физические нагрузки, секс, прием алкоголя, резкие перепады температур, обильный прием пищи. Большой риск в этом отношении представляет посещение сауны, где многие из этих провоцирующих факторов могут сочетаются.
Можно ли избежать внезапной сердечной смерти? Да, но для этого необходимо будет нормализовать режим питания и отказаться от вредных привычек. В рационе должно быть как можно меньше животных жиров (жирные сорта мяса, сливочное масло, майонез и т.д.), а количество клетчатки следует увеличить.
От физических нагрузок отказываться нельзя. Напротив, они даже необходимы, но в умеренных количествах. Лучше всего подойдут аэробные тренировки – бег трусцой, ходьба на большие расстояния, плавание. Интенсивность нужно наращивать постепенно, не допускать перегрузок, которые вызывают ощутимое ухудшение самочувствия.
Как определить коронарную недостаточность?
Диагностические мероприятия начинаются с осмотра пациента и сбора жалоб. Помимо описанных в предыдущем разделе симптомов, врач обращает внимание на изменения, которые могут возникнуть при физикальном исследовании:
1. Пальпация. Врач прощупывает область сердца, определяя его сокращения. При ОКН верхушечный толчок может смещаться.
2. Перкуссия. Этот метод основан на простукивании: в проекции границ сердца звук будет более высоким. Обычно при ОКН расширяется левая граница сердца.
3. Аускультация. При помощи стетофонендоскопа врач выслушивает шумы, которые возникают при работе сердца как следствие нарушения кровотока. Для ОКН характерны систолические шумы в области верхушки сердца.
4. Измерение артериального давления. При ОКН давление повышается, однако если инфаркт уже произошел, оно может быть понижено.
Для ОКН характерен аритмичный учащенный пульс (от 90 ударов в минуту и выше). В качестве дополнительного диагностического критерия используется реакция пациента на подъязычный прием нитроглицерина: при ОКН эта мера позволяет ослабить и даже полностью устранить боли в области сердца. Если нитроглицерин не помогает снизить болевые ощущения, значит они возникли не в результате ОКН.
Для уточнения диагноза врач может назначить следующие исследования:
- Общий анализ крови. При ОКН обычно изменений нет, однако если уже был инфаркт, отмечаются лейкоцитоз и повышенная СОЭ.
- Биохимический анализ крови. Определяются такие биомаркеры некроза миокарда, как тропонин, МВ-фракция креатинфосфокиназы и миоглобин.
- Коагулограмма. При помощи специальных тестов определяется показатели свертываемости крови. Исследование назначают для того, чтобы проверить вероятность закупорки сосуда тромбом.
- ЭКГ. На электрокардиограмме врач видит, какие участки мышечной ткани сердца проводят импульсы лучше, а какие – хуже, что дает представление о расположении участков поражения. Также на ЭКГ определяется частота и ритмичность сердечных сокращений.
- Эхокардиография. По сути, этот метод представляет собой УЗИ сердца и позволяет специалисту видеть, какие участки сердца отстают при работе из-за нехватки кислорода.
- Коронарная ангиография. Малоинвазивный метод исследования, позволяющий исследовать состояние и степень сужения коронарных сосудов за счет введения контрастного вещества.
- МРТ. Этот метод позволяет получить детальное трехмерное изображение сосудов и миокарда. При помощи МРТ определяются участки ишемии и некроза миокарда, а также атеросклеротические бляшки и тромбы в сосудах.
Первая помощь при обострении
Для начала необходимо обеспечить больному покой и доступ свежего воздуха. Положение – сидя или полулежа с опущенными ногами. Далее — нитроглицерин (1 таблетка под язык) и ацетилсалициловая кислота (1-2 таблетки, которые следует разжевать и запить стаканом воды). Затем необходимо вызвать скорую помощь.
В течение времени, которое пройдет до прибытия, следует наблюдать за самочувствием больного. При необходимости прием нитроглицерина и ацетилсалициловой кислоты можно повторить через 10-20 минут. По прибытии больного в стационар врач назначает комплекс диагностических исследований. На основании их результата определяется дальнейшая тактика лечения.
Заключение
Острая коронарная недостаточность, или острый коронарный синдром – это предварительный диагноз, который используется для обозначения состояния пациента до получения результатов диагностических исследований. ОКН сопровождается болью в области сердца, одышкой и повышенным потоотделением. Это состояние обусловлено спазмом или сужением просвета коронарных сосудов, в результате чего нарушается кровоснабжение сердечной мышцы. ОКН – жизнеугрожающее состояние, которое приводит к развитию инфаркта и нестабильной стенокардии.
Что это такое
Коронарная недостаточность (КН) — это такое состояние, при котором ток крови по коронарным (венечным) артериям, не соответствует энергетическим потребностям сердца. При этом наступает ишемия миокарда — повреждение клеток сердца вследствие недостатка кислорода и питательных веществ. Ишемия — локальный процесс, который происходит в том месте миокарда (сердечной мышцы), где было нарушено его питание. Сам процесс ухудшения кровотока чаще всего объясняется сужением просвета приносящего кровь сосуда. Глобально это может произойти по 2 причинам:
- обтурация (закупорка) просвета артерии;
- спазм вследствие сокращения стенок сосуда.
Также возможна комбинация этих причин.
При этом человек не может заметить никаких изменений в своем состоянии до тех пор, пока уровень стеноза (сужения просвета артерии) не достигнет критических значений. Или же до той поры, пока потребность сердца в питании не сделает стеноз значимым. Когда эти условия выполняются, в участке сердечной мышцы развивается ишемия — возникают приступ стенокардии, инфаркт миокарда или даже внезапная кардиальная смерть. Таким образом, можно сказать, что клинически коронарная недостаточность проявляет себя различными формами ишемической болезни сердца (ИБС).
Число больных ИБС в России по данным исследований превышает 7,5 млн человек — это очень высокий показатель. При этом распространенность среди людей пенсионного возраста на 16% выше, чем у людей трудоспособного возраста. То есть встречаемость заболевания с возрастом прогрессирует. Мужчины заболевают раньше и чаще, чем женщины.
Причины
Коронарная недостаточность чаще всего возникает по причине обтурации или спазма венечных сосудов сердца или их ветвей. Рассмотрим более подробно каждый из этих случаев, а также несколько более редких ситуаций.
Факторы риска
Некоторые факторы повышают риск коронарной недостаточности:
- Мужской пол и возраст старше 45 лет — факторы которые никак не откорректировать.
- Курение — влияет как на развитие атеросклероза, так и на процессы тромбообразования. В сигаретном дыме содержатся никотин и оксид углерода, которые оказывают отрицательное влияние на деятельность сердечно‐сосудистой системы.
- Низкая физическая активность, сидячий образ жизни, лишний вес и ожирение — способствуют тромбозам, атеросклерозу, гипертонической болезни, которые могут привести к коронарной недостаточности.
- Употребление большого количества пищи с высоким содержанием жира и холестерина — способствует атеросклерозу.
- Хронический стресс — провоцируетдлительный спазм коронарных артерий.
- Наследственность — риск развития патологии выше, если она была у родственников.
Симптомы
Симптомы коронарной недостаточности могут отличаться от случая к случаю. Также нередки ситуации, когда пациенты не чувствуют ничего странного в своем состоянии, пока однажды не случается, например, инфаркт миокарда.
Среди наиболее характерных для коронарной недостаточности симптомов:
Боли стенокардического характера — давящие, сжимающие, жгучие боли за грудиной продолжительностью до 10 минут. Часто появляются во время физической нагрузки. Могут начаться за грудиной, а затем распространиться на шею, спину, плечи, руки, челюсти;
- Головокружение;
- Холодный пот;
- Боли в области желудка;
- Одышка, особенно при нагрузках;
- Нарушения сна;
- Слабость.
Перечисленная симптоматика характерна для хронического (обратимого) варианта коронарной недостаточности, который проявляется стенокардией. При остром (необратимом) варианте описанные симптомы выражены ярче и длятся значительно дольше — до нескольких суток (при инфаркте миокарда). Боль не купируется нитроглицерином и может быть настолько выраженной, что приходится прибегать к наркотическим препаратам.
Несмотря на то, что главным симптомом инфаркта чаще всего является сильная загрудинная боль (80% случаев), существуют и другие проявления заболевания:
- Кашель и одышка;
- Резкая боль в верхней части живота;
- Симптомы поражения головного мозга.
Редко встречается бессимптомная форма инфаркта миокарда. Область поражения в сердце при этом не столь обширна, а изменения фиксируют инструментально постфактум.
Диагностика
Признаки коронарной недостаточности можно заподозрить самостоятельно, обнаружив у себя симптомы стенокардии, хотя бессимптомное течение вплоть до инфаркта миокарда — не редкость.
В клинической практике используют следующие диагностические методы:
- Коронарография — золотой стандарт в диагностике патологии сосудов сердца, позволяет визуализировать сужения просвета в коронарных артериях, их обтурацию. Методика инвазивная — катетер для введения контрастного вещества ставят через лучевую или бедренную артерии, поэтому исследование выполняют в операционной под местной анестезией.
- Оптическая когерентная томография коронарных артерий — один из новых и точных методов визуализации проблемных участков в венечных сосудах сердца. Метод также инвазивный и выполняется схожим с коронарографией образом.
- Различные варианты эхокардиографии (Эхо-КГ) — позволяют визуализировать участки миокарда с нарушенной сократительной способностью, а также многие сопутствующие нарушения.
- Сцинтиграфия миокарда — позволяет выявить участки миокарда с нарушенным кровообращением, для чего используются специальные радионуклиды.
- Нагрузочные тесты (тредмил-тест, велоэргометрия) — процедуры позволяют оценить изменения на ЭКГ, свидетельствующие об ишемии миокарда, во время физической нагрузки.
Также исследуют образцы крови, обращая внимание на:
- Липидограмму — определение холестерина и соотношения липидов в крови для выявления предрасположенности к ИБС.
- Глюкозу крови — для исключения сахарного диабета.
- Определение уровня эритроцитов и гемоглобина — для исключения железодефицитной анемии.
- Биохимические маркеры — исследование уровней различных ферментов, которые могут свидетельствовать в пользу инфаркта.
Лечение
При назначении лечения в первую очередь рекомендуют гипохолестериновую диету, умеренную регулярную физическую активность и снижение массы тела. При наличии вредных привычек необходимо от них избавиться. Это называется модификацией образа жизни. Не стоит недооценивать пользу таких рекомендаций, в данном случае они во многом определяют успех лечения и предупреждения будущих осложнений.
Профилактика
Профилактика коронарной недостаточности сводится в сущности к предупреждению развития атеросклероза, избеганию хронических стрессов. Значимость профилактических мер сильно возрастает с возрастом. Вот что можно сделать, чтобы значительно снизить риск прогрессирования и развития тяжелых последствий патологии:
- Регулярный анализ крови на липидный спектр, уровень холестерина;
- Снижение потребления количества жирной пищи;
- Регулярные умеренные физические нагрузки — хотя бы 150 минут в неделю;
- Избавление от вредных привычек;
- Своевременное обращение к врачу при появлении соответствующей сердечной симптоматики;
- Минимизация стрессовых ситуаций.
Заключение
Коронарная недостаточность — это патологический процесс, при котором миокард не получает должного питания по коронарным артериям. Часто встречается среди пожилых мужчин, больных атеросклерозом и сахарным диабетом. Причины патологии различны, но самой частой является сужение просвета артерии из-за образовавшихся в ней атеросклеротических бляшек. На данный момент существует множество способов лечения КН, важнее — вовремя ее диагностировать, чтобы избежать инфаркта миокарда и внезапной коронарной смерти.