Хронический перитонит
Хронический перитонит – это длительно протекающее воспаление брюшины, вызванное действием различных причин. Выделяют несколько форм патологии, которые отличаются по клиническим проявлениям и методам лечения. Основные симптомы: периодические болевые ощущения в области живота, диспепсические явления, нарушения стула, мочеиспускания, слабость, повышение температуры, бледность кожных покровов. Диагностика заключается в сборе анамнеза, внешнем осмотре, проведении анализа крови, УЗИ, КТ, МРТ, рентгенографии органов брюшной полости, лапаротомии. Лечение медикаментозное и хирургическое, назначается в индивидуальном порядке.
Общие сведения
Хронический перитонит – это вялотекущее, но неуклонно прогрессирующее инфекционное или асептическое воспаление брюшины, представляющее угрозу для жизни пациента. По данным статистки, патология встречается с частотой от 0,05% до 0,3%. Несмотря на достижения медицины, проблема перитонитов не теряет своей актуальности. Это связано с высокими показателями смертности, недостаточно изученным патогенезом. Вначале ХХ века летальность доходила до 80-100%, но в наше время, благодаря современным лекарственным препаратам, оперативной помощи и адекватной терапии, этот показатель составляет 15-19%.
Основными причинами заболевания являются деструктивно-воспалительные болезни органов брюшной полости (примерно 80%), а также осложнения после операций. Эта патология особенно тяжело протекает в детском возрасте и, по данным некоторых авторов, в 70% случаев служит причиной развития сепсиса и полиорганной недостаточности у детей.
Хронический перитонит
Причины
Хронический перитонит может быть первичным или вторичным. Первичная форма патологии развивается вследствие длительно текущего воспалительного процесса различной этиологии. Вторичный хронический перитонит является осложнением заболеваний органов брюшной полости, хирургических манипуляций, нередко к его развитию может привести хронизация острого процесса.
Наиболее частая причина патологии – проникновение микроорганизмов в брюшную полость в результате их распространения с током крови и лимфы либо при воспалении и нарушении целостности внутренних органов (аппендикса, кишечника, женских половых органов, желудка и т. п.). Основной возбудитель хронического перитонита – микобактерия туберкулеза, реже пневмококки и грибы (в частности, актиномицеты).
Но иногда заболевание может появиться из-за агрессивного воздействия биологических жидкостей (желудочный сок, секрет поджелудочной железы, кровь, моча), химических соединений, длительного давления и трения, попадания инородных предметов, которые вызывают развитие асептического воспаления. Научно доказано, что примерно через 6-8 часов происходит присоединение бактерий.
Патогенез
Патогенетические механизмы развития перитонита до конца не изучены, но большое значение имеют следующие аспекты: процесс ограничения патологического очага, иммунный ответ, расстройства функции брюшины, эндотоксикоз. Клиническая картина патологии зависит от ее формы. Чаще всего встречается экссудативный, адгезивный, туберкулезный хронический перитонит. По степени распространенности воспаления различают местный и разлитой перитонит (последний практически всегда развивается при острых процессах).
Симптомы хронического перитонита
Симптомы хронического перитонита слабо выражены или стерты. Клинические признаки связаны с длительной интоксикацией организма, формированием спаек и дисфункцией внутренних органов, поэтому пациенты предъявляют жалобы на похудение, усиление потливости, постоянное повышение температуры тела до 37,5°С, нарушения стула, периодические болезненные ощущения в области живота, вздутие живота. Очень редко у больных регистрируется напряжение мышц передней брюшной стенки и симптомы раздражения брюшины — эти признаки больше характерны для острого процесса.
Экссудативный тип характеризуется медленным скоплением серозной жидкости в брюшной полости, которая иногда достигает значительных объемов. Чаще всего пациенты не в состоянии указать время наступления заболевания. При этой форме заметно ухудшается общее самочувствие, развивается слабость, редко повышается температура.
При адгезивном (спаечном, фиброзном) перитоните формируются обширные спайки и плотные рубцовые тяжи. Они преимущественно связаны с теми органами, где длительно протекает воспалительный процесс. Первоначально патология никак себя не проявляет, но когда спайки и тяжи затрудняют опорожнение полых органов (желудка, кишечника, матки, мочевого пузыря) и нарушают их функции, развивается ясная клиническая картина. Резко ухудшается общее состояние, регистрируются диспепсические явления (тошнота, рвота, метеоризм, изменение стула). Появляется острая боль в области живота, непроходимость кишечника, становится невозможным мочеиспускание, отсутствуют менструации и т. п.
Туберкулезный перитонит — довольно редкое явление. Он протекает в различных формах или их сочетаниях: экссудативной с образованием значительного количества жидкости, сухой с формированием опухолеподобных бугров, язвенно-гнойной с множественными спайками, между которыми располагаются творожистые очаги распада. Больные жалуются на периодические боли в области живота. Скопление жидкости приводит к развитию одышки во время ходьбы и сердцебиения, напряжению передней брюшной стенки. Постепенно появляется бледность кожных покровов, повышается температура, уменьшается масса тела, нарушается деятельность кишечника, усиливается потливость, ухудшается аппетит.
Симптомы местных перитонитов обусловлены локализацией, поэтому выделяют перигастрит, перидуоденит, периколит, перихолицестит, перигепатит и другие виды патологии. Иногда болезнь связана с перфорацией органа, которую прикрывает брюшина, поэтому не развиваются острые явления. Реже воспаление вызвано трением и давлением на определенную область живота. Местный процесс по клиническим проявлениям напоминает адгезивный перитонит.
Диагностика
Диагностика перитонита основывается на данных анамнеза и анализе клинической картины. Так как при хроническом процессе симптомы скудны и мало выражены, очень важно тщательно собрать анамнез, в частности выяснить наличие сопутствующей патологии, чтобы предположить локализацию источника инфекции, а затем провести внешний осмотр. Помимо этого, врач-хирург назначает дополнительные методы обследования:
- Анализ крови. Выявляет лейкоцитарный сдвиг влево, увеличение СОЭ, которые характерны для хронического воспаления.
- Методы неинвазивной визуализации брюшной полости. УЗИ, КТ и МРТ брюшной полости при хроническом перитоните позволяют обнаружить воспалительные инфильтраты, повреждение внутренних органов. Рентгенография с контрастным веществом способствует раннему выявлению несостоятельности выполненных анастомозов и определению непроходимости кишечника.
- Диагностическая лапароскопия. Наиболее информативный способ диагностики – лапароскопия. С ее помощью можно визуально оценить состояние брюшины, обнаружить экссудат и спайки.
Лечение хронического перитонита
Консервативная тактика
Лечение хронического перитонита должно быть комплексным, подбираться индивидуально в зависимости от причины возникновения, особенностей течения процесса, проходить в условиях стационара в отделении хирургии. В целом мероприятия направлены на устранение очага воспаления, восстановление функций брюшины и внутренних органов. Следует отметить, что назначение обезболивающих средств противопоказано, так как они смазывают клиническую картину патологии и ослабляют моторику кишечника, способствуя распространению воспаления. Всем пациентам показана сбалансированная и рациональная диета.
Медикаментозное лечение заболевания заключается в применении различных препаратов. Как правило, вначале используют антибиотики широкого спектра, но если поставлен диагноз туберкулезного перитонита, то выписываются специфические противотуберкулезные средства. С целью восстановления водно-электролитного баланса и восполнения потерянной жидкости применяют инфузионные растворы (глюкозу, физиологический раствор и пр.). Для быстрого выведения токсинов и бактерий из организма используют дезинтоксикационные, мочегонные препараты. Чтобы восстановить функцию кишечника, назначают антихолинэстеразные медикаменты.
Хирургическое лечение
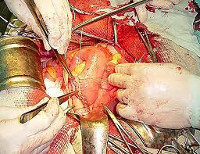
Хирургическое лечение при хроническом перитоните проводится не всегда. При туберкулезной форме можно добиться стойкого положительного результата консервативной терапией, но если есть очаги распада, то необходимо провести их устранение. Адгезивный перитонит требует оперативного вмешательства (чаще всего проведения лапаротомии) с целью разделения спаек и удаления источника инфекции, но при этом высок риск рецидива патологии. Иногда бывает трудно разъединить спаечный конгломерат, поэтому тип операции подбирается в индивидуальном порядке. При экссудативной форме в подавляющем большинстве случаев достаточно провести эвакуацию жидкости и массивную медикаментозную терапию.
Прогноз и профилактика
Прогноз заболевания при своевременной и адекватной терапии благоприятный, хотя послеоперационные перитониты обладают высокими показателями летальности (около 40%). Так как в основном развиваются вторичные хронические перитониты, то профилактика направлена на раннее выявление и лечение очагов инфекции, предупреждение развития послеоперационных осложнений, соблюдение рекомендаций лечащего врача, а также организацию регулярного прохождения медицинских осмотров населением.
Хронический перитонит — лечение в Москве
Хронический перитонит — длительное вялотекущее воспаление брюшины, тонкой оболочки внутри брюшной полости. Это состояние встречается редко. Чаще всего врачам-хирургам приходится иметь дело с острым перитонитом.

Наш эксперт в этой сфере:

Сергеев Пётр Сергеевич
Заместитель главного врача по лечебной работе. Врач-онколог, хирург, химиотерапевт, к.м.н.
Симптомы хронического перитонита обычно выражены слабо, заболевание может протекать с периодическими обострениями процесса. Чаще всего таких пациентов беспокоят боли и чувство дискомфорта в животе (которые периодически усиливаются), общая слабость, повышенная утомляемость, проблемы с дефекацией и мочеиспусканиями, бледность, повышение температуры тела. Диагностика включает рентген, УЗИ, КТ, МРТ брюшной полости, лабораторные исследования, диагностическую лапароскопию (осмотр брюшной полости с помощью специального инструмента через прокол в брюшной стенке), лапаротомию.
Хронический перитонит может иметь разное клиническое течение, при этом подходы к лечению различаются. Проводится как консервативная терапия, так и хирургические вмешательства.
Причины развития хронического перитонита
Существуют две формы хронического перитонита:
- Первичный — возникает в результате длительно протекающего воспалительного процесса, который может быть вызван инфекцией или изначально быть асептическим (без инфекционного агента).
- Вторичный хронический перитонит является осложнением инфекционно-воспалительного процесса в каком-либо органе. Также он может развиться после перенесенной операции. В некоторых случаях острый перитонит трансформируется в хронический.
Чаще всего инфекция и воспаление изначально развиваются в каком-либо органе, например, желудке, кишечнике, аппендиксе, органах женской репродуктивной системы. В дальнейшем возбудители распространяются в брюшную полость через лимфатические сосуды или непосредственно при нарушении целостности пораженного органа. В качестве этиологического фактора хронического перитонита нередко выступают микобактерии туберкулеза, патогенные грибки, пневмококки.
Помимо болезнетворных микроорганизмов, к развитию перитонита способны привести различные токсичные, агрессивные вещества, проникшие в брюшную полость. Это может быть желудочный сок, кровь, моча, сок поджелудочной железы, жидкость из эхинококкового пузыря, различные растворы, которые используются во время хирургических вмешательств, оставленные после операции в брюшной полости инородные тела. Перитонит, который развивается без участия инфекции, при раздражении брюшины, называется асептическим. Но в большинстве случаев уже через 6–8 часов на фоне развившихся патологических изменений присоединяются болезнетворные микроорганизмы.
Закажите обратный звонок. Мы работаем круглосуточно
Записаться на прием

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Распространенные причины хронического перитонита:
- Туберкулез — при проникновении микобактерий в брюшную полость. Это может произойти тремя путями: напрямую из пораженных органов брюшной полости, с током лимфы (лимфогенно) или крови (гематогенно).
- Микозы — грибковые инфекции. Развитию грибкового перитонита способствует ослабление иммунитета, агрессивный курс лечения антибиотиками. Антибактериальные препараты уничтожают бактерии, и их место занимают грибки.
- Канцероматоз брюшины — поражение брюшины раковыми клетками. Чаще всего он встречается при раке толстой и прямой кишки, желудка, поджелудочной железы, аппендикса, яичников. Когда опухолевые клетки распространяются по поверхности брюшины, у пациента диагностируют рак IV стадии. Это опасное осложнение, оно существенно ухудшает прогноз и сокращает показатели выживаемости. Тем не менее, существуют инновационные методы лечения, которые помогают продлить жизнь пациента, иногда на годы. Эти методики применяются в международной клинике Медика24.
- Асцит — состояние, при котором в брюшной полости скапливается жидкость. Чаще всего оно развивается при сердечной недостаточности, поражении почек, печени, лимфатической системы. Также асцит может возникнуть как осложнение онкологического заболевания, в том числе в результате канцероматоза брюшины.
- Сифилис. При этом в тканях образуются гуммы — узлы, связанные с инфекцией.
- Перивисцерит — воспаление брюшины, покрывающей внутренние органы. В частности, выделяют перигепатит (печень), периспленит (селезенка), перигастрит (желудок), перидуоденит (двенадцатиперстная кишка), перихолецистит (желчный пузырь), периметрит (матка), периколит (толстая кишка).
Также выделяют экссудативный перитонит, при котором в брюшной полости скапливается жидкость, и адгезивный, когда образуются спайки между листками брюшины.
В зависимости от того, насколько сильно распространен патологический процесс в брюшной полости, выделяют местный и разлитой перитонит.
Симптомы
В то время как острый перитонит проявляется ярко выраженной симптоматикой и требует немедленной медицинской помощи, при хроническом клиническая картина практически всегда слабая, стертая. Симптомы возникают из-за воспалительного процесса в брюшной полости, скопления жидкости, образования спаек и нарушения работы внутренних органов, интоксикации в результате попадания в кровь веществ, образующихся в процессе воспаления и гибели тканей.
Основные проявления хронического перитонита:
- дискомфорт и боли в области живота, которые периодически усиливаются;
- вздутие, увеличение размеров живота;
- общая слабость, повышенная утомляемость;
- постоянное небольшое повышение температуры тела — обычно до 37,5° C;
- повышенная потливость;
- потеря веса;
- проблемы со стулом, мочеиспусканиями.
Чаще всего больной не может точно сказать, когда у него началось заболевание, потому что симптомы нарастают постепенно.
При экссудативной форме хронического перитонита развивается асцит — в брюшной полости скапливается жидкость. В норме ее быть не должно — на поверхности брюшины присутствует лишь небольшое количество смазки, чтобы обеспечить свободное скольжение внутренних органов.
Поначалу, пока объем жидкости небольшой, она не вызывает никаких симптомов и может быть обнаружена только во время ультразвукового исследования. Постепенно становится заметным увеличение живота, возникают нарушения стула, дефекации, беспокоят частые отрыжки, изжога, боли в животе. Появляются отеки на ногах. Когда жидкости много, она ограничивает движения диафрагмы, и это приводит к одышке.
При адгезивной (спаечной) форме хронического перитонита между листками брюшины формируются сращения — спайки. Они деформируют внутренние органы и нарушают их работу. Собственно, это в основном и вызывает симптоматику. В финале может развиться картина кишечной непроходимости, задержка мочеиспусканий, у женщин исчезают месячные.
Туберкулезный перитонит когда-то был ведущей формой хронических перитонитов. В настоящее время он встречается редко. Он может протекать в разных формах:
- экссудативной — когда в брюшной полости образуется большое количество жидкости;
- сухой — когда формируются бугры, напоминающие опухоли;
- язвенно-гнойной — когда в брюшной полости формируются многочисленные спайки, а между ними находятся очаги творожистого распада тканей.
Канцероматоз брюшины — довольно распространенное явление при онкологических заболеваниях на поздней стадии. При этом злокачественные клетки распространяются по поверхности брюшины. Они нарушают всасывание жидкости, и у больного развивается асцит. Также скоплению жидкости в брюшной полости способствуют поражения лимфатических узлов и печени. Канцероматоз брюшины и асцит у онкологических больных сильно ухудшают прогноз. Например, при колоректальном раке, осложнившемся этими состояниями, средняя выживаемость без лечения составляет всего 5 месяцев, а на фоне паллиативной терапии — 12 месяцев.
Методы диагностики
Из-за слабо выраженных симптомов хронический перитонит бывает сложно диагностировать. При этом важно не только выявить данное состояние, но и разобраться в его причинах. Во время первичного приема врач должен правильно собрать анамнез, оценить симптомы, тщательно осмотреть больного — это помогает направить диагностический поиск в нужное русло и назначить необходимые методы диагностики.
Базовое обследование при подозрении на хронический перитонит обычно включает:
- Общеклинический анализ крови. В нем обнаруживаются признаки воспалительного процесса: увеличение количества лейкоцитов со сдвигом лейкоцитарной формулы влево, увеличение СОЭ.
- УЗИ, КТ и МРТ брюшной полости помогают обнаружить очаги поражения во внутренних органах, инфильтраты, скопление жидкости и другие патологические изменения.
- Диагностическая лапароскопия — осмотр брюшины специальным инструментом с миниатюрной видеокамерой (лапароскопом) через прокол в брюшной стенке.
- Иногда, если другие методы не помогают до конца разобраться в ситуации, выполняют диагностическую лапаротомию — разрез на брюшной стенке. Обычно, когда хирург разберется в ситуации, эта диагностическая операция сразу переходит в лечебную.
В зависимости от причины хронического перитонита, могут быть назначены и другие исследования.
Врачи в международной клинике Медика24 всегда назначают обследование в объеме, который объективно необходим в конкретном случае. Цель наших специалистов — максимально быстро установить точный, достоверный диагноз и сразу начать лечение в соответствии с современными международными стандартами.

Сообщение отправлено!
ожидайте звонка, мы свяжемся с вами в ближайшее время
Лечение хронического перитонита
Лечение хронического перитонита должно быть комплексным, с учетом его причины и особенностей клинического течения.
Консервативная терапия может предполагать следующие мероприятия:
- Антибактериальные препараты для борьбы с инфекцией.
- Противогрибковые препараты при микозах.
- При туберкулезном перитоните — специфические противотуберкулезные препараты.
- Инфузионная терапия для восполнения потерь жидкости и восстановления водно-электролитного баланса.
- Дезинтоксикационная терапия.
- Препараты для восстановления работы кишечника.
- При канцероматозе брюшины проводят курсы химиотерапии.
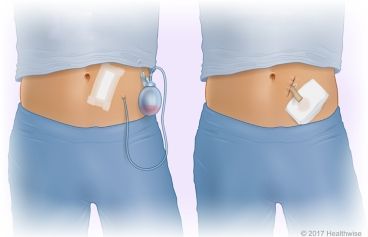
При экссудативном перитоните в первую очередь обычно проводят лапароцентез — делают прокол в брюшной стенке и выводят жидкость. Ее можно отправить на анализ, например, чтобы выявить патогенные микроорганизмы или раковые клетки. Для постоянного оттока жидкости устанавливают дренажную трубку. В ряде случаев показаны хирургические вмешательства, направленные на предотвращение дальнейшего скопления жидкости. Параллельно проводят медикаментозную терапию.
При раке, распространившемся на брюшину, классические паллиативные методики позволяют лишь ненамного продлить жизнь пациента. Но существуют и современные методы, например, HIPEC — гипертермическая интраперитонеальная терапия. Во время нее, после удаления всех крупных опухолевых очагов, брюшную полость промывают подогретым раствором химиопрепарата. За счет этого происходит уничтожение всех мелких очагов. HIPEC можно применять только в случаях, когда нет метастазов за пределами брюшной полости, имеется возможность удалить все крупные опухолевые очаги, и состояние пациента позволяет перенести такую обширную операцию. HIPEC помогает продлевать жизнь некоторых онкологических больных с канцероматозом брюшины на годы.
При адгезивном хроническом перитоните выполняют хирургические вмешательства, во время которых рассекают спайки. Обычно это помогает устранить симптомы, но в будущем возможен рецидив.
В международной клинике Медика24 применяются все доступные современные методы лечения хронического перитонита. Наши врачи знают, как правильно лечить онкологических пациентов с канцероматозом брюшины и злокачественным асцитом. Мы работаем в режиме 24/7 и всегда готовы оказать квалифицированную медицинскую помощь.
Материал подготовлен врачом-онкологом, главным хирургом международной клиники Медика24 Рябовым Константином Юрьевичем.
Перитонит – опасное заболевание, которое унесло жизни миллионов людей. Опасность заключается в быстром развитии симптомов перитонита брюшной полости, которые внезапно возникают на фоне полного благополучия. Симптомы перитонита брюшной полости у взрослых зависят от причин заболевания, а также от стадии перитонита.
- Болевой синдром. Для перитонита характерно внезапное начало с появления боли в области живота. Признаки перитонита локализуются в месте первичного очага воспаления. В последующем болевая симптоматика носит разлитой характер. Усиление боли происходит при перемене положения тела, сопровождаясь напряжением передней брюшной стенки. От причины заболевания зависит выраженность и характер боли. Наиболее болезненным считается разрушение поджелудочной железы, так как ферменты попадают на брюшину. При внешнем осмотре определяется напряжение мышц передней брюшной стенки, что является признаком раздражения.
- Повышение температуры тела. Гипертермия относится к интоксикационному синдрому. Как правило, температура повышается до тридцати девяти градусов, что обуславливает патогенность инфекционного агента;
- Тахикардия. Перитонит обладает неспецифическим симптомом в виде учащения пульса. Это отражает выраженность интоксикации;
- Падение артериального давления. Такой признак является плохим прогностическим критерием для пациента. Терминальная стадия патологии выражается в низких цифрах давления, так как компенсаторные реакции организма не справляются с воспалительным процессом;
- Чувство жажды. Обильное питье не приносит облегчения. На ранних этапах язык при осмотре будет обложен обильным сухим белым налетом, в последующем налет приобретает бурый оттенок;
- Сухость кожи. При перитоните такие симптомы у взрослых наблюдаются при обезвоживании. У пациента заостряются черты лица, а слизистые отчетливо выделяются;
- Судорожный синдром. Наблюдается при наращении водно-электролитного баланса. Такие подергивания чаще всего локализуются на нижних конечностях. По мере прогрессирования заболевания судороги имеют тенденцию к распространяются вверх;
- Олигурия. Воспаление брюшины имеет симптомы, указывающие на снижение суточного объема мочеиспускания. В результате токсины, которые в норме выводятся из организма мочой, задерживаются в пациенте;
- Мнимое благополучие. Признаки перитонита брюшной полости как у женщин, так и мужчин затихают, после выраженной клинической симптоматики. Такой светлый промежуток является опасным состоянием, так как в этот период многие пациенты могут отказаться от необходимой госпитализации в стационар. Состояние может продолжаться около трех часов, а затем болевой синдром возвращается с новой силой;
- Нарушение перистальтики. Характеризуется как у взрослых, так и детей, замедлением или же полным прекращением перистальтических волн. В таком случае перистальтику не удается прослушать даже фонендоскопом;
- Раздражение брюшины. Симптоматика обусловлена индивидуальными человеческими особенностями. При повышенном болевом пороге пациенты менее чувствительны к болевой симптоматике, легче переносят это состояние. Такое поведение влечет за собой позднее обращение за медицинской помощью, что влияет на исход заболевания;
- Спутанность сознания. На фоне выраженного болевого и интоксикационного синдрома происходит каскад биохимических реакций, что обуславливает нарушение сознания. Больной не ориентирован во времени и пространстве. Однако это происходит лишь при прогрессировании патологии.
Классическая симптоматика острого живота наблюдается при разлитом перитоните. Признаки перитонита являются важными диагностическими критериями при постановке диагноза.
Клиническая картина неспецифического перитонита
Хронический неспецифический перитонит имеет стертую клиническую картину. Плавное развитие патологии объясняется отсутствием типичных симптомов: острой боли в животе, тошноты и рвоты. На начальных стадиях организм больного компенсаторно справляется с действием токсинов, которые выделяет возбудитель. Сильная интоксикация может привести к развитию астенического синдрома. Такое специфическое заболевание имеют следующие признаки:
- Существенное снижение массы тела;
- Повышение температуры тела до тридцати восьми градусов;
- Общая слабость организма;
- Повышенная утомляемость;
- Сонливость;
- Эпизодический болевой синдром;
- Повышенная потливость;
- Одышка при выполнение физических упражнений;
- Нарушение стула.
Основными причинами хронического неспецифического перитонита являются туберкулезная палочка и пневмококки.
Серозно-фибринозный и серозный перитонит
Серозно-фибринозный перитонит – это патология, в основе которой лежит воспалительный процесс листков брюшины, сопровождающийся скоплением серозного-фиброзного экссудата в брюшинной полости. Для заболевания характерен сильный болевой синдром в брюшной полости, напряжение мышц живота, тошнота, рвота, расстройство стула, повышение температуры тела и ухудшение общего состояния больного.
Серозный перитонит-воспалительный процесс, при котором наблюдается серозный экссудат в брюшной полости.
Главной причиной развития всех перитонитов является инфицирование листков брюшины в результате попадания в брюшную полость бактериальных микроорганизмов.
Основными причинами развития перитонитов считаются:
- Острый или хронический аппендицит;
- Тупое и проникающее травматическое повреждение живота;
- Острые воспалительные процессы внутренних женских половых органов;
- Прободение в желудочно-кишечном тракте язвенных образований;
- Повреждение стенок кишечника или желчевыводящих путей.
Среди бактериальных микроорганизмов, которые могут вызвать развитие перитонита, отмечают как грамотрицательные, так и грамположительные бактерии. В связи с этим значительно усложняется подбор антибактериальной терапии.
Основываясь на механизме попадания патогенной флоры в брюшную полость, перитониты делят на два типа: первичные и вторичные.
Первичный перитонит развивается при распространении инфекции из других очагов заражения в организме.
Вторичные перитониты являются осложнением местных заболеваний желудочно-кишечного тракта.
Местный серозно-фибринозныйсерозный перитонит
Местный перитонит – это воспалительный процесс брюшины, ограниченный конкретным участком и локализующееся в окружности органа, который является причиной патологического процесса.
Местный серозно-фибринозный перитонит возникает благодаря развитию спаечного процесса и способности брюшины отграничивать воспалительный процесс. Чаще всего местный серозный перитонит тесно связан с острым заболеванием того или иного органа брюшной полости (желудка, двенадцатиперстной кишки, желчного пузыря, сегмента тонкой или толстой кишки, органов малого таза, почек).
Главной причиной развития таких перитонитов является перфорация при язвенной болезни полого органа (желудок, двенадцатиперстная кишка, язвенном колите, гангренозном аппендиците и прочее). Местные воспалительные процессы в брюшной полости гораздо легче протекают, нежели разлитой перитонит, в некоторых случаях больные даже сохраняют трудоспособность. Однако даже при таком течении заболевания, несвоевременная диагностика и лечение могут привести к деструктивному процессу и формированию абсцессов в брюшной полости.
Клиническая картина
Для постановления диагноза врачу необходимо детально собрать анамнез заболевания. Чаще всего пациенты с серозно-фибринозным перитонитом отмечают следующие жалобы:
- Боль в животе, локализация которых зависит от очага воспаления;
- Тошнота;
- Рвота (возможно с примесью желчи и содержимым толстого кишечника);
- Страдальческое лицо;
- Бледные кожные покровы;
- Холодный пот;
- Обездвиженность;
- Вынужденное положение тела (на спине или на боку с приведенными ногами к животу);
- Повышение температуры тела;
- Падение артериального давления;
- Нарушение сознания (при прогрессировании состояния больного);
- Заостренные черты лица;
- Желтушный оттенок кожных покровов и слизистых;
- Вздутие живота.
Диагностика
Постановка диагноза серозно-фибринозного перитонита связана с определенными трудностями, поэтому этим процессом должен заниматься только квалифицированный врач. В Юсуповской больнице специалисты каждый день сталкиваются с различными неотложными состояниями, которые требуют немедленной диагностики и лечения. В больнице имеется инновационное оборудование, которое успешно применяется в диагностических целях для скорейшего получения результатов.
После сбора анамнестических данных, для полноты обследования врачи применяют:
- Пальпацию и аускультацию, для определения характерных симптомов заболевания. При выслушивании кишечных шумов отмечается «шум плеска» из-за накопления в брюшной полости свободной жидкости. Шумы, как правило, ослаблены или же полностью отсутствуют.
- Рентгенологическое исследования органов брюшной полости. Характерным признаком поддиафрагмальной язвы является наличие прослойки воздуха. Специфический симптом «чаш» — при кишечной непроходимости.
Гнойный перитонит: симптомы заболевания
Гнойный перитонит – воспалительное поражение брюшины, которое протекает с участием флоры гноеродной природы. Это инфекционно-неспецифическое или специфическое поражение, возникающее как следствие острых хирургических патологий или травматизации органов брюшной полости.
Наиболее часто развитие острого гнойного перитонита связано с следующими причинами:
- Нарушение целостности стенки органа брюшной полости и попаданием его содержимого на брюшину (чаще всего при гангренозно-перфоративном аппендиците, перфорации язвы желудка и двенадцатиперстной кишки, перфоративном холецистите, повреждение кишечника инородным телом, разрыве дивертикула желудка или кишечника, при прорастании стенки желудка или кишки опухолью с развитием перфорации);
- Переход воспаления с очага инфекции на один из листов брюшины без нарушения целостности органа (при флегмонозном аппендиците, воспалительном гинекологическом заболевании, гнойном холецистите, панкреатите);
- Травмы органов брюшной полости. При нарушении целостности органа во время или после операции (гнойный перитонит после операции возникает, если не соблюдаются правила асептики и антисептики, нарушается послеоперационный уход за пациентом);
- Обсеменение органов несколькими видами бактерий (стафилококки, стрептококки, кишечная палочка, энтерококки, протеи, синегнойная палочка, клостридии, пневмококки, микобактерии туберкулеза, нейссерии гонореи).
Начало острого гнойного перитонита характеризуется симптомами основного заболевания, в дальнейшем присоединяются специфическая симптоматика воспаления брюшины. Основными симптомами являются:
- Боль в животе (имеет точную локализацию, очень интенсивная, усиливается при любых физических нагрузках, чихании или кашле). Если интенсивность боли уменьшается или вовсе исчезает на фоне ухудшения состояния, то это является плохим прогностическим признаком, так как свидетельствует о некрозе брюшины и ее нервных окончаний;
- Тошнота, рвота (вначале содержимым желудка, а потом кишечника и каловым содержимым). Такое состояние связано с парезом кишечника;
- Обезвоживание;
- Выраженный метеоризм (из-за пареза кишечника);
- Вынужденное положение больного на боку с подтянутыми к груди коленями (в результате уменьшается натяжение брюшины);
- Сухость и бледность кожных покровов, возможен мраморный рисунок, акроцианоз (синюшность);
- Холодные и влажные конечности;
- Обложение языка грязно-серым налетом;
- Неприятный запах изо рта;
- Тахикардия, повышение артериального давления;
- Беспокойство, чувство страха;
- Увеличение частоты дыхания;
- Полиорганная недостаточность (из-за выраженного водно-ионного дефицита). Проявляется спутанностью сознания вплоть до комы, развитием судорог;
- Усиление перистальтики (сокращение стенок кишечника);
- Темно-коричневая моча (при обезвоживании и интоксикации);
- Перестают отходить газы и стул.
При пальпации живота возникает выраженное напряжение брюшных мышц (живот становится доскообразным), положительный симптом Щеткина-Блюмберга (при нажатии на брюшную стенку отмечается сильная боль, которая усиливается при резком снятии руки). Обнаруживается тимпанит (звонкий звук, характерный для большого количества газа) при перкуссии. В отдельных местах отмечается притупление звука (при выпоте в брюшной полости). На поздних этапах гнойного перитонита слышен шум плеска, шум падающей капли.
Диагностика гнойного перитонита
При подозрении на развитие гнойного перитонита диагностические мероприятия должны осуществляться очень быстро, поскольку хирургическое вмешательство, проведенное в первые сутки, гарантирует выздоровление в 95% случаев. Больным в срочном порядке показано:
- Ультразвуковая диагностика органов брюшной полости (визуализируются раздутые петли кишечника, выпот в брюшную полость, состояние перистальтики);
- Обзорная рентгенография органов брюшной полости (выявляются кишечные арки, затемнения в определенных местах, свидетельствующие о наличии жидкости, уровни патологического содержимого);
- Мультисрезовая спиральная компьютерная томография (удается детально осмотреть органы брюшной полости, наличие выпота);
- Консультация эндоскописта (с целью проведения диагностической лапароскопии). Благодаря данному методу виден источник развития гнойного перитонита, воспалительный процесс, гнойно-фибринозный выпот. Полученные данные отправляют в лабораторию для определения чувствительности микрофлоры к антибиотикам;
- Общий анализ крови (лейкоцитоз, анемия, тромбоцитопения);
- Биохимический анализ крови (снижение уровня натрия, калия, хлора).
Лечение перитонита в Москве
Перитонит требует немедленной терапии, сразу после подтверждения диагноза. Несвоевременная диагностика повышает риск осложнений и летального исхода. Лечение может проводиться как консервативно, так и оперативно, в зависимости от многих факторов заболевания.
Оперативное лечение. В терапии острой патологии применяется лапаротомия, несмотря на современные малоинвазивные хирургические виды лечения- лапароскопия. К преимуществам такого вида оперативного вмешательства является быстрота доступа и обширность операционного поля. Хирург ликвидирует причину заболевания, после чего орошает брюшную полость антисептическими средствами. Такой вид лечения является лидирующим;
Консервативное лечение. Такое лечение сочетается с хирургическим, целью которого является эрадикация возбудителя инфекции, восстановление функций организма. Терапию дополняют антибиотиками и антибактериальными средствами. Наибольшая биодоступность достигается при внутривенном введении препаратов. Инфузионными растворами восстанавливают водно-электролитный баланс. Также применяются диуретические средства и антикоагулянты, нестероидных противовоспалительные средства, противорвотных препаратов.
В Юсуповской больнице собраны наилучшие врачи разных направлений, которые достигают успеха в лечении экстренных патологий. Специалисты Юсуповской больницы в своей работе используют современные технические новинки для диагностических и лечебных целей. Постоянно проходят курсы за рубежом и пользуется в своей практике новыми европейскими схемами терапии. Если Вы хотите больше узнать о перитоните, симптомах у взрослых и их причины, обратитесь в нашу больницу. Записаться на прием или консультацию к специалисту Юсуповской больницы Вы можете по телефону.

Заместитель главного врача по медицинской части. Врач-терапевт, кардиолог, онколог.
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Профильные специалисты
Консультация врача-гастроэнтеролога, к.м.н., первичная 6 240 руб.
Консультация врача-гастроэнтеролога, к.м.н., повторная 4 360 руб.
Прием (осмотр, консультация) врача-пульмонолога, д.м.н./профессора 17 010 руб.
Прием (осмотр, консультация) врача-пульмонолога, к.м.н., первичный 6 240 руб.
Консультация врача-ревматолога, д.м.н./профессора 9 990 руб.
Консультация врача-ревматолога, к.м.н., первичная 6 240 руб.
Консультация врача-ревматолога, к.м.н., повторная 4 360 руб.
Боли в суставах: расширенное обследование (АСЛ-О, С-реактивный белок,ревматоидный фактор,Остеокальцин,Дезоксипиридинолин (моча),Паратиреоидный гормон, АТ класса IgA, IgG к антигенам 18 220 руб.
Антитела к ревматоидному фактору (RF) IgM, качественное определение 2 300 руб.
Ревматоидный фактор, IgA (РФ IgA, Rheumatoid Factor, RF, IgA) 2 090 руб.
Дифференциальная диагностика СКВ и других ревматических заболеваний 4 440 руб.
Ревматоидный фактор (РФ, Rheumatoid factor, RF) 1 060 руб.
Ревматоидный фактор (Rheumatoid factor) 1 130 руб.
Исследование функции внешнего дыхания 4 530 руб.
Функция внешнего дыхания и газы крови 6 000 руб.
Исследование функции внешнего дыхания с бронхолитиком 7 550 руб.
Гастроскопия «во сне» 14 470 руб.
Гастроскопия + Колоноскопия «во сне» 24 150 руб.
Гастропанель (Пепсиноген-I, пепсиноген-II, гастрин-17 базальный, anti-Helicobacter pylori IgG) 10 890 руб.
Над статьей доктора
работали
литературный редактор
Вера Васина,
научный редактор
Вячеслав Подольский
и
шеф-редактор
Маргарита Тихонова
Дата публикации 20 апреля 2023Обновлено 20 апреля 2023
Определение болезни. Причины заболевания
Перитонит (Peritonitis) — это воспаление брюшины (тонкой плёнки, которая покрывает внутреннюю поверхность брюшной полости и органы, расположенные в ней). Протекает с болью в животе, температурой выше 38 °C, вздутием живота и приступами тошноты со рвотой. Без лечения человек погибает в течение нескольких дней. Поэтому при появлении симптомов перитонита нужно немедленно обратиться за медицинской помощью.
Перитонит чаще развивается в 19–30 и 61–78 лет, причём заболевание более распространено среди мужчин [15]. Но это только данные статистики — на самом деле перитонит не связан напрямую с каким-то конкретным возрастом, так как возникает из-за множества разных причин.
Причины перитонита
В группу риска входят люди, страдающие заболеваниями желудочно-кишечного тракта, печени и почек. В большинстве случаев перитонит становится осложнением острых заболеваний брюшной полости: острых форм холецистита, аппендицита, язвы желудка или двенадцатиперстной кишки, панкреатита, язвенного колита и др.
Согласно статистическим данным, перитонит возникает у 6,5 % пациентов, перенёсших экстренную операцию по поводу осложнённого аппендицита [1]. Частота воспаления брюшины у больных, проходящих перитонеальный диализ, составляет от 0,26 до 0,97 случаев на пациента в год [12]. Также перитонит встречается при лапароскопической холецистэктомии (операции по удалению жёлчного пузыря) и может спонтанно возникать при циррозе.
У женщин перитонит может быть вызван воспалением органов малого таза, к которому приводят инфекции, передающиеся половым путём, такие как хламидиоз и гонорея. Воспаление брюшины может возникать при попадании бактерий в брюшную полость через маточные трубы. Также перитонит может развиться при разрыве кисты яичника или осложнениях, связанных с беременностью и родами.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением — это опасно для вашего здоровья!
Симптомы перитонита
Воспаление брюшины развивается поэтапно, поэтому на разных стадиях симптомы могут существенно различаться.
Выделяют три стадии перитонита:
- Реактивная стадия. Для неё характерен локальный болевой синдром — пациент отчётливо понимает, в каком месте болит живот. По мере ухудшения состояния боль распространяется по всему животу. Стараясь уменьшить болевые ощущения, человек принимает характерную позу — прижимает согнутые в коленях ноги как можно ближе к животу. Изменение положения вызывает сильную боль. На этой стадии появляется ощущение сухости во рту, тошнота начинает сопровождаться рвотой, полностью пропадает аппетит. Из-за таких симптомов перитонит иногда путают с отравлением.
- Токсическая стадия. Возникает вздутие живота и задержка газов, боль в животе постепенно ослабевает, из-за чего становится трудно определить, где расположен очаг инфекции. Мышечный спазм проходит, напряжение в передней брюшной стенке спадает. Увеличивается частота сердечных сокращений (возникает тахикардия) и поднимается температура выше 38 °C, из-за чего появляется сильная слабость и головная боль.
- Терминальная стадия. Развивается паралитическая кишечная непроходимость, которая сопровождается схваткообразной болью, задержкой стула и вздутием живота. Рвота перестаёт приносить облегчение, во рту появляется горький привкус жёлчи. Возникает обезвоживание, температура падает ниже нормы, кожа бледнеет, лицо приобретает заострённые черты. По мере усиления воспалительного процесса развивается септический шок.
Смертность на терминальной стадии составляет 20–30 % и зависит от причины перитонита, возраста пациента и тяжести сопутствующих заболеваний [16].
Патогенез перитонита
В организме здорового человека брюшина не только выстилает стенки брюшной полости, но и отвечает за всасывание жидкости. В сутки она способна переработать около 70 литров. Благодаря этому поддерживается постоянство внутренней среды организма (гомеостаз) и водно-электролитный обмен. Как только в брюшной полости возникает воспаление, местные системы защиты передают информацию об этом в центральные органы иммунной системы. Они начинают выстраивать своеобразную защиту, активируя противовоспалительные и провоспалительные факторы. Таким образом организм сопротивляется попавшим в него бактериям или вирусам [3]. Но в результате таких реакций может развиться воспаление во всём теле, что вызывает лихорадку, учащение сердцебиения, дыхания и может привести к септическому шоку.
Также при перитоните одновременно возникает обезвоживание и интоксикация — отравление организма токсинами, например продуктами жизнедеятельности бактерий. Поверхность брюшины покрыта огромным количеством сосудов, которые всасывают жидкость, содержащуюся в брюшной полости. При перитоните через брюшину в кровь попадает большое количество продуктов жизнедеятельности бактерий или вирусов. Кровоток разносит их по всему организму, тем самым повреждая клетки других систем [7]. Без своевременного лечения это приводит к развитию полиорганной недостаточности — тяжёлому патологическому состоянию, когда нарушается работа сразу нескольких органов. Такой механизм распространения инфекции называется гематогенным.
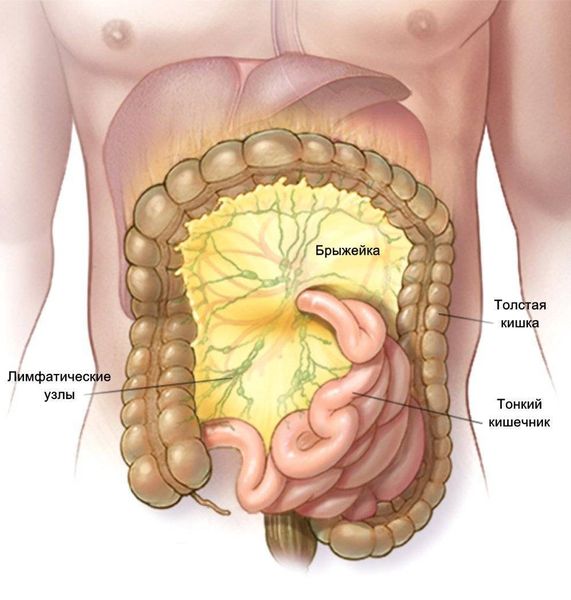
Бактерии и продукты их жизнедеятельности также могут проникать путём транслокации: через стенку толстой кишки в лимфоузлы брыжейки. Оттуда бактерии попадают в кровоток и жидкость в брюшной полости, приводя к развитию перитонита. Такому пути распространения инфекции способствуют проблемы с печенью, в частности цирроз, а также плохая моторика тонкой кишки, нехватка питательных веществ в организме, нарушение обмена веществ или иммунитета [17].
Воспалительный процесс повышает проницаемость сосудистой стенки, за пределы которой выходит жидкая часть крови — экссудат. Именно поэтому количество жидкости в брюшной полости и поражённых воспалением тканях заметно увеличивается. Всосать такой объём жидкости брюшина не может. С этим связано ярко выраженное обезвоживание при перитоните. Сначала объём жидкости в брюшной полости увеличивается из-за воспаления брюшины (выхода экссудата), а потом жидкость накапливается в просвете кишки из-за паралитической кишечной непроходимости.
Классификация и стадии развития перитонита
Формы перитонита по причинам развития:
- К первичной форме относится туберкулёзный перитонит, взрослый и детский спонтанный перитонит (выявляют у детей до 5 лет или у младенцев в первый месяц жизни [4]), при которых инфекция распространяется с кровотоком и лимфой. У пациентов с первичным перитонитом встречаются самые разнообразные сопутствующие болезни, чаще всего воспалительные заболевания половой, мочевыводящей (пиелонефрит, пузырно-мочеточниковый рефлюкс) и дыхательной системы (ОРВИ, ангина и др.), а также кишечные инфекции [11].
- Вторичный перитонит — это реакция организма на хирургические заболевания: аппендицит, панкреатит, перфорацию в области желудка и двенадцатиперстной кишки. Вызывать такую форму перитонита могут открытые и закрытые травмы живота, полученные в том числе при неправильном хирургическом вмешательстве. Также к воспалительному процессу в брюшине могут привести злокачественные опухоли.
- Третичная форма — это рецидив заболевания. Развивается в течение двух суток после успешной операции по излечению перитонита. Основной причиной становятся устойчивые к антибиотикам бактерии, которые не дают организму противостоять воспалительному процессу.
При перитоните через сосудистую стенку проступает жидкость (экссудат), которая скапливается в брюшной полости и воспалённой ткани. Эта жидкость бывает нескольких видов: серозной, гнойной или фиброзной. В зависимости от этого выделяют серозный, гнойный или фиброзный перитонит. Отдельно можно выделить экссудат, содержащий кровь, мочу или желчь (такой экссудат появляется при поражении самих органов) [9].
В зависимости от распространённости воспаления выделяют:
- Местный перитонит (воспалён небольшой участок брюшины):
- отграниченный — локализуется на определённом участке брюшины, например вокруг абсцесса или перфорированного органа;
- неотграниченный — обширное воспаление, обычно протекает тяжелее и чаще приводит к осложнениям.
- Распространённый перитонит (воспаление распространяется на всю полость брюшины и может привести к системной инфекции и отказу органов):
- диффузный — воспаление поражает от трёх до пяти анатомических областей или находится в пределах одного этажа брюшной полости (в брюшной полости условно выделяют три этажа: верхний, средний и нижний);
- разлитой — более пяти анатомических областей или два этажа брюшной полости [9].
Осложнения перитонита
- Полиорганная недостаточность — наиболее опасное осложнение, при котором нарушается работа двух и более систем организма. В большинстве случаев такая патология приводит к гибели пациента.
- Тромбофлебит — воспаление венозной стенки с образованием сгустков крови. Развивается, когда воспалительный процесс переходит из брюшной полости на воротную вену, по которой кровь поступает в печень. Сопровождается желтухой и выраженной болью в правом подреберье. Иногда у пациентов развивается гектическая лихорадка — резкие скачки температуры.
- Синдром системной воспалительной реакции (SIRS) — состояние, при котором иммунная система в ответ на инфекцию или травму выбрасывает вещества, вызывающие воспаление во всём теле. Может сопровождаться лихорадкой, учащением сердцебиения и дыхания, часто является предвестником сепсиса.
- Абдоминальный сепсис — это тип сепсиса, к развитию которого приводит инфекция в брюшной полости, обычно при разрыве органа или абсцесса. Может протекать с болью в животе, лихорадкой и тошнотой [2].
- Энцефалопатия — поражение и гибель клеток мозга. При перитоните в крови накапливаются токсичные вещества, негативно воздействующие на головной мозг. В результате повреждается нервная ткань, что приводит к энцефалопатии. При этом осложнении нарушается сознание: человек становится заторможенным или перевозбуждённым, может возникнуть делирий в виде бреда или галлюцинаций [9]. Энцефалопатия чаще возникает на второй день после развития сепсиса [10].
- Септический шок — это серьёзное и потенциально опасное для жизни состояние, которое возникает из-за системной воспалительной реакции, вызванной инфекцией. Организм выделяет вещества, которые вызывают обширное воспаление, что может привести к отказу органов, снижению артериального давления и уменьшению притока крови к жизненно важным органам.
Все перечисленные осложнения требуют немедленной медицинской помощи.
Диагностика перитонита
Вовремя поставленный диагноз значительно повышает шансы на выздоровление.
Для постановки предварительного диагноза врач проводит общий осмотр, перкуссию и пальпацию живота (простукивание и ощупывание).
На воспаление брюшины будет указывать:
- вздутый живот, не участвующий в дыхании;
- неравномерный перкуторный звук, над печенью можно услышать высокий тимпанит — звук, который возникает при избытке газов в брюшной полости и напоминает удар в барабан;
- в реактивной (первой) стадии при пальпации отчётливо прослеживается мышечный спазм передней брюшной стенки.
Диагностировать перитонит также помогают характерные перитонеальные симптомы:
- симптом Менделя — при перкуссии пациент испытывает боль в животе;
- симптом Щёткина — Блюмберга — при надавливании ладонью на переднюю брюшную стенку пациент не чувствует боли, но она становится отчётливой при отведении руки;
- Воскресенского — врач быстро проводит рукой по передней брюшной стенке, при перитоните это вызывает боль;
- Элекера — при попытке лечь появляется боль в животе или надплечьях, заставляющая вернуться в положение сидя;
- Розанова (симптом «ваньки-встаньки») — пациент лежит на боку с поджатыми к животу бёдрами, при попытке повернуть его на спину или на другой бок из-за боли сразу же переворачивается обратно;
- Спижарного — при перкуссии живота может отсутствовать печёночная тупость и появляться тимпанит;
- Лотейссена — вместо кишечных шумов слышны дыхательные и сосудистые шумы;
- Склярова («шум плеска») и шум падающей капли — кишка раздувается газом настолько, что слышен плеск находящейся в ней жидкости и звук капель, падающих с верхней стенки;
- симптомы «гробовой тишины» — при выслушивании живота фонендоскопом кишечные шумы могут ослабевать или пропадать [9].
На наличие воспаления также указывают болезненные ощущения в нижней части живота: в области сводов влагалища и передней стенки прямой кишки. Это происходит под действием экссудата, раздражающего тазовую брюшину. Подтвердить такие симптомы помогает влагалищное и ректальное исследование.
После постановки предварительного диагноза проводят окончательные обследования, чтобы оценить тяжесть перитонита и определить, развился ли сепсис или полиорганная недостаточность [18].
Чтобы окончательно подтвердить диагноз, делают общий анализ крови и мочи, позволяющие выявить признаки воспалительного процесса. Если он вызван бактериями, уровень СОЭ и лейкоцитов будет повышен, а лимфоцитов — понижен.
Определить локализацию перитонита можно с помощью рентгенологических методов, например компьютерной томографии брюшной полости. КТ позволяет выявить воспалительный очаг и увидеть даже незначительные области скопления жидкости в поражённой зоне [6].
Лечение перитонита
При появлении признаков перитонита пациента сразу госпитализируют, всё лечение проходит в стационаре.
Без хирургического вмешательства остановить воспалительный процесс невозможно, поэтому после подтверждения диагноза больного начинают готовить к операции. Её первая цель — устранить причину перитонита. После этого проводится санация — брюшную полость полностью очищают [9]. Это важнейший этап операции, в ходе которого брюшную полость обрабатывают растворами антисептиков. Задача санации — удалить все скопившиеся токсины, бактерии и излившееся в брюшную полость содержимое желудка, кишечника и других органов. При санации убирают все поражённые и омертвевшие ткани, которые могут стать источником инфекции. Затем хирург промывает брюшную полость физиологическим раствором и антисептиками, чтобы удалить любые остатки заражённых тканей.
После этого может потребоваться установка дренажных систем, которые помогают удалять излишки жидкости и других материалов из брюшной полости в течение нескольких дней после операции.
Также после операции необходимо тщательное наблюдение и уход, чтобы помочь организму скорее восстановиться. Вот некоторые распространённые методы послеоперационного лечения перитонита:
- Обезболивание. Боль — это обычное явление после операции, но она может значительно ухудшать состояние и качество жизни пациента. Эффективное обезболивание поможет человеку быстро и комфортно восстановиться. Могут применяться обезболивающие в таблетках и внутривенные препараты.
- Антибиотикотерапия. Антибиотики обычно назначаются после операции, чтобы вылечить инфекцию и не дать ей распространиться по организму. Тип антибиотика будет зависеть от бактерий, вызвавших инфекцию [13].
- Восполнение потерь жидкости. При перитоните организм может быть обезвожен из-за потери жидкости до операции и во время неё. Чтобы предотвратить обезвоживание, проводят внутривенные вливания.
- Адекватное питание. Из-за боли, нарушений сознания или тяжести состояния пациентам может быть трудно есть, что замедляет выздоровление. Если самостоятельный приём пищи невозможен, питательные вещества могут вводить через катетер, установленный в вену, или через зонд, проведённый по пищеводу в желудок.
Прогноз. Профилактика
Достижения современной медицины позволяют выявить перитонит на ранней стадии и эффективно лечить его. Отказ от своевременной операции практически всегда приводит к гибели пациентов, поэтому при появлении симптомов перитонита не нужно часами ждать, когда боль в животе пройдёт сама, или принимать обезболивающие.
К признакам неблагоприятного прогноза относят развитие сепсиса и полиорганной недостаточности. Также на прогноз влияют резервные силы организма, состояние иммунитета и причины развития перитонита [19].
Профилактических мер, способных предотвратить появление перитонита, не существует. Только своевременное обращение к доктору, регулярные медицинские осмотры и соблюдение рекомендаций врача помогут выявить и устранить патологии внутренних органов, способные вызывать перитонит.
Перитонит

Перитонит, что это такое? Симптомы и лечение
Перитонит – это процесс воспаления брюшины. При перитоните происходит нарушение функционирования органов вследствие сильной интоксикации организма. Соединительная ткань брюшины обволакивает все внутренние органы полости живота и служит ограничителем между внутренней средой брюшной полости и мышцами живота.
При воздействии болезнетворных микроорганизмов или химических агентов на поверхность брюшины, она способна выделять особые вещества, которые купируют этот процесс. Если же количество патогенных факторов велико, то брюшина вовлекается в воспаление и возникает перитонит. Перитонит – это очень опасное для жизни состояние. При его возникновении требуется неотложная помощь врача и срочное лечение, иначе возможен летальный исход.
Что это такое?
Перитонит — это воспаление париетального и висцерального листков брюшины, которое сопровождается тяжёлым общим состоянием организма. Общее определение не вполне отражает проблемность патологии: с точки зрения практического хирурга абсцессы брюшной полости следует исключить из общего определения.
Как правило, перитонит угрожает жизни пациента и требует неотложной медицинской помощи. Прогноз в случае несвоевременного или неадекватного лечения перитонита прогноз очень неблагоприятен.
Причины возникновения
Перитонит бывает первичным, когда заболевание развивается вследствие попадания микроорганизмов в брюшную полость с током крови или лимфы, и вторичным, когда заболевание развивается при воспалении, перфорации, повреждении органов, находящихся в брюшной полости.
Можно выделить следующие причины, приводящие к возникновению перитонита:
- Повреждения органов брюшной полости;
- Операции, проведенные на органах брюшной полости;
- Гематогенные перитониты (пневмококковые, стрептококковые и пр.);
- Воспалительные процессы, протекающие в органах брюшной полости (аппендицит, холецистит, сальпингит и т.д.);
- Воспалительные процессы любого происхождения, не связанные с органами брюшной полости (флегмона брюшной стенки живота, гнойные процессы, локализованные в забрюшинной клетчатке).
- Перфорации в органах брюшной полости (желудка или 12-перстной кишки при язвенной болезни, аппендикса при гангренозном или флегмонозном аппендиците, желчного пузыря при деструктивном холецистите, ободочной кишки при неспецифическом язвенном колите).
Различают бактериальный и асептический перитонит. Возбудителями бактериального перитонита являются как аэробные микроорганизмы (кишечная палочка, клебсиеллы, протей, синегнойная палочка, стафилококки), так и анаэробные (бактероиды, клостридии, пептококки). Зачастую перитонит провоцируется микробной ассоциацией, то есть сочетанием нескольких микроорганизмов.
Асептический перитонит развивается при контакте брюшины с кровью, желудочно-кишечным содержимым, желчью, панкреатическом соком. Примечательно, что уже спустя несколько часов в патологический процесс вовлекается микрофлора и асептический перитонит превращается в бактериальный.
Симптомы перитонита
Все симптомы, наблюдаемые при перитоните, можно разделить на местные и общие. Местные симптомы возникают в ответ на раздражение брюшины экссудатом, желчью, желудочным содержимым. К ним относят боль в животе, напряжение мышц передней брюшной стенки, а также положительные симптомы раздражения брюшины, которые удается выявить врачу при осмотре.
Общие симптомы развиваются на фоне интоксикации организма. Это такие неспецифические симптомы, как повышение температуры, слабость, тахикардия, тошнота, рвота, спутанность сознания. Кроме того, у больного отмечаются не только признаки воспаления брюшины, но и симптомы основного заболевания, спровоцировавшего перитонит.
Симптомы перитонита брюшной полости по стадиям:
- Реактивная стадия. Начальная фаза характеризуется преобладанием местных симптомов и начальным развитием общих. Длительность ее составляет от нескольких часов до нескольких суток. При остром гнойном перитоните ее продолжительность ограничивается 24 часами. В этой стадии больной находится в вынужденном положении, как правило, лежа на спине с приведенными к животу ногами. Появляются такие общие симптомы как температура и учащенное сердцебиение. Температура обусловлена жизнедеятельностью бактерий и их проникновением в кровь. Степень подъема температуры прямо пропорциональна патогенности микроорганизмов. Так, при стрептококковом и стафилококковом перитоните температура поднимается до 39 – 40 градусов Цельсия. При туберкулезном – 38 градусов. Одновременно с поднятием температуры учащается число сердечных ударов. На этом этапе развития болезни это связано с повышенной температурой. Известно, что на каждый поднятый градус сердце увеличивает число своих сокращений на 8 ударов в минуту. На этой стадии также появляется тошнота и рвота. Язык у пациента становится обложенным и суховатым. При осмотре пациента выявляется поверхностное щадящее дыхание. При умеренном болевом синдроме сознание ясное, при болевом шоке – спутанное. Также на этой стадии выявляются объективные симптомы раздражения брюшины, такие как симптом Щеткина-Блюмберга.
- Токсическая стадия. Эта стадия длится от 24 до 72 часов. В ней начинают превалировать общие симптомы, которые обусловлены общей интоксикацией, нарушениями водно-электролитного обмена и метаболическими нарушениями. Токсины с током крови и лимфы разносятся по всему организму. В первую очередь, они достигают печени и легких, в результате чего развивается печеночная недостаточность и дистресс легких. Дыхание становится частым, поверхностным, иногда прерывистым. Пациента продолжает мучить рвота, рвотные массы при этом становятся зловонными. Основные осложнения на этой стадии связаны с обезвоживанием и водно-электролитными нарушениями. В связи с нарушением сосудистого тонуса и изменением проницаемости сосудистой стенки (все вызвано действием токсинов) жидкость просачивается в полость брюшины. Развивается состояние ангидремии, для которого характерно снижение уровня жидкости в организме. Пациента мучает жажда, которая не проходит при питье. Язык становится сухим, обложенным бурым налетом. Артериальное давление падает, а частота сердечных сокращений компенсаторно увеличивается до 140 ударов в минуту. В то же время из-за гиповолемии (сниженного артериального давления) сердечные тоны становятся глухими и слабыми. Частая рвота приводит к потере не только воды, но и солей организма. Из-за гипокалиемии и гипонатриемии могут появляться судороги или же аритмия. Состояние больного еще больше ухудшается, когда развивается олигурия. При этом суточный объем мочи снижается с нормы в 800 – 1500 до 500 мл. Известно, что с мочой из организма выводятся все продукты обмена. К ним относятся мочевина, мочевая кислота, индикан. Однако при олигурии они не выводятся, а остаются в организме. Это приводит к еще большей интоксикации организма. В то же время местные симптомы перитонита становятся стертыми. Мышечное напряжение пропадает, а ему на смену приходит вздутие живота. В этой стадии развивается парез кишечника, для которого характерно отсутствие его перистальтики. Также стихает или полностью исчезает боль, что связано с накоплением экссудата в полости брюшины. Если не предпринять экстренные меры, то эта стадия может перейти в терминальную.
- Терминальная стадия. Развивается спустя 72 часа и более от начала заболевания. Она характеризуется обезвоживанием организма и развитием прекоматозного состояния. Лицо пациента в этой стадии соответствует описаниям Гиппократа (facies Hippocratica). Черты такого лица заостряются, глаза и щеки западают, цвет лица приобретает землистый оттенок. Кожа становится очень сухой и стянутой до такой степени, что виски вдавливаются. Сознание спутанное, пациент чаще всего лежит неподвижно. Живот сильно надут, пальпация его безболезненна. Пульс больного при этом нитевидный, дыхание прерывистое. Сегодня терминальная стадия, конечно же, встречается исключительно редко. Выраженность местных и общих симптомов при перитоните зависит от степени его распространения и причины заболевания. Классическое стадийное течение наблюдается при разлитом перитоните. При локализованных формах симптомы выражены не так ярко.
Диагностика
Диагностика брюшного перитонита включает тщательный сбор анамнеза и оценку жалоб пациента. Уточняются хроническая патология органов пищеварения, как началось данное заболевание, его течение, выраженность болевого и интоксикационного синдромов, давность заболевания (до 24 часов, двое суток или 72 и более часов).
Инструментальные методы обследования:
- УЗИ органов брюшной полости (по показаниям и малого таза);
- рентгенография брюшной полости (при прободении язвы – наличие свободного газа, при непроходимости кишечника – чаши Клойбера);
- лапароцентез (пунктирование брюшной полости – получение массивного выпота);
- пункция через задний влагалищный свод (при воспалительных процессах малого таза);
- диагностическая лапароскопия.
Из лабораторных методов исследования используют:
- общий анализ крови (рост лейкоцитов до 12000 и выше либо снижение лейкоцитов до 4000 и ниже, сдвиг формулы влево, ускорение СОЭ);
- биохимический анализ крови (альбумин, печеночные ферменты, сахар, ферменты поджелудочной железы и прочее);
- общий анализ мочи;
- определяется кислотно-щелочное состояние.
При клиническом осмотре оценивается пульс (до 120), артериальное давление (отмечается понижение), частота дыхания и живот. Пальпируется брюшная стенка, выслушивается полость живота, определяются признаки раздражения брюшины.
Осложнения
Зависят осложнения от конкретного типа воспаления. К наиболее распространенным относятся:
- Вецидивирующая кишечная непроходимость – имеют тесную связь с описанными выше спайками, ибо они приводят к затруднению продвижения содержимого кишечника.
- Внутрибрюшинные спайки (аномальные постоянные соединение между двумя воспаленными участками поверхности брюшины, иногда спайки могут возникнуть между брюшиной и кишечником);
- Внутрибрюшинные и поддиафрагмальные абсцессы – являются закрытыми полостями, содержащими гной, отдельными от остальной части брюшной полости посредством спайки. Их вскрытие может быть отправной точкой для повторного воспаления брюшины.
Лечение состоит, главным образом, в оперировании и устранении причины воспаления брюшины, например, подшивка язвы желудка или удаление аппендицита. Кроме того, может использоваться лечение в виде приема антибиотиков и анальгетиков.
Как лечить перитонит?
Согласно современным представлениям, одним из главных факторов, определяющих тяжесть и неблагоприятный исход перитонита, является синдром эндогенной интоксикации.
В начальных стадиях развития широко и успешно применяются хирургические методы с радикальной санацией первичного очага и брюшной полости. Однако, во-первых, не всегда удается провести радикальную санацию гнойного очага; во-вторых, к моменту операции воспалительный процесс в брюшной полости может приобрести характер генерализованной инфекции. Исходя из сказанного, понятен интерес современной медицины к методам удаления токсических продуктов из просвета кишечника.
Вполне логичным является увеличение эффекта детоксикации, достигаемый дренированием желудочно-кишечного тракта в сочетании с энтеросорбентами. В связи с этим оправдан поиск таких энтеросорбентов, которые обладали бы всеми положительными качествами гранулированных сорбентов, но отличались от них текучестью и приобретенной способностью проходить через различные дренажи. Экспериментальные данные и клинические наблюдения свидетельствуют, что энтеросорбция с помощью полифепана может быть использована в комплексе мер борьбы с эндотоксикозом при разлитом перитоните.
За некоторыми исключениями (ограниченный перитонит гинекологического происхождения) диагноз «острый перитонит» подразумевает необходимость в срочном оперативном вмешательстве для определения и устранения источника перитонита, санации.
О необходимости своевременного лечения ещё в 1926 году высказался С. И. Спасокукоцкий: «При перитонитах операция в первые часы дает до 90 % выздоровлений, в первый день — 50 %, позже третьего дня — всего 10 %». Надо заметить, что в 1926 году не было антибиотиков, которые резко увеличили процент выздоровлений.
После операции
В послеоперационном периоде могут возникнуть некоторые проблемы, связанные с нормальным функционированием кишечника, сильным болевым синдромом, развитием гнойных осложнений. Рекомендовано:
- наблюдение за больным, почасовая оценка частоты дыхания, пульса, диуреза, центрального венозного давления, дренажного отделяемого;
- проводится инфузионная терапия коллоидными и кристаллоидными растворами;
- для согревания больных инфузионные среды подогреваются до температуры тела;
- легкие вентилируют на протяжении 72 часов для достаточного снабжения кислородом органов и тканей;
- вводят раствор глюкозы через назогастральный зонд;
- раннее восстановление перистальтики кишечника;
- профилактика болевого синдрома. Используются наркотические анальгетики в сочетании с нестероидными противовоспалительными препаратами. Используют фентанил, морфин, кеторолак.
Профилактика
Перитонит, как правило, является осложнением существующих заболеваний органов брюшной полости. Он часто развивается на фоне аппендицита, панкреатита, язвы желудка. Цель профилактики перитонита – информирование населения о его опасности и своевременная диагностика ведущих к нему заболеваний.
Прогноз
Длительность лечения перитонита зависит от причин болезни и от тяжести течения.
В среднем это 2-4 недели, но при распространенном и запущенном процессе прогноз неблагоприятный. При сроке до 24 часов прогноз при перитоните в целом благоприятный, при сроке выше 24 часов летальность от 20 до 90%.